(Новости лучевой диагностики 1998 2: 19-21)
Ультразвуковая диагностика дисплазии тазобедренных суставов
Улезко Е. А., Бучель Ю. Ю., Фень Е. П.
7-я клиническая больница, городской консультативно-диагностический центр для детей, г. Минск.
Раннее выявление врожденной дисплазии и вывиха бедра у детей — важная задача современной ортопедии. Лечение этой патологии до 3 месяцев у 97% детей дает отличные результаты. Однако традиционные рентгенологические методы не позволяют полностью оценить состояние сустава у детей в первые три месяца жизни.
В последнее время в детской ортопедии активно используется ультразвуковое исследование тазобедренных суставов. Этот метод позволяет без рентгеновского облучения определить наличие дисплазии, подвывиха или вывиха. Ультразвук исключает вредное воздействие на организм, включая гонадную дозу, получаемую при рентгене. Он позволяет оценить хрящевые структуры, составляющие тазобедренный сустав у новорожденных, а также мышечные и соединительно-тканные компоненты. Метод неинвазивен, его можно применять многократно и использовать функциональные пробы.
Головка бедренной кости у новорожденных состоит из хрящевой ткани. Ядро окостенения обычно появляется на 3-5 месяце. Ультразвук позволяет обнаружить это ядро на несколько недель раньше, чем рентген. Хрящевая часть головки бедра слабо отражает ультразвук, что создает возможность для исследования вертлужной впадины.
Вертлужная впадина состоит из неоссифицированного хряща, визуализирующегося как зона пониженной эхогенности, ограниченная краями подвздошной и седалищной костей. Labrum состоит из гиалинового хряща с пониженной эхоплотностью и небольшого количества фибринознохрящевой ткани с более высокой эхогенностью.
С ростом ребенка костные края вертлужной впадины и проксимальная часть бедра препятствуют проникновению ультразвука и визуализируются как структуры высокой эхогенности. Иногда в полости сустава обнаруживается воздух в виде непостоянных пятен высокой эхогенности, которые исчезают при движении конечности, что считается нормальным.
Методика ультразвукового исследования тазобедренных суставов и его классификация были впервые разработаны австрийским врачом Графом в 1984 году и сейчас признаны общепризнанными.
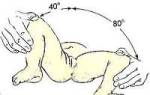
Ультразвуковое исследование тазобедренных суставов проводится линейным датчиком 5,0 или 7,5 МГц. Ребенка укладывают на бок, нога согнута под углом 20-30° в тазобедренном суставе для получения лучшего косого среза. Исследование рекомендуется проводить в специальной укладке, которую можно легко изготовить из поролона или одеяла. Поскольку у новорожденных отсутствует поясничный лордоз, оптимальное сканирование достигается при положении датчика параллельно поясничному отделу позвоночника. Изображение сустава следует получать как можно ближе к средней линии. Датчик устанавливается в проекции большого вертела. В начале исследования полезно перемещать датчик вдоль проксимального отдела бедра, который визуализируется на поперечном скане в виде серпа высокой эхогенности. Перемещение датчика кзади позволяет получить изображение срединного среза головки бедра, имеющей форму шаровидного образования с пониженной эхогенностью. Необходимо сделать как минимум две качественные сканограммы каждого сустава для дальнейшего сравнения.
Показаниями к ультразвуковому исследованию являются: симптомы «щелчка» и «соскальзывания» в первую неделю жизни; ограничение отведения бедра; асимметрия ягодичных складок; укорочение ноги; нарушение ротации бедра; рождение в ягодичном предлежании; повышенный мышечный тонус в нижних конечностях; наличие патологии тазобедренных суставов у близких родственников.
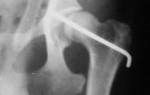
В норме головка сустава центрирована в ацетабулярной впадине. Костная часть крыши визуализируется практически горизонтально, хрящевая часть (лимбус) определяется в виде гиперэхогенной полоски, накрывающей головку сустава. Основная линия проводится по краю подвздошной кости, параллельно ей, через центр ацетабулярной впадины. Линия костной крыши проходит через костный выступ и у-образный хрящ, образуя угол альфа. Линия хрящевой крыши проводится через костный выступ по основанию лимбуса и образует угол бета.
В практической работе удобно использовать сонометр — специальную шкалу для классификации суставов.
Ультразвуковые типы тазобедренных суставов:
- Тип 1а: заостренный костный выступ.
- Тип 1б: сглаженный костный выступ.
- Тип 2: несформированный (незрелый) тазобедренный сустав. Головка центрирована, костный выступ округлый, крыша поката, хрящевая часть широкая. У недоношенных детей и детей до 3 месяцев такой сустав считается физиологически незрелым (тип 2а) и требует динамического наблюдения. После 3 месяцев такая картина расценивается как тип 2б, и такие дети нуждаются в лечении. Тип 2с — предподвывих, когда головка центрирована, но хрящевая часть недостаточно покрывает ее, крыша закруглена.
- Тип 3: подвывих, характеризующийся эксцентрично расположенной головкой, хрящевая часть крыши не определяется. У детей старше 3 месяцев длительное давление головки на хрящевые структуры вызывает дегенеративные процессы, что проявляется усилением эхогенности в области хрящевой части.
- Тип 4: вывих, головка располагается вне полости сустава, чаще латерально. Наблюдается симптом «пустой» ацетабулярной впадины.
Таким образом, ультразвуковой метод исследования тазобедренных суставов обладает высокой чувствительностью и специфичностью и может заменить или дополнить рентгенологические исследования в выявлении данной патологии у детей первого года жизни.
Врожденный вывих бедра — симптомы и лечение
Дата публикации: 20 сентября 2019
Обновлено: 29 апреля 2021
Определение болезни. Причины заболевания
Врожденный вывих бедра — это патология тазобедренных суставов, возникающая из-за их аномального строения. Заболевание развивается с первых дней жизни и чаще всего диагностируется в детском возрасте. В начале проявления болезни слабы, но без своевременного лечения она прогрессирует и может привести к разрушению суставов.
Сустав — это подвижное соединение двух костей, функционирование которого возможно только при полном соответствии всех его компонентов. В тазобедренном суставе головка бедренной кости должна соответствовать суставной поверхности таза (вертлужной впадине). Вывих — это разобщение суставных поверхностей костей. При травматическом вывихе происходит растяжение мягких тканей вокруг сустава, что может привести к повреждению связок, мышц и сухожилий.
Врожденный вывих бедра развивается медленно и не связан с травмой. Для его появления достаточно обычной нагрузки, такой как ходьба, бег или активные игры. Сустав становится уязвим из-за нарушенной анатомии.
Изменение суставных элементов называется дисплазией тазобедренного сустава. Дисплазия проявляется в следующих признаках:
- недостаточная глубина суставной впадины;
- слишком покатые края суставной впадины;
- нарушение соотношения углов сустава;
- недостаточная функция хрящевых элементов, стабилизирующих сустав.
Специалисты называют такие суставы «диспластичными». Они развиваются медленно и менее устойчивы, чем здоровые суставы. Суставная головка также может быть недостаточно твердой и иметь нетипичную овальную форму, что ухудшает её способность переносить нагрузки.
Эти изменения приводят к нестабильности сустава, так как аномальная анатомия не выдерживает нормальные нагрузки. Дисплазия создает условия для вывиха тазобедренного сустава, так как сочленяющиеся поверхности не удерживаются в нужном положении и постепенно разобщаются по мере роста ребенка. Прогрессирование вывиха особенно быстро происходит в критические моменты, когда ребенок начинает садиться, вставать и ходить.
Основная причина врожденного вывиха бедра — нарушение формирования сустава (дисплазия), что приводит к изменению анатомии и биомеханики. Точные причины этих нарушений неизвестны, но предполагаются внутриутробные факторы, такие как:
- курение, алкоголь или наркотики;
- вирусные заболевания;
- неполноценное питание;
- акушерские инфекции;
- тазовое предлежание плода.
При обнаружении симптомов заболевания необходимо обратиться к врачу. Не занимайтесь самолечением — это может быть опасно для здоровья!
Симптомы врожденного вывиха бедра
Симптоматика врожденного вывиха бедра проявляется в асимметрии сустава и его функций по сравнению со здоровым суставом. Первые визуальные признаки замечает мать во время ухода за ребенком, например, асимметрия кожных складок может указывать на неравномерное развитие суставов.
Различие в амплитуде движений в бедрах — еще один признак: нога с пораженной стороны ограничена в подвижности, что заметно по тугому сопротивлению при попытке отвести ногу в сторону. Это ограничение хорошо видно во время купания и переодевания ребенка.
Укорочение ноги заметно, когда ребенок лежит на спине с выпрямленными ногами.
Врач определяет указанные симптомы при осмотре и с помощью клинических тестов, а точное укорочение выявляет сравнительным измерением длины конечностей.
Симптом «щелчка» также требует внимания. Он может проявляться случайно, например, в виде щелчка сустава при сгибании бедер к животу. Врач может специально провоцировать щелчок во время осмотра, выполняя клинический тест. Щелчки могут указывать на несостоятельность тазобедренного сустава и подвывих — частичное разобщение суставных поверхностей.
Перечисленные симптомы не всегда очевидны, и их достоверность может быть низкой. Один симптом не обязательно указывает на дисплазию или вывих тазобедренного сустава, так как некоторые из них могут встречаться в норме в первые месяцы жизни ребенка.
Патогенез врожденного вывиха бедра
Врожденный вывих бедра всегда сопровождается дисплазией сустава — комплексом анатомических нарушений в тазобедренном суставе. Сустав не способен выдерживать обычные нагрузки, такие как ходьба. Компоненты сустава теряют правильное расположение: под нагрузкой головка бедренной кости начинает вывихиваться. Вертлужная впадина, которая обычно удерживает головку бедра, запустевает, и свободное пространство заполняется рубцовой тканью. В результате головка бедра начинает опираться на неправильное место на тазовой кости, формируя подобие новой суставной впадины.
Эти изменения затрагивают весь организм: нарушается тонус ягодичных мышц и мышц спины, происходит перекос таза и искривление позвоночника в попытках сохранить баланс. Двусторонний вывих тазобедренных суставов приводит к неправильной походке, и патологические изменения развиваются симметрично.
Такие изменения могут иметь катастрофические последствия для ребёнка — нарушается возможность свободного передвижения. Ходьба становится затруднительной, и дети часто отстают в физическом развитии по сравнению с возрастными нормами.
Заболевание прогрессирует: сустав деформируется, теряет свои формы и соотношения. Развивается тугоподвижность (контрактура) в суставе, вплоть до полной потери движений. Ребёнок не может опереться на больную ногу из-за боли в суставе.
Классификация и стадии развития врожденного вывиха бедра
Врожденный вывих бедра классифицируется по тяжести:
- Первая степень — предвывих. Суставные компоненты расположены правильно и относительно стабильно, но дисплазия мешает нормальному развитию сустава.
- Вторая степень — подвывих. Это несоответствие головки бедренной кости и вертлужной впадины. На этой стадии сохраняется частичный контакт суставных поверхностей. Продолжающийся рост ребенка и увеличение физической активности способствуют прогрессированию болезни.
- Третья степень — вывих тазобедренного сустава. Полная потеря контакта головки бедренной кости и вертлужной впадины.
Также различают односторонний и двусторонний врожденный вывих бедра.
В зависимости от измененных компонентов сустава выделяют:
- дисплазию вертлужной впадины (ацетабулярную дисплазию);
- дисплазию проксимального отдела бедренной кости;
- поражение тазового и бедренного компонентов одновременно;
- многоплоскостную деформацию.
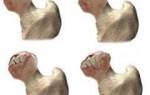
Для визуальной оценки при диагностике разработана рентгенологическая классификация, включающая пять степеней заболевания. Градация основана на положении головки бедренной кости относительно вертлужной впадины:
- 1 степень: головка на уровне вертлужной впадины, смещена к наружной части;
- 2 степень: головка выше горизонтального уровня у-образных хрящей;
- 3 степень: головка над верхним краем вертлужной впадины;
- 4 степень: головка проецируется на тело подвздошной кости;
- 5 степень: головка у края гребня подвздошной кости.
Независимо от классификации, основная задача — оценка прогноза заболевания и определение рациональной лечебной тактики.
Осложнения врожденного вывиха бедра
Врожденный вывих бедра рассматривается как осложнение дисплазии тазобедренного сустава. Своевременная диагностика позволяет выявить проблему на стадии дисплазии, что дает возможность эффективно лечить заболевание и предотвратить вывих бедра.
Отсутствие диагностических осмотров у ребенка приводит к серьезным осложнениям. Без вмешательства заболевание может развиться в деформирующий остеоартрит тазобедренного сустава. В этом случае сустав деформируется и разрушается, теряя свою функцию. Состояние сопровождается интенсивной болью не только в пораженном суставе, но и в других частях скелета из-за перераспределения нагрузок.
Значительная разница в длине нижних конечностей при врожденном вывихе бедра мешает нормальному развитию других суставов. Для ребенка эти осложнения критичны, так как затрудняют или полностью останавливают процесс обучения ходьбе.
Коррекция осложнений врожденного вывиха бедра сложна. В большинстве случаев требуется хирургическое лечение, которое отличается масштабностью, травматичностью, многоэтапностью и неопределенным прогнозом. Отставание пораженной конечности в росте усугубляет ситуацию даже после успешной операции, требуя длительного реабилитационного периода.
Цепочка осложнений может продолжаться и после лечения, например, после эндопротезирования тазобедренного сустава. Сохраняются риски нестабильности эндопротеза, его вывиха и различных нарушений походки.
Диагностика врожденного вывиха бедра
Выявление врожденного вывиха бедра не вызывает трудностей, однако диагностика уже состоявшегося вывиха считается запоздалой. Если у пациента обнаружены признаки врожденного вывиха бедра (не дисплазии), лечение будет длительным и менее эффективным. Современная медицина требует диагностики не только вывиха, но и его предвестников.
Дисплазия тазобедренных суставов не проявляется яркими симптомами, и большинство из них имеют условную ценность для диагностики. Эффективным методом выявления является скрининг — обязательное инструментальное обследование каждого ребенка. Он включает двухкратный осмотр ортопедом и ультразвуковое исследование тазобедренных суставов. Первый осмотр проводится в роддоме, а повторный — на третьем месяце жизни вместе с УЗИ.
Диагностика должна быть комплексной и тщательной. Важно уточнить данные о протекании беременности и возможных факторах риска дисплазии, таких как тазовое предлежание, внутриутробные инфекции, маловодие и задержка внутриутробного развития.
Для врачей важна информация от матери, которая наблюдает за развитием ребенка и может заметить незначительные диагностические признаки. В таких случаях следует придерживаться тактики активного поиска: при любом подозрении расценивать ситуацию как дисплазию бедра и исключать диагноз в процессе обследования.
Особые трудности в диагностике могут возникнуть при двустороннем поражении суставов, так как в этом случае отсутствует асимметрия, заметная родителям. Ориентироваться следует на совокупность признаков: ограничение отведения бедер, данные УЗИ сустава и, при необходимости, рентген таза.
Лечение врожденного вывиха бедра
Лечение врожденного вывиха тазобедренного сустава на поздних стадиях дисплазии возможно только оперативным путем. Проводятся реконструктивно-пластические операции для восстановления анатомии сустава. В зависимости от характера поражения, приоритет отдается операциям на вертлужном компоненте, проксимальном отделе бедренной кости или комбинированной коррекции обоих компонентов [2][9].
Оперативное лечение требует длительного реабилитационного периода, который включает шинирование (ограничение подвижности в суставе) и постепенное увеличение нагрузки на сустав в соответствии с возрастными нормами и состоянием после операции [11][17].
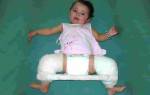
Наилучшие результаты достигаются при лечении дисплазии тазобедренного сустава, когда возможно консервативное (безоперационное) лечение. Оно заключается в фиксации бедер в состоянии сгибания и отведения с помощью ортопедических приспособлений. Используются отводящие шины: Виленского, Мирзоевой, Турнера, а также устройства аналогичной конструкции, такие как стремена Павлика и подушка Фрейка [5]. При этом сохраняется допустимая подвижность в суставах, рекомендованная врачом.
Восстановление конфигурации сустава не завершает лечение. Необходим курс реабилитации, включающий физиотерапию, массаж, лечебную физкультуру и плавание [3].
Общее состояние ребенка поддерживается полноценным питанием и лечебным режимом. Режим включает поэтапное прекращение шинирования и постепенное увеличение нагрузки на конечности, что назначает врач на этапе фиксации. Увеличивается частота массажных процедур и используется лечебная физкультура. При необходимости рацион ребенка корректируется с учетом недостатка витамина D и кальция [8][13].
Результаты лечения контролируются регулярными осмотрами и клиническими тестами для тазобедренных суставов. Проводятся рентген-снимки для объективной оценки ортопедической коррекции и определения сроков прекращения фиксации [6].
Прогноз. Профилактика
Прогноз врожденного вывиха тазобедренного сустава зависит от ранней диагностики. Если заболевание выявлено на начальном этапе (в форме дисплазии), лечение может остановить его прогрессирование. Поздняя диагностика приводит к более длительному и сложному лечению. На начальной стадии часто достаточно консервативных методов, что обеспечивает благоприятный прогноз и восстановление функции сустава.
При запоздалом лечении прогноз становится неоднозначным, и медицинская помощь требует этапного подхода, поскольку решить проблему сразу невозможно. В запущенных случаях врачи могут лишь облегчить состояние, сосредоточившись на:
- устранении боли;
- восстановлении опороспособности ноги;
- улучшении косметического эффекта.
Если хирургическое лечение невозможно, применяется лечебно-профилактическая ортопедическая обувь для коррекции дисбаланса в длине конечностей и улучшения походки, что снижает нагрузку на суставы.
К мерам профилактики врожденного вывиха бедра относятся:
- консультация врача-генетика на этапе планирования беременности (при наличии наследственных заболеваний соединительной ткани);
- снижение риска осложнений беременности: полноценное питание, отказ от вредных привычек, акушерский контроль;
- осмотр новорожденного для выявления признаков дисплазии;
- регулярное наблюдение у педиатра и ортопеда;
- ультразвуковая диагностика тазобедренных суставов в рамках скрининга.
Исследования показывают, что тугое пеленание, способ переноски ребенка, использование слингов и занятия физкультурой не оказывают значительного влияния на развитие и профилактику врожденного вывиха бедра.
Литература:
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- Мирский, «Хирургия от древности до современности. Очерки истории.» (Москва, Наука, 2000, 798 с.).
- https://radiomed.ru/publications/8500-uzi-ultrazvukovaya-diagnostika-displazii-tazobedrennyh-sustavov.
- https://ProBolezny.ru/vrozhdennyy-vyvih-bedra/.
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- Renouard, «Histoire de la medicine» (П., 1948).