Дата публикации: 21.03.2019
Дата проверки статьи: 02.12.2019
Главное отличие ушиба головы от других черепно-мозговых травм — целостность кожных покровов. Ушибы делятся на ушибы мягких тканей и ушиб головного мозга. Вероятность возникновения того или иного вида зависит от силы удара: чем сильнее контакт, тем тяжелее травма. Ушиб головного мозга часто сопровождается кровоизлиянием в ткань, что негативно сказывается на состоянии организма. Также возможен перелом костей черепа.
Клиническая картина делится на три вида:
- Общемозговой — реакция головного мозга на повреждение.
- Локальный — зависит от области поражения; наибольшую опасность представляют травмы, затрагивающие продолговатый мозг.
- Менингеальный — характеризуется раздражением оболочек мозга.
Общемозговая симптоматика возникает при любом ушибе:
- Тошнота, возможна рвота.
- Болезненные ощущения в области головы.
- Головокружение.
- Ухудшение концентрации внимания.
- Ослабление памяти.
Менингеальная симптоматика указывает на ушиб головного мозга и включает интенсивные боли, напряжение мышц в области затылка и спины, рвоту без облегчения.
Локальная симптоматика помогает определить область удара. При повреждении затылочной части нарушается работа зрительного аппарата, что связано с расположением нервных путей от глаз. Пациенты могут жаловаться на слепоту и двоение в глазах.
Симптомы ушиба головного мозга
Ушиб классифицируется по степеням в зависимости от тяжести поражения.
Лёгкая степень характеризуется следующими симптомами:
- обморок не более 10 минут;
- быстрое восстановление без врачебного вмешательства;
- непроизвольные движения глаз;
- сниженная чувствительность на противоположной стороне тела;
- постепенное исчезновение симптомов и отсутствие осложнений. Клиническая картина полностью исчезает в течение 3 недель.
Средняя степень сопровождается следующими нарушениями:
- обморок длительностью до 4 часов;
- приглушенность сознания на протяжении суток;
- выраженные общемозговые симптомы;
- менингеальный синдром;
- нарушения речи;
- невозможность контролировать движения одной из сторон тела;
- учащенное дыхание.
Тяжёлая степень представляет смертельную угрозу и включает следующие симптомы:
- приглушенность сознания на несколько дней;
- нарушения сердечно-сосудистой системы;
- дисфункция дыхательных органов;
- потеря памяти о событиях, предшествовавших ушибу;
- нарушения зрения;
- постоянное чувство тревоги;
- психическая возбудимость.
Симптомы ушиба мягких тканей головы
Травмирование мягких тканей головы без повреждения головного мозга обычно не представляет серьезной угрозы. Это распространённая травма, основной симптом которой — припухлость на голове после удара. При прощупывании возникают болезненные ощущения. Ушиб мягких тканей тяжёлой степени может сопровождаться покраснением кожи, помутнением сознания, носовым кровотечением, рвотой, постоянной усталостью и повышенной местной температурой.
Факторы, провоцирующие ушибы мягких тканей и головного мозга, схожи:
- травма во время занятий спортом;
- эпилептический приступ;
- повреждение головы в драке;
- несоблюдение техники безопасности;
- падение с высоты на голову;
- бытовая травма;
- дорожно-транспортное происшествие;
- травма у детей.
Диагностика
Обследование при ушибе головы включает следующие процедуры:
- Рентгенографию для исключения разрушения костной ткани и выявления локальных повреждений.
- Спинномозговую пункцию для определения концентрации эритроцитов.
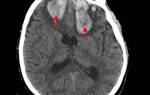
- Компьютерную томографию для оценки области поражения и отёчности.
Для определения тяжести состояния пациента используют шкалу Глазго.
Лечение
В зависимости от тяжести травмы врач-травматолог решает, лечить ушиб головы в стационаре или амбулаторно. Больному необходим покой, особенно при сотрясении мозга, когда рекомендуется постельный режим.
Через 24 часа после травмы использование льда становится нецелесообразным. Следующий этап лечения — компрессы, которые уменьшают отечность, улучшают кровообращение и обезболивают. Постепенно переходят к согревающим процедурам. Сухое умеренное тепло способствует рассасыванию гематомы. Не следует оказывать сильное давление на ушиб, так как сгустки крови могут образовывать тромбы, которые опасны для жизни.
Особое внимание следует уделять ушибам головы у детей. Ребенок может не точно описать свои ощущения, и признаки травмы не всегда очевидны. Необходима тщательная пальпация, измерение температуры, а иногда и срочная госпитализация. Черепно-мозговая оболочка у детей хрупкая, и голова является уязвимым местом.
По мере рассасывания гематомы можно делать легкие массажи поврежденного участка и прилегающих областей. Эффективны препараты, разжижающие кровь, такие как «Детралекс», «Аспирин Форте», «Варфарин», «Курантил», «Аспекард».
При склонности к тромбообразованию стоит временно исключить из рациона продукты, сгущающие кровь:
- сладкие десерты;
- картофель;
- белый хлеб;
- копчености;
- жареное мясо;
- алкоголь;
- колбасные изделия;
- соленья;
- гречневую кашу;
- бобовые.
Рекомендуются следующие продукты:
- минеральная вода;
- апельсиновый сок;
- томатный сок;
- сырая клюква;
- горький шоколад;
- семена подсолнечника;
- какао;
- морепродукты;
- овсяная каша.
[youtube]HX0yAjs7ihY[/youtube]
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим отзывы наших пациентов.
Что делать при ушибе мягких тканей головы
Любая травма вызывает дискомфорт и может привести к осложнениям. Ушиб мягких тканей головы особенно опасен. В некоторых случаях он проявляется лишь легкой ссадиной, но иногда может вызвать серьезные нарушения кровообращения и трофики поврежденной области.
Что такое ушиб
Механическое повреждение мягких тканей без разрыва кожи называется ушибом. Обычно он возникает в быту при случайном падении или ударе тупым предметом.
При ушибе повреждаются верхние слои кожи, подкожная жировая клетчатка и мышечные волокна. Также страдают нервные окончания и мелкие кровеносные сосуды, что приводит к кровоизлияниям и образованию гематом. Некоторые ушибы оставляют долговременные последствия: клетки подкожной жировой клетчатки склеротируются, нарушается кровоснабжение и питание поврежденного участка, что может привести к образованию жировой шишки, трудно поддающейся лечению.
В некоторых случаях ушибы могут отторгать мягкие ткани от надкостницы, что вызывает омертвение этих участков. Восстановить нормальный кровоток и питание таких областей тела сложно.
Сильный ушиб может привести к образованию трещин и надколов надкостницы. Надкостница может отслаиваться, как и подкожная жировая клетчатка, что позволяет лимфе и крови заполнять полости между отслоившимися тканями и костью. Это усложняет состояние при ушибе и затрудняет лечение.
Время образования кровоподтека зависит от глубины повреждения мягких тканей и может занимать несколько часов. Сначала кровоподтек имеет красноватый оттенок, затем синеет, что приводит к его названию «синяк». В конце он приобретает желтоватые и зеленоватые оттенки. Изменение цвета связано с распадом гемоглобина в месте скопления кровяных сгустков из поврежденных сосудов.
Ушиб головы
Ушиб головы — это опасная травма. Наиболее вероятна угроза сотрясения головного мозга. Даже незначительное механическое воздействие на мягкие ткани и кости черепа может вызвать сильный дискомфорт и нежелательные последствия.
Симптомы ушиба головы зависят от локализации травмы и силы удара. Их должен знать каждый:
- повышение температуры в области повреждения;
- отек в виде шишки из мягких тканей;
- сильная боль;
- помутнение сознания;
- головокружение;
- тошнота;
- нарушение координации движений;
- слабость.
Яркие симптомы могут указывать на сотрясение головного мозга — серьезную травму, способную изменить качество жизни пострадавшего. В зависимости от пораженных участков коры головного мозга могут возникнуть различные тяжелые последствия:
- рвота;
- потеря сознания;
- амнезия;
- нарушения двигательных функций;
- потеря ориентации в пространстве;
- снижение зрительной функции;
- кровоизлияния в головной мозг;
- самопроизвольное мочеиспускание;
- бессонница;
- вялость;
- головные боли.
Диагностику и лечение должен проводить врач.
Затягивание обращения за помощью и самолечение могут усугубить состояние.
[youtube]a2mOnvQjVUY[/youtube]
Первая помощь при ушибе
Когда произошла травма головы, важно оказать первую помощь, чтобы минимизировать негативные последствия. При ушибах мягких тканей головы необходимо действовать быстро.
Приложите к ушибленному месту лед на 10 минут. Если льда нет, используйте холодный предмет или камень из тени. Лед не должен оставаться на голове слишком долго, чтобы не вызвать переохлаждение мозга и повреждение сосудов. В зависимости от силы удара, лед можно прикладывать каждые полчаса в течение первых 6 часов.
Если на месте ушиба есть ссадины или царапины, обработайте их антисептиком. Из-за волос на голове неудобно использовать мази, поэтому подойдут водные растворы «Хлоргексидина», «Мирамистина», перекиси водорода или настойки календулы.
Уложите пострадавшего в полулежащее положение. Если его тошнит, поднимите голову с помощью подушки. Обратите внимание на шейный отдел позвоночника, который является наиболее подвижным и уязвимым. Удар может повредить шейные позвонки.
Также дайте обезболивающее с теплой жидкостью. Хорошо подойдут «Темпалгин», «Цитрамон», «Кетанов», «Кетонал», «Аспирин» или «Анальгин».
Полезные советы
Давать рекомендации по предотвращению травматических ситуаций сложно, так как травмы часто случаются случайно. Тем не менее, людям, склонным к рассеянности и невнимательности, стоит быть более бдительными на улице, особенно при переходе крупных автомобильных магистралей и в местах большого скопления людей. Также следует избегать строительных площадок и зон разгрузки.
Особую осторожность нужно проявлять в местах отдыха, где расслабленный организм может не заметить надвигающуюся опасность. Ушиб головы можно получить, отдыхая на море, сплавляясь по рекам, работая на даче или занимаясь экстремальными видами спорта.
Виды и последствия ушибов головы
Важно понимать, что ушиб головы — это травма, возникающая в результате падений или ударов тупыми предметами, при этом без видимых повреждений кожи. Существует несколько видов таких травм, в зависимости от их последствий:
- Ушибы лица или области, скрытой под волосами, ограничивающиеся внутренними повреждениями мягких тканей.
- Внутричерепное кровоизлияние, которое может быть единичным или множественным и представляет серьезную угрозу для здоровья.
- Травма головы, сопровождающаяся сотрясением головного мозга, имеющая разные степени тяжести.
- Ушиб головного мозга, который может привести к состояниям, несовместимым с жизнью.
В группе риска находятся маленькие дети и пожилые люди. У них последствия даже незначительных травм могут быть крайне опасными. Поэтому важно быстро и правильно оказать первую помощь тем, кто пострадал: ребенку, упавшему во время игры, пожилому человеку, подскользнувшемуся на улице, или электрику, упавшему с лестницы.
Внешние симптомы ушиба головы
Важно быстро диагностировать ушиб головы, что бывает непросто, особенно при потере сознания. Обратите внимание на следующие симптомы:
- Боль в области удара, вызванная как самим ударом, так и спазмами сосудов.
- Припухлость на месте удара, часто описываемая как «шишка».
- Появление синяка из-за внутреннего кровоизлияния.
- Повышение температуры, хотя это не всегда наблюдается.
- Тошнота.
- Кровь из носа может появиться даже без удара в эту область, если травма затронула отдаленные участки.
- Удар в затылок может вызвать временную потерю или снижение остроты зрения, так как там расположены зрительные центры.
- Общая слабость.
- Слабость в руках и ногах.
- Затуманенное или потерянное сознание.
- Рвота при повреждении костей черепа.
Что предпринять при ушибе головы
Если вы уверены, что перед вами пострадавший с ушибом головы, вызывайте «скорую». Пока она в пути, действуйте, чтобы предотвратить серьезные последствия и риск летального исхода.
- К месту ушиба приложите что-то прохладное, чтобы уменьшить боль, снять отек и остановить внутреннее кровотечение. Холод должен оставаться на месте ушиба несколько часов.
- Даже если пострадавший в сознании и утверждает, что чувствует себя хорошо, настойчиво уложите его в постель хотя бы на пару часов. Симптомы могут проявиться позже, что чревато обмороками и вторичными травмами.
- В это время пострадавший не должен пить, есть или принимать лекарства, чтобы не затруднить диагностику и выявление скрытых повреждений.
Чего нельзя делать при лёгкой черепно-мозговой травме?
Лёгкой черепно-мозговой травмой называют механическое повреждение мозга, оцененное по шкале комы Глазго (ШКГ) от 13 до 15 через 30 минут после травмы.
В большинстве случаев лёгкие черепно-мозговые травмы проходят без последствий или сопровождаются временными нарушениями, которые сохраняются несколько дней или недель.
Сотрясение головного мозга
Сотрясение головного мозга — это сложный патофизиологический процесс, вызванный травматическими биомеханическими силами.
Травматические изменения мозга имеют общие клинические, патофизиологические и биомеханические характеристики.
Сотрясение головного мозга:
- может возникнуть из-за удара по голове, лицу, шее или другим частям тела, что приводит к передаче кинетической энергии на голову;
- обычно вызывает кратковременные неврологические нарушения, которые проходят самостоятельно;
- может сопровождаться патогистологическими изменениями в мозговой ткани, однако симптомы в основном обусловлены функциональными нарушениями. При стандартных нейровизуализационных процедурах травматические изменения не обнаруживаются;
- приводит к последовательному появлению клинических синдромов, среди которых может отсутствовать потеря сознания. Характерно постепенное уменьшение тяжести нарушений, хотя некоторые из них могут сохраняться длительное время.
Кроме сотрясения мозга, к лёгкой черепно-мозговой травме относится ушиб головного мозга лёгкой степени.
Симптомы лёгкой черепно-мозговой травмы
- Головная боль
- Тошнота
- Рвота
- Двоение и «туман» в глазах
- «Вспышки» или «звёздочки» в глазах
- Нарушения равновесия
- Головокружение
- Свето- и звукобоязнь
- Шум в ушах
- Заторможенность
- Общая слабость или сонливость
- Раздражительность
- Депрессия
- Тревога
- Увеличение продолжительности сна
- Трудности с засыпанием
- Ощущение замедленности
- Ощущение «оцепенения» или «тумана» в голове
- Трудности с концентрацией
Ухудшение состояния пациента с лёгкой черепно-мозговой травмой (усиление головной боли, ухудшение неврологических симптомов, спутанность или угнетение сознания) может указывать на развитие внутричерепной гематомы и требует экстренной нейровизуализации.
Большинству пациентов достаточно кратковременного симптоматического лечения:
- Для головной боли применяются анальгетики и НПВС (парацетамол, ибупрофен, напроксен).
- При тошноте и рвоте — средства от укачивания и антигистаминные препараты (драмина, атаракс) при лёгкой выраженности; при выраженных симптомах — антисеротонинергические препараты (ондансетрон, гранисетрон).
Многие известные личности занимались боксом и, вероятно, получали повторные черепно-мозговые травмы. Среди них Эрнест Хемингуэй и Владимир Набоков. Бокс также «открыл» миру Чарли Чаплина, который работал спарринг-партнёром и был замечен директором Чикагского цирка.
Исключения: у 10-15% людей, перенёсших лёгкую черепно-мозговую травму, через 3 месяца сохраняются стойкие когнитивные, психические или неврологические нарушения, известные как «постконтузионный синдром».
Постконтузионный синдром включает не менее трёх из следующих групп симптомов, развившихся в течение 4 недель после травмы:
- Головная боль, головокружение, недомогание, общая слабость, повышенная чувствительность к громким звукам
- Раздражительность, депрессия, тревога, эмоциональная лабильность
- Нарушения памяти и внимания, расстройства мышления, которые пациент воспринимает субъективно, но которые не фиксируются нейропсихологическими тестами
- Бессонница
- Снижение толерантности к алкоголю
- Повышенная озабоченность описанными симптомами с ипохондрическим настроением
У пациентов с очаговыми поражениями головного мозга, включая травматические, а также у лиц, злоупотребляющих алкоголем, повторные даже лёгкие черепно-мозговые травмы увеличивают риск посттравматических припадков и эпилепсии.
Редко наблюдается «деменция боксёров» у людей с повторными лёгкими черепно-мозговыми травмами. К этому осложнению предрасположены люди с ApoE ε4.
У небольшой доли пациентов может развиться синдром повторного сотрясения (second-impact syndrome — SIS) — диффузный отёк головного мозга после повторных травм, чаще у спортсменов на фоне симптомов предыдущего сотрясения.
В 1998 году было описано 17 случаев, из которых 12 были неполными. В исследовании 2013 года не выделены однозначные факторы риска SIS.
Рекомендуется выполнять краниографию, если доступна компьютерная томография (КТ) головного мозга. Переломы черепа без ушиба головного мозга — редкость. Если выявлен перелом, необходимо провести КТ для исключения ушиба и гематомы. Если перелома нет, исследование не исключает опасных проявлений травмы.
- Врачи часто сталкиваются с трудностями в оценке костей лицевого скелета по рентгенограммам, что требует повторного проведения КТ.
- При наличии томографа не следует тратить время на эхоэнцефалоскопию.
- Если доступ к КТ или МРТ ограничен, необходимо обоснованно отбирать пациентов для исследования.
Ниже приведены различные наборы показаний для ознакомления:
Канадский набор показаний*
- Оценка по ШКГ < 15 баллов;
- Подозрение на открытый или вдавленный перелом черепа;
- Клинические признаки перелома основания черепа (гемотимпанум, «глаза енота», ликворея из ушей и носа, кровоподтёк в околоушной области);
- Два и более эпизода рвоты;
- Возраст ≥ 65 лет;
- Продолжительность антероградной амнезии ≥ 30 минут с момента травмы;
- Опасный механизм травмы (мотоциклетная авария, падение с высоты более 1 метра или более пяти ступеней).
Шкала не применяется в случаях, когда возможно развитие расстройств сознания по причинам, не связанным с травмой, при оценке по ШКГ < 13 баллов, возрасте пациентов < 16 лет, если пациент принимает оральные антикоагулянты (варфарин, прадаксу, ксарелто и др.) или страдает заболеваниями с повышенной склонностью к кровотечениям.
Нью-Орлеанский набор показаний
- Головная боль;
- Рвота;
- Наркотическое или алкогольное опьянение;
- Стойкая антероградная амнезия (нарушение кратковременной памяти);
- Травмы выше ключицы;
- Судорожные припадки;
- Возраст ≥60 лет.
Риск выявления патологии головного мозга выше у пациентов с оценкой по шкале комы Глазго (ШКГ) через 30 минут после травмы 13-14 баллов, чем 15 баллов. Выделяются следующие группы по уровню риска:
-
Низкий риск — 15 баллов по ШКГ после травмы, без потери сознания, амнезии, тошноты, рвоты и головной боли. Риск развития внутричерепной гематомы, требующей нейрохирургического лечения, составляет 0,1:100.
-
Средний риск — 15 баллов по ШКГ с потерей сознания, амнезией, тошнотой, рвотой и головной болью. Риск выявления внутримозговой гематомы, требующей нейрохирургического вмешательства, составляет 1-3:100. Необходимо провести КТ головного мозга.
-
Высокий риск — 14-15 баллов по ШКГ, наличие признаков перелома черепа или неврологического дефицита. Риск выявления гематомы, требующей нейрохирургического вмешательства, составляет 6-10:100.
К группе высокого риска, независимо от клинических проявлений травмы, относятся пациенты, принимающие антикоагулянты, и лица старше 60 лет.
Если КТ головного мозга не проводилась, рекомендуется:
- В течение двух недель после травмы избегать алкоголя, обезболивающих, управления автомобилем и другими транспортными средствами.
- Сообщить близким о травме и предупредить их о необходимости вызвать скорую помощь при появлении нарушений поведения или повышенной сонливости.
- Обратиться за помощью при усилении головной боли, появлении двоения в глазах, тошноты, рвоты, слабости конечностей и других неврологических нарушениях.
- Провести КТ головного мозга после отрицательного результата МРТ, если в учреждении есть МРТ, но нет КТ.
Из-за разнообразия состояний, вызванных биомеханическим поражением головного мозга, вопрос нейровизуализации черепно-мозговой травмы остается сложным. Диагноз основывается на клинических характеристиках пациента, и в большинстве случаев обычные КТ и МРТ не выявляют изменений в веществе головного мозга у лиц с легкой ЗЧМТ.
При наличии магнитно-резонансного томографа метод обладает достаточной чувствительностью для выявления очаговых травматических изменений и внутричерепных кровоизлияний. МРТ более чувствительна, чем КТ, для выявления очаговых поражений, однако ни один из методов не дает результатов, коррелирующих со степенью и характером нейропсихологических нарушений.
Оба метода недостаточно точно выявляют признаки диффузного аксонального повреждения. Важно выделить состояния, требующие нейрохирургического вмешательства: гематомы и переломы черепа.
Не рекомендуется выполнять повторные нейровизуализационные исследования без медицинских показаний. Повторные обследования показаны пациентам с прогрессированием расстройств сознания и очаговых неврологических симптомов, а также при развитии судорожных припадков. КТ подвергает пациента ионизирующему излучению, что увеличивает риск опухолевых заболеваний. Вред от МРТ для здоровья не доказан, но затраты на исследование значительны.
Не следует использовать реоэнцефалографию, так как она не дает ценной информации и может вызывать ненужную тревогу. Электроэнцефалография не показана пациентам без эпилептических припадков, так как после ЧМТ чаще наблюдаются неспецифические изменения, а риск эпилептических припадков у таких пациентов невелик.
Дуплексное сканирование брахиоцефальных артерий нецелесообразно, так как диссекция церебральных артерий является редким осложнением черепно-мозговой травмы и обычно протекает с клиникой недостаточности мозгового кровообращения.
Литература:
- Wise, «Review of the History of Medicine» (Л., 1967).
- Moustafine R. I. и др. Eudragit® E PO как дополнительный материал для разработки систем доставки лекарств с контролируемым высвобождением. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- Baas, «Geschichte d. Medicin».
- https://cmrt.ru/zabolevaniya/travmy/ushib-golovy/.
- https://eurodent-st.ru/zabolevaniya/migren/ushib-myagkix-tkanej-golovy.
- https://MedAboutMe.ru/articles/pervayapomoshchpriushibegolovy/.
- https://openneuro.ru/doctors/tbi/chego-nelzya-delat-pri-ljogkoj-cherepno-mozgovoj-travme.
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.
- Wise, «Review of the History of Medicine» (Л., 1967).
- Baas, «Geschichte d. Medicin».
- Мирский, «Хирургия от древности до современности. Очерки истории.» (Москва, Наука, 2000, 798 с.).