Внутримозговая гематома — это скопление крови в веществе головного мозга, которое сжимает и повреждает близлежащую мозговую ткань. Она проявляется общемозговыми и очаговыми симптомами, зависящими от ее расположения и объема. Наиболее точная диагностика достигается с помощью сочетания КТ и МРТ головного мозга, а также ангиографии сосудов. Небольшую гематому можно лечить консервативно, в то время как большая требует хирургического вмешательства — удаления или аспирации.
Общие сведения
Внутримозговая (интрапаренхиматозная) гематома — это вид внутричерепной гематомы, при которой кровь скапливается в паренхиме мозга. Чаще всего она возникает в результате травмы. Внутримозговые кровоизлияния составляют около 30% всех внутричерепных гематом. Они чаще встречаются у мужчин, особенно в возрасте от 35 до 50 лет. Эти гематомы представляют серьезную угрозу из-за возможных тяжелых церебральных нарушений и высокого уровня летальности.
Причины
В зависимости от происхождения, внутричерепные гематомы делятся на посттравматические и нетравматические. Внутримозговая гематома может возникнуть по следующим причинам:
- Черепно-мозговая травма (ЧМТ). Чаще всего кровь изливается из-за разрыва церебрального сосуда во время травмы или посттравматического диапедезного кровотечения в контузионном очаге.
- Патологии церебральных сосудов. Основная причина — разрыв аневризмы головного мозга или артерио-венозной мальформации.
- Аррозивное кровотечение. Деструкция сосудистой стенки может происходить при внутримозговой опухоли, из-за повышения внутрисосудистого давления при артериальной гипертензии или нарушения эластичности сосудистой стенки при атеросклерозе, системных васкулитах, диабетической макроангиопатии и других состояниях.
- Изменения свойств крови. Внутримозговая гематома может быть связана с изменением реологических свойств крови при гемофилии, лейкемии, заболеваниях печени (хроническом гепатите, циррозе) или при лечении антикоагулянтами.
Патогенез
Внутримозговая гематома может состоять из жидкой или свернувшейся крови. В некоторых случаях она содержит мозговой детрит, который значительно меньше по объему, чем кровь. Объем крови в гематоме варьируется от 1 до 100 мл. Увеличение размеров гематомы обычно происходит в течение 2-3 часов после начала кровотечения, а при нарушении свертывания крови — дольше.
Гематома сжимает окружающие мозговые ткани, что приводит к их повреждению и некрозу. Она также вызывает повышение внутричерепного давления и может привести к отеку головного мозга. Значительная гематома может смещать структуры головного мозга и вызывать дислокационный синдром. Кроме того, кровотечение вызывает рефлекторный спазм сосудов и ишемию, особенно в близлежащих областях.
Ишемия является дополнительным повреждающим фактором, способствующим распространению патологических изменений за пределы гематомы. Примерно в 14% случаев внутримозговая гематома прорывается в желудочки головного мозга, вызывая кровоизлияние. По данным, в 23% случаев она сочетается с образованием субдуральной, эпидуральной или эпи-субдуральной гематомы в оболочках головного мозга.
Классификация
Клиническая неврология использует несколько классификаций внутримозговых гематом, отражающих их характеристики: расположение, размеры и этиология. В зависимости от локализации выделяют центральные, субкортикальные, кортико-субкортикальные гематомы, а также гематомы мозжечка. Гематомы могут быть лобарными, медиальными, латеральными и смешанными.
По размеру внутримозговые гематомы классифицируются на:
- малая (до 20 мл, диаметр по КТ не более 3 см)
- средняя (20-50 мл, КТ-диаметр 3-4,5 см)
- большая (>50 мл, КТ-диаметр >4,5 см).
По причине возникновения гематомы могут быть посттравматическими, гипертензионными, аневризматическими, опухолевыми и другими. Для посттравматических гематом используется классификация по времени их появления: первичная гематома образуется сразу после черепно-мозговой травмы, а отсроченная — через сутки и более.
Симптомы внутримозговой гематомы
Общемозговые симптомы
Интрапаренхиматозная гематома обычно сопровождается выраженной общемозговой симптоматикой. У пациентов наблюдаются головокружение, сильная головная боль, тошнота и рвота. В более чем половине случаев внутримозговой гематомы отмечается нарушение сознания — от сопора до комы. Иногда угнетению сознания предшествует период психомоторного возбуждения. Образование внутримозговой гематомы может происходить с различной продолжительностью светлого промежутка в состоянии пациента — от стертого до более длительного или вовсе без него.
Очаговые симптомы
Очаговая симптоматика внутримозговой гематомы зависит от ее объема и локализации. Например, небольшие гематомы в области внутренней капсулы могут вызывать более выраженный неврологический дефицит, чем крупные гематомы в менее функционально значимых участках мозга. Внутримозговая гематома часто сопровождается гемипарезом, афазией, нарушениями чувствительности, асимметрией сухожильных рефлексов конечностей и судорожными эпилептическими приступами. Также могут наблюдаться анизокория, гемианопсия и лобные симптомы, такие как расстройства критики, памяти и поведения.
Дислокационный синдром
Обширная внутримозговая гематома вызывает дислокационный синдром из-за смещения мозговых структур. Увеличение объема черепной коробки приводит к смещению мозга вниз и вклинению миндалин мозжечка в большое затылочное отверстие. Это сдавливает продолговатый мозг, что проявляется стволовой симптоматикой: нистагмом, нарушением глотания (дисфагией), расстройством дыхательного ритма, диплопией, тугоухостью, вестибулярной атаксией, гипо- или аносмией, косоглазием, опущением верхнего века, брадикардией, гипертермией и повышением артериального давления.
Кровоизлияние в желудочки
Внутримозговая гематома с прорывом крови в желудочки проявляется гипертермией, быстро прогрессирующим угнетением сознания до комы, менингеальными симптомами и горметоническими судорогами. Последние характеризуются приступообразным повышением тонуса мышц конечностей: руки согнуты и приведены к туловищу, а ноги максимально разогнуты.
Внутримозговая гематома отсроченного характера клинически проявляется отсутствием улучшения состояния пациента или резким ухудшением спустя сутки и более после травмы.
Диагностика
Современные методы нейровизуализации позволяют не только диагностировать внутримозговую гематому, но и выявить ее причины. Ведущими диагностическими методами являются:
-
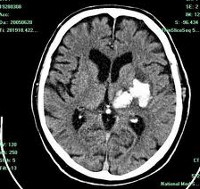
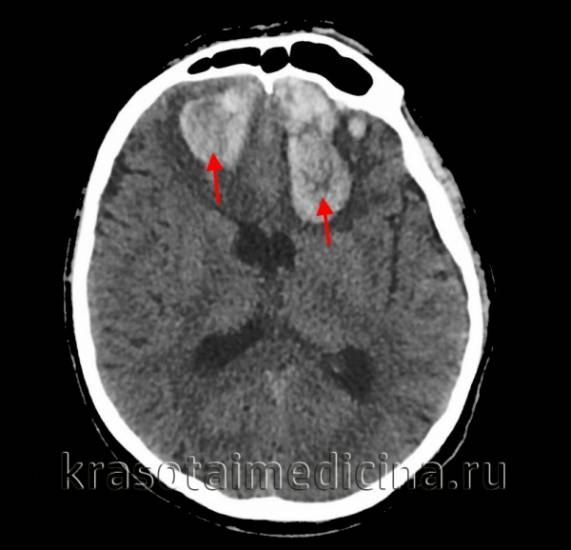
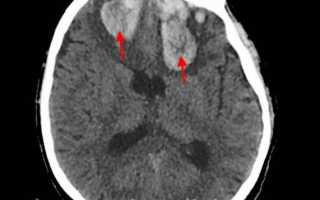
КТ головного мозга. На томограммах внутримозговая гематома выглядит как очаг гомогенной плотности округлой или овальной формы. Если гематома возникла из-за ушиба головного мозга, она обычно имеет неровные контуры. Со временем плотность гематомы уменьшается до изоплотного состояния, соответствующего плотности мозговой ткани. Для малых гематом этот процесс занимает 2-3 недели, для средних — до 5 недель.
-
МРТ головного мозга. При снижении плотности гематома лучше визуализируется с помощью МРТ. Однако на ранних стадиях МРТ может привести к ошибочному диагнозу, принимая гематому за опухоль с кровоизлиянием. Поэтому многие неврологи и нейрохирурги предпочитают использовать оба метода (КТ и МРТ) для диагностики.
-
Церебральная ангиография. Этот метод применяется для выявления сосудистых нарушений, вызванных рефлекторным ангиоспазмом, а также для диагностики аневризм и артерио-венозных мальформаций. Однако ангиография не может самостоятельно использоваться для диагностики внутримозговой гематомы, так как не позволяет точно отличить участок ушиба головного мозга от гематомы.
Дифференцировать внутримозговую гематому необходимо от опухоли полушарий мозга, очага ушиба, ишемического инсульта, кисты и абсцесса головного мозга.
Лечение внутримозговой гематомы
Консервативная терапия
Внутримозговая гематома может лечиться консервативно или оперативно. Выбор метода определяет нейрохирург. Консервативная терапия возможна при диаметре гематомы до 3 см, удовлетворительном состоянии сознания пациента и отсутствии признаков дислокационного синдрома и сжатия продолговатого мозга. В рамках консервативного лечения вводят гемостатики и препараты, уменьшающие проницаемость сосудов. Также необходима профилактика тромбоэмболии и коррекция артериального давления. Для снижения внутричерепного давления под контролем электролитного состава крови применяют диуретики.
Нейрохирургическое лечение
Большой диаметр внутримозговой гематомы, выраженная очаговая симптоматика и нарушение сознания требуют хирургического лечения. Признаки сдавления ствола мозга и/или дислокационного синдрома являются показанием для неотложного вмешательства:
- Транскраниальное удаление — операция выбора при гематомах различной локализации и размера.
- Эндоскопическая эвакуация — менее травматичный метод, применяемый при наличии технической возможности.
- Стереотаксическая аспирация — используется для гематом малого размера с выраженным неврологическим дефицитом.
При множественных гематомах обычно удаляется только самая большая. Если внутримозговая гематома сочетается с гематомой оболочек того же полушария, их удаляют одновременно. В случае, когда гематома малого или среднего размера находится на противоположной стороне от гематомы оболочек, ее удаление может не проводиться.
Прогноз и профилактика
К основным факторам, влияющим на прогноз, относятся: размер и расположение гематомы, возраст пациента, наличие сопутствующих заболеваний (ожирение, гипертония, сахарный диабет и др.), степень и длительность нарушения сознания, сочетание внутримозговой гематомы с гематомами оболочек, а также своевременность и адекватность медицинской помощи. Наиболее неблагоприятный прогноз наблюдается при гематомах, прорывающихся в желудочки головного мозга. Основные причины летального исхода — отек и дислокация головного мозга. Около 10-15% пациентов с геморрагическим инсультом погибают от рецидива кровоизлияния, а примерно 70% страдают от стойкого инвалидизирующего неврологического дефицита. Профилактика включает предотвращение травм головы и своевременное лечение цереброваскулярных заболеваний.
Гематома головного мозга — симптомы и лечение
Над статьей доктора Яковлева Д. В. работали литературный редактор Вера Васильева, научный редактор Сергей Федосов и шеф-редактор Лада Родчанина.
Дата публикации: 16 марта 2020. Обновлено: 26 апреля 2021.
Определение болезни. Причины заболевания
Гематома головного мозга — это серьезное состояние, при котором кровь из поврежденного сосуда попадает в черепную коробку. Скапливаясь, она сдавливает мозг и вызывает его повреждение. Быстро развиваются неврологические симптомы, что может привести к угнетению сознания и коме. Это состояние угрожает жизни и требует своевременной диагностики и лечения.
Согласно зарубежным данным:
- ежегодно инсульт с формированием гематомы происходит у 2400 человек на 1 миллион жителей западных стран;
- более 700 из них погибает ежегодно;
- менее половины восстанавливаются и могут обслуживать себя.
Причины гематомы головного мозга:
- Основная — артериальная гипертензия и атеросклероз. Риск инсульта с гематомой у пациентов с гипертензией составляет 60%;
- Пороки развития сосудов, такие как аневризмы и артериовенозные мальформации;
- Опухоли головного мозга, воспалительные заболевания сосудов и нарушения свертываемости крови;
- Препараты, повышающие риск кровотечений: антикоагулянты, антиагреганты и фибринолитики. Эти лекарства назначают пациентам с предрасположенностью к тромбообразованию и после сложных операций, но они увеличивают риск гематомы;
- Черепно-мозговые травмы. Гематомы возникают в 55% случаев черепно-мозговых травм и являются причиной 2/3 смертей при таких повреждениях. Травмы мозга — одна из основных причин смерти в развитых странах, занимая третье место после сердечно-сосудистых заболеваний и онкологии.
Причины гематом зависят от возраста пациента:
- У детей — пороки развития сосудов и болезни крови;
- У молодых взрослых — артериальная гипертензия, алкогольная и наркотическая интоксикации;
- У людей среднего и пожилого возраста — артериальная гипертензия, опухоли, артериовенозные мальформации и аневризмы.
При появлении подобных симптомов обратитесь к врачу. Не занимайтесь самолечением — это опасно для здоровья!
Симптомы гематомы головного мозга
Гематома головного мозга проявляется по-разному. Симптомы можно разделить на две группы:
-
Общемозговые: головная боль, головокружение, тошнота или рвота, вызванные повышением внутричерепного давления.
-
Очаговые: слабость в руке или ноге, нарушение зрения или движений глаз и другие, зависящие от расположения гематомы.
Симптомы острой нетравматической гематомы:
- интенсивная головная боль, возникающая при физической нагрузке, эмоциональном перенапряжении или повышенном артериальном давлении;
- тошнота, рвота;
- нарушение речи;
- слабость в руке или ноге;
- асимметрия лица;
- тяжелые признаки: судороги, кратковременная или стойкая потеря сознания, кома;
- пульсирующий шум в голове, нарушение координации или зрения, икота.
Патогенез гематомы головного мозга
Кровоизлияния могут возникать из-за травм и заболеваний. При этом всегда повреждается кровеносный сосуд, и кровь скапливается внутри или снаружи головного мозга, где её не должно быть. Это приводит к сдавлению мозга и повреждению его структур.
При внутримозговом кровоизлиянии гематома может образовываться в больших полушариях или мозжечке. Местоположение гематомы влияет на клиническую картину и может указывать на причину кровоизлияния:
- Гематомы, вызванные повышенным артериальным давлением, располагаются в глубоких отделах полушарий, близко к таламусу или в мозжечке.
- Более поверхностные гематомы связаны с разрывом аневризм, амилоидной ангиопатией (заболеванием мелких сосудов), длительным приёмом антикоагулянтов, кавернозной ангиомой (сосудистой опухолью) или кровоизлиянием в опухоль.
- Артериовенозные мальформации характеризуются расположением гематомы под корой головного мозга и прорывом крови в полость между мозговыми оболочками.
Классификация и стадии развития гематомы головного мозга
Все гематомы головного мозга делятся на две группы:
- нетравматические (спонтанные);
- травматические (возникающие при травме).
По локализации во внутричерепном пространстве выделяют:
- эпидуральные гематомы — между внутренней поверхностью черепа и твёрдой мозговой оболочкой;
- субдуральные — между твёрдой мозговой оболочкой и веществом головного мозга;
- внутримозговые гематомы — в веществе головного мозга.
По срокам давности гематомы подразделяются на три типа:
- острые — в течение трёх суток после возникновения;
- подострые — через 3-21 день после травмы;
- хронические — более 21 дня после травмы.
Врач может определить приблизительный возраст гематомы по снимкам компьютерной и магнитно-резонансной томографии (КТ и МРТ). От срока давности зависит выбор методов лечения.
По глубине расположения гематомы делятся на два вида:
- поверхностные (подкорковые);
- глубокие (в центральных отделах полушария).
Внутримозговые кровоизлияния, приводящие к гематомам, разделяют на две группы:
- первичные, вызванные артериальной гипертензией (70-90 % всех внутримозговых гематом);
- вторичные, связанные с нарушениями свёртываемости крови, сосудистой патологией и кровоизлиянием в опухоль.
Существует два механизма развития кровоизлияния:
- кровь расслаивает вещество головного мозга, формируя полость с жидкостью и кровяными свёртками;
- кровь пропитывает вещество мозга, перемешиваясь с ним.
Осложнения гематомы головного мозга
Внутричерепная гематома — частое последствие черепно-мозговых травм, вызывающее нарушения в работе мозга. Череп, будучи жесткой костной структурой, не может растягиваться, поэтому скопление крови внутри черепной коробки давит на головной мозг, спинномозговую жидкость и сосуды, усугубляя состояние пациента.
Независимо от причины гематомы — травмы или заболевания — проявления патологии схожи. Гематома приводит к следующим нарушениям:
- Двигательные и чувствительные расстройства в конечностях из-за ограниченного проведения нервных импульсов.
- Гибель клеток мозга и отек из-за сжатия сосудов, ухудшения кровоснабжения и оттока крови.
- Смещение участков головного мозга.
- Повышение внутричерепного давления.
- Нарушение движения спинномозговой жидкости внутри черепа.
- Вклинение ствола головного мозга в большое затылочное отверстие, что может привести к остановке дыхания и сердечно-сосудистой деятельности.
Все эти процессы взаимосвязаны и влияют друг на друга. Последствия зависят от объема гематомы, ее расположения, наличия прорыва крови в желудочковую систему и других факторов. В худшем случае это может привести к смерти.
Гематома часто развивается в течение трех часов после травмы головы с повреждением сосудов, но известны случаи отсроченных гематом, возникающих через 72 часа. Точное время, когда гематома начнет ухудшать состояние пациента, зависит от ее объема. Малые гематомы, расположенные вне зон, регулирующих деятельность мышц и органов чувств, могут остаться незамеченными без проведения КТ и МРТ.
Диагностика гематомы головного мозга
Пациенты или их родственники (если пациент в бессознательном состоянии) обычно сначала обращаются не к неврологу или нейрохирургу, а к врачу скорой помощи, общей практики или терапевту. Врач предполагает наличие внутричерепного кровоизлияния, основываясь на состоянии пациента, его жалобах и информации от сопровождающих. В некоторых случаях определить гематому бывает сложно, и дальнейшую диагностику проводят невролог или нейрохирург.
Для оценки степени поражения головного мозга невролог и нейрохирург проводят осмотр и проверку рефлексов, после чего разрабатывают тактику лечения.
Для подтверждения или опровержения гематомы, определения её расположения, размеров и степени сдавления головного мозга используют методы нейровизуализации:
-
Бесконтрастная компьютерная томография (КТ) — надежный способ диагностики острых гематом головного мозга. КТ позволяет выявить гематому, её объём и влияние на структуры мозга. На основании снимков нейрохирург определяет тактику и объём операции. Большинство стационаров, особенно экстренной помощи, оснащены КТ-аппаратами. Однако в хронической стадии и при сосудистых пороках без кровоизлияния КТ может быть недостаточно информативной. В таких случаях применяют МРТ.
-
Магнитно-резонансная томография (МРТ) позволяет более детально исследовать мягкотканные структуры. Если диагностика затруднена после КТ, врач может назначить МРТ.
-
Церебральная ангиография (золотой стандарт визуализации аневризм головного мозга), магнитно-резонансная ангиография (МРА) и КТ-ангиография дополняют МРТ для выявления сосудистых патологий. Преимущество КТ-ангиографии — возможность получения 3D-модели сосудов и определения их расположения относительно других структур.
Ранее широко использовалась люмбальная пункция для диагностики, но из-за её недостатков этот метод постепенно заменяется вышеупомянутыми, хотя в учреждениях без КТ и МРТ он всё ещё применяется.
Лечение гематомы головного мозга
Существует два вида лечения: консервативное и хирургическое.
Консервативное лечение
Методы консервативного (медикаментозного) лечения нормализуют жизненные функции организма:
- поддерживают артериальное давление на уровне, необходимом для кровоснабжения головного мозга, не увеличивая объём гематомы;
- воздействуют на свёртывающую систему крови;
- предотвращают и устраняют отёки;
- укрепляют сосудистую стенку.
Этот этап лечения крайне важен и требует внимательного анализа патогенетических процессов врачом. Многие методы основаны на лабораторных данных. Консервативную терапию не могут контролировать родственники или сочувствующие из-за отсутствия необходимых знаний. Например, снижение давления при гипотензивной терапии должно быть постепенным. Давление понижают до уровня, который не соответствует норме для здорового человека, поддерживая его в определённых пределах: оно не должно быть слишком высоким или низким. Это снижает риск продолжения кровоизлияния и обеспечивает адекватное кровенаполнение головного мозга, защищая его от вторичного повреждения из-за кислородного голодания.
Консервативные методы применяют в следующих случаях:
- небольшие гематомы, не оказывающие значительного давления на мозг;
- гематомы, не вызывающие смещение структур головного мозга или грубое угнетение сознания, сопровождающиеся умеренными неврологическими нарушениями.
Хирургическое лечение
Хирургическое лечение гематом заключается в их механическом удалении, что устраняет давление на мозг.
Существует несколько методов хирургического удаления внутримозговых гематом:
-
Пункционный метод — выкачивание жидкой части гематомы (аспирация) через отверстие. Полностью удалить гематому таким способом невозможно, так как она на 80 % состоит из кровяных сгустков, а жидкий компонент составляет 20 % и меньше. Метод используется только при тяжёлой форме заболевания для спасения жизни. Если состояние пациента не улучшается после операции, применяются более радикальные методы.
-
Открытый метод — традиционное удаление гематомы путем трепанации черепа, рассечения мозга (энцефалотомии) и аспирации как жидкой крови, так и сгустков. Этот метод позволяет полностью удалить гематому, но приводит к дополнительной травме мозга, что может вызвать отёк, смещение и деформацию структур мозга, а также повторное кровоизлияние.
-
Эндоскопический метод — перспективная технология, сочетающая низкую травматичность пункционного метода с возможностью полного удаления гематомы. Однако его применение ограничено прозрачностью операционного поля. При наличии кровотечения операция может быть затруднена или невозможна.
-
Стереотаксический метод — осуществляется с помощью специальных инструментов, вводимых в мозг через отверстие диаметром 5-10 мм. Метод включает перенос координат гематомы с помощью компьютерной томографии или рентгенографии. Эта технология снизила летальность глубоких гематом на 22 % по сравнению с консервативными методами. Однако в 10-16 % случаев возможны повторные кровоизлияния в первые дни после операции.
-
Нейронавигационный метод — использует нейронавигационные системы, такие как OртiсаI Тracking System, Compass Cygnus PFS System и Vectorvision ВrаinLАВ. Метод точно определяет расположение гематомы и особенно эффективен при очагах в функционально значимых зонах мозга. Однако его широкое применение ограничено высокой стоимостью оборудования и недостатком опыта у врачей.
Тактика оперативного вмешательства, его объём, меры по устранению сдавления мозга и сроки проведения операции зависят от конкретной ситуации. Решение принимает врач-нейрохирург на основе состояния пациента, лабораторных данных и КТ/МРТ снимков.
Прогноз. Профилактика
Гематома головного мозга — это результат патологических изменений, возникающих под воздействием различных факторов. Прогноз зависит от объёма и расположения гематомы. Быстрое ухудшение состояния и угнетение сознания являются негативными признаками. По данным зарубежных источников, гематомы головного мозга в 55 % случаев приводят к значительному ухудшению состояния пациента и смерти. Поэтому важно незамедлительно доставить пациента в специализированный стационар для оказания медицинской помощи.
После выздоровления могут остаться последствия повреждения мозговой ткани, такие как слабость в конечностях и когнитивные расстройства (нарушение мышления, памяти, снижение критики к своему состоянию и поведению).
Профилактика заболевания заключается в здоровом образе жизни и внимательном отношении к своему состоянию, особенно при наличии хронических заболеваний. Пациенты с артериальной гипертензией часто не посещают кардиолога и терапевта, не контролируют уровень давления и показатели крови. Пациенты с сахарным диабетом нередко игнорируют рекомендации эндокринолога, что усугубляет их состояние. Длительный приём препаратов и соблюдение диеты могут быть психологическим испытанием, но это важный шаг к сохранению здоровья.
Литература:
- Ковнер, «Очерки истории M.».
- Guardia, «La Médecine à travers les âges».
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_neurology/intracerebral-hematoma.
- https://ProBolezny.ru/gematoma-golovnogo-mozga/.
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение I // Российский биотерапевтический журнал. 2015. № 2. С. 71-77.
- Baas, «Geschichte d. Medicin».