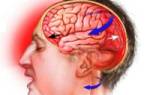
Ребенок растет и активно познает мир, набивая шишки и учась на ошибках. К сожалению, многие из этих промахов могут быть серьезными. В 2016 году более 2,5 млн детей до 14 лет в России получили травмы и ожоги [1]. Среди них особенно опасны тяжелые повреждения головы: черепно-мозговая травма занимает первое место по частоте и составляет 30-40% от общего числа случаев [2]. ЧМТ негативно влияют на здоровье ребенка, замедляют его развитие и могут привести к инвалидности.
Причины, виды и специфика ЧМТ у ребенка
Черепно-мозговая травма (ЧМТ) — это более широкий термин, чем может показаться. В английском языке используется слово «injury», что точнее отражает суть повреждений головы. ЧМТ включает различные травмы, которые не всегда сопровождаются переломами черепа.
- Травмы могут быть закрытыми или открытыми (с повреждением мягких тканей головы). При наличии перелома различают повреждения костей свода и перелом основания черепа.
- По тяжести ЧМТ делятся на легкие, средней тяжести и тяжелые. У детей тяжесть состояния сложно определить сразу после травмы, так как она может ухудшаться.
- По типу повреждения мозга выделяют сотрясение, ушиб и сдавление мозга, от менее опасного к более серьезному.
Основные причины ЧМТ у детей:
- падения;
- дорожно-транспортные происшествия;
- удары по голове;
- нападения (криминальные травмы) и другие.
Каждому возрасту соответствуют свои причины нейротравмы. По данным Центра контроля и предотвращения заболеваний (США), до четырех лет основной причиной являются падения. С пяти до 14 лет добавляются удары по голове и ДТП, а у детей старше 15 лет травмы головы происходят с одинаковой частотой при ДТП, падениях и криминальных причинах.
Согласно данным ВОЗ, Россия занимает первое место в Европе и СНГ по уровню смертности детей от дорожно-транспортного травматизма. Из всех несмертельных повреждений, получаемых детьми в ДТП, 43% составляют травмы головы.
Признаки травмы головы у детей
Симптомы черепно-мозговой травмы (ЧМТ) у детей быстро проходят, и им труднее описать свое состояние. Поэтому определить истинную картину по внешним признакам сложно. Однако можно выделить особенности проявления ЧМТ у детей разных возрастов:
У грудных детей одним из признаков ЧМТ является постоянный крик или, наоборот, вялость, отсутствие реакции и сонливость. Вместо тошноты могут наблюдаться частые срыгивания. Также возможно резкое повышение температуры.
У детей дошкольного возраста часто наблюдается потеря памяти после травмы. Потеря сознания может быть кратковременной и незаметной. Ребенок может быть заторможен, не реагировать на слова и раздражители, а его речь становится бессвязной. Дети также жалуются на головную боль, тошноту и рвоту.
У детей этого возраста ЧМТ чаще сопровождается симптомами, аналогичными взрослым. Наиболее распространенные признаки травмы головы:
- Нарушение или отсутствие сознания — от нескольких минут в легких случаях до нескольких дней или недель при тяжелой ЧМТ. Для оценки сознания используется педиатрическая шкала комы Глазго.
- Головная боль и головокружение.
- Потеря памяти.
- Тошнота и рвота.
Реже встречаются очаговые симптомы, которые указывают на более тяжелое состояние:
- Напряжение мышц или судороги.
- Различие в размере зрачков (или отсутствие реакции на свет).
- Нарушение дыхания, изменение частоты пульса.
- Проблемы с глотанием.
- Повышение температуры.
Признаки перелома основания черепа:
- Выделения прозрачной желтоватой жидкости (возможно с примесью крови) из носа или ушей.
- Кровоподтеки за ушами или в области глаз (в виде очков).
Первая помощь ребенку при ЧМТ
При черепно-мозговой травме важно как можно быстрее доставить ребенка в специализированный стационар, желательно в течение часа. По данным НИИ неотложной детской хирургии и травматологии, более половины детей, поступивших в больницу с опозданием, имеют осложнения. Поэтому первым шагом необходимо вызвать скорую помощь.
Важно!
В Москве для вызова скорой помощи звоните по номеру 103, который работает для всех мобильных операторов. При необходимости можно переключиться на справочную, где врач даст рекомендации. Также можно использовать номер Единой службы спасения — 112, который доступен даже при заблокированной SIM-карте.
Что делать до приезда скорой?
- Если нет пульса и ребенок не дышит, начните проводить непрямой массаж сердца и искусственное дыхание.
- Если ребенок без сознания, очистите дыхательные пути и уложите его голову на бок.
- Лучше всего, чтобы ребенок лежал, даже если он чувствует себя хорошо. Сидящий ребенок может упасть, если его состояние ухудшится. Приподнимите головной конец.
- Не перемещайте ребенка без необходимости и не оставляйте его без присмотра.
- Если на голове есть рана, аккуратно наложите стерильную повязку. Если в ране находятся осколки или инородные предметы, не трогайте их! Накладывайте повязку вокруг этих объектов.
- Приложите холод. В домашних условиях можно использовать упаковку замороженного горошка или лед в пластиковом пакете. Оберните источник холода в полотенце, чтобы избежать обморожения, и прикладывайте к месту травмы.
Диагностика черепно-мозговых травм у детей
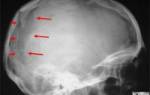
Стандартным исследованием при травмах черепа является рентгенография — краниография — в прямой и боковой проекциях. Она позволяет легко выявить переломы, так как кости черепа хорошо видны на снимках.
При черепно-мозговых травмах оптимально использовать компьютерную томографию (КТ). Этот метод быстро оценивает состояние мозга и помогает определить наличие повреждений и внутричерепных кровоизлияний, что важно для выбора лечения.
Для более точной оценки состояния мозга применяется магнитно-резонансная томография (МРТ). МРТ лучше выявляет ушибы и участки ишемии, а также полезна для диагностики диффузного аксонального повреждения.
Если КТ или МРТ недоступны, для детей до года можно использовать нейросонографию — ультразвуковое исследование головного мозга. С помощью УЗИ можно обнаружить очаги кровоизлияний и другие внутричерепные повреждения.
Лечение
Лечение черепно-мозговой травмы (ЧМТ) у детей включает следующие этапы:
- Строгий постельный режим. Длительность зависит от степени тяжести: от одного до трех дней при легком сотрясении и до нескольких недель при более серьезных травмах. По мере улучшения состояния врач разрешает сначала садиться в постели, а затем вставать, но под наблюдением специалистов.
- Охлаждение. Это помогает уменьшить кровоизлияние и отек мозга, а также снизить интенсивность головной боли. Используются пакеты со льдом или специальные устройства. Перерывы между процедурами должны составлять два-три часа.
- Прием успокоительных и снотворных препаратов. Они создают условия покоя для мозга и способствуют естественному сну.
- Прием антигистаминных препаратов.
Назначение других средств зависит от клинической ситуации:
- Для уменьшения отека мозга применяют мочегонные средства.
- Для снижения давления ликвора проводят спинномозговые пункции.
- Для защиты нейронов используют препараты, улучшающие микроциркуляцию и снижающие потребность мозга в кислороде.
- При повышении температуры назначают противовоспалительные средства.
- Антиагреганты и антикоагулянты применяются для профилактики тромбозов.
- При судорогах назначают противоэпилептические препараты.
В случае тяжелых ушибов или сдавления мозга может потребоваться нейрохирургическая операция.
Последствия и осложнения в детском возрасте
Тяжелые черепно-мозговые травмы (ЧМТ) у детей всегда имеют последствия, которые зависят от пораженного участка мозга. Наиболее серьезные проблемы возникают с дыханием или глотанием. В таких случаях требуется реанимационное лечение: ребенка подключают к аппарату искусственного дыхания, а питание осуществляется внутривенно или через зонд. Однако даже эти меры могут оказаться безрезультатными, что может привести к летальному исходу.
Менее тяжелые последствия могут проявляться в нарушении двигательных или когнитивных функций. Ребенок может потерять способность говорить или снизить интеллектуальные способности. В таких ситуациях важна реабилитация.
Также возможно развитие посттравматической энцефалопатии, которая может сопровождать ребенка после тяжелой ЧМТ. Ее проявления варьируются от проблем со сном до судорог, психозов и снижения интеллекта. Существует высокая вероятность развития эпилепсии, что потребует пожизненной противосудорожной терапии.
Некоторые последствия черепно-мозговых травм могут проявиться с задержкой. Развитие лобных долей головного мозга продолжается до 16 лет, и травмы, полученные в раннем возрасте, могут привести к осложнениям спустя значительное время, включая проблемы с мелкой моторикой и речевыми функциями.
Независимо от последствий ЧМТ, необходимо продолжать наблюдение у невролога. Врач должен контролировать развитие ребенка, чтобы своевременно выявить отклонения и подобрать методы коррекции.
Особенности реабилитации детей после ЧМТ
Оптимально начинать курс реабилитации уже в первый месяц после травмы. В реабилитационном процессе выделяют три этапа.
- Первый этап проходит одновременно с лечением. Его задача — сохранить здоровье мозга для успешного восстановления.
- Второй этап направлен на реабилитацию утраченных функций ребенка.
- Третий этап помогает адаптироваться к повседневной жизни, учебе, общению со сверстниками и самообслуживанию.
Восстановление после черепно-мозговой травмы (ЧМТ) у детей часто совмещается с обучением, развитием новых навыков, физическим и психическим развитием.
Какие методы реабилитации применяются после травмы головы у детей?
Нейропсихологическая реабилитация. Включает работу с нейропсихологом, направленную на восстановление памяти, контроль над эмоциями и поступками, а также повышение концентрации внимания.
Психотерапия. Может потребоваться даже при легких травмах головы. Психотерапевт помогает справиться со страхами и тревожностью, а также корректирует психические нарушения. В работе с детьми используются игровые и арт-терапия, музыкотерапия. Групповые занятия развивают коммуникативные навыки.
Логопедическая реабилитация. Занятия с логопедом актуальны при нарушениях речи. Вспомогательные методики включают артикуляционную гимнастику и логопедический массаж, а также работу над растормаживанием речи.
Акватерапия. Нахождение в воде облегчает движения, успокаивает и снимает напряжение. Использование различных механизмов и игрушек развивает тактильную чувствительность и мелкую моторику.
Бобат-терапия. Метод направлен на формирование новых нейронных связей. Пациент с терапевтом многократно повторяет движения, близкие к нормальным, что способствует запоминанию благодаря вновь образованным нейронным связям. У метода есть противопоказания, такие как эпилепсия и шизофрения.
PNF-терапия. Основная идея метода — раскрытие нереализованного потенциала движений. Терапевт стимулирует проприоцепцию, чтобы получить адекватный ответ от нервной системы.
Экзарта. Это система подвесов, позволяющая работать с каждой мышцей. Экзарту применяют при различных патологиях для снижения боли, улучшения контроля движений и повышения выносливости.
Нейропсихологическая реабилитация требует времени и усилий. Однако, если программы начинать своевременно и проводить в полном объеме, они дают отличные результаты. Современные методики помогают детям восстанавливаться даже после тяжелых ЧМТ и жить полноценно.
Мнение редакции
Для реабилитации после травм детям нужна не только помощь врачей, но и внимание родителей. Беседы с ребенком помогут восстановить эмоциональный фон, а логопедические игры могут проводить и мамы, и папы. Лечебной физкультурой можно заниматься всей семьей, что позволит ребенку чувствовать себя комфортнее и ускорит процесс восстановления.
Как вовремя распознать у ребенка черепно-мозговую травму: объясняет врач
Дети часто падают и ударяются головой, но не всегда могут объяснить, что произошло. Травматолог-ортопед Елена Конева рассказала о симптомах, указывающих на черепно-мозговую травму.
Знание симптомов помогает снизить риск и обеспечить раннее лечение при черепно-мозговой травме у ребенка.
Признаки ЧМТ, свойственные почти всем детям
Они проявляются по-разному в зависимости от возраста.
- Головная боль. Разлитая, уменьшается в покое и усиливается при любой активности, включая тихие игры, чтение и просмотр телевизора.
- Головокружение. Может быть кратковременным или длительным, незначительным или сильным.
- Тошнота и рвота. Обычно выражены у маленьких детей. У старших детей неукротимая рвота может указывать на тяжелую травму.
- Потеря сознания. Чаще кратковременная. После восстановления возможны амнезия, вялость и заторможенность.
ЧМТ у грудничков
Дети грудного возраста могут получить травмы при падении с кроватки, коляски или пеленального столика. Иногда травма возникает из-за сильного тряски, чтобы успокоить плачущего малыша. Обратите внимание на следующие тревожные симптомы:
- потеря сознания;
- отказ от еды;
- фонтанирующее срыгивание после кормления;
- постоянный плач и капризность;
- нарушения сна — бессонница или, наоборот, чрезмерная сонливость;
- непроизвольные движения руками, ногами, глазами или головой;
- сопротивление укачиванию.
Также настораживают внешние симптомы: набухший родничок, кровь из носа или ушей, неравномерный размер зрачков.
Фото: pixabay.com
Признаки травмы у детей 1-2 лет
Малыши могут ударяться головой, когда падают с мебели или с высоты собственного роста. Поскольку дети не всегда могут объяснить, что с ними происходит, родителям следует внимательно следить за их поведением. О возможной травме могут свидетельствовать не только головная боль, головокружение, тошнота, рвота и потеря сознания, но и:
- понос;
- растерянность и заторможенность;
- капризность и раздражительность;
- боль в шее, спине или области пупка;
- дрожание рук и ног;
- колебания артериального давления;
- сонливость, ухудшение сна и поверхностный сон.
К этому времени родничок уже не выбухает, но могут наблюдаться разные размеры зрачков и кровотечение из ушей или носа после черепно-мозговой травмы.
Как травмируются дети дошкольного и младшего школьного возраста?
Чаще всего дети получают травмы на улице: падая с горок и турников, катаясь на велосипеде или роликах. Они уже могут рассказать о своем самочувствии, но важно активно спрашивать их, не дожидаясь жалоб. При каких симптомах, кроме основных, следует обратиться в больницу? Это:
- потеря памяти — ребенок не помнит, что произошло во время, до или после травмы;
- бледность кожи, слабость, разбитость;
- замедленная речь;
- заторможенность при ответах на вопросы и просьбы;
- нарушения сна;
- потеря интереса к привычным занятиям, трудности с выполнением уроков.
При малейшем подозрении на черепно-мозговую травму необходимо немедленно показать ребенка специалисту, даже если он говорит, что чувствует себя нормально. При тяжелых ЧМТ возможен светлый промежуток, когда симптомы исчезают, а затем состояние внезапно ухудшается.
Если малыш после удара головой быстро пришел в себя, это не означает, что травма не серьезная.
Ранее Yellmed рассказывал, как защитить ребенка от падения из окна.
Комментарии
Внутричерепная родовая травма
Внутричерепная родовая травма — это повреждение центральной нервной системы плода и новорожденного, которое приводит к кровоизлияниям и разрушению ткани головного мозга. Она может включать эпидуральное, субдуральное, внутрижелудочковое, паренхиматозное и субарахноидальное кровоизлияния, а также проявляться общемозговыми и очаговыми симптомами. При диагностике учитываются течение беременности и родов, осмотр новорожденного и результаты инструментальных исследований (спинномозговая пункция, офтальмоскопия, ЭЭГ, ЭхоЭГ, РЭГ). Лечение включает физический покой, краниоцеребральную гипотермию, оксигенотерапию, а также гемостатическую, дегидратационную и метаболическую терапию.
Общие сведения
Внутричерепная родовая травма — это вид родовой травмы новорожденных, вызванный механическим воздействием и сопровождающийся геморрагическим повреждением мозга. Около 70% всех родовых травм связаны с повреждениями центральной нервной системы. Несмотря на достижения в области родовспоможения и неонатологии, частота внутричерепной родовой травмы остается высокой, что делает ее одной из основных причин нежизнеспособности и ранней гибели новорожденных (24-54%). Многие выжившие дети сталкиваются с физической и умственной отсталостью, детским церебральным параличом и судорожными припадками, что приводит к глубокой инвалидизации. Внутричерепная родовая травма в 2,5 раза чаще встречается у недоношенных детей.
Причины внутричерепной родовой травмы
Специалистам в области педиатрии и детской неврологии известно, что основная причина внутричерепной родовой травмы — хроническая внутриутробная гипоксия плода и асфиксия новорожденных. Научные данные подтверждают, что гипоксия, даже без механического воздействия на мозг, может привести к поражению сосудистой системы плода и множественным внутримозговым кровоизлияниям.
Из-за гипоксии в организме плода происходят метаболические и функциональные изменения, включая отек тканей мозга, венозный застой, нарушение регуляции внутричерепного давления, повышение проницаемости сосудистых стенок и мелкоочаговые диапедезные кровоизлияния.
Внутриутробная гипоксия плода часто связана с отягощенным соматическим и акушерско-гинекологическим анамнезом женщины и неблагополучным течением беременности. К факторам, предрасполагающим к внутричерепной родовой травме, относятся анатомо-физиологические особенности новорожденных: тонкие и податливые кости черепа, широкие черепные швы, слабая резистентность стенок сосудов, несовершенная регуляция сосудистого тонуса и функциональная незрелость свертывающей системы крови (физиологическая гипопротромбинемия, дефицит витамина К).
Дополнительное повреждение ткани мозга может быть вызвано механическим воздействием на головку плода во время родов. Механизм внутричерепной родовой травмы может возникнуть из-за несоответствия между размерами родовых путей и головки плода (узкий таз, крупный плод), тракции плода за головку, применения травмирующих акушерских пособий, неправильного вставления головки или чрезмерных поворотов при ее выведении, затяжных родов и чрезмерно сильной родовой деятельности.
Классификация внутричерепной родовой травмы
Внутричерепная родовая травма классифицируется по тяжести на легкую, среднетяжелую и тяжелую. В зависимости от фактора и распространенности повреждения выделяют три типа: изолированную (при механическом повреждении головы плода), сочетанную (при повреждении головы и других частей тела — краниоабдоминальная, краниоспинальная травма) и комбинированную (при воздействии механических, гипоксических, инфекционных и токсических факторов).
По локализации различают следующие виды внутричерепных кровоизлияний, вызванных родовой травмой:
- Эпидуральные — расположены между твердой мозговой оболочкой и черепными костями, возникают при повреждении свода черепа и разрыве средней оболочечной артерии.
- Субдуральные — находятся между твердой и паутинной оболочками, связаны с разрывом серпа мозга и синусов.
- Субарахноидальные — располагаются в подпаутинном пространстве, возникают из-за разрыва мелких вен.
- Интравентрикулярные — проникают в полость боковых, реже III и IV желудочков, происходят из сосудистых сплетений.
- Паренхиматозные — кровоизлияния в вещество головного мозга, могут быть в виде гематомы или пропитывания.
- Смешанные — множественные кровоизлияния в оболочки мозга, желудочки и мозговое вещество.
Тяжелые нетипичные кровоизлияния могут возникать даже при минимальной родовой травме у новорожденных с артериальными аневризмами, коарктацией аорты, опухолями головного мозга (тератома, глиома, медуллобластома) и геморрагическими диатезами (К-витаминодефицитный геморрагический синдром, гемофилия А, тромбоцитопеническая пурпура).
Течение внутричерепной родовой травмы делится на три периода: ранние проявления (от рождения до 7-10 суток), репарация (с 7-10 суток до 1-1,5 месяцев) и ближайшие последствия (после 1,5 месяцев).
Симптомы внутричерепной родовой травмы
Внутричерепная родовая травма проявляется разнообразными клиническими симптомами, которые зависят от локализации и размеров пораженной области.
Симптоматика эпи- и субдуральных кровоизлияний связана с повышением внутричерепного давления, сдавлением жизненно важных центров в стволе, подкорковых образованиях и коре мозга, а также смещением ликворных путей из-за образовавшейся гематомы. После кратковременного «светлого промежутка» (3-6 часов) могут возникать рвота, судороги, учащенное дыхание, брадикардия, мышечная гипотония и птоз. Наблюдается быстрое увеличение размеров головы, выбухание родничков, иногда — расхождение черепных швов и кровоизлияние в сетчатку глаза. Без своевременного хирургического удаления гематомы ребенок может погибнуть в течение нескольких дней.
Внутричерепная родовая травма с субарахноидальным кровоизлиянием может проявляться нерегулярным поверхностным дыханием, приступами апноэ, аритмичным пульсом, нарушением сна, косоглазием, судорогами, вялым сосанием и мышечной гипотонией. Ребенок обычно беспокоен, лежит с открытыми глазами и напряженным выражением лица. Этот вид травмы при своевременном лечении может быть совместим с жизнью.
Внутричерепные родовые травмы, осложненные внутрижелудочковым или паренхиматозным кровоизлиянием, чаще встречаются у недоношенных новорожденных. Большие внутрижелудочковые кровоизлияния могут вызывать цианоз, апноэ, внезапный коллапс, гипертермию, серьезные нарушения сердечной деятельности и кому. Мелкоточечные внутримозговые геморрагии проявляются слабо выраженной симптоматикой: срыгиваниями, вялостью, снижением рефлексов и мышечного тонуса, нистагмом и симптомом Грефе. Крупные внутримозговые гематомы дают отчетливую клинику, характерную для периинтравентрикулярных кровоизлияний.
Кроме повреждения центральной нервной системы, при тяжелой внутричерепной родовой травме может наблюдаться полиорганное поражение (сердечно-сосудистая, дыхательная, надпочечниковая недостаточность), а также нарушения кислотно-щелочного баланса, водно-солевого обмена и иммунитета.
Диагностика внутричерепной родовой травмы
Диагноз внутричерепной родовой травмы устанавливается на основе акушерского анамнеза и обследования ребенка неонатологом, детским неврологом и офтальмологом, а при необходимости — нейрохирургом. Наличие внутричерепной травмы с кровоизлиянием подтверждается нейросонографией, рентгенографией черепа, диафаноскопией, эхоэнцефалографией, ЭЭГ, реоэнцефалографией, КТ или МРТ головного мозга. При сомнительных диагнозах проводят спинномозговую пункцию для анализа ликвора на наличие эритроцитов. Офтальмоскопия может показать отек сетчатки и кровоизлияния.
Расширенное обследование включает анализ коагулограммы, тромбоцитов, биохимического анализа крови, кислотно-щелочного состояния и газов крови. При подозрении на внутричерепную травму необходимо исключить внутриутробный энцефалит, менингит, наследственные нарушения обмена веществ (фенилкетонурию, галактоземию), краниостеноз и другие заболевания.
Лечение внутричерепной родовой травмы
При эпидуральных и субдуральных кровоизлияниях необходимо экстренное хирургическое вмешательство: субдуральная пункция и аспирация, эндоскопическое или транскраниальное удаление гематомы. Выжидательная консервативная тактика допустима при отсутствии нарастания неврологических симптомов по данным динамического мониторинга внутричерепного давления.
В остром периоде внутричерепной родовой травмы ребенку требуется полный физический покой, ингаляции кислорода или гипербарическая оксигенация, а также краниоцеребральная гипотермия. Медикаментозное лечение включает гемостатическую, дегидратационную и противосудорожную терапию, а также коррекцию метаболического ацидоза, дефицита калия и дыхательных расстройств. При развитии реактивного менингита назначается антибактериальная терапия. Для снижения внутричерепного давления проводят люмбальную пункцию. При прогрессировании гидроцефалии рассматривается возможность шунтирующей операции.
В восстановительный период детям с внутричерепной родовой травмой назначаются массаж и лечебная физкультура.
Прогноз и профилактика внутричерепной родовой травмы
На исход и прогноз внутричерепных родовых травм влияют тяжесть поражения, адекватность терапии и организация реабилитационной работы. Тяжелые травмы несовместимы с жизнью. При легкой и среднетяжелой степени, благодаря высоким компенсаторным возможностям детского организма, можно рассчитывать на восстановление функций. Последствия травм могут проявиться спустя месяцы и годы в виде гидроцефалии, детского церебрального паралича, энцефалопатии, эпилепсии, гиперактивности, нарушений речи (алалии, заикания), задержки психического развития и олигофрении.
Дети с внутричерепными травмами относятся к категории часто болеющих. В первый год жизни они должны осматриваться педиатром и детским неврологом каждые 2-3 месяца. При нарушении речевого развития необходима помощь логопеда с раннего возраста. У таких детей формируется индивидуальный календарь вакцинации или освобождение от прививок. Профилактика травм включает предупреждение патологии беременности, гипоксии плода и рациональное ведение родов с учетом состояния и гестационного возраста плода.
Литература:
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Доклиническое изучение противоопухолевой активности производного индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. № 1. С. 129.
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO как дополнительный материал для разработки систем доставки лекарств с контролируемым высвобождением: сравнительная оценка новых интерполимерных комплексов с сополимерами Eudragit® L 100. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- Ковнер, «Очерки истории M.».
- https://aif.ru/boostbook/cherepno-mozgovye-travmy-u-detei.html.
- https://news.yellmed.ru/deti/kak-raspoznat-cherepno-mozgovuyu-travmu-u-rebenka.
- https://www.KrasotaiMedicina.ru/diseases/children/intracranial-birth-trauma.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).