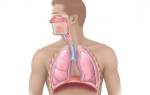
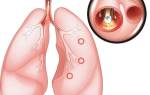
Причины заболевания
Вероятность спонтанного пневмоторакса чаще наблюдается у людей среднего возраста. Причины его возникновения включают:
- буллёзную болезнь;
- инфекционные заболевания (атипичная пневмония, туберкулёз легких);
- эндометриоз лёгких;
- интерстициальные поражения лёгких;
- злокачественные образования;
- воспалительные заболевания соединительной ткани (болезнь Бехтерева, болезнь Марфана, ревматоидный артрит, полимиозит).
Травматический пневмоторакс возникает после травм грудной клетки. Он делится на:
- Проникающие ранения (ножевые, огнестрельные, осколочные).
- Травмы без проникающего эффекта (разрывы лёгкого, травматизация тканей острыми краями сломанных рёбер).
Клапанный пневмоторакс развивается после спонтанного или травматического и является одним из самых опасных видов.
Ятрогенный пневмоторакс может возникнуть в результате медицинских манипуляций, таких как:
- пункция плевры;
- неправильная установка катетера центральной вены;
- биопсия поражённой ткани легкого;
- эндоскопическая трансбронхиальная биопсия;
- разрыв альвеол при аппаратном вентилировании (баротравма).
Искусственный пневмоторакс используется для лечения туберкулёза, особенно при свежих деструктивных формах. Это процедура введения кислорода в плевральную полость для уменьшения каверн.
Пневмоторакс у новорожденных считается аномальным и связан с генетическими патологиями лёгких и плевры, а также травмами и воспалительными процессами. Причины могут включать:
- сильный плач;
- разрыв при форсированном искусственном дыхании;
- генетические патологии;
- разрыв абсцесса лёгкого;
- разрыв кисты.
Катамениальный или менструальный пневмоторакс — редкая форма, развивающаяся через 2-3 дня после начала менструации. Причины включают:
- внутригрудной эндометриоз;
- выработку простагландина F2 во время овуляции, что вызывает сужение бронхиол;
- отсутствие слизистой пробки в шейке матки, позволяющее воздуху проходить через отверстия диафрагмы в плевральную область.
Лечение пневмоторакса
В легких случаях пневмоторакс, не нарушающий дыхательный механизм, не требует специального лечения. В остальных случаях проводят оперативное вмешательство, плевральную пункцию и дренирование, а также назначают препараты при сильной боли.
Дренирование плевральной полости
Основная цель процедуры — устранение смещения средостения, вызванного гемодинамическими расстройствами, расправление легкого и удаление из плевральной полости крови, воздуха или жидкости.
Дренаж следует вводить по верхнему краю нижележащего ребра и контролировать выделение воздуха из плевральной полости с помощью водного клапана дренажной системы. Пережимать дренаж нельзя, так как это препятствует выходу пузырьков воздуха.
Химический плевродез
Торакальная хирургия часто применяет дренирование плевральной полости для лечения пневмоторакса. В плевру устанавливают дренаж, через который вводят раствор, содержащий хлоргексидин (не менее 0,05%) и этиловый спирт (не менее 70% по объему).
После введения дренаж перекрывают на 1 час, затем подключают к активной аспирации с давлением от 20 мм водного столба. Этот метод обеспечивает безопасную и надежную облитерацию плевральной полости.
Существует также метод облитерации плевральной полости с помощью плеврэктомии, которая выполняется на уровне II-VII межреберий. Плевру рассекают вдоль ребра с помощью электрокоагуляционного крючка или ножниц, отделяют от подлежащих тканей и удаляют.
Еще один метод — химический плевродез с использованием цитостатика Блеомицетина. После торакоцентеза с активной аспирацией экссудата до полного осушения плевральной полости вводят 45 мг Блеомицетина в 50 мл 0,9%-ного раствора NaCl.
Аспирация содержимого плевральной полости
При «сухой» аспирации возможны изменения режима процедуры. Аспиратор работает в двух режимах. Первый режим обеспечивает постоянный уровень разрежения, который можно настраивать в зависимости от клинической ситуации. Второй режим с более высоким уровнем разрежения активируется при изменении давления между дистальным и проксимальным участками дренажной трубки, где установлены два датчика давления. Активируется он, например, при разнице более 20 мм вод. ст. (этот параметр настраиваемый).
Это помогает устранить обтурацию дренажа и улучшить его функцию. Также аспиратор может самостоятельно подсчитывать частоту дыхательных движений и сигнализировать медицинскому персоналу (в том числе звуковым сигналом) при значительных изменениях.
Недостатком метода является отсутствие связи с актом дыхания, что может привести к ошибочному определению аварийной ситуации при подсасывании легкого на полном расправлении во время вдоха.
Кислородотерапия
Пациентам с пневмотораксом назначают кислородотерапию, даже если состав артериальной крови в норме. Эта процедура может ускорить разрешение пневмоторакса в 4-6 раз. Кислородотерапия способствует денитрогенизации крови, что увеличивает абсорбцию азота из плевральной полости и ускоряет процесс выздоровления.
При напряженном пневмотораксе кислородотерапию назначают даже пациентам без фоновой патологии легких. Однако у больных ХОБЛ и другими хроническими заболеваниями легких необходимо контролировать газовый состав крови, так как может возникнуть гиперкапния.
Лапароскопия
Внедрение современных лапароскопических методов хирургического лечения приводит к осложнениям, которые не характерны для открытых операций. К таким осложнениям относятся периоперационный пневмоторакс и плеврит. Тактика устранения пневмоторакса при лапароскопии остается спорной. Предложенный метод позволяет эффективно ликвидировать периоперационный пневмоторакс и снизить количество послеоперационных реактивных плевритов с 14% до 1% от числа случаев пневмоторакса.
Восстановительный период
Восстановительный период может быть длительным и включает следующие мероприятия:
- дыхательная гимнастика;
- лечебная физкультура (ЛФК);
- специальные гимнастические упражнения.
Хирурги восстанавливают герметичность и дыхательную функцию, но самостоятельное восстановление дыхания необходимо.
Лечение
Терапия проводится в стационаре, в пульмонологическом или хирургическом отделении. При открытом дефекте грудной клетки его ушивают, восстанавливая анатомическую целостность. После этого мероприятия будут одинаковыми для всех форм патологического процесса.
При пневмотораксе выполняется плевральная пункция в операционной. Воздух откачивают сразу или постепенно, в зависимости от характера расстройства.
При полном спадении легкого устанавливают дренаж, и газы удаляют постепенно, чтобы избежать шоковой реакции организма.
После восстановления целесообразно устранить первичный патологический процесс, например, буллезные образования, если они имеются.
Классификация, виды пневмоторакса
По распространению пневмоторакс делится на:
- односторонний (правосторонний или левосторонний);
- двусторонний.
По развитию осложнений:
- неосложнённый;
- осложнённый (с кровотечением, эмфиземой, плевритом).
По объёму воздуха в плевральной полости:
- Малый: менее 20% лёгочной ткани коллапсирует. На рентгенограмме малый пневмоторакс выглядит как небольшой ободок воздуха по краю лёгкого и обычно не требует лечения при отсутствии симптомов дыхательной недостаточности.
- Средний: лёгкое коллапсирует до половины расстояния между границей сердца и латеральным краем плевральной полости. Требует лечения — пункции плевральной полости с аспирацией воздуха с помощью иглы и шприца объёмом 50-100 мл.
- Большой: требует установки дренажной трубки, ориентируясь на анатомические ориентиры, аналогичные тем, что используются при аспирации. Дренаж соединяется с сифонной системой, работающей как однонаправленный клапан. Можно использовать дренажную трубку с клапаном.
По связи с окружающей средой пневмоторакс подразделяется на:
- Открытый: давление в плевральной полости равно атмосферному из-за сообщения с внешней средой. Это приводит к спадению лёгкого, что нарушает газообмен и обогащение крови кислородом.
- Закрытый: сообщение с внешней средой отсутствует. В плевральную полость попадает небольшой объём газа, который не увеличивается. Закрытый пневмоторакс считается менее серьёзным, так как воздух может постепенно рассосаться, но лёгкое не расправляется.
- Клапанный: развивается при образовании клапанной структуры, пропускающей воздух только в одном направлении. Это приводит к нарастанию давления в плевральной полости и считается самым опасным, так как вызывает раздражение нервных волокон в плевре, что может привести к плевропульмональному шоку и смещению органов средостения.
Также пневмоторакс может быть:
- полным (лёгкое полностью спадается);
- пристеночным (лёгкое расправляется неполностью, небольшой объём воздуха остаётся в плевральной полости);
- осумкованным (формируется на фоне спаек между висцеральной и париетальной плеврой, может протекать бессимптомно и считается менее опасным);
- двусторонним полным (может привести к летальному исходу из-за критического нарушения дыхательной функции).
Напряжённый пневмоторакс — жизнеугрожающее состояние, возникающее из-за накопления воздуха в плевральной полости под высоким давлением. Чаще всего развивается в результате травмы грудной клетки, но может быть следствием заболеваний дыхательной системы. Без своевременной терапии приводит к летальному исходу из-за сдавливания органов средостения, сердца и крупных сосудов.
Травматический пневмоторакс возникает после травмы грудной клетки с разрывом плевральных листков (например, при ножевых или огнестрельных ранениях) и может развиться также при закрытой травме, когда плевра повреждается сломанным ребром.
Спонтанный пневмоторакс не связан с медицинскими вмешательствами или травмами. Он может быть идиопатическим и возникать по различным причинам, включая муковисцидоз, болезнь Бехтерева, саркоидоз и другие.
Диагностика
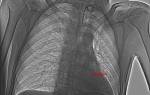
Для подтверждения диагноза необходимо сделать рентген. При пневмотораксе на снимке будет видна светлая зона, четко отделенная от слипшегося легкого, а на периферии отсутствует легочный рисунок. Органы средостения смещаются в здоровую часть, а купола диафрагмы опускаются вниз. Ключевым методом диагностики является плевральная пункция.
Также проводятся:
- компьютерная томография;
- исследование газового состава крови;
- электрокардиография.
Опрос
Опрос пациента включает вопросы о стаже курения, перенесенных эпизодах пневмоторакса, заболеваниях легких (ХОБЛ, астма и др.), ВИЧ, а также наследственных заболеваниях (синдром Марфана, синдром Элерса-Данло, несовершенный остеогенез).
Осмотр
Врач осматривает грудную клетку и прослушивает лёгкие с помощью фонендоскопа. Эти методы позволяют выявить классические симптомы заболевания:
- увеличение объема грудной клетки и межреберных промежутков;
- снижение дыхательных экскурсий, вплоть до полной неподвижности.
Рентгенография
На рентгене болезнь проявляется в виде светлого пятна без легочного рисунка, что связано с накоплением воздуха в плевральной полости. При длительном течении патологии может развиться ателектаз — полное или частичное спадение легочной ткани с нарушением вентиляции.
Легочный рисунок не виден и на снимках, сделанных на вдохе и выдохе. Легкое немного расправляется, но затем возвращается в исходное положение.
Плевральная пункция
Плевральная пункция — это процедура, при которой полой иглой или троакаром прокалывают грудную стенку и париетальную плевру для диагностики и лечения. Она позволяет выявить изменения в содержимом плевральной полости и при необходимости вывести это содержимое наружу. После отсоса жидкости в плевру могут вводить лекарственные растворы или антисептики.
Специальная подготовка для пункции не требуется, но врач может назначить УЗИ для оценки необходимости процедуры и определения границ жидкости.
Пункцию проводят в перевязочном или процедурном кабинете, обычно в положении пациента сидя, опираясь на спинку стула. Если в плевральной полости есть воздух, прокол делают во втором межреберье при сидячем положении или в пятом-шестом межреберье при лежачем. При наличии жидкости прокол осуществляется на уровне седьмого-девятого межреберья.
Перед процедурой место прокола обрабатывают антисептиком и накрывают стерильными повязками. Для обезболивания используют 0,5% раствор новокаина, который вводят инфильтрационно.
Врач делает прокол толстой иглой и выводит содержимое полости. Дальнейшие действия зависят от цели процедуры: для диагностики берут небольшое количество жидкости, а для лечения отсасывают необходимое количество плеврального экссудата.
При проведении плевральной пункции возможны осложнения:
- прокол легкого;
- повреждение диафрагмы;
- травма печени;
- травма селезенки;
- травма желудка;
- внутриплевральное кровотечение;
- воздушная эмболия сосудов головного мозга.
При проколе легкого может возникнуть кашель, а при введении лекарств в ткань органа ощущается их вкус во рту.
Ознакомиться с правилами и техникой проведения плевральной пункции в положении пациента лежа можно с помощью данного видеоролика:
Другие методы
Другие методы диагностики включают:
- диагностическую торакоскопию — эндоскопическое обследование плевральной полости;
- иссечение легочной кисты — операция при проникающем ранении груди;
- дренирование плевральной полости (торакоцентез);
- магнитную томографию грудной клетки — визуализацию элементов скелета грудной клетки.
Основные причины патологии
Наиболее распространенной причиной развития патологии является проникающее ранение грудной клетки (ножевое, огнестрельное, колотое и другие). В этом случае воздух постоянно поступает из окружающей среды через образовавшееся отверстие.
Другими причинами могут быть дегенеративные процессы в легких, приводящие к деформации и прободению крупных бронхов. К таким патологиям относятся абсцесс, рак легкого и кавернозная форма туберкулеза.
Прогрессирование этих процессов может привести к образованию бронхиального свища, через который плевральная полость соединяется с окружающей средой.
Патогенез
Патогенез открытого легочного пневмоторакса связан с нарушением вентиляции воздуха в легких, воздействием атмосферного давления на плевральную полость и сосудистыми расстройствами. Повышение атмосферного давления вызывает коллапс поврежденного легкого, исключая его из дыхательного процесса. Во время вдоха в неповрежденное легкое поступает не только атмосферный воздух, но и насыщенный углекислым газом воздух из спавшегося легкого.
При выдохе небольшая порция воздуха из здорового легкого попадает в спавшееся, что приводит к его частичному расправлению. Этот процесс создает механизм парадоксального дыхания, когда коллабированное легкое делает слабые попытки дыхания, противоположные здоровому легкому.
Вдох становится поверхностным, что нарушает вентиляцию и вызывает серьезные расстройства газообмена. У пострадавшего развивается острая дыхательная, а затем сердечная недостаточность.
Изменение давления в плевральной полости и перекачивание крови из спавшегося легкого в здоровое увеличивают риск перенасыщения крови углекислым газом, смещения сердца и аорты, а также сжатия крупных сосудов и бронхов. Контакт плевральной полости с окружающей средой и потоки холодного воздуха вызывают раздражение рецепторов плевры, ее высушивание и охлаждение.
Без специализированной неотложной помощи у пострадавшего быстро развивается кардиогенный и травматический шок.
Клинические признаки
Пациенты с открытым пневмотораксом находятся в тяжелом состоянии, проявляя возбуждение и гиперактивность из-за травматического шока.
Среди симптомов повреждения выделяются:
- острая боль в груди, усиливающаяся при кашле и вдохе;
- учащенное поверхностное дыхание;
- частый пульс с низким наполнением;
- снижение артериального давления;
- бледность кожи с цианозом.
Необходимо немедленно вызвать скорую помощь.
При травматическом пневмотораксе пострадавший занимает вынужденное положение, лежа на стороне повреждения, чтобы прикрыть открытую рану. При осмотре грудной клетки видна проникающая рана, из которой воздух шумно засасывается при вдохе и выходит со свистом при выдохе. Вместе с пузырьками воздуха из раны выходит кровавая пена.
Если рана узкая и глубокая (например, при ножевом ранении), она может открываться только при глубоком вдохе и кашле. В этом случае сердечная и дыхательная недостаточность развиваются постепенно и не угрожают жизни. Чаще всего травматический открытый пневмоторакс сопровождается гемопневмотораксом, что приводит к быстрой кровопотере и может вызвать гиповолемический шок.
При визуальном осмотре грудной клетки можно заметить асимметрию из-за прекращения работы одного легкого. Аускультация с использованием стетофонендоскопа показывает резкое ослабление дыхания.
Для подтверждения диагноза проводится рентгенография, которая выявляет скопление газа и крови в плевральной полости, спадание легкого и смещение средостения. При наличии открытой раны и характерных симптомов предварительный диагноз становится очевидным.