Каких результатов можно ожидать, если приложить все усилия?
При эффективном лечении можно ожидать значительного улучшения и устранения симптомов и осложнений. Инсулинорезистентность не всегда вызывает симптомы, но если они проявляются, с ними можно справиться.
Можно остановить:
- увеличение веса;
- выпадение волос;
- избыточный рост волос из-за повышенной выработки андрогенных гормонов;
- повышенный аппетит и жажду;
- нервозность, усталость, напряжение.
Диабет
Состав пищи
Углеводы. Если врач не предписал иное, рекомендуемое потребление углеводов при резистентности к инсулину составляет 140-180 г/день для женщин и 160-200 г/день для мужчин.
При ожирении (ИМТ более 30 кг/м²) эндокринолог может назначить диету с энергетической ценностью ниже 20 ккал/кг, при условии постоянного мониторинга состояния здоровья.
Важно не только количество калорий, но и состав диеты. Приоритет следует отдавать углеводам с низким гликемическим индексом (GI). Идеально подходит средиземноморская диета, которая положительно влияет на сердечно-сосудистую систему. Полностью отказываться от углеводов не стоит, так как это может ухудшить состояние.
Следует избегать рафинированных сахаров и меда. В рекомендуемой диете для инсулинорезистентности источниками углеводов должны быть овощи, зелень, некоторые фрукты, макароны из твердых сортов, волокнистые зерновые и кисломолочные продукты.
Среди крахмалистых углеводов предпочтительны мука из цельного зерна, коричневый рис, макароны из дурума или с высоким содержанием клетчатки. Желательно использовать топинамбур вместо картофеля, но если это невозможно, картофель можно употреблять в виде «смешанного гарнира» с овощами.
Жирные кислоты. В пищевой пирамиде Гарварда, помимо овощей, фруктов и волокнистых злаков, важную роль играют масличные культуры, прессованные масла и сухие фрукты.
Некоторые исследования показывают, что 40%-ное соотношение жира не влияет на чувствительность к инсулину. Замена насыщенных жиров мононенасыщенными жирными кислотами значительно улучшает чувствительность к инсулину.
- Высокое содержание насыщенных жирных кислот: кокосовое масло — 92%, сливочное масло — 68%, пальмовое масло — 50%, сало — 45%.
- Мононенасыщенные жирные кислоты: оливковое масло — 76%, рапсовое масло — 62%, арахисовое масло — 47%.
Белки. Рекомендуется, чтобы не менее 50% белков было растительного происхождения, так как избыток животных белков может нагружать почки и увеличивать экскрецию альбумина.
При избыточном весе высокое содержание белка в рационе не рекомендуется, так как это может привести к дополнительной энергии. У диабетиков 2 типа, у которых резистентность к инсулину является основной проблемой, определенные аминокислоты в белках могут увеличивать секрецию инсулина.
Соль. Чрезмерное потребление соли (NaCl) снижает чувствительность к инсулину, поэтому важно контролировать ее ежедневное потребление.
Обратите внимание на высокое содержание соли в продуктах промышленного производства, таких как мясные ассорти, хлеб и выпечка.
Тренировки против инсулинорезистентности
По словам спортивного физиолога Шэри Колберг, физическая активность значительно повышает чувствительность к инсулину и является одним из самых эффективных методов борьбы с инсулинорезистентностью.
Тренировки повышают чувствительность клеток к инсулину благодаря активации транспорта глюкозы во время сокращения мышц. Эта реакция может происходить и без инсулина. Однако через несколько часов после тренировки активность транспорта глюкозы снижается, и включается механизм действия инсулина на мышечные клетки, который важен для восстановления мышечного гликогена.
Во время тренировок организм расходует гликоген, поэтому после занятий мышцы нуждаются в его восполнении. Повышенная чувствительность к инсулину после тренировок позволяет клеткам легче усваивать глюкозу, что делает их более восприимчивыми к инсулину.
Ученые из Университета Питсбурга подчеркивают, что тренировки снижают инсулинорезистентность и являются важным средством профилактики и лечения диабета 2 типа.
Аэробные тренировки значительно увеличивают чувствительность к инсулину за счет активного поглощения глюкозы клетками. Одна кардиотренировка продолжительностью 25-60 минут (60-95% от VO2 max) может повысить чувствительность к инсулину на 3-5 дней. Улучшения также наблюдаются после недели аэробных тренировок, включающих две 25-минутные кардиосессии на уровне 70% от VO2 max.
Регулярные аэробные тренировки в долгосрочной перспективе поддерживают положительную динамику чувствительности к инсулину. Однако при прекращении тренировок или переходе к сидячему образу жизни чувствительность к инсулину быстро снижается.
Силовые тренировки также повышают чувствительность к инсулину и увеличивают мышечную массу. Мышцам необходима регулярная нагрузка, так как они используют глюкозу не только во время сокращений, но и для синтеза гликогена после тренировок.
В 2010 году в журнале The Journal of Strength & Conditioning Research было проведено исследование с участием 17 человек с нарушением толерантности к глюкозе. Участники выполняли 4 силовых тренировки с умеренной (65% от 1ПМ) или высокой (85% от 1ПМ) интенсивностью, выполняя по 1 или 4 подхода. Между тренировками проходило 3 дня.
В период отдыха ученые анализировали изменения чувствительности к инсулину и уровня глюкозы натощак. Результаты показали, что независимо от протокола тренировок чувствительность к инсулину повышалась, а уровень глюкозы натощак снижался.
Тренировки с несколькими подходами более значительно снижали уровень глюкозы натощак в течение 24 часов после тренировки по сравнению с одним подходом. Высокоинтенсивные тренировки (85% от 1ПМ) с несколькими подходами оказали наибольшее влияние на снижение уровня глюкозы натощак и повышение чувствительности к инсулину.
Шэри Колберг отмечает, что любой вид физической активности может улучшить эффективность инсулина, а комбинация аэробных и силовых тренировок дает наилучший результат.
Правила диеты при резистентности к инсулину
Существует несколько основных правил, которые необходимо соблюдать.
Важно контролировать ежедневное потребление соли.
Симптомы инсулинорезистентности
- Лишний вес и увеличение объёмов вокруг талии даже при дефиците калорий, так как похудеть при инсулинорезистентности (ИР) практически невозможно.
- ИР может встречаться и у людей с нормальным весом, поэтому будьте внимательны.
- Постоянное чувство голода и гипогликемия — резкая слабость вплоть до потери сознания при длительных интервалах без еды.
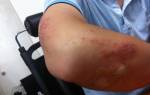
- Изменения на коже локтей и пяток: потемнение, синеватый оттенок, шершавость, шелушение, трещины, утолщение или огрубение. Эти признаки могут также указывать на гипотиреоз или гиперкератоз.
- Эффект «грязной шеи», потемнение кожи в подмышках и паховой области.
- Волосы над верхней губой и борода у женщин.
- Постоянная жажда.
- Частые мочеиспускания — способ организма регулировать уровень сахара в крови.
- Отёки и высокое давление — инсулин задерживает натрий.
- Ночные судороги и бессонница — следствие снижения уровня внутриклеточного магния.
- Возрастное акне.
- Повышение уровня кортизола.
- Синдром поликистозных яичников и отсутствие овуляции.
Что делать, если у вас обнаружили ИР
Следуйте рекомендациям врача. Он, скорее всего, предложит следующее:
- Обследовать ЖКТ и нормализовать его работу.
- Восполнить запасы Омега-3 и витамина D.
- Укрепить инсулин и толерантность к глюкозе с помощью цинка, серы и хрома.
- Добавить аэробную нагрузку — хотя бы ежедневную 5-километровую ходьбу.
- Изменить питание.
Не паникуйте. Инсулинорезистентность можно устранить, и чем раньше вы начнёте, тем быстрее увидите результат.
- Откажитесь от продуктов с высоким гликемическим и инсулиновым индексом. Гликемический индекс показывает, как изменится уровень сахара в крови после употребления продукта, а инсулиновый — сколько инсулина выделится. Учитывайте оба индекса, так как некоторые продукты могут иметь низкий ГИ и высокий ИИ.
Что нельзя:
- Все виды сахара, мёд, фрукты, сухофрукты.
- Каши (овсяная, манная, кукурузная, пшённая, перловая).
- Белый хлеб, выпечка, сухарики, макаронные изделия.
- Мука, крахмал.
- Пиво, вино, пакетированные соки, лимонады.
- Рис (кроме дикого), картофель.
- Пищевой «мусор» — чипсы, продукты экспресс-приготовления, кетчуп, майонез и прочее.
- Сократите количество приемов пищи. Идеальный вариант — перейти на двухразовое питание с небольшим акцентом на жиры. Особенно эффективно есть дважды в день с последним приемом пищи до 16:00.
Причины инсулинорезистентности включают переедание, недостаточную активность, дефицит микроэлементов, стресс и наследственность. Поэтому рекомендации по профилактике остаются прежними: больше двигайтесь, разнообразно питайтесь и исключите сахар.
В чем опасность нечувствительности клеток
Нечувствительность к инсулину приводит к гиперинсулинизму — повышению уровня инсулина в крови. Это происходит через отрицательную обратную связь: при недостаточном действии инсулина поджелудочная железа вырабатывает его больше, что увеличивает его уровень в крови. Хотя инсулинорезистентность затрудняет усвоение глюкозы, другие эффекты инсулина могут оставаться нормальными.
Избыточное количество инсулина негативно сказывается на организме и может способствовать развитию или прогрессированию заболеваний, таких как преддиабет и сахарный диабет, особенно у женщин.
Одним из основных негативных последствий гиперинсулинизма является влияние на сердечно-сосудистую систему, в частности, на прогрессирование атеросклероза. Это связано с несколькими механизмами. Во-первых, инсулин может непосредственно воздействовать на сосуды, утолщая их стенки и способствуя образованию атерогенных бляшек. Во-вторых, он может усиливать спазм сосудов и препятствовать их расслаблению, что критично для сердечных сосудов. В-третьих, избыток инсулина влияет на систему свертывания, увеличивая риск тромбозов.
Таким образом, гиперинсулинизм может привести к ранним проявлениям ишемической болезни сердца, инфаркту миокарда, инсультам и поражению сосудов нижних конечностей.
Люди с инсулинорезистентностью имеют высокий риск развития сахарного диабета. Это состояние является компенсаторным механизмом: организм сначала вырабатывает больше инсулина для поддержания нормального уровня глюкозы, преодолевая резистентность. Однако вскоре поджелудочная железа истощается и не может вырабатывать достаточное количество инсулина, что приводит к повышению уровня глюкозы в крови.
Сначала это проявляется нарушением толерантности к глюкозе, а затем — явными признаками сахарного диабета. Этого можно было избежать на ранних стадиях.
Инсулинорезистентность также является важной причиной гипертонической болезни. Избыток инсулина стимулирует симпатическую нервную систему, повышая уровень норадреналина, что вызывает спазм сосудов и повышает артериальное давление. Кроме того, инсулин нарушает процессы расслабления сосудов.
Еще одним механизмом повышения давления является задержка жидкости и натрия при избытке инсулина, что увеличивает объем циркулирующей крови и, соответственно, артериальное давление.
Гиперинсулинемия также влияет на уровень липидов в крови. Избыток инсулина приводит к повышению триглицеридов, снижению липопротеидов высокой плотности (ЛПВП) и незначительному увеличению липопротеидов низкой плотности (ЛПНП). Эти изменения способствуют прогрессированию атеросклероза, что может иметь серьезные последствия.
У женщин существует связь между синдромом поликистозных яичников и инсулинорезистентностью. Это заболевание нарушает овуляцию, что может привести к бесплодию, а также вызывает повышение уровня андрогенов, что приводит к симптомам гиперандрогении.
Диагностика
Диагностика состояния может проводиться с помощью определенных анализов, которые сдаются регулярно.
Специалисты отмечают следующее:
- При сдаче анализов на голодный желудок норма гормонов в плазме крови составляет от 3 до 28 мкЕД/мл.
- Увеличение уровня инсулина в крови выше нормы указывает на гиперинсулинизм.
- Для выявления нарушений обычно используется гиперинсулинемический инсулиновый клэмп.
Этот лабораторный тест на инсулинорезистентность включает непрерывное внутривенное введение инсулина и глюкозы в течение четырех-шести часов. Из-за трудоемкости его применяют редко. Вместо этого чаще проводят анализ крови натощак для определения соотношения инсулина в плазме.
Специалисты рекомендуют сдавать анализы не только для определения уровня холестерина, но и для оценки его качества (плохой или хороший холестерин). Обычно используется специальный прибор для измерения уровня холестерина. Для диагностики патологии применяется индекс НОМА. После анализа уровня гормонов и глюкозы на голодный желудок вычисляется индекс НОМА.
При увеличении показателей тощакового инсулина или глюкозы индекс НОМА также возрастает. Например, если уровень гликемии на голодный желудок составляет 7.2 ммоль/литр, а инсулина — 18 мкЕд/мл, индекс НОМА будет равен 5,76. Нормальным считается соотношение инсулина, если индекс НОМА меньше 2,7.