Дополнительные исследования для диагностики
Помимо ЭКГ гипертрофию можно выявить:
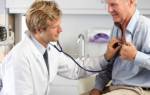
- при аускультации (прослушивании стетоскопом);
- с помощью УЗИ;
- при рентгенографии грудной клетки.
Чаще всего подозрение на изменения сердечной мышцы возникает именно при прослушивании, которое проводит терапевт, когда пациент обращается с болями и дискомфортом в груди.
Врач прослушивает тоны (короткие, резкие звуки, сопровождающие работу миокарда) и шумы (долгие звуки). Появление шумов указывает на возможные проблемы и служит основанием для проведения ЭКГ.
Изменения на электрокардиограмме, в свою очередь, требуют проведения ультразвукового исследования — ЭхоКГ. Этот метод диагностики прост и информативен, позволяя точно установить толщину стенки каждой камеры сердца.
Рентгенография органов грудной клетки также помогает определить размер сердца и его отделов. Однако основным методом исследования в кардиологии при изменениях на ЭКГ остается УЗИ.
Причины возникновения
Увеличение левого предсердия может свидетельствовать о различных процессах в организме. Однако при своевременном выявлении причины и адекватном лечении у человека есть все шансы на долгую и полноценную жизнь.
Основная причина заболевания — повышенная нагрузка на левое предсердие, возникающая из-за различных патологий.
-
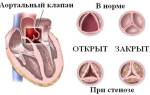
Митральный стеноз — наиболее часто диагностируемое заболевание при гипертрофии. Митральное отверстие с клапаном соединяет левое предсердие и левый желудочек. Стеноз означает сужение просвета, что заставляет предсердие прилагать большие усилия для проталкивания крови в желудочек. Это приводит к увеличению мышцы в месте наибольшей нагрузки. Аналогичные последствия вызывает стеноз аортального клапана, часто возникающий при ревматических поражениях сердца.
-
Митральная недостаточность — еще один вариант порока. При этой патологии митральный клапан не закрывается плотно после выброса, и часть крови возвращается в предсердие. Это приводит к значительному увеличению объема камеры и заставляет предсердие работать с удвоенной силой.
-
Гипертония и постоянные стрессы повышают артериальное давление, что также создает большую нагрузку на сердце и может стать причиной гипертрофии левого предсердия.
-
Гипертрофическая кардиомиопатия — наследственное заболевание, характеризующееся уплотнением стенок камер сердца.
-
Тяжелые физические нагрузки могут быть причиной увеличения предсердия. Это касается как неподготовленных людей, так и профессиональных спортсменов. Постоянные тренировки, стресс и недосыпание создают чрезмерную нагрузку на сердце, что приводит к его гипертрофии.
Вторичными причинами увеличения левого предсердия могут быть:
- Критически низкая масса тела (например, анорексия у подростков) или лишний вес.
- Ишемия.
- Сахарный диабет.
- Малоподвижный образ жизни.
- Курение.
- Алкоголизм.
Проявления
Гипертрофия предсердия может проявляться различными симптомами, которые зависят от степени уплотнения перегородки сердца.
При незначительных изменениях могут возникать легкие перебои в работе сердца, и человек может не подозревать о проблеме. Однако со временем ситуация ухудшается:
- регулярные болезненные ощущения в области сердца;
- затрудненное дыхание;
- мерцательная аритмия;
- стенокардия;
- резкие колебания артериального давления;
- нарушения сна, проявляющиеся дневной сонливостью и бессонницей ночью;
- частые головные боли;
- снижение работоспособности и постоянная усталость.
В редких случаях гипертрофия левого предсердия может вызывать обмороки, что связано с недостаточным поступлением кислорода в сердечную мышцу.
Другие проявления гипертрофии зависят от основного заболевания:
- При артериальной гипертензии наблюдаются головные боли, головокружение, снижение зрения и появление мушек перед глазами.
- При митральном стенозе пациент может кашлять, страдать от отеков и испытывать дискомфорт в грудной клетке.
- При недостаточности митрального клапана также возникают кашель, отеки и болезненные ощущения в области печени.
- При стенозе аортального клапана наблюдаются головокружение, бледность кожи и снижение давления.
- При коарктации аорты возникают головные боли, повышенное давление, хрипы в легких и нарушения зрения.
Профилактика
Регулярные обследования сердца — наиболее эффективная профилактика гипертрофии, которую легче предотвратить, чем вылечить.
Врачи также рекомендуют:
- Постепенно увеличивать физическую нагрузку, избегая чрезмерных усилий.
- Ограничить потребление кофе и алкоголя, не переедать и обеспечивать полноценный ночной отдых.
- Отказаться от курения.
- Избегать сидячего образа жизни и включать небольшую физическую активность, например, делать зарядку ежедневно или кататься на велосипеде по выходным.
- Сбалансировать питание: минимизировать жирные и жареные блюда, добавлять в рацион больше фруктов, овощей и морской рыбы. По предварительной консультации с врачом можно рассмотреть курс рыбьего жира.
Тактика терапии
Чтобы устранить гипертрофию, нужно лечить основную проблему в организме, которая ее вызвала.
Лечение ожирения
Избавиться от ожирения — задача, требующая силы воли и изменения привычек. Для нормализации веса необходимо:
- изменить рацион: исключить высококалорийные продукты и продукты с высоким гликемическим индексом, такие как жирная пища и сладости;
- регулярно заниматься физической активностью.
Чаще всего изменение диеты и физические нагрузки помогают достичь нормального веса. Если этого не происходит, возможно, в организме есть проблема, вызывающая ожирение, например, гормональное нарушение. В таком случае требуется диагностика и лечение заболевания.
Устранение гипертонии
Гипертонию лечат гипотензивными препаратами, которые назначает терапевт или кардиолог. Регулярная физическая активность также способствует нормализации давления.
Важно снизить уровень стресса и эмоциональных переживаний.
Если гипертония вызвана другим заболеванием, например, болезнью почек, необходимо лечить основное заболевание.
Избавление от стеноза или недостаточности клапана
Пороки клапанов лечатся только хирургически, но не всегда. Большинству пациентов с такими патологиями назначается поддерживающая терапия, которая помогает разгрузить сердечную мышцу.
Поддерживающая терапия может включать:
- сердечные гликозиды;
- бета-адреноблокаторы;
- антикоагулянты;
- антиагреганты;
- ингибиторы АПФ;
- противовоспалительные средства;
- противоревматические препараты;
- диуретики.
Устранение причины патологического увеличения миокарда может занять много времени и усилий, но результат того стоит. В случае успеха пациент сможет вести полноценную жизнь, не опасаясь за здоровье сердца.
Возможные осложнения
Гипертрофия запускает цепочку патологических реакций, угрожающих жизни:
- При ГЛП происходит дилатация камеры с увеличением объема крови.
- Это вызывает застой в малом круге кровообращения и легочную гипертензию.
- Легочная гипертензия нарушает работу правых отделов сердца.
- В результате развивается недостаточность большого круга кровообращения.
Без своевременного лечения это приводит к хронической сердечной недостаточности и может закончиться летальным исходом.
Уже на этапе расширения левого предсердия у пациента появляются симптомы: одышка как при физической нагрузке, так и в покое, боли в области сердца, частые перепады давления и стенокардия.
Также стоит обратить внимание на отечность конечностей. В запущенных случаях дыхание больного слышно свистом на расстоянии, ему трудно выполнять повседневные дела и ухаживать за собой.
Заболевания, симптомом которых это может быть
К заболеваниям, вызывающим повышенную нагрузку на сердце, относятся:
-
Гипертония. Эта болезнь, часто развивающаяся в зрелом и пожилом возрасте, приводит к значительному сопротивлению при прокачивании крови. В результате возникает гипертрофия сердечной мышцы. На высокое давление чаще всего страдают люди, живущие в условиях постоянного стресса и испытывающие сильные эмоциональные нагрузки.
-
Недостаточность клапана. Это состояние, при котором клапан не выполняет свои функции. В результате клапаны, отвечающие за нормальный кровоток, не могут полностью закрываться, что нарушает кровообращение. Например, при недостаточности митрального клапана часть крови из левого желудочка возвращается в предсердие, вместо того чтобы поступать в аорту и далее по организму.
-
Стеноз. Это патологическое сужение отверстий, через которые кровь перемещается из одной камеры сердца в другую. Оба этих состояния приводят к повышенной нагрузке на левое предсердие.
-
Кардиомиопатия. Это заболевание миокарда, при котором сердечная мышца изменяется как структурно, так и функционально, при отсутствии гипертонии и патологий артерий и клапанов. Это серьезное заболевание, от которого у двух третей больных наблюдается летальный исход в течение пяти лет, хотя оно встречается довольно редко.
Лечение
Терапевтические меры направлены на нормализацию работы сердца. Врач выбирает метод лечения в зависимости от причины патологии, при этом важен комплексный подход. Вместе с медикаментами необходимо изменить образ жизни, отказаться от вредных привычек, а спортсменам рекомендуется временно прекратить тренировки.
Основные лекарственные средства, назначаемые при этой патологии, — антагонисты кальция (например, «Верапамил») и бета-блокаторы. Их принимают пожизненно. При нарушениях ритма назначают антиаритмические препараты.
Если гипертрофия уже привела к сердечной недостаточности, применяются следующие лекарства:
- диуретики;
- ингибиторы АПФ;
- сердечные гликозиды и бета-блокаторы;
- средства, улучшающие метаболизм миокарда.
Если медикаменты не дают результата, пациентам показана хирургическая операция.
Диета
Лечебный процесс станет более эффективным при соблюдении здорового образа жизни. Рекомендуется отказаться от алкоголя и курения, а также перейти на диетический рацион. Основные принципы лечебной диеты:
- Меню должно включать свежие овощи и фрукты, молочные и морские продукты, постное мясо. Следует избегать животных жиров, жирного мяса, соленой, жареной и копченой пищи, а также сладостей. Желательно полностью исключить соль или значительно уменьшить ее количество. Рекомендуется отказаться от быстрых углеводов.
- Врачи советуют употреблять продукты с фолатами, такие как спаржа, бобовые, арбуз и брюссельская капуста. Жирные сорта рыбы, орехи и семена можно есть два раза в неделю.
- Для насыщения организма калием полезно есть печеный картофель, курагу, изюм, морскую капусту и бананы.
- Сбалансированный рацион при гипертрофии предсердия должен включать разнообразные микроэлементы, которые содержатся в авокадо, рисе, натуральных йогуртах и отрубях.
Народная медицина
Чтобы лечение было более эффективным, медикаменты и диету можно дополнить средствами народной медицины. Перед началом терапии натуральными препаратами обязательно проконсультируйтесь с врачом. Вот несколько эффективных рецептов:
-
Высушенную и измельченную траву зверобоя (100 г) залейте водой (2 л) и кипятите 10 минут под крышкой. Настаивайте час в темном месте, затем процедите через марлю и смешайте с натуральным медом (200 г). Принимайте по 1/3 стакана трижды в день за полчаса до еды. Храните средство в холодильнике.
-
Смешайте измельченные травы багульника и сушеницы (по 2 части), пустырника (3 части) и почечного сбора (1 часть). Залейте 1 ст. л. смеси водой (1,5 стакана) и прокипятите пару минут. Закутайте в теплую ткань и настаивайте 4 часа. Процедите и пейте три раза в день по ½ стакана за 20 минут до еды.
-
Настойка из ландыша также помогает при гипертрофии. Залейте цветы растения (1 ст. л.) водкой (150 мл) и держите в холодильнике 2 недели. Употребляйте трижды в день по 10-15 капель.
Причины проблемы
Большинство случаев гипертрофии связано с наследственной предрасположенностью. Если заболевание наблюдалось у ближайшего родственника, риск его развития возрастает.
Существуют и другие факторы, влияющие на состояние левого предсердия:
- ишемические нарушения;
- гипертоническая болезнь;
- обменные нарушения, такие как сахарный диабет;
- сбои в ритме сердца, включая фибрилляцию предсердий;
- атеросклероз;
- избыточный вес;
- врожденные патологии;
- заболевания периферических сосудов;
- чрезмерная физическая активность;
- сужение аортального клапана;
- эмоциональные нагрузки;
- психические расстройства;
- дистрофические изменения в мышечной ткани;
- употребление алкоголя и наркотиков, курение;
- низкая физическая активность.
Частые стрессы, тревога, недостаток сна и отдыха, а также тяжелая работа значительно увеличивают вероятность гипертрофии. Эти факторы приводят к повышению пульсации крови и утолщению сердечной мышцы.
2 Симптоматика патологии
Гипертрофия изменяет стенки левого предсердия, утолщая не только его стенку, но и перегородку между желудочком и предсердием. Клинические проявления гипертрофии могут варьироваться. В некоторых случаях заболевание протекает бессимптомно, и пациент может долго не подозревать о его наличии. Однако чаще симптомы мешают вести нормальный образ жизни, а их выраженность зависит от степени утолщения стенок.
Основным симптомом гипертрофии является стенокардия. Из-за сужения кровеносных сосудов нарушается кровоток, что приводит к недостаточному поступлению кислорода к сердцу. Сердечная мышца увеличивается и требует больше кислорода и питательных веществ. При гипертрофии левого предсердия также может наблюдаться мерцательная аритмия.
Пациенты часто ощущают замирание сердца и могут терять сознание. Гипертрофия может проявляться головной болью, перепадами давления, бессонницей, аритмией, слабостью и быстрой утомляемостью. Часто возникают болевые ощущения в груди.
При появлении любого из этих симптомов необходимо срочно обратиться к врачу, так как гипертрофия может привести к серьезным проблемам со здоровьем и даже к летальному исходу.
Гипертрофия левого предсердия может быть симптомом отека легких, инфаркта миокарда, врожденного порока сердца или сердечной недостаточности.
Причины гипертрофии левого предсердия
Развитие гипертрофической кардиомиопатии (ГЛП) может быть связано с регулярными чрезмерными физическими нагрузками. Если это не влияет на кровообращение и не вызывает дискомфорта, лечение не требуется. Спортсменам с увеличенным сердцем рекомендуется проходить обследование у врача каждые шесть месяцев. Если гипертрофия прогрессирует, человека отстраняют от профессионального спорта. Другие факторы, способствующие развитию болезни:
- стеноз митрального или аортального клапанов;
- тяжелый физический труд;
- сахарный диабет;
- хронические заболевания легких;
- недостаточность митрального клапана;
- мышечная дистрофия;
- хронические заболевания почек, вызывающие гипертонию;
- наследственность;
- ожирение, приводящее к увеличению сердечных камер;
- хроническая артериальная гипертензия;
- аортальная коарктация (врожденный порок аорты).