Суставы стопы
Кости стопы соединены суставами, которые обеспечивают ее подвижность.
Голеностоп
Голеностопный сустав — один из основных суставов стопы, соединяющий стопу с голенью. Он имеет блоковидное строение и образован сочленением таранной кости и костей голени. Сустав надежно укреплен связками со всех сторон.
Голеностоп обеспечивает подошвенное и тыльное сгибание, позволяя двигать стопу вокруг поперечной оси.
Повреждение голеностопного сустава вызывает сильную боль и затрудняет передвижение, иногда делая его невозможным. В таких случаях вес тела переносится на здоровую ногу, что приводит к хромоте. Без своевременного лечения могут возникнуть стойкие нарушения механики движения обеих конечностей.
Подтаранный сустав
Не менее важен подтаранный сустав, образуемый пяточной и таранной костями. Он имеет цилиндрическую, слегка спиралевидную форму и обеспечивает повороты стопы внутрь и наружу (пронацию). Сустав окружён тонкой капсулой и небольшими связками.
При нарушении пронации стопа испытывает дополнительные нагрузки, что может привести к вывихам и растяжениям связок.
Клино-ладьевидный сустав
Этот сустав так же важен, как подтаранный, поскольку они могут компенсировать нарушения функций друг друга. Если компенсация продолжается долго, суставы быстрее изнашиваются, что приводит к патологиям.
Таранно-пяточно-ладьевидный сустав
Из названия сустава видно, какие кости стопы его формируют. Сустав имеет шаровидную структуру и обеспечивает супинацию и пронацию стопы.
Предплюсне-плюсневые суставы
Эти суставы обеспечивают прочную основу стопы, так как практически неподвижны благодаря множеству связок. Они образуются соединением плюсневых костей с клиновидными и кубовидной костями.
Плюснефаланговые суставы
Шаровидные суставы имеют ограниченную подвижность и обеспечивают сгибательные и разгибательные движения пальцев. Они формируются основами проксимальных фаланг и головками плюсневых костей.
Сустав, образованный фалангой большого пальца и головкой первой плюсневой кости, испытывает наибольшую нагрузку от массы тела, что делает его более подверженным различным патологиям. Этот сустав часто страдает от подагры, артрита, радикулита и других заболеваний.
Межфаланговые суставы
Эти суставы соединяют фаланги пальцев. Они имеют блоковидную структуру и обеспечивают сгибание и разгибание пальцев.
Заболевания стоп
Сложное строение стоп и ежедневные нагрузки приводят к частым заболеваниям. В зоне риска находятся все люди, независимо от возраста и пола, но особенно подвержены болезням стоп спортсмены и те, чья работа связана с постоянными нагрузками на ноги.
Заболевания стоп проявляются выраженной симптоматикой и болевым синдромом, что вызывает значительный дискомфорт. Существует множество таких заболеваний. Вот некоторые из наиболее распространенных: плоскостопие, артрит, артроз, пяточная шпора, подошвенный фасциит, бурсит, деформация плюсневых костей, вывихи, растяжения связок, альгодистрофия, трещины в костях, остеохондропатия, тендинит, воспаление мягких тканей, крючковидные пальцы, мозоли, поражения кровеносных сосудов, ущемления нервов и другие.
Причины развития, проявления и терапия сесамоидита
Сесамоидит — распространённое заболевание среди танцоров и спортсменов. Оно связано с воспалением сесамовидных костей, расположенных внутри сухожилий. Чаще всего страдают сесамовидные кости первого пальца стопы, так как на них приходится основная нагрузка при ходьбе, танцах и беге. Несмотря на небольшой размер, эти кости играют важную роль в комфортной ходьбе.
Сесамоидит I пальца стопы чаще встречается у молодых людей, занимающихся спортом или танцами. Основной причиной заболевания является чрезмерная физическая нагрузка на ноги без достаточного отдыха и чередования режимов активности. Однако для развития патологии требуется время и определённые условия, такие как истончение подкожного жирового слоя на подошве стопы. Это приводит к увеличению нагрузки на сесамовидные кости.
Воспаление — лишь одна сторона проблемы. При игнорировании симптомов может произойти перелом этих костей, который редко заживает без оперативного вмешательства. Сесамоидит часто сопутствует стоп-вальгусной деформации первого пальца, особенно у женщин. Поэтому важно следить за здоровьем ног и устранять эту проблему, чтобы избежать воспаления сесамовидных костей.
Основной признак сесамоидита — боль. В начале она незначительна, но со временем усиливается и становится невыносимой. Боль усиливается при ношении обуви на каблуках или тесной обуви. Важно помнить, что симптомы воспаления и перелома схожи, но при переломе наблюдается более выраженный отёк, а боль возникает внезапно во время физической активности, даже в обуви без каблуков.
Некоторые пациенты могут отмечать онемение I пальца стопы, что связано с воспалением близлежащего нерва. Диагностика обычно не вызывает трудностей и включает осмотр, опрос пациента, а иногда рентгенографию или МРТ. При необходимости проводится пункция сустава для исключения подагры или артрита.
Лечение сесамоидита зависит от причины воспаления. Если оно связано с вальгусной деформацией, рекомендуется носить индивидуально подобранную ортопедическую обувь, что способствует быстрому выздоровлению без медикаментов. При спортивной травме назначают лед и ультразвук, а также необходим покой и временный отказ от тренировок. В большинстве случаев патология проходит самостоятельно, но важно уделять внимание состоянию ног.
Если заболевание становится хроническим, может помочь инъекция кортизола в воспалённый сустав, но такие процедуры проводятся только в стационаре.
Заболевания суставов стопы ног
Нижние конечности ежедневно подвергаются нагрузкам, даже при малой физической активности. Это приводит к частым травмам суставов ног, особенно стоп, которые несут вес тела. Травмы сопровождаются деформацией и воспалением, ограничивая подвижность, что усугубляется по мере прогрессирования заболевания. Определить причины болей в суставах стопы может только врач на основе диагностики (рентген, МРТ, КТ). Наиболее распространенные причины:
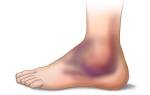
- Растяжение — травма связок из-за повышенной нагрузки. Чаще всего страдают спортсмены. Боль локализуется в области голеностопного сустава, усиливается при ходьбе, ограничение движения среднее. При слабом растяжении ощущается дискомфорт и болезненность при переносе веса на ногу. Поврежденная зона может отекать, иногда образуется гематома.
- Вывих — нарушение конфигурации сустава, когда содержимое суставной капсулы выходит наружу. Боль острая, движение невозможно, стопа фиксируется в положении травмы. Без помощи специалиста проблему не решить.
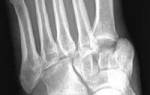
- Перелом — нарушение целостности кости из-за ударной силы. Боль резкая, приводит к полной невозможности движения. Стопа деформируется и отекает, могут появляться гематомы и покраснение кожи. Определить характер перелома (открытый, закрытый, со смещением) можно только с помощью рентгена.
- Артроз — дегенеративный процесс в хрящевой ткани суставов, затрагивающий соседние мягкие ткани и кости. Уплотнение капсулы приводит к уменьшению амплитуды движения. Боль ноющая, в покое ослабевает, при ходьбе ощущается хруст.
- Артрит — воспаление суставов, которое невозможно полностью остановить. Причинами могут быть травмы, инфекции, диабет, подагра, сифилис или аллергия. Боль проявляется в периоды обострения, иногда настолько сильно, что человек не может двигаться.
- Бурсит — воспаление околосуставных сумок, часто возникающее из-за избыточных нагрузок (часто у спортсменов). Боль усиливается при вращении голеностопа.
- Лигаментит — воспаление связок стопы, вызванное травмой или инфекцией.
- Лигаментоз — редкая патология, затрагивающая связочный аппарат стоп, характеризующаяся разрастанием волокнистой хрящевой ткани и ее кальцификацией.
- Остеопороз — системная патология, приводящая к повышению ломкости костей и частым травмам суставов, вплоть до переломов от минимальной нагрузки.
Боль в суставах стопы может вызывать не только приобретенные заболевания, но и патологии, приводящие к деформации ступни. К ним относятся плоскостопие, возникающее из-за неправильно подобранной обуви, ожирения или остеопороза, полая стопа и косолапость, которая чаще всего является врожденной проблемой. Косолапость характеризуется укорочением ступни и подвывихом в области голеностопа.
Особенности развития и симптомы патологии
Парез чаще всего возникает из-за поражения нервов нижних конечностей, что приводит к частичному параличу разгибателей стопы. При потере чувствительности пациент не ощущает, как ставит ногу во время ходьбы, из-за чего ступни могут выворачиваться внутрь или наружу. Нижняя часть стопы повисает, а икроножная мышца постепенно укорачивается, что мешает опираться на всю поверхность подошвы. Основным проявлением конской постановки ступни является «петушиная» походка: больной при ходьбе высоко поднимает колени или волочит ноги по земле.
Симптомы патологии включают:
- Затруднения при подъеме верхней части ступни,
- Частичную потерю координации при ходьбе (частые спотыкания, падения, трудности при подъеме по лестнице, ушибы и ранения ног),
- Боль и дискомфорт при ходьбе, быстрая утомляемость,
- Отечность в центральной части ступни,
- Атрофию и уменьшение размера мышц голени,
- Иногда покалывание и мурашки в области голеностопа (при поражении седалищного нерва).
На ранних стадиях выраженные признаки могут отсутствовать. По мере прогрессирования пареза симптомы усиливаются, и появляется видимая деформация — на фото конской стопы можно заметить высокий неестественный изгиб.
Болезни костей стопы
Отдел нижней конечности имеет уникальное строение, оптимальное для прямохождения, бега и спринта, но ежедневно подвергается интенсивным нагрузкам. Кости стопы подвержены различным врожденным и приобретенным патологиям, большинство из которых не поддаются консервативному лечению, что требует хирургического вмешательства.
Боль в костях стопы или дискомфорт при движении могут быть вызваны не только изменениями твердых тканей. Чаще всего такие симптомы связаны с нарушениями функций суставов, заболеваниями связок, мышц и сухожилий, а также системными патологиями, такими как сахарный диабет, ревматизм и подагра. Проблемы с костями могут включать:
- слишком высокий свод;
- остеоартрит пальцев с деформацией;
- плоскостопие;
- вальгусная деформация первой плюсневой кости («косточка»);
- пяточная шпора;
- молоткообразный палец (второй на ноге).
Проблемы с ногами и способы устранения
Наши ноги имеют идеальную форму, и любые изменения в этой структуре могут нарушить их функции, что приводит к проблемам.
Когда болят ступни, многие стремятся использовать народные средства. В некоторых случаях они могут помочь, но важно быть осторожным, так как симптомы указывают на наличие проблем.
Чтобы избавиться от болей в ступнях, следуйте этим правилам:
Если боль в ступнях постоянная или острая, не откладывайте визит к врачу. Советы специалистов помогут избежать дискомфорта и решить проблемы.
Первый шаг к успешному лечению — осмотр ортопеда. Он оценит внешние проявления и определит причины боли. Возможно, потребуются дополнительные исследования, такие как рентген или МРТ. На основе этих данных и истории болезни врач сможет поставить диагноз и назначить соответствующее лечение.
Физиология
Формирование греческой стопы имеет генетическую основу. Однако выраженность этого признака зависит от скорости полового созревания. Существует теория, что длина пальцев связана с возрастом закрытия трубчатых костей. Чем дальше трубчатые кости расположены от сердца, тем раньше и быстрее они закрываются в период полового созревания.
Поскольку пальцы ног находятся дальше всего от сердца, их форма варьируется в зависимости от возраста полового созревания и половой конституции. Это касается всех пальцев ног, но в большей степени второго. Теперь давайте обратимся к историческим аспектам этого вопроса.
Классификация отделов стопы
Стопа (pes) делится на три отдела:
- Предплюсна (tarsus);
- Плюсна (metatarsus);
- Кости пальцев (ossa digitorum).
На иллюстрации из атласа Грея, которую я нашёл на Википедии, выделены кости плюсны. Всё, что проксимальнее выделенной зоны (обведено голубым), относится к предплюсне, а всё дистальнее (обведено жёлтым) — к костям пальцев. Кости пальцев также называют «фаланги» (phalanges).
Это напоминает терминологию анатомии кисти, где также выделяют три отдела: запястье, кости пясти и фаланги. В данном случае это предплюсна, плюсна и фаланги.
Теперь давайте используем рентгеновский снимок, чтобы обозначить эти три части:
Какие виды стоп существуют
Согласно теории, выделяют пять основных типов стоп, различающихся по длине пальцев и образуемой ими линии.
| Тип стопы | Описание |
|---|---|
| Греческая | Второй палец длиннее остальных, включая большой. |
| Римская | Первые три пальца одинаковой длины, два других короче. |
| Кельтская | Большой палец короткий, второй длиннее остальных, остальные уменьшаются к мизинцу. |
| Германская | Большой палец крупный, остальные пальцы одинакового размера. |
| Египетская | Пальцы уменьшаются равномерно от большого к мизинцу. |
Считается, что у людей с греческой стопой предками были греки, с египетской — египтяне и так далее. Эта теория возникла в 19 веке, когда популярной стала идея о принадлежности к «германской» или «египетской» популяциям, ассоциировавшимся с этнической однородностью.
Вальгусная деформация стоп
Поперечный свод находится у основания пальцев и обеспечивает равномерное распределение нагрузки на переднюю часть стопы.
Строение ступни
Ступня человека имеет три точки соприкосновения с поверхностью, называемые костными опорами: две находятся в передней части (носке), одна — в задней (пятке).
В ступне насчитывается 24 кости, множество мышц и сухожилий со связками, которые выполняют амортизирующую функцию при движении.
Пальцы ног состоят из фаланг, которые соединяют их с пяткой. Плюсневые кости схожи с пястными и фалангами пальцев рук, но менее развиты из-за меньшей подвижности. При ходьбе сначала касается земли пятка, затем боковая часть ступни, подушечки подошвы и, наконец, пальцы.
Строение ступни обеспечивает мягкую нагрузку на организм благодаря сводам: продольному и поперечному.
Плоскостопие возникает из-за уплощения продольного свода, что приводит к деформации связок и мышц. К сожалению, плоскостопие — не единственная проблема, связанная со стопой, которая может возникнуть на протяжении жизни.
Профилактика болей в стопе
К профилактическим мероприятиям относятся простые правила здорового образа жизни:
- Регулярно занимайтесь спортом. Подойдут бег, катание на велосипеде, лыжах, плавание и спортивная ходьба. Начинайте с минимальных нагрузок, постепенно увеличивая их интенсивность. Используйте спортивную обувь или ортопедические стельки. Разминайте стопы, особенно перед тренировками.
- Носите удобную обувь из качественных материалов с хорошей амортизацией. Избегайте слишком узкой или свободной обуви, чтобы не допустить деформации стопы. Женщинам стоит ограничить ношение обуви на высоких каблуках.
- Выполняйте самомассаж стоп. Разминайте ступни пальцами рук и катайте теннисный мячик с носка на пятку. В теплое время года чаще ходите босиком по траве или песку, а в холодное – по ортопедическим массажным коврикам.
- Контролируйте свой вес. Лишние килограммы увеличивают нагрузку на стопы.
- Соблюдайте здоровое питание. Исключите вредные блюда (острое, жирное, соленое, копченое, сладости, кофе, алкоголь) и включите в рацион продукты, богатые витаминами и микроэлементами.
- Отдыхайте при малейшем дискомфорте или боли в области стоп. Примите горизонтальное положение и приподнимите ноги, подложив под них валик или подушку. Это поможет снять напряжение и нормализовать кровоток.
- Не занимайтесь самолечением при регулярных болях в стопах. Если дискомфорт стал постоянным, обратитесь к специалисту. Он определит причину и поможет предотвратить развитие серьезных заболеваний.
Все болезни стоп могут ограничивать подвижность и вызывать боль. В запущенных случаях они могут привести к инвалидности. Поэтому важно приложить усилия для предотвращения их развития. Соблюдая простые профилактические меры, можно сохранить здоровье не только стоп, но и других органов.
Искривления пальцев ног
Искривление пальцев ног — это патология, при которой пальцы принимают неестественную форму. Это не только эстетическая проблема, но и причина болей, судорог, язв и хронических заболеваний суставов стоп.
Основные причины искривлений — нарушения мышечного баланса и аномалии в строении костей стоп. Движение пальцев осуществляется мышцами двух групп: сгибателями и разгибателями, чьи сухожилия прикреплены к фалангам. В норме эти сухожилия работают с одинаковой силой. Однако при плоскостопии стопы удлиняются, и сгибатели начинают преобладать над разгибателями. Это приводит к излишнему натяжению сухожилий и постепенному искривлению пальцев. При усилении тонуса коротких сгибателей, прикрепленных к средней фаланге, формируется когтеобразное искривление. При усилении тонуса длинных сгибателей возникает молоткообразное искривление.
Развитию деформации способствуют неудобная обувь (с тонким носком или высокими каблуками), травмы, болезни суставов, нервно-мышечные заболевания, лишний вес и сахарный диабет. Основные консервативные методы борьбы с проблемой включают ношение ортопедической обуви, оздоровительную физкультуру, массажи и физиотерапию.
Если не обратиться к специалисту вовремя, деформация может стать фиксированной, и единственным способом ее устранения будет операция.
Профилактика конской стопы
Чтобы избежать развития патологического состояния, следуйте этим рекомендациям:
- Умеренные физические нагрузки: гимнастика, длительные пешие прогулки.
- Здоровый образ жизни.
- Удобная обувь, подходящая по размеру.
- Избегайте переохлаждения, закаляйтесь.
- Своевременно лечите все диагностированные заболевания.
Для профилактики и лечения конской стопы на ранней стадии и в послеоперационный период полезно выполнять лечебную гимнастику:
- Ходите попеременно на носках и пятках, а также на внешней и внутренней поверхности ступни.
- Сидя на стуле, перекатывайте босыми ногами мячи разного диаметра, скалки, передвигайте мелкие предметы.
- Прыгайте поочередно на обеих ногах, стараясь вставать на пол всей подошвой.
- Стоя на коленях, прогибайтесь в пояснице назад, удерживая равновесие.
- Занимайтесь на велотренажере.
- Ходите на лыжах, высоко поднимая ноги.
Конская установка стопы не угрожает жизни пациента, но может привести к серьезным осложнениям. Эффективность лечения зависит от стадии и причины заболевания.
Суставы
Подвижность нижней части ноги обеспечивают суставы, расположенные между косточками стопы:
-
Голеностопный сустав образован таранной костью и костями голени. Он соединяет стопу и голень и имеет блоковидную форму. Сустав укреплен связками и обеспечивает сгибание и разгибание стопы.
-
Подтаранный сустав образован пяточной и таранной костями. Он имеет цилиндрическую, немного спиралевидную форму и организует повороты стопы внутрь и наружу. Сустав окружен тонкой капсулой и небольшими связками.
-
Таранно-пяточно-ладьевидный сустав расположен между таранной и пяточной костями и сочленен головкой таранной, пяточной и ладьевидной костями. Он имеет шаровидную форму и вместе с подтаранным суставом образует комбинацию движений с осью вращения, проходящей через головку таранной кости и пяточный бугор. Это обеспечивает пронацию и супинацию стопы с объемом движений до 55°.
-
Клиноладьевидный сустав — сложное малоподвижное соединение, имеющее плоскую форму. Он образован ладьевидной, кубовидной и тремя клиновидными костями.
-
Предплюсне-плюсневые суставы расположены между костями предплюсны и плюсны. Это мелкие суставы, преимущественно плоской формы, с ограниченной подвижностью.
-
Плюсне-фаланговые суставы образованы головками плюсневых костей и основаниями проксимальных фаланг пальцев. Они имеют шаровидную форму, небольшую подвижность и возможность сгибания и разгибания пальцев.
-
Межфаланговые суставы расположены между фалангами пальцев. Они имеют блоковидную форму и укреплены коллатеральными связками.
Ревматоидный артрит
Причины развития:
- Чрезмерные физические нагрузки
- Сильный стресс
- Вирусные и бактериальные инфекции
Симптомы:
- Повышенная утомляемость
- Утреняя скованность в суставах пальцев рук и стоп
- Боли в пальцах рук и стоп, усиливающиеся при длительном сидении или в одном положении
- Общее недомогание, схожее с ОРЗ, снижение трудоспособности, депрессия, снижение или отсутствие аппетита
Для более подробной информации о ревматоидном артрите читайте статью: Ревматоидный артрит
Травмы стопы
-
Ушибы — наиболее распространенные травмы, возникающие от тупых ударов. Они проявляются болью в стопе, припухлостью и гематомами (синяками) на коже. Часто требуется рентгенография для исключения вывиха или перелома. В первые три дня после травмы рекомендуется покой, прикладывание льда и холодные компрессы. Затем назначаются согревающие процедуры, спиртовые компрессы и йодные сетки.
-
Растяжения связок часто происходят во время занятий спортом, подвижных игр или тяжелой физической работы. Сразу после травмы возникает сильная боль, отек и кровоизлияние под кожей. Обычно поражаются связки голеностопного сустава, что вызывает сильную боль в верхней части стопы и ограничивает движения. При растяжении накладывается повязка, рекомендуется покой и применение противовоспалительных препаратов на несколько дней. Для отличия от перелома проводится рентгенография.
-
Разрыв связок происходит при сильном травмирующем воздействии, превышающем прочность связок. В момент травмы ощущается резкая острая боль, которая сохраняется. Быстро возникает отек и подкожные кровоизлияния. Стопа болит даже в покое, наступить на нее невозможно. Лечение аналогично растяжению связок, но длится дольше.
-
Вывихи чаще всего происходят в голеностопном суставе, когда стопа отклоняется вперед, назад или вбок. Также распространены вывихи таранной кости, входящей в состав предплюсны. Боль в пальцах стопы может быть связана с их вывихом. Из-за надежного соединения костей предплюсны часто встречаются подвывихи, когда кости не полностью смещаются, а также вывихи, сочетающиеся с переломами. При этом возникает сильная боль, отек и подкожные кровоизлияния, движения в стопе практически невозможны. Диагноз устанавливается после рентгенографии. Лечение включает вправление под местной анестезией или общим наркозом и наложение гипсовой лонгеты.
-
Переломы сопровождаются сильной болью в области стопы и классическими признаками: нарушением движений, деформацией, отеком и кровоизлияниями. Иногда мелкий перелом или трещина могут напоминать ушиб или растяжение связок, и диагноз устанавливается только после рентгеновского снимка. Если отломки смещены, выполняется репозиция под местной анестезией или общим наркозом. При отсутствии смещения на стопу накладывается гипсовый лонгет.