Принципы диагностики заболевания
На основании жалоб пациента, анамнеза и внешнего осмотра диагноз установить практически невозможно. Симптомы деформирующего спондилоартроза могут перекрываться с остеохондрозом, болезнью Бехтерева и межпозвоночными грыжами. Необходимы инструментальные исследования:
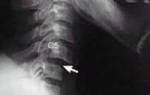
- Рентгенография для выявления деформированных костных структур и остеофитов.
- МРТ и КТ для оценки состояния костных, хрящевых и мягких тканей, включая кровеносные сосуды и нервы.
- Радиоизотопное сканирование позвоночника для выявления воспалительного процесса.
- МСКТ-ангиография с контрастом для оценки сосудистого русла.
- МРТ сосудов для исследования артерий, вен и лимфатических сосудов.
- Дуплексное сканирование артерий головы и шеи для оценки сосудов, участвующих в кровоснабжении головного мозга.
Спондилоартроз шейного отдела позвоночника: лечение
Лечение спондилоартроза зависит от стадии заболевания. Существует три основных метода: консервативное (медикаментозное), физиотерапевтическое и хирургическое.
При незначительном прогрессировании болезни врач может назначить противовоспалительные препараты для остановки деформации хрящевой ткани и обезболивающие средства для снятия болей.
Физиотерапия, включая иглоукалывание, массаж и лечебную физкультуру, может дополнить медикаментозное лечение. Эти методы часто комбинируют для достижения наилучшего результата. Хотя такое лечение эффективно, оно требует времени и постоянного внимания пациента.
Хирургическое вмешательство назначают в редких случаях, когда консервативные методы не дают результатов. В этом случае восстановление может занять значительное время.
Профилактика
Чтобы предотвратить спондилоартроз, необходимо:
- Приобрести ортопедические постельные принадлежности.
- Следить за осанкой.
- Избегать длительного нахождения в одной позе.
- При работе с статическим напряжением периодически делать разминку для шеи и самомассаж.
- Заниматься гимнастикой и плаванием.
- Обогащать рацион витаминами.
- Отказаться от вредных привычек.
Тем, у кого уже есть проблемы в шейном отделе, эти рекомендации помогут предотвратить обострения. Если предстоит значительное напряжение шеи, рекомендуется использовать корсет, но не носить его постоянно, чтобы не ослабить мышцы шеи.
Лечение
Методы лечения шейного спондилоартроза зависят от интенсивности симптомов и их влияния на повседневную жизнь. Обычно лечение ограничивается консервативными методами. Если симптомы усиливаются, несмотря на длительное консервативное лечение, может рассматриваться возможность оперативного вмешательства.
Консервативное лечение
Консервативное лечение шейного спондилоартроза может включать следующие методы:
- Безнагрузочное вытяжение позвоночника. Спондилоартроз возникает на фоне остеохондроза и является частью дегенеративно-дистрофического процесса. Это вытяжение увеличивает межпозвонковые расстояния, снижая нагрузку на дугоотростчатые суставы, что замедляет дегенерацию и уменьшает воспаление.
- Отдых во время обострения. Кратковременные ограничения движений в шейном отделе (не более 2 дней) могут помочь снизить воспаление и облегчить боль.
- Терапия холодом и теплом. Некоторые пациенты предпочитают холод, особенно после физической нагрузки, другие — тепло, например, электрогрелку или влажное теплое полотенце.
- Прием обезболивающих и нестероидных противовоспалительных препаратов. Этот процесс должен проходить под наблюдением врача. Если обезболивание неэффективно в течение недели, следует изменить метод лечения из-за возможных серьезных осложнений.
- Активный образ жизни. Умеренные физические нагрузки положительно влияют на суставы, включая шейные дугоотростчатые. Хотя отдых может быть необходим во время обострения, активность помогает справляться с болью в долгосрочной перспективе.
- Изменение активности. Ограничение или исключение определенных видов деятельности может предотвратить обострение. Например, некоторые пациенты замечают, что определенный стиль плавания вызывает сильную боль.
- Лечебная физкультура. Медицинский специалист может разработать индивидуальную программу упражнений и растяжек, что поможет укрепить мышцы шеи и снизить частоту и интенсивность спазмов.
Варианты хирургического лечения
Шейный спондилоартроз имеет хроническое течение, но его симптомы редко требуют хирургического вмешательства. Операция показана только при выраженном фронтальном стенозе.
Наиболее распространённые варианты хирургического лечения:
- Передняя шейная дискэктомия с фузией. Это операция с передним доступом, во время которой удаляется межпозвонковый диск на повреждённом уровне. Затем диск заменяется распоркой, что позволяет нервам свободно проходить, а позвоночный уровень сплавляется для предотвращения дальнейшей дегенерации.
- Задняя шейная ламинэктомия. Это операция с задним доступом, при которой удаляется задняя часть позвонка (ламина) для увеличения пространства и освобождения спинного мозга. Если позвоночник нестабилен, ламинэктомия может сочетаться с фузией.
Оперативное лечение шейного отдела позвоночника редко приводит к улучшению состояния и может вызвать серьёзные осложнения. Поэтому при болях в шее важно как можно скорее обратиться к врачу и сделать МРТ шейного отдела. Раннее лечение может остановить процесс остеохондроза и его осложнения, включая спондилоартроз.
Как и почему возникает шейный спондилоартроз
Спондилоартроз шейного отдела — это хроническое не воспалительное заболевание, поражающее края тел шейных позвонков. Чаще всего оно развивается на фоне остеохондроза, при котором межпозвоночные диски истончаются, и нагрузка неправильно распределяется на дуговые отростки суставов. Артроз возникает из-за разрушения хрящевых элементов позвоночника, которые выполняют амортизирующую функцию. Таким образом, первопричиной проблемы являются деструктивные процессы в хряще.
При шейном спондилоартрозе увеличивается нагрузка на позвоночник, что приводит к разрастанию костной ткани и образованию остеофитов — костных шипов. Это также сопровождается дальнейшим истончением дисков, что может привести к сращиванию суставных поверхностей на определенном участке и, в конечном итоге, к полной неподвижности этого участка.
Для развития спондилоартроза необходимы определенные факторы:
- постоянные и значительные нагрузки на позвоночник (перегрузка);
- травмы;
- нарушения осанки;
- неправильное распределение массы тела при ходьбе из-за проблем с нижними конечностями (например, плоскостопие);
- обменные нарушения;
- отсутствие физической активности, что ослабляет мышечный корсет спины и увеличивает нагрузку на позвонки;
- прогрессирующие деструктивные процессы в костных и хрящевых тканях (остеохондроз, спондилез и др.);
- травмы, полученные при родах;
- врожденные аномалии строения позвоночного столба.
Среди людей, входящих в группу риска, можно выделить:
- пожилых людей (старше 60 лет);
- тех, чья работа связана с длительным пребыванием в статическом положении или интенсивными физическими нагрузками;
- людей с гормональными нарушениями и нарушениями обмена веществ, у которых риск развития спондилоартроза значительно выше.
Однако принадлежность к группе риска не гарантирует развитие заболевания. Выделение таких групп позволяет обратить внимание на здоровье и начать профилактические мероприятия.
Почему развивается патология?
Рассмотрим факторы риска спондилоартроза подробнее.
Врожденные особенности. Эта причина часто является ведущей, если спондилоартроз развивается в молодом возрасте. Аномалии развития приводят к тому, что опорно-двигательный аппарат не справляется с нагрузками, что вызывает патологические изменения. Спондилоартроз у детей и молодежи может также указывать на наличие родовой травмы, возникающей при прохождении через родовые пути.
Регулярные механические повреждения. Травмы шейного отдела нарушают структуру межпозвоночных дисков, что ухудшает питание хряща и приводит к дистрофическим изменениям и деформации позвоночника.
Механические повреждения, включая нестабильность позвонков, могут возникать при нарушениях осанки и деформациях стопы. К провоцирующим факторам относятся лордоз, кифоз и плоскостопие. Длительное пребывание в неудобной позе, например, во время учебы или работы, также травмирует позвоночник. Современная проблема — использование электронных гаджетов.
Спортивные травмы. Неправильное соотношение нагрузки и уровня тренированности может привести к спондилоартрозу. Физическая активность полезна, если она разумно спланирована и не превышает компенсаторные возможности организма.
Возрастные изменения. Они начинаются примерно после 55 лет, хотя могут варьироваться в зависимости от образа жизни. Тем не менее, рано или поздно ткани подвержены дегенеративным изменениям, что значительно увеличивает риск спондилоартроза.
Обменные процессы и заболевания. Эндокринные нарушения, сахарный диабет и другие болезни, сопровождающиеся нарушением питания тканей, могут способствовать развитию спондилоартроза.
Осложнения спондилоартроза шейного отдела
При отсутствии лечения последствия этого патологического состояния могут быть крайне неблагоприятными. В тяжелых случаях спондилоартроз может привести к летальному исходу. Остеофиты, образующиеся на позвонках шейного отдела, часто сдавливают кровеносные сосуды, питающие головной мозг. Это приводит к сужению их просвета, в результате чего нейроны недополучают кислород и питательные вещества. Это, в свою очередь, вызывает усиление головных болей и развитие других неврологических заболеваний, создавая предпосылки для ишемических инсультов.
Остеоартроз может также стать причиной других осложнений. На его фоне часто возникают вывихи, которые могут повредить ткани спинного мозга. Это может привести к серьезным последствиям, так как такие отклонения нарушают проводимость нервных импульсов, регулирующих работу органов дыхания и сердечно-сосудистой системы.
Механизм развития
Спондилоартроз — это дегенеративно-дистрофическое заболевание, которое обычно развивается в среднем возрасте и позже из-за естественного износа соединительной ткани и ухудшения её питания.
Развитие спондилоартроза связано с остеохондрозом, который характеризуется разрушением межпозвонковых дисков. Под воздействием неблагоприятных факторов происходит разрушение соединительной ткани межпозвонковых суставов и истончение межпозвонковых дисков, что уменьшает их высоту. Это приводит к снижению расстояния между позвонками, увеличивая нагрузку на суставы и усугубляя разрушение хрящей и изменения в связочном аппарате.
При повышенных нагрузках волокна связок подвергаются микронадрывам с незначительными кровоизлияниями. На месте этих кровоизлияний откладываются соли кальция, что снижает эластичность связок. Разрушение хрящевой ткани, обеспечивающей скольжение суставных частей, приводит к травмам костных структур и образованию шиповидных разрастаний. Суставы увеличиваются в размерах, деформируются, суставная щель сужается, а связки укорачиваются и утолщаются, что приводит к деформирующему спондилоартрозу.
Костные разрастания могут возникать не только вокруг суставов позвоночника, но и вокруг тел позвонков, что указывает на деформирующий спондилёз — дегенеративно-дистрофическое изменение тел позвонков.
Патологические изменения затрагивают не только межпозвонковые суставы. Позвонки шейного отдела (кроме первых двух) имеют крючковидные отростки, которые обхватывают тело верхнего позвонка. У людей младше двадцати лет эти отростки не сочленяются с верхним позвонком, но с возрастом образуются унковертебральные суставы, связанные с остеохондрозом и снижением высоты межпозвонковых дисков.
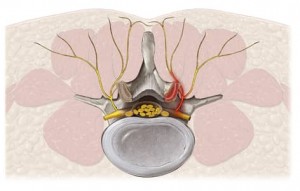
Утолщение и обызвествление передней и жёлтых связок приводит к сужению позвоночного канала, где расположен спинной мозг. Деформация фасеточных и унковертебральных суставов, а также краевые разрастания крючковидных отростков сужают отверстия между позвонками, через которые выходят корешки спинного мозга и проходят крупные сосуды, обеспечивающие кровоснабжение головного мозга.
Сужение межпозвонковых отверстий может привести к сдавлению корешков и сосудов, что проявляется неврологическими симптомами и нарушением кровообращения в головном мозге. Эти симптомы часто становятся первыми признаками шейного спондилоартроза.
Классификация
Существует несколько классификаций спондилоартроза. В классификации Радченко В. А. и Продан А. И. выделяются следующие виды:
Дистрофически-деструктивный спондилоартроз:
- Диспластический.
- Дисгормональный.
- Дислокационный (развивается при сколиозе, остеохондропатии, остеохондрозе, гиперлордозе, посттравматический).
- Воспалительно-деструктивный спондилоартроз.
По состоянию функции пораженных дугоотростчатых суставов спондилоартрозы делятся на стабильные (при воспалительно-деструктивных и дисгормональных формах) и нестабильные (характерные для дислокационных и диспластических спондилоартрозов).
Согласно данным компьютерной томографии Васильева А.В., выделяют три степени артроза дугоотростчатых суставов:
- Синдром суставных поверхностей — субхондральный остеосклероз суставных отростков, неравномерное расширение или сужение внутрисуставной щели.
- Синдром гиперплазии суставных отростков — образование краевых костных разрастаний, расширение внутрисуставной щели, потеря конгруэнтности суставных поверхностей, утолщение головок суставных отростков.
- Синдром морфологической декомпенсации — увеличение внутрисуставной щели, перестройка костной ткани суставных отростков, выраженная неконгруэнтность суставных поверхностей с наличием органического подвывиха.
По степени развития патологического процесса и клиническим проявлениям выделяют:
- Спондилоартроз 1 степени — незначительные ограничения подвижности межпозвонковых дисков и утрата эластичности связочного аппарата. Протекает бессимптомно.
- Спондилоартроз 2 степени — дальнейшее ограничение подвижности позвоночно-двигательных сегментов, начальные дефекты фиброзного кольца, отечность в очаге. Характерен болевой синдром, особенно при переходе в динамическое состояние после длительного сна.
- Спондилоартроз 3 степени — поражение костных тканей, образование остеофитов, сдавливающих нервные корешки и сужающих просвет позвоночного канала, дальнейшее нарушение связочного аппарата.
- Спондилоартроз 4 степени — остеофиты достигают больших размеров, что приводит к практически полной утрате подвижности позвонков.
Основные причины развития спондилоартроза:
- Врожденные аномалии позвоночника, спондилолистез, нестабильность позвонков, спондилолиз.
- Остеохондроз позвоночника.
- Длительные высокие нагрузки на позвоночник, приводящие к неправильному распределению нагрузки (сидячая работа, работа с тяжестями, плоскостопие, профессиональный спорт и др.).
- Травмы позвоночника с подвывихом в суставах.
Факторы, способствующие развитию спондилоартроза:
- Генетическая предрасположенность к заболеваниям позвоночника.
- Повышенная масса тела или ожирение.
- Старческий возраст (после 65 лет).
- Нарушения метаболизма (сахарный диабет, подагра).
- Гормональные нарушения (менопауза).
- Несбалансированный рацион питания.
- Аутоиммунные заболевания.
Методы лечения
При спондилоартрозе шейного отдела позвоночника лечение должно быть комплексным. Оно направлено на снятие боли и замедление дегенеративных процессов. Патологию лечат врачи различных специальностей: терапевты, ревматологи, вертебрологи и неврологи. Врачи применяют медикаментозное лечение и физиотерапию. Если консервативные методы не дают результатов, рассматривается возможность операции.
Медикаментозная терапия
Медикаментозное лечение включает:
- Нестероидные противовоспалительные средства (мовалис, ортофен, кеторолак, наклофен, целекоксиб, мелоксикам, ибупрофен, ибупром, реопирин) — снимают воспаление и отеки;
- Анальгетики (новокаин, лидокаин, тримекаин) — купируют болевой синдром;
- Спазмолитики (но-шпа, актовегин) — расширяют сосуды и снимают мышечные спазмы;
- Миорелаксанты (мидокалм, сирдалуд, толперизон) — устраняют спазмы скелетной мускулатуры;
- Сосудоукрепляющие средства (аскорутин, эмоксипин) — снижают проницаемость сосудов;
- Хондропротекторы (терафлекс, дон, артра) — предотвращают разрушение суставов и способствуют восстановлению хрящевой ткани;
- Витамины группы В — активируют кровообращение и обеспечивают клетки питательными веществами и кислородом;
- Согревающие мази (никофлекс, финалгон, перечная мазь) — снимают боль, останавливают воспаление, расширяют сосуды и улучшают обмен веществ.
Физиотерапия
Эффективные физиотерапевтические процедуры:
- Фонофорез
- Электрофорез
- Электроанальгезия
- Магнитотерапия
- Лазеротерапия
- Парафинотерапия
- Криотерапия
- Озокеритотерапия
- Грязетерапия
- Ультразвуковая терапия
Физиотерапия помогает избавиться от боли и воспаления, уменьшает отеки, стимулирует обмен веществ, расширяет сосуды, ускоряет кровообращение и улучшает питание тканей. Эти процедуры следует проводить только после устранения острых болей.
Лечение пиявками
Гирудотерапия демонстрирует высокую эффективность в лечении спондилоартроза. Сначала на пораженный участок на 15 минут ставят вакуумную банку, затем прикрепляют пиявок. Этот метод помогает устранить болевой синдром, рассасывает рубцы и спайки, снимает спазмы, улучшает метаболизм и ускоряет регенерацию тканей.
Лфк и массаж
Лечебная гимнастика играет ключевую роль в борьбе со спондилоартрозом. Она улучшает кровообращение, уменьшает отеки, замедляет дегенерацию суставов, укрепляет мышцы и увеличивает амплитуду движений.
Особое внимание уделяется изометрическим упражнениям, которые нагружают и сокращают мышцы, не растягивая их. Комплекс упражнений подбирается врачом индивидуально для каждого пациента.
Народная медицина
Дополнить традиционное лечение можно народными средствами с медом:
- 20 граммов меда смешивают с анальгином или диклофенаком (ампулой) и делают компресс на шею на пару часов. Повторяют ежедневно в течение недели.
- Прополис нагревают на водяной бане до размягчения и прикладывают к шее. Компресс меняют каждые сутки, пока не исчезнут все признаки болезни.
- Воск разогревают до 40 градусов и прикладывают к больному месту на час. Втирают в область шеи мази (вирапин, апизартрон или унгапивен). Процедуру повторяют 1-2 раза в день в течение двух недель.
- Мед соединяют с маточным молочком в соотношении 100:1. Принимают внутрь дважды в день по 5 граммов в течение 3-4 недель. Также принимают по таблетке апилака 3-4 раза в день на протяжении 3-4 недель. Лечебный курс повторяют 3-4 раза в год.
Оперативное лечение
Хирургическое вмешательство рекомендуется при выраженном болевом синдроме, который не поддается медикаментозному лечению, при полном обездвиживании шеи и на четвертой стадии патологии.
В некоторых случаях применяются и другие методы. Например, деструкция нервов: в область сустава вводят электрод, через который пропускают электрический ток, что временно облегчает боль. Также используется гемиламинэктомия: иссекается часть позвоночной дуги, которая защемляет нервы.
Особенности питания
Людям со спондилоартрозом следует ограничить потребление сала, крепких бульонов, бобовых, винограда, сахара и соли. Рекомендуется отказаться от консервов, газированных, алкогольных и энергетических напитков. В то же время полезно обогатить рацион зеленью, овощами, фруктами, ягодами, молочными продуктами, нежирным мясом, рыбой и морепродуктами.
Симптомы и последствия спондилоартроза
Симптомы заболеваний позвоночника могут варьироваться в зависимости от типа и стадии болезни. Основной признак проблем с позвоночником — болезненные ощущения, которые не беспокоят здорового человека. При спондилоартрозе боли могут быть как постоянными, так и временными, с периодами «затишья». Локализация болей — шея, плечи, затылок, руки и область лопаток.
На ранних стадиях болезнь проявляется слабо, поэтому важно следить за своим состоянием для своевременного выявления проблемы. Характерные симптомы на первых этапах:
- частые боли в затылке;
- потеря чувствительности шеи и плечевого пояса;
- периодические боли в шее и плечах, отдающие в руки.
Следующие особенности могут характеризовать течение заболевания:
- на начальных стадиях пациент замечает зависимость болей от положения головы и резких движений, но на поздних стадиях болевой синдром становится постоянным;
- в области шеи может возникать онемение;
- после пробуждения ощущается скованность в шее, требуется время для «разогрева»;
- во время ходьбы могут возникать проблемы с равновесием;
- статические нагрузки вызывают дискомфорт в шейном отделе;
- часто наблюдаются ухудшение зрения и постоянный шум в ушах;
- с прогрессированием болезни становится трудно найти удобное положение для головы даже во время сна, что ухудшает качество отдыха;
- боль и недостаток полноценного отдыха негативно сказываются на общем состоянии организма;
- повороты головы и сгибание шеи становятся все более болезненными.
Если шейный спондилоартроз не лечить, это может привести к срастанию позвонков и полному ограничению подвижности шеи. Боль становится настолько интенсивной, что полноценный отдых и работа становятся невозможными. Чрезмерно разросшиеся остеофиты могут сдавливать и травмировать артерии, что представляет угрозу для жизни. Одно из самых опасных последствий — спондилолистез, при котором позвонок смещается вперед или назад. Эта проблема требует хирургического вмешательства, во время которого позвонок фиксируется металлическими стержнями, и пациент на всю жизнь остается ограниченным в движениях.
Клиническая картина
Симптоматика спондилоартроза шейного отдела позвоночника варьируется в зависимости от стадии заболевания.
Выделяют несколько специфических проявлений дегенеративно-дистрофических изменений во внутрисуставных хрящах:
- Боль в шее, которая может иррадиировать в затылок, плечи и руки.
- Онемение в области шейных позвонков и плечевого пояса.
- Скованность движений и ограничение подвижности шеи сразу после пробуждения. Постоянный дискомфорт может приводить к проблемам со сном и острым болям при поворотах шеи.
- Ухудшение слуха и зрения, головные боли.
- Хруст в шее при попытке поворота.
- На запущенных стадиях может возникать невралгия (боль в области грудной клетки).
- Дискомфорт в шейных позвонках усиливается при физических нагрузках и длительном сидении в одном положении.
Эти признаки могут указывать не только на спондилоартроз, но и на другие патологии. Для выяснения причины дискомфорта в шее необходимо обратиться к специалисту и избегать домашней терапии в пользу профессионального лечения.
Патогенез
При спондилоартрозе, как и при артрозе других суставов, развивается субхондральный склероз, который приводит к некротизации хрящей позвоночника и образованию неровностей суставных поверхностей. Для компенсации уменьшения площади опоры на поврежденные хрящи позвоночно-двигательных сегментов происходит разрастание костных краев отростков. Дистрофия капсульно-связочного аппарата и его перерастяжение вызывают патологическую подвижность позвонков. На суставных отростках формируются защитные костные выступы, которые ограничивают подвижность в суставе.
Биохимические изменения в дугоотростчатом суставе, характерные для дегенеративно-дистрофических процессов, сначала приводят к утолщению, а затем к истончению хряща. Постепенно вовлекаются все структуры сустава (синовиальная оболочка, связки, капсула и близлежащие мышцы), что формирует местные, отраженные и другие рефлекторно-болевые синдромы, известные как «фасеточный синдром». Костные разрастания дугоотростчатых суставных отростков оказывают компрессирующее действие на близкорасположенные нервно-сосудистые образования, что приводит к компрессионным синдромам спондилоартроза.
Диагностика
Выявить заболевание просто благодаря доступным и эффективным методам диагностики.
Рентгеновское обследование — недорогой метод с высокой точностью, но с лучевой нагрузкой. Компьютерная томография, являясь разновидностью рентгеновского исследования, обеспечивает ещё большую точность, но стоит дороже и также подразумевает лучевую нагрузку. Магнитно-резонансная томография — современный и дорогой метод, который позволяет получать трёхмерные изображения позвонков и мягких тканей. Он не вызывает лучевой нагрузки, но требует 25 минут нахождения в закрытой камере, что может быть проблемой для людей с клаустрофобией. УЗДГ вертебральных артерий позволяет увидеть изменения в позвоночных артериях и определить скорость кровотока, что может свидетельствовать о развитии остеоартроза.
Важно, чтобы исследование проводил квалифицированный врач.
Причины и виды шейного артроза
В зависимости от причины развития выделяют два вида патологии:
- Первичная,
- Вторичная.
Первичный
Артроз может развиваться в здоровых суставах и зависит от анатомических особенностей позвоночника.
Первичная форма заболевания не связана с начальными деструктивными изменениями в хрящах, связках или суставной капсуле. Она возникает из-за особенностей, сформировавшихся на ранних сроках беременности:
- повышенная растяжимость суставного компонента (гипермобильность);
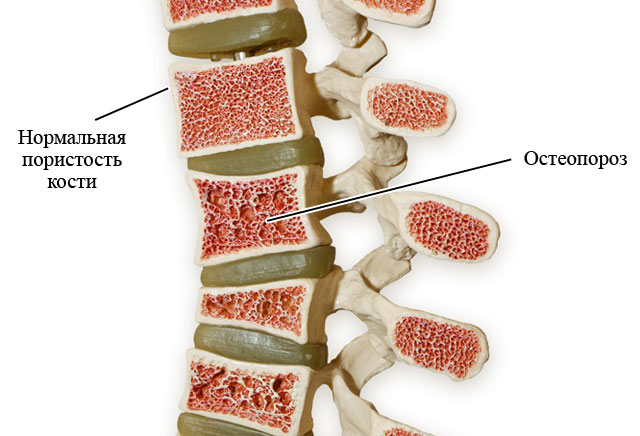
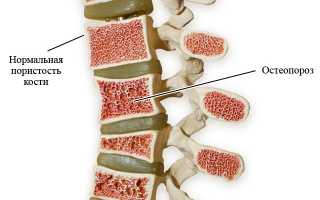
- хрупкость костей (остеопороз);
- изменения хрящевой ткани (хондропатия).
С учетом генетической предрасположенности первичный шейный спондилоартроз чаще встречается у молодых людей, включая детей. Мужчины заболевают в 3–4 раза чаще женщин.
Вторичный
Этот вид артроза развивается на фоне перенесенной или текущей болезни, а также определенных состояний в межпозвонковых суставах. Разрушение хрящевой структуры может быть вызвано:
- Воспалениями в шейном сегменте позвоночника (спондилоартритами).
- Травмами (ушибами, растяжениями, вывихами, подвывихами, переломами).
- Избыточной нагрузкой на суставы в процессе трудовой или физической деятельности (например, у спортсменов, массажистов, хирургов).
- Нарушением питания хрящей (снижением кровотока из-за сосудистых заболеваний, изменением свойств синовиальной жидкости).
- Возрастными изменениями тканей (физиологическим старением организма).
Вторичный артроз позвоночника встречается в более широком возрастном диапазоне: от 30–35 до 55–65 лет. Этот недуг одинаково часто встречается как у мужчин, так и у женщин.
Группы риска по развитию недуга
Высокий риск развития шейного остеоартроза наблюдается у людей:
- Чья профессия связана с постоянной или избыточной нагрузкой на шею.
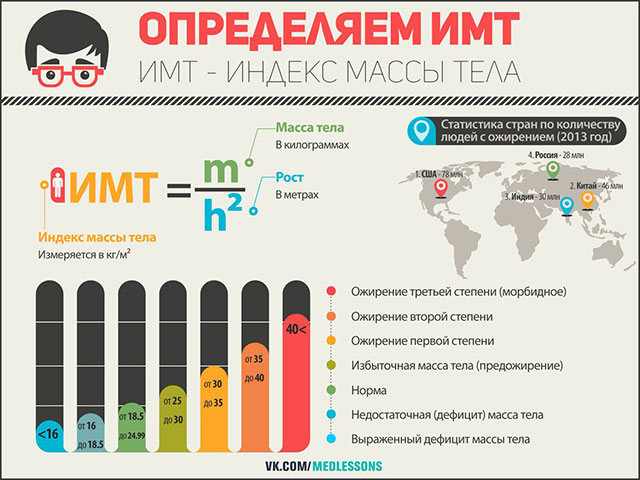
- С избыточным весом (ИМТ > 29).
- Имеющих эндокринные заболевания (диабет, гормональные нарушения).
- С заболеваниями сосудистой системы (атеросклероз, васкулопатии).
- Старше 60 лет.
Нажмите на фото для увеличения.
Особенности диагностики заболевания
Перед началом терапии пациент должен пройти тщательное обследование для установления точного дифференциального диагноза, различая спондилоартроз и остеохондроз, а также оценки степени развития патологии и ее влияния на организм.
Пациенту предстоит пройти следующие процедуры:
- Внешний осмотр. Специалист ощупает пораженную область и подробно расспросит пациента о его ощущениях.
- Рентгенологическое исследование в нескольких проекциях. Это позволяет оценить структуру костей, размеры остеофитов и сращение позвонков.
- Компьютерная томография (КТ). Она обеспечивает более точное определение изменений в тканях.
- Магнитно-резонансная томография (МРТ). Позволяет выявить даже минимальные повреждения хрящей, связок, мышц и костей.
- Радиоизотопное сканирование. Определяет наличие воспалительного процесса.
- Контрастная ангиография. Позволяет оценить проходимость кровеносных сосудов.
Симптомы болезни
Спондилоартроз проявляется по-разному в зависимости от стадии заболевания. Боль может быть постоянной или временной, локализуясь в шее или отдавая в плечевой пояс, руки или затылок.
Основные симптомы шейного спондилоартроза включают:
- онемение в области шеи и плечевого пояса;
- ограничение подвижности после пробуждения или длительного нахождения в одной позе, требующее «расхаживания»;
- шум в ушах;
- нарушение зрения;
- повышение артериального давления;
- проблемы с вестибулярным аппаратом, включая сложности с удержанием равновесия при ходьбе.
На начальных стадиях заболевания боли возникают при смене положения головы, поворотах и движениях. Со временем они могут проявляться и в состоянии покоя.
Проблемы могут возникать и ночью, когда сложно подобрать оптимальное положение для головы и шеи. В некоторых случаях ночная боль настолько выражена, что больной просыпается. Из-за плохого сна общее состояние ухудшается, появляется постоянная усталость.
Если не начать лечение, происходит закрепощение позвонков, что приводит к ограниченной подвижности шеи.
Деформирующий спондилоартроз характеризуется сильными болями в области шеи и затылка, отдающими в руку. В некоторых случаях больной не может повернуть голову или согнуть шею.