Аневризма и ее последствия
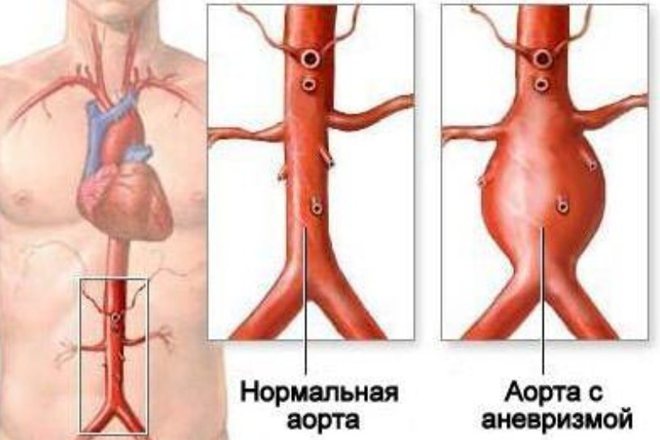
Аневризма аорты и крупных артерий — это участок, где сосуд изменяет форму и размер, образуя расширение с увеличением просвета. Диагноз аневризмы ставят при увеличении просвета сосуда в два и более раз.
Существует два типа аневризм: веретенообразные и мешотчатые. Веретенообразная аневризма характеризуется диффузным выпячиванием стенок артерии по всему ее диаметру, тогда как мешотчатая форма имеет выпячивание на ограниченном участке сосуда, напоминающее мешочек.
Аорта, как и другие кровеносные сосуды, имеет трехслойную стенку. Под давлением крови и при наличии факторов риска могут разрываться как отдельные слои, так и все три слоя. В первом случае говорят о расслаивании аорты, которое обычно наблюдается на месте аневризмы.
Аневризма может быть как приобретенной, так и врожденной. Причины приобретенной аневризмы включают:
- воспалительные заболевания сосудистой стенки (аортит, вызванный сифилисом, туберкулезом или послеоперационными инфекциями),
- дегенеративные изменения тканей аорты (атеросклероз, дефекты стенки после операций),
- медионекроз аорты (патология с образованием кистозных полостей во внутреннем слое стенки),
- механические повреждения и травмы.
Врожденные аневризмы могут возникать при наследственных заболеваниях, таких как синдром Марфана, синдром Элерса-Данлоса и врожденный дефицит эластина.
Риск появления аневризмы выше у людей с артериальной гипертензией и наследственной предрасположенностью. В группе риска находятся курильщики и люди, злоупотребляющие алкоголем. Мужчины и люди старше 60 лет чаще подвержены этой патологии.
Небольшая аневризма может не проявляться, пока не увеличится и не начнет сжимать близлежащие органы. В этом случае возникают боли и симптомы, указывающие на нарушения в работе сдавливаемых органов. При грудной аневризме появляются кашель, затрудненное дыхание, сиплый голос и боль в области груди, спины или шеи. При брюшной аневризме могут возникать боли в эпигастрии, вздутие, тошнота, отрыжка, нарушения мочеиспускания и запоры.
Наибольшую опасность представляет разрыв аневризмы аорты, так как в этих местах стенки сосуда наиболее уязвимы. Это осложнение считается смертельно опасным и требует хирургического вмешательства.
Разрыву аорты в грудной клетке часто предшествует расслоение стенок, когда повреждаются только внутренние слои. В брюшной части аорты разрывы происходят неожиданно, затрагивая все три слоя стенки, что приводит к сильному кровотечению и высокой вероятности летального исхода. Аневризма брюшной аорты — это потенциально опасное состояние, требующее лечения даже на ранних стадиях.
Показания
УЗДГ аорты и ее ветвей назначают в следующих случаях:
- сильные головные боли неясного происхождения;
- частые головокружения и случаи потери сознания;
- чувство пульсации или распирания в затылке или висках;
- мелькание мушек перед глазами при резкой смене положения тела или повороте головы;
- снижение памяти и внимания;
- изменения артериального давления: высокое или низкое;
- в анамнезе острые нарушения кровообращения, такие как инсульт или транзиторные атаки;
- впервые проявившиеся эпилептические припадки или оценка состояния при установленном диагнозе.
Также показанием к УЗИ сосудов брюшной полости является пожилой возраст, особенно у людей, злоупотребляющих табаком или имеющих профессиональные вредности, связанные с сердечно-сосудистыми заболеваниями.
Признаки и симптомы
Симптомы
Фото: lechenie-simptomy.ru
Аневризма чаще всего возникает в брюшной полости, особенно у курящих мужчин старше 60 лет. В сложных случаях могут образовываться множественные аневризмы. Симптомы становятся более выраженными.
При выпячивании стенок сосуда пациент может испытывать вздутие живота, запоры, расстройства пищеварения и снижение веса. При больших размерах аневризмы в эпигастральной области можно нащупать пульсирующее образование.
Если расширение давит на окружающие нервы и ткани, могут возникать отеки, нарушения мочевыводящих путей и даже парез ног. Однако первым сигналом аневризмы брюшной аорты часто являются приступы боли. Они возникают неожиданно, могут отдавать в поясницу, пах или ноги, продолжаются несколько часов и плохо поддаются обезболиванию. При воспалении аневризмы может повыситься температура, иногда наблюдается посинение и похолодание пальцев.
Аневризму легче диагностировать, если расширение сосуда локализовано в области дуги аорты. Симптомы при этом более выражены.
Пациенты часто жалуются на ноющие пульсирующие боли в груди и спине. В зависимости от места расширения боль может отдавать в шею, плечи или верхнюю часть живота. Обычные обезболивающие препараты не помогают.
Также могут наблюдаться одышка и сухой кашель, если аневризма давит на бронхи. Если расширение сосуда воздействует на нервные корешки, возникает боль при глотании, храп и охриплость голоса.
При аневризме восходящего отдела аорты может наблюдаться протодиастолический шум из-за замедления тока крови. При крупной аневризме расширение может быть заметно даже визуально: появляется пульсирующая опухоль в области грудины, могут набухать вены на шее.
Аневризма в этой области может долго не проявляться. Больной может ощущать редкие боли в сердце, которые снимаются таблетками. Другие симптомы, такие как одышка и кашель, могут восприниматься как проявления сердечной недостаточности. Часто заболевание диагностируется только после сильного приступа стенокардии при ЭКГ.
Маленькие аневризмы могут не проявляться. Иногда возникают головные боли, но с такими симптомами пациенты редко обращаются к врачу. Заболевание можно обнаружить при крупной аневризме, когда она давит на окружающие нервы и ткани. В этом случае больной испытывает:
- боли в голове и глазах;
- помутнение зрения;
- потерю чувствительности кожи лица.
Заболевание часто диагностируется только при осложнениях. Большие веретенообразные аневризмы могут расслоиться, особенно в брюшном отделе аорты. Маленькие мешотчатые аневризмы могут разорваться под высоким давлением. Симптомы таких осложнений:
Первый признак — резкая боль, которая постепенно разливается от одного места по всей голове или брюшной полости. При аневризме грудного отдела боль может восприниматься как инфаркт.
У пациента резко снижается давление, появляются признаки шокового состояния: бледность, потеря ориентации, отсутствие реакции на вопросы, затрудненное дыхание.
Разрыв аневризмы может произойти в любой момент. Без своевременной медицинской помощи это состояние часто заканчивается смертью пациента. Поэтому любое ухудшение самочувствия и тревожные симптомы требуют внимания.
Непарные висцеральные ветви брюшной аорты.
ЧРЕВНЫЙ СТВОЛ отходит от начала брюшной аорты и делится на:
Левую желудочную артерию, которая проходит по малой кривизне желудка и участвует в его кровоснабжении. Она анастомозирует с правой желудочной артерией.
От селезеночной артерии отходят:
АРТЕРИЯ, начинающаяся от брюшной аорты на уровне 3-го поясничного позвонка, проходит в брыжейке сигмовидной кишки и делится на ветви:
Классификация аневризм брюшного отдела
Аневризмы классифицируются по нескольким критериям. Врачи особенно обращают внимание на локализацию патологического процесса.
- Ниже почечных артерий. Эти аневризмы изолированы и не затрагивают другие сосудистые ответвления. Оперативное вмешательство в этом случае менее сложное, а вероятность благоприятного исхода достигает 90-100%.
- Выше почечных артерий. Эта разновидность более опасна и требует четкой тактики лечения. Важно обратиться к опытному специалисту, так как операция может быть сложной. Однако при квалифицированном подходе вероятность полного восстановления также высока.
Аневризмы также классифицируются по характеру отклонения.
- Мешкообразные (очаговые) аневризмы. Они характеризуются выпячиванием стенки сосуда с одной стороны. Лечение таких аневризм проще, так как поражен ограниченный участок.
- Диффузные (веретенообразные) аневризмы. Здесь происходит расширение сосуда по всему диаметру, что требует другой методики лечения.
Кроме того, аневризмы бывают первичными и приобретенными. Первичные развиваются из-за врожденных пороков сосуда. Приобретенные аневризмы возникают в результате воспалительных, инфекционных или грибковых заболеваний, которые приводят к разрушению стенок сосуда и снижению его механической прочности.
Как вылечить болезнь, и насколько это возможно
Достоверно диагностированная аневризма брюшной аорты требует консультации и пожизненного наблюдения у сосудистого хирурга или кардиохирурга. Единственный радикальный метод лечения — операция, но она возможна лишь в 50–60% случаев. Это связано с:
- высокой травматичностью и технической сложностью вмешательства;
- значительным операционным риском и частотой послеоперационных осложнений;
- возрастом пациентов и наличием тяжелых сопутствующих заболеваний (сердечно-сосудистых, неврологических и внутренних органов);
- 95–99% летальностью при разрыве аневризмы;
- высокой стоимостью операции.
В лечении важно выбрать правильную тактику и избежать вреда. Общие рекомендации следующие:
- Малые аневризмы (до 5 см), которые не увеличиваются по данным УЗИ или увеличиваются не более чем на 0,3 см за 6 месяцев, можно не оперировать. Необходимо постоянное наблюдение.
- Аневризмы размером 6–10 см и более, увеличивающиеся на 0,5 см за 6 месяцев, следует оперировать как можно быстрее из-за высокого риска разрыва.
- Аневризмы, расположенные выше почечных артерий, лучше не оперировать без серьезных показаний (например, быстрое увеличение у молодых пациентов или у людей до 55–65 лет без сопутствующей патологии).
- У пациентов старше 70–75 лет, особенно с тяжелыми сопутствующими заболеваниями, операция при любых аневризмах может быть очень опасной. В таких случаях более целесообразна консервативная тактика наблюдения.
Суть операции
Классическая методика включает разрез живота, иссечение аневризмы и замещение дефекта искусственным протезом. Если такой объем вмешательства невозможен, применяются следующие методы:
- Укрепление аорты протезом извне в области аневризмы без ее иссечения.
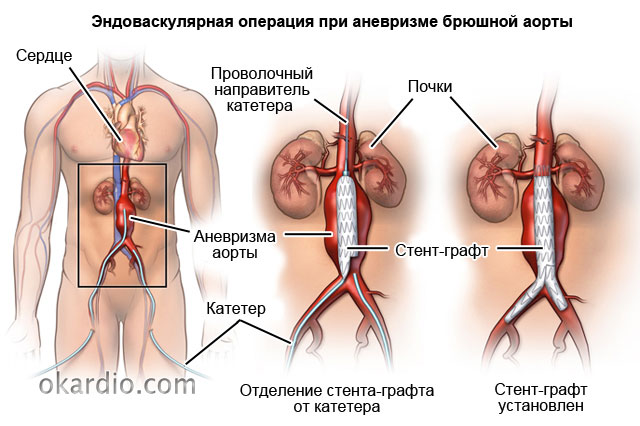
- Укрепление внутренней поверхности аорты протезом со стороны просвета. Эта эндоваскулярная операция менее травматична и имеет больше показаний.
Общие лечебные рекомендации
При наличии прооперированной или неоперированной аневризмы аорты в брюшной полости:
- Исключите тяжелый физический труд и стрессы.
- Спите не менее 8 часов в сутки и больше отдыхайте.
- Контролируйте артериальное давление, избегайте его повышения.
- Исключите из рациона соль и животные жиры, ограничьте потребление жидкости.
- Принимайте препараты против атеросклероза (аторис) и для разжижения крови (варфарин, плестазол, клопидогрель).
- Регулярно посещайте специалиста и проводите УЗИ каждые 3 месяца.
Лечение
Для лечения аневризмы аорты пациент должен обратиться к сосудистому хирургу или кардиохирургу. Тактика лечения зависит от скорости роста, локализации и размеров аневризмы, которые определяются в ходе динамического наблюдения и рентгенологического контроля. При необходимости для снижения риска осложнений или подготовки к операции проводится антикоагулянтная, антиагрегантная, гипотензивная и антихолестеринемическая терапия.
Плановое хирургическое лечение показано в следующих случаях:
- аневризма брюшного отдела аорты диаметром более 4 см;
- аневризма грудной аорты диаметром более 5,5-6 см;
- постоянное увеличение размера небольшой аневризмы на 0,5 см и более в течение полугода.
Экстренная операция требуется при массивном или длительном кровотечении, так как это может привести к быстрой смерти пациента. Показаниями к экстренной операции являются:
- эмболизация периферических артерий;
- расслоение или разрыв аорты.
Операции по устранению аневризмы направлены на иссечение и ушивание или замену протезом поврежденного участка аорты. При аортальной недостаточности во время резекции грудной части сосуда выполняется замена клапана аорты.
Одним из малоинвазивных методов является эндоваскулярное протезирование с установкой стента или сосудистого протеза. Если такие операции невозможны, проводятся традиционные вмешательства с открытым доступом к месту локализации, включая:
- резекцию аневризмы брюшного отдела;
- резекцию аневризмы грудного отдела с левожелудочковым обходом;
- резекцию аневризмы грудного отдела с искусственным кровообращением;
- резекцию аневризмы дуги аорты с искусственным кровообращением;
- резекцию аневризмы аорты брюшного отдела;
- резекцию аневризмы подпочечного отдела аорты.
После операции пациент переводится в отделение кардиореанимации, а затем, при восстановлении жизненно важных функций, в сосудистое отделение или кардиологический центр. В послеоперационный период назначается обезболивающая и симптоматическая терапия.
Прогноз при аневризме аорты зависит от ее размеров, темпов прогрессирования и сопутствующих заболеваний. Без лечения исход крайне неблагоприятен: разрыв аневризмы или тромбоэмболии могут привести к летальному исходу. По статистике, в первые три года погибает около 95% пациентов, что связано с частым скрытым течением болезни и высоким риском разрыва аневризм диаметром более 6 см. При таких патологиях около 50% пациентов умирает в течение года.
Раннее выявление и плановое хирургическое лечение аневризм аорты значительно улучшают прогноз: летальный исход составляет не более 5%. Поэтому для профилактики и своевременного обнаружения заболевания рекомендуется контролировать уровень артериального давления, вести здоровый образ жизни и проходить регулярные профилактические осмотры, а также следовать назначениям врача по медикаментозной терапии сопутствующих заболеваний.
Медицинская анимация на тему «Аневризма аорты»:
Телепередача «Будьте здоровы» на тему «Аневризма аорты»:
Полезные сведения из анатомии
Выражение «разрыв аорты или аневризмы» звучит устрашающе. Поэтому читателя может заинтересовать, где находится аорта, что она собой представляет, а также что такое аневризма и какие факторы могут спровоцировать ее разрыв.
Кровеносная система человека начинается с ритмично сокращающегося сердца, которое действует как насос. Его основная функция — обеспечить непрерывную циркуляцию крови, доставляющей кислород и питательные вещества ко всем органам.
Крупные кровеносные сосуды, соединяющиеся с сердцем, делятся на артерии и вены. Артерии отводят кровь от сердца, а вены возвращают ее обратно. Аорта — самая крупная артерия, входящая в состав большого круга кровообращения, который снабжает кровью весь организм, в то время как малый круг отвечает за кровоснабжение легких.
Аорта выходит из левого желудочка сердца и может быть сравнена со шлангом насоса. Эта крупная артерия простирается вдоль всего тела человека.
Аорта делится на три основных отдела:
- Восходящий отдел (начинается в левом желудочке сердца и включает расширенную часть, называемую луковицей).
- Дуга аорты (начинается примерно на седьмом сантиметре сосуда и имеет выгнутую форму).
- Нисходящий отдел (в районе 4 грудного позвонка дуга переходит в прямую линию).
Восходящий отдел аорты скрыт за легочным стволом и покрыт перикардом. Его диаметр составляет около 2,5-3 см.
На уровне соединения второго реберного хряща и грудины аорта сужается до 2 см и образует дугу, поворачивая немного влево и назад. На уровне четвертого грудного позвонка она образует небольшой перешеек и становится практически вертикальной.
Нисходящая часть аорты делится на два отдела:
- Грудной отдел, расположенный в заднем средостении грудной полости.
- Брюшной отдел, начинающийся на уровне 12 грудного позвонка.
Начальный отдел грудной аорты находится передне-лево от пищевода. На уровне 8 позвонка она огибает пищевод с левой стороны и направляется вниз вдоль его задней стенки.
Брюшной отдел начинается в аортальном отверстии диафрагмы и продолжается до 4 поясничного позвонка.
По ходу аорты от нее отходят артерии различной величины. В восходящем отделе — правая и левая венечные артерии. В области дуги аорты начинаются:
- Плечеголовной ствол, который делится на правую сонную и подключичную артерии.
- Левые общая сонная и подключичная артерии.
Нисходящая часть делится на грудной и брюшной отделы. Из грудного отдела отходят межреберные, трахеальные и другие артерии. Из брюшного отдела выходят:
- Чревной ствол, который делится на левую желудочную, общую печеночную и селезеночную артерии.
- Брыжеечные сосуды, кровоснабжающие кишечник и поджелудочную железу.
- Низкая диафрагмальная артерия, питающая диафрагму и надпочечники.
- Надпочечниковая артерия.
- Поясничные артерии.
- Почечная артерия.
На уровне 4-5 поясничного позвонка брюшная аорта делится на правую и левую общие подвздошные артерии, которые продолжаются в бедренные артерии.
Ослабление стенок крупных кровеносных сосудов, испытывающих максимальное давление, может произойти на любом участке аорты или отходящих от нее артерий. Перерастяжение стенок аорты делает их слабыми и склонными к разрыву. Разрыв аневризмы аорты или ее ветвей опасен, и прогноз зависит от множества факторов: расположения аневризмы, ее формы и размера, а также степени повреждения артериальных стенок.
Анатомия и физиология
Брюшная аорта располагается вдоль позвоночника, немного левее срединной линии. В норме она имеет четкие стенки и ровные границы, с незначительным сужением ниже почечных артерий. У взрослых максимальный диаметр аорты на этом уровне составляет около 2 см, хотя он может варьироваться в зависимости от возраста, расы и размера тела. Напротив, проходит нижняя полая вена. При УЗ-диагностике важно учитывать это анатомическое расположение, чтобы не перепутать сосуды.
Чревный ствол — это верхняя ветвь аорты, находящаяся между ножками диафрагмы. На расстоянии 1-3 см от начала он делится на селезеночную и общую печеночную артерии, которые хорошо визуализируются при исследовании. От чревного ствола также отходит левая желудочная артерия, но она обычно не просматривается.
Такое деление наблюдается в 93% случаев УЗ-диагностики. Реже могут отходить одна или несколько дополнительных ветвей чревного ствола. В некоторых случаях он начинается вместе с верхней брыжеечной артерией (ВБА).
Висцеральная часть аорты кровоснабжает двенадцатиперстную, тонкую и толстую кишки, проксимальный отдел прямой кишки и брюшину. Между ВБА и нижней брыжеечной артерией (НБА) существует коллатеральная сеть кровотока.
Картинка 2:
Причины возникновения
К врожденным причинам относятся генетические заболевания соединительной ткани:
- синдром Марфана;
- синдром Элерса-Данлоса;
- болезнь Эрдхайма;
- врожденная недостаточность эластина.
Чаще всего патология имеет приобретенный характер, возникая из-за нарушений обмена веществ, инфекционных, воспалительных, аутоиммунных заболеваний или травм:
- атеросклероз;
- аортит, вызванный бактериальными или грибковыми инфекциями (сепсис, пневмония, туберкулез, сифилис, перикардит);
- аутоиммунные заболевания соединительной ткани (гранулематоз Вегенера, артериит Такаясу, гигантоклеточный артериит);
- механические повреждения (например, при ДТП или хирургическом вмешательстве).
Существуют также факторы риска, значительно увеличивающие вероятность заболевания:
- возраст (чаще у людей старше 55-60 лет);
- пол (в 5 раз чаще у мужчин);
- артериальная гипертензия;
- злоупотребление алкоголем и курение;
- ожирение;
- гиподинамия;
- гиперхолестеринемия и гиперлипидемия.
Что покажет УЗДГ брюшной аорты
Дуплексное сканирование брюшной аорты и её ветвей позволяет оценить кровоток и выявить патологии, мешающие нормальному питанию органов.
- Облитерирующий атеросклероз — системное заболевание, характеризующееся образованием холестериновых бляшек на стенках сосудов.
- Аневризма — это расширение стенок крупных сосудов, сопровождающееся их истончением, что угрожает жизни пациента.
- УЗИ чревного ствола позволяет выявить стеноз, который нарушает кровоснабжение печени и желудка.
- Окклюзия — закупорка сосуда атеросклеротической бляшкой, определяется при дуплексном сканировании аорты.
- Тромбоз в брюшном отделе аорты проявляется как частичная закупорка сосуда тромбом, что может привести к окклюзии.
- Врожденные аномалии брюшной аорты могут проявляться в удлинении, сужении или патологическом разветвлении сосудов, что затрудняет кровоток и снижает уровень питания органов.
- Расслоение аневризмы диагностируется в среднем слое сосуда, без поражения наружного и внутреннего, и требует оперативного вмешательства.
При патологиях сосудистой системы повышенная нагрузка может привести к разрыву аорты, что угрожает жизни пациента. Малейшее подозрение на такие нарушения служит основанием для назначения УЗДГ ветвей дуги аорты.
Дуплексное сканирование аорты и её ветвей помогает определить степень опасности для здоровья при недостаточности аортального клапана. Визуализация процессов в сосудистой сети в реальном времени позволяет оценить состояние как в покое, так и при нагрузке.