Заболевания пищевода, вызывающие боль в груди слева
Боли в груди слева часто связаны с заболеваниями желудочно-кишечного тракта, особенно с рефлюксной болезнью, известной как изжога. Симптомы могут напоминать сердечный приступ, но это не так.
Причины кислотного рефлюкса
- Заболевания желудочно-кишечного тракта
- Переедание
- Повышенная кислотность
- Нарушение работы желудочного сфинктера
- Сахарный диабет
- Склеродермия
Изжога может возникнуть из-за факторов, снижающих давление на нижнюю часть пищевода, нарушающих его активность или замедляющих опорожнение желудка. К таким факторам относятся:
- Употребление пищи с высоким содержанием жиров
- Курение
- Употребление алкоголя
- Прием кофеина во время беременности
- Некоторые лекарства и гормоны (например, нитраты, блокаторы кальциевых каналов, антихолинергические средства, эстрогены, прогестерон)
Кислотный рефлюкс и боли в груди слева могут также быть вызваны дрожжами, грибками, вирусами, бактериями или аллергическими реакциями.
Симптомы
- Острая боль в левой стороне груди
- Боль, отдающая в грудину, спину, шею и плечо
- Боль при глотании
- Кровотечение в пищеводе
- Изжога
- Слюнотечение
- Дискомфорт в груди
- Давление в груди
- Обильное потоотделение
- Бледность лица
- Тошнота и рвота
- Боль в горле
- Кислый или горький привкус во рту или горле
- Хрипота
- Постоянный сухой кашель
Диагностика
Стенокардия диагностируется теми же методами, что и сердечные приступы.
Диагноз «стенокардия» ставится только после исключения возможности сердечного приступа, что осуществляется анализом сердечных ферментов.
ЭКГ может показать отклонения в работе сердца, но эти изменения часто поддаются лечению.
Стресс-тест включает мониторинг ЭКГ во время физической нагрузки и в состоянии покоя. Результаты сравниваются, чтобы оценить влияние нагрузки на сердце. Этот тест помогает выявить блокировки или заторы в кровеносных сосудах, ведущих к сердцу.
Катетеризация сердца (вставление катетера) используется для определения блокировок артерий.
Ангиография (артериография) — это особый метод диагностики, применяемый для выявления блокировок и других нарушений в работе кровеносных сосудов.
Лечение
Снизить боль в груди слева при кислотном рефлюксе можно, подняв изголовье кровати на 15 см или используя более высокую подушку. Это предотвратит перетекание кислоты из желудка в пищевод.
Важно принимать препараты, снижающие кислотность желудка, такие как ранисан или циметидин.
Курить не рекомендуется, а питание должно состоять из полезных продуктов: овсянки, овощей и фруктов. Следует исключить жареную и жирную пищу, а также ограничить шоколад и кофе.
В некоторых случаях врач может назначить антациды, антибиотики, противовирусные или противогрибковые препараты, а также лекарства для расслабления мышц пищевода или их комбинации.
Если печет за грудиной после принятия горизонтального положения
Сильное жжение за грудиной, возникающее через полчаса после еды и в положении лежа, может указывать на гастроэзофагеальный рефлюкс. Это состояние связано с забросом содержимого желудка в пищевод. У пациента отсутствуют снижение аппетита, температура и слабость. Однако постепенно нарастает охриплость голоса, и появляется сухой кашель. Если в пищеводе, поврежденном кислотой, развивается опухоль, возникает постоянное ощущение комка в горле и затруднения при глотании твердой, а затем и жидкой пищи.
Особенности боли в левой груди
Сердечная боль, или стенокардия, возникает из-за гипоксии миокарда — недостатка крови в коронарных сосудах, питающих сердце. Это обычно связано с сужением артерий, что ограничивает кровоснабжение миокарда. Для диагностики стенокардии часто достаточно сбора анамнеза и уточнения локализации и характера боли, так как у нее есть свои особенности.
- Боль локализуется в левой половине грудной клетки, часто за грудиной. Она может иррадиировать в левую лопатку, нижнюю челюсть и левую руку.
- Пациенты описывают давящую, пекущую или кинжальную боль в левой грудине.
- Гипоксия миокарда обычно развивается под воздействием провоцирующих факторов, таких как физическая или психоэмоциональная нагрузка. В покое пациенты, как правило, не испытывают боли, но при значительном сужении коронарных сосудов возникает болевой синдром.
При дифференциальной диагностике загрудинной боли важен временной фактор. Пациенты могут точно указать момент начала сердечной боли, которая не длится долго. Они не сообщают о ноющей или тянущей боли в левой грудине, продолжающейся несколько часов или дней, так как это характерно для заболеваний дыхательной или костно-мышечной систем. Важно помнить о своевременной диагностике сердечной боли: если она длится более 20 минут и не проходит после приема нитроглицерина, это может указывать на риск инфаркта миокарда.
Диагностика причины дискомфорта
Исследование включает сбор анамнеза, анализы и диагностические процедуры. На первом приеме терапевт выясняет характер боли, время ее возникновения и локализацию. Если дискомфорт ощущается в области сердца, сопровождается слабостью, повышением давления и усиливается при физической нагрузке, пациента направляют к кардиологу.
Кардиолог может назначить:
- Электрокардиографию (ЭКГ) — для выявления скрытой тахикардии, аритмии и шумов в сердце. При наличии патологий по ЭКГ назначают эхокардиографию.
- Эхокардиография (ЭХО) — исследование с использованием УЗИ, позволяющее оценить работу сердца и выявить структурные изменения, воспаление и утолщение стенок сосудов.
- Ангиография — рентгенографическая процедура для оценки стенок крупных артерий и вен, позволяющая определить наличие атеросклеротических изменений. Если по результатам ЭХО есть подозрения, проводится ангиография.
При болях в грудной клетке, сопровождающихся кашлем, кровохарканием, отделением секрета, одышкой или повышенной температурой, терапевт направляет пациента к пульмонологу. Этот специалист может назначить:
- Флюорографию — рентгенологическое исследование грудной клетки и легких для выявления структурных изменений, очагов воспаления и инфекционных поражений.
- Общий анализ крови — при подозрении на воспаление легких. Повышение лейкоцитов на фоне температуры может указывать на бронхит или пневмонию.
- МРТ — магнитно-резонансная томография для детального изучения структур легочной ткани, часто с контрастом.
Если пациент испытывает жжение или боль в желудке на фоне грудной боли, его направляют к гастроэнтерологу. Этот специалист может назначить лабораторные анализы и обследования желудочно-кишечного тракта, включая осмотр кишечника, определение кислотности желудочного сока и исследование активности ферментов.
Общие неинвазивные методы исследования включают:
- УЗИ брюшной полости.
- МРТ внутренних органов.
- Компьютерную томографию.
При болях, связанных с опорно-двигательным аппаратом, пациента направляют к неврологу, травматологу или ортопеду. Диагноз подтверждают с помощью рентгенографии, МРТ, КТ или УЗИ, что позволяет выявить травмы, ушибы, растяжения, грыжи, остеохондроз и новообразования.
Межреберную невралгию диагностируют по специфическим симптомам, отличающимся от сердечных расстройств и травматической боли. При болях в спине назначают симптоматическое лечение для снятия воспаления, нормализации обменных процессов и восстановления двигательной активности. В остром периоде применяют НПВС, миорелаксанты, полный покой и витаминные инъекции. В период реабилитации необходимы ЛФК и физиотерапия.
Мнение редакции
Боль в грудной клетке может возникать по различным причинам. Она может быть связана с заболеваниями сердца, желудка или опорно-двигательного аппарата. Часто дискомфорт также вызывают неврологические расстройства. При появлении подозрительных симптомов важно незамедлительно обратиться к врачу.
11 Влияние холецистита
Холецистит — это воспаление желчного пузыря. Во время обострения у пациента возникают сильные ноющие боли в правом подреберье, которые могут иррадиировать в правое плечо, предплечье, лопатку и шею. Боль также может ощущаться в боку и в груди с левой стороны.
Боли в области сердца усиливаются после обильной еды, особенно в лежачем положении. Человек может испытывать дискомфорт в грудной клетке, как будто в нее вонзили кол, а также нарушения сердечного ритма, вплоть до ощущения, что сердце замирает.
Боль в груди слева имеет схваткообразный характер. Спазмы желчного пузыря могут усиливаться и ослабевать, иногда исчезая после приема спазмолитиков. Однако, если в желчном пузыре есть камни, интенсивность боли может не снизиться.
Спазмы возникают через час после еды и не зависят от физической активности. Болевые ощущения могут провоцироваться алкоголем, жирной и копченой пищей. Сначала появляется подташнивание, затем рвота с горечью, после чего возникает болевой синдром, который может длиться от нескольких часов до нескольких дней.
Боли усиливаются при тряске, резких поворотах и наклонах туловища. Пациенты отмечают распирание и тяжесть в желудке, могут возникать изжога и ощущение «застревания пищи» в пищеводе.
Человек может отказываться от еды, чтобы избежать страданий. Во время обострения холецистита стенки брюшины напряжены и болезненны, может наблюдаться незначительное повышение температуры. Иногда при холецистите отмечается желтизна кожи и слизистых оболочек.
Дискомфорт, не связанный с патологией грудных желез
Если вам за 50 лет и пик гормональных изменений позади, но вы ощущаете боли с левой стороны груди, это может быть связано с различными причинами.
Вы находитесь в расцвете сил, у вас нет проблем с железистой тканью груди, и гинекологические показатели в норме, но под левой грудью ощущается болезненный «штырь». Что это может быть?
После 50 лет боли за грудиной и в области молочных желез могут иметь множество причин:
- остеохондроз и шейно-плечевой синдром;
- миозит грудных мышц, их растяжение или микроразрывы;
- патологии сердца и сосудов (инфаркт, тромбоэмболия, аневризма аорты, стенокардия);
- заболевания внутренних органов (поджелудочной железы, печени, ЖКТ, селезенки);
- гидраденит;
- заболевания дыхательной системы (пневмония, плеврит, туберкулез);
- неврозы, дистонии.
Эти причины могут проявляться не только в период климакса, но и в более молодом возрасте.
Если вы легко возбудимы, часто плачете или огорчаетесь, тупая, ноющая боль в области сердца может указывать на дистонию или невроз. Боли в левой молочной железе часто сопровождают депрессивные состояния.
Если появилась острая, резкая боль, отдающая в левую руку и лопатку, особенно усиливающаяся при вдохе, это может быть признаком инфаркта. Вы также можете испытывать трудности с мелкой моторикой пальцев (например, ронять предметы).
Сильная боль слева может возникать при кардиалгиях, вызванных ревмокардитом, НЦД, стенокардией или гипертонией. В этом случае боль чаще локализуется над левой железой и может сопровождаться ощущением нехватки воздуха и страха.
Разрыв аорты вызывает нестерпимую боль, высокую частоту сердечных сокращений и пульсацию аорты. В этом случае необходимо немедленно вызвать «скорую помощь».
Если вы ощущаете покалывание в коже руки и боль в левой руке и области молочной железы, это может быть признаком поражения нервных окончаний в шейно-грудной области при остеохондрозе.
Покалывание в области левой груди может также возникать при шейно-плечевом синдроме, если поражены нервы и сосуды левого плечевого сплетения. При этом левая рука может неметь, а артериальное давление с этой стороны снижено. Причины этого состояния могут включать:
- ношение тяжестей на плечах;
- работу с поднятыми руками.
Ноющая боль в области бюста может свидетельствовать о хроническом воспалении поджелудочной железы или проблемах с пищеварением. Обычно она сопровождается тошнотой, нарушением аппетита и пищеварения, расстройством стула и даже рвотой. Аналогичные симптомы могут наблюдаться при серьезной анемии, когда слабость становится ощутимой.
Боли сбоку или под железой могут возникать при панкреатите или язвенной болезни ЖКТ. При эзофагите, помимо тошноты и изжоги, могут беспокоить жгучие боли за грудиной, которые нужно дифференцировать с сердечными.
Причины болей в левой молочной железе разнообразны. Плеврит и трахеобронхит также могут вызывать сильные боли, так как плевра богата нервными рецепторами. Обычно боль возникает в верхней части груди и сопровождается кашлем.
Если у вас ноет с левой стороны груди, обычно над или под молочной железой, и боль усиливается при надавливании, вероятно, у вас «застужена» или растянута грудная мышца.
Инфекционные заболевания также могут вызывать сильные боли в левой части груди, которые плохо поддаются анальгетикам. Например, опоясывающий лишай может проявляться болями в верхней части груди.
Учитывая множество возможных причин дискомфорта, важно обратиться к врачу. Если вы не знаете, к какому специалисту обратиться, начните с терапевта и маммолога.
Причины боли посередине груди
Этиология болевого синдрома в грудной области связана с нарушением работы систем и сдавливанием нервных окончаний. По признакам можно предположить причины недомогания:
- При кашле – ларинготрахеит, пневмония.
- На вдохе – бронхит, перикардит, травма ребра, язва желудка.
- После еды – рефлюкс, эзофагит, язвенная болезнь.
- При движении – инфаркт миокарда, межреберная невралгия.
- Сильная боль – сердечный невроз, расслоение аорты.
- При нажатии – перенапряжение мышц.
- Ноющая болезненность – онкология органов дыхания, мерцательная аритмия.
Заболевания пищеварительной системы
Нарушения работы ЖКТ могут проявляться болезненностью в середине груди. Дискомфорт возникает из-за спазмов желудка, пищевода или желчного пузыря. Ноющая, тупая боль усиливается при нажатии на эпигастральную область и может иррадиировать в спину. Острый панкреатит вызывает жгучую боль в грудине.
Неприятные ощущения могут возникать как до, так и после еды. Болезненность ослабевает после приема спазмолитиков. Возможные заболевания и дополнительные признаки:
- Эзофагит – комок в горле, изжога, усиление дискомфорта после еды, затрудненное глотание, отрыжка.
- Язвенная болезнь – болезненность, схожая с сердечной, появляется через 1–2 часа после еды и проходит после приема пищи.
- Поддиафрагмальный абсцесс – усиление дискомфорта при кашле и движении, высокая температура.
- Гастроэзофагеальный рефлюкс – жгучая боль в центральной области груди, тошнота.
Сердечно-сосудистые патологии
Эта группа заболеваний является основной причиной боли в центре груди. Характеристики:
- Инфаркт миокарда — резкая боль в грудной клетке, сопровождающаяся паническим страхом. Боль может иррадиировать в левую сторону и охватывать всю грудь.
- Стенокардия — ощущение сжатия в груди, возможна иррадиация боли в левую руку или под лопатку. Боль не проходит в покое и длится 3–15 минут.
- Тромбоэмболия — дискомфорт при вдохе из-за тромба в легочной артерии.
Связь болей в грудной клетке с позвоночником
Если возникает давление в грудине посередине, это может указывать на проблемы с позвоночником:
- Остеохондроз — боль может быть приступообразной или постоянной и зависит от положения тела. Она уменьшается в лежачем положении и усиливается при ходьбе. Это состояние часто сопровождается радикулопатией грудного отдела.
- Межреберная невралгия — сжатие нервных окончаний в позвоночнике вызывает болезненные, режущие ощущения. Для невралгии характерна пульсирующая, интенсивная боль в середине грудины, которая не проходит после приема сердечных препаратов.
Тяжесть за грудиной как признак болезни органов дыхания
Боль за грудиной, сопровождаемая кашлем, может быть вызвана нарушениями в дыхательных органах, такими как плеврит, трахеит, абсцесс легких или пневмония. Боль усиливается при чихании и кашле. Дополнительные симптомы включают:
- синюшность кожи;
- затрудненное дыхание;
- лихорадку;
- аритмию.
Одной из причин болей в центральной части груди у мужчин являются повышенные физические нагрузки. Болезненность может быть связана с:
- ишемией или сердечной недостаточностью — колющая боль, нарастающая со временем;
- сколиозом — постоянная ноющая боль в центральной части груди;
- диафрагмальной грыжей — сильная боль в положении лежа и сидя, проходящая при вставании;
- артериальной гипертензией — острый болевой синдром, сопровождающийся одышкой, головокружением и обмороком;
- заболеваниями суставов — усиление боли ночью или после физической активности;
- травмами — режущая боль (перелом ребра), тупая (ушиб), нарастающая (удар);
- курением — усугубляет существующие проблемы со здоровьем и вызывает боль при кашле.
Как лечить и предупредить боли, возникающие в грудине
Гормональный дисбаланс у женщин может вызывать боли в грудине.
Исследования помогут определить недостаток или избыток гормонов.
Для предотвращения сердечно-сосудистых заболеваний в постклимактерический период важно поддерживать гормональный фон с помощью фитоэстрогенов или синтетических гормональных препаратов, подобранных врачом. Однако гормональная терапия в таблетированной форме может ухудшить состояние стенок пищевода и желудка.
Если обследование показывает, что гормональный фон в норме, справиться с эмоциональными нагрузками помогут антистрессовая ароматерапия, медитация и консультация психоневролога.
Боли в грудине, продолжающиеся более двух недель и сопровождающиеся увеличением лимфатических узлов, кашлем, выделениями из сосков и другими симптомами, требуют медицинского обследования и соответствующего лечения.
Поскольку боли в грудине могут быть симптомом различных заболеваний, важно обратиться за медицинской помощью для установления причины и предотвращения осложнений. Точное описание болей и их локализации поможет ускорить диагностику.
Боль в правой грудине
Если у женщин болит под правой грудиной, это может быть связано с функциональными расстройствами желудка и пищевода, а также с новообразованиями в правой молочной железе.
В первом случае дискомфорт может вызывать изжога или язва желудка, проявляющаяся после еды болями, схожими с сердечными.
Во втором случае причиной болей в грудине может быть мастопатия, возникающая из-за доброкачественных изменений в тканях грудных желез. Эта патология встречается у каждой третьей женщины в возрасте 35-50 лет из-за повышенного уровня эстрогена и может проявляться как в правой, так и в левой груди.
Кардиологические причины
Среди причин загрудинного дискомфорта, связанного с патологией коронарных сосудов, выделяются следующие:
| Причина | Характеристика |
|---|---|
| Коронарная недостаточность | Гипоксия миокарда из-за нарушенного кровотока. Чаще встречается у гипертоников и пациентов с пороками сердца. Ишемия может привести к острым инфарктам миокарда. Дискомфорт также может возникать при двухсторонней пневмонии и эмфиземе легких. Неприятные ощущения быстро нарастают и требуют экстренных мер, так как могут привести к летальному исходу. |
| Стенокардия (стабильная и нестабильная), коронариты | Боль локализуется слева под грудью, обычно возникает после физической нагрузки или стресса, имеет приступообразный характер, усиливается при поднятии руки и купируется нитроглицерином. |
| Боли некоронарного происхождения: перикардит, аортальный стеноз, аортит, пролапс митрального клапана, расслаивающаяся аневризма, кардиомиопатии | Дискомфорт в левой половине груди усиливается при кашле. Причины не всегда ясны (за исключением воспалительных процессов и дисплазии соединительной ткани при пролапсе). Основной симптом — аритмии, которые могут привести к сердечной недостаточности. |
| Вегетососудистая дистония (ВСД) по гипертоническому типу | Симптомы напоминают гипертонический криз, иррадиируют под лопатку, в левую руку, шею и челюсть, сопровождаются бледностью кожи и тахикардией. Причина — нарушение сосудистого тонуса и изменения гемодинамики. |
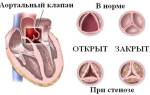
| Атеросклероз | Отложение бляшек в аорте нарушает кровоток, сдавливает пищевод, вызывая ощущение комка в горле, затрагивает возвратный гортанный нерв, что приводит к сиплости голоса, и может вызывать скачки артериального давления. |
Сердечно-сосудистые заболевания
Начнем с самых опасных причин болей в груди слева — сердечно-сосудистых заболеваний.
Список этих заболеваний довольно длинный, и важно знать о них, чтобы вовремя обратиться к врачу. Заболевания, вызывающие боли в груди, делятся на коронарогенные и некоронарогенные.
К коронарогенным заболеваниям относятся ишемия миокарда и острый инфаркт миокарда. Эти серьезные состояния могут привести к летальному исходу, если не оказать своевременную медицинскую помощь.
Сердечный приступ (острый инфаркт миокарда и ишемия)
Сердечный приступ возникает из-за острого инфаркта миокарда или ишемии, когда блокируется кровоток в коронарных артериях, снабжающих сердце. В результате мышцы сердца не получают достаточного количества кислорода, что может привести к повреждению, ухудшению состояния и атрофии сердечной мышцы.
Причины сердечного приступа
Сердечный приступ возникает из-за коронарных заболеваний сердца, также известных как ишемическая болезнь сердца. Эти заболевания могут быть вызваны накоплением холестерина в коронарных артериях (атеросклероз), образованием сгустков крови, которые нарушают кровоток, или спазмом сосудов, снабжающих сердце кровью.
Факторы риска сердечного приступа
- высокое кровяное давление
- диабет
- курение
- высокий уровень холестерина
- наследственность — сердечно-сосудистые заболевания у близких родственников, возникшие до 60 лет
- ожирение
После менопаузы у женщин риск сердечного приступа возрастает по сравнению с периодом до климакса. Это связано с потерей защитного эффекта гормона эстрогена. Поэтому в предменопаузе женщинам рекомендуется заместительная гормональная терапия для восстановления гормонального баланса.
Симптомы сердечного приступа
Типичная боль при сердечном приступе ощущается в центре и левой части груди, а также может распространяться на левое плечо, руку, челюсть, живот или спину. У разных людей симптомы могут различаться.
Среди симптомов, связанных с болью в груди, — одышка, повышенная потливость, тошнота и рвота.
У женщин симптомы сердечного приступа могут быть атипичными. При боли в груди слева у женщин могут наблюдаться:
- дискомфорт в животе,
- изжога,
- головокружение,
- необъяснимая усталость.
Диагностика
- Пальпация грудной клетки.
- Электрокардиограмма (ЭКГ) для диагностики работы сердца. Она позволяет определить, какие сосуды сердца заблокированы или сужены.
- Анализ ферментов, выделяемых клетками сердечной мышцы при недостатке кислорода. Эти ферменты можно обнаружить в крови.
Лечение
При сердечном приступе необходимо вызвать скорую помощь. Пока пациент ждет, ему следует принять нитроглицерин для облегчения боли в груди.
Стационарное лечение инфаркта или ишемии, вызвавших сердечный приступ, направлено на увеличение кровотока по артериям. Важно разблокировать кровоток и артерии, а также предотвратить риск образования тромбов. Для этого применяются аспирин, гепарин и тромболитические препараты.
Вторая цель при купировании сердечного приступа — замедлить частоту сердечных сокращений, что снижает нагрузку на сердце и уменьшает боль в груди.
Ангиопластика — это метод разблокирования артерий. Ангиография выполняется для выявления сужений или закупорок в артериях. В артерию вводится тонкий катетер, который расширяет ее, обеспечивая более широкий проход для крови. Иногда используется стент — металлическая конструкция, которая помогает поддерживать артерии открытыми.
Хирургическое вмешательство при болях в груди применяется, если консервативное лечение не дало результатов. Это может быть ангиопластика или шунтирование сердца.
Почему возникает резкая покалывающая боль в области сердца
Пневмоторакс
В легких отсутствуют нервные волокна, поэтому боль возникает из-за воспаления плевры — оболочки легких. Дискомфорт усиливается при вдохе, а задержка дыхания может немного облегчить состояние.
Пневмоторакс — это нарушение целостности плевры, что вызывает неприятные ощущения, особенно с левой стороны. Основные причины пневмоторакса:
- Серьезные повреждения (открытые или закрытые раны);
- Туберкулез.
Сопутствующие симптомы включают затрудненное дыхание, головокружение и общее недомогание.
Перикардит
Перикард — это плотная оболочка сердца, которая фиксирует его размеры и положение, а также обеспечивает нормальное заполнение кровью. Перикардит диагностируется при воспалении перикарда, что вызывает острую боль в левой части грудной клетки.
Симптомы перикардита могут напоминать инфаркт, но есть важное отличие: при лежачем положении боль усиливается, а при вставании — ослабевает.
Когда боль носит жгущий характер
В этом случае необходимо немедленно обратиться к врачу или вызвать «скорую помощь».
Жгучая боль под грудиной слева, иррадиирующая в левую руку, плечо, лопатку и левую половину шеи, может свидетельствовать о развитии инфаркта миокарда — одной из самых серьезных сердечных патологий.
Важно отметить, что боль при инфаркте — не единственный симптом. Другие характерные признаки включают:
- паническое чувство страха;
- длительность болевого приступа от 15 минут до нескольких часов;
- нарушение дыхания;
- обильное потоотделение;
- тошноту.
До прибытия «скорой помощи» можно принять нитроглицерин (до трех таблеток с интервалом в 15 минут) и разжевать таблетку аспирина.
Также стоит учитывать, что постоянная жгучая боль в груди может быть признаком онкологического заболевания левого легкого, когда рак уже сильно прогрессировал.
Стенокардия
Стенокардия — это боль в груди, возникающая из-за недостатка кислорода, поступающего в сердце. Это состояние связано с закупоркой или сужением кровеносных сосудов. В отличие от сердечного приступа, при стенокардии артерии не полностью блокированы, и это не приводит к серьезным повреждениям сердца.
Стабильная стенокардия возникает при физических нагрузках и проходит после отдыха. Нестабильная стенокардия характеризуется сильными и непредсказуемыми болями, которые не исчезают даже в состоянии покоя.
Причины стенокардии
Стенокардия возникает из-за спазма, сужения или частичной блокировки артерии, которая снабжает сердце кровью.
Наиболее частая причина стенокардии — ишемическая болезнь сердца. При этом заболевании сгусток крови или накопление холестерина (атеросклероз) затрудняют приток крови, но не полностью блокируют сосуды.
Стенокардия может возникать при физической нагрузке, эмоциональном стрессе или аритмии, когда сердце бьется очень быстро.
Симптомы стенокардии
Стенокардия иногда напоминает инфаркт, но возникает при физической нагрузке и проходит после отдыха, чего не происходит при инфаркте или ишемическом приступе. Она становится опасной, если боль в груди слева возникает в покое или увеличивается частота и интенсивность сердечных сокращений.
Боль при стенокардии не исчезает после одной таблетки нитроглицерина, как это бывает при инфаркте. Для уменьшения интенсивности приступа требуется, как минимум, три таблетки нитроглицерина с интервалом в пять минут.
Лечение стенокардии
Таблетки нитроглицерина под язык — первое средство при стенокардии до приезда скорой помощи. Нитроглицерин увеличивает приток крови к заблокированным или суженным артериям.
Если боль в груди продолжается пять минут, следует принять еще одну таблетку нитроглицерина. Если улучшения нет, повторите действие через пять минут до приезда скорой помощи.
При стационарном лечении стенокардии применяют β-адреноблокаторы для купирования боли в груди. К ним относятся атенолол, метопролол и бисопролол.