Общая характеристика болезни
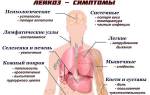
Лейкоз — это рак крови, также известный как белокровие или лейкемия. При этом заболевании нарушается работа кроветворной системы, особенно красных кровяных телец. Костный мозг производит большое количество незрелых лейкоцитов, которые не выполняют свои функции и не погибают, как обычные лейкоциты. Это приводит к нарушению функций крови и жизнедеятельности организма.
Симптомы лейкоза не специфичны и могут проявляться при других заболеваниях. Поэтому основным методом диагностики являются анализы крови, которые рекомендуется делать регулярно, особенно при наличии следующих признаков:
- сильная слабость и снижение работоспособности;
- повышение температуры;
- неожиданное снижение веса;
- потеря аппетита;
- частые кровоизлияния под кожей;
- повышенная кровоточивость слизистых и носовые кровотечения;
- появление синяков;
- частые инфекции;
- одышка;
- увеличение лимфоузлов.
При наличии таких симптомов следует обратиться к врачу для полного обследования. Клинический анализ крови поможет выявить заболевание на ранней стадии, так как лейкоз вызывает серьезные изменения в составе кровяных телец.
Лейкоз бывает острым и хроническим. Обе формы могут встречаться как у взрослых, так и у детей. При остром течении заболевание быстро метастазирует, поражая все внутренние органы, особенно печень и почки.
У взрослых чаще встречается миелобластный острый лейкоз — злокачественная опухоль миелоидного ростка крови. Риск его развития увеличивается с возрастом, хотя заболевание встречается нечасто. Без лечения миелолейкоз быстро приводит к смерти, поэтому важна своевременная диагностика.
Детей чаще поражает острый лимфобластный лейкоз — наиболее распространенная форма заболевания. Лимфолейкоз характеризуется увеличением числа незрелых лейкоцитов или лимфобластов, что приводит к быстрому поражению органов из-за нарушения функций кровяных телец.
Хронический лейкоз развивается медленно и часто бессимптомно. Больной может ощущать недомогание и слабость.
Важно помнить, что специфических симптомов при лейкозе нет, и только анализы крови могут помочь выявить заболевание на ранней стадии, что улучшает прогноз выздоровления. Поэтому даже при незначительном ухудшении самочувствия рекомендуется пройти обследование и сделать анализы крови.
Инфекции — результат отсутствия здоровых лейкоцитов
Отсутствие здоровых лейкоцитов снижает способность организма бороться с патогенами, что делает людей с хронической лейкемией более подверженными инфекциям.
Пациенты часто жалуются на симптомы, схожие с гриппом, и серьезные воспалительные заболевания, такие как:
- Лихорадка,
- Головная боль,
- Пневмония,
- Бронхит,
- Воспаление десен (гингивит),
- Воспаление корней зубов.
Другими источниками воспаления могут быть слизистая оболочка полости рта, миндалины и кишечник. Основной причиной частых воспалений является снижение уровня моноцитов, гранулоцитов и иммуноглобулинов.
Дефицит тромбоцитов негативно сказывается на способности крови к коагуляции. Если уровень тромбоцитов падает ниже 80 г/мл, увеличивается риск кровотечений, что может привести к геморрагическому диатезу. Это проявляется в увеличении менструальных кровотечений, появлении пятен на коже, подкожных и слизистых кровотечениях, а также склонности к гематомам и частым кровотечениям из десен и носа. При уровне тромбоцитов ниже 20/нл возможно внутреннее кровотечение без видимой причины.
Опухоль лимфатических узлов под мышками, в паху и на шее часто является симптомом хронического лейкоза. Увеличение селезенки (спленомегалия) также распространено и может вызывать дискомфорт и боль в верхней части живота. При спленомегалии вес селезенки превышает 350 г, а ее размеры превышают норму: ширина — более 4 см, поперечный диаметр — более 7 см, длина — более 11 см.
Другие симптомы хронического лейкоза включают:
- Увеличение печени и почек,
- Потерю веса и аппетита,
- Лихорадку без видимой причины,
- Ночные поты,
- Боль в костях.
Ни один из этих симптомов не является окончательным диагнозом. Для подтверждения лейкемии необходимо обследование крови и костного мозга, которое может выявить незрелые клетки.
Лечение[править | править код]
При хронических лейкозах врач выбирает поддерживающую тактику, чтобы отсрочить или предотвратить развитие осложнений. Острый лейкоз требует немедленного лечения, включающего высокие дозы химиотерапевтических средств для очищения организма от лейкозных клеток. При необходимости может быть назначена трансплантация здоровых донорских клеток костного мозга.
Цитостатики — это лекарства, подавляющие рост атипичных клеток. Их вводят внутривенно или перорально в виде таблеток. Каждый вариант заболевания требует своей схемы лечения. Согласно рекомендациям Всемирной Организации Здравоохранения, у специалистов есть различные схемы. После установления точного варианта лейкемии (с учётом клеточного состава) пациенту назначаются химиопрепараты по необходимой схеме в несколько курсов. Первый курс направлен на устранение злокачественных клеток и длится несколько месяцев. После успешного завершения назначается поддерживающее лечение — вводятся те же дозы цитостатиков. Завершающий этап — профилактический курс, который закрепляет полученный эффект и помогает пациенту дольше оставаться в ремиссии. После полного курса химиотерапии вероятность рецидива заболевания значительно снижается.
Тем не менее, медицина ещё не достигла полного совершенства, и организм может реагировать непредсказуемо. После завершения лечения болезнь может вернуться. В таком случае предлагается пересадка костного мозга как альтернативный вариант терапии.
Ранние экспериментальные методы
Исследователи из Центра исследований опухолей имени Фреда Хатчинсона в Сиэтле нашли способ повысить противоопухолевую активность иммунных клеток. В результате почти 100% пациентов, ранее считавшихся безнадежно больными, достигли ремиссии. Уже через несколько недель терапии у 27 из 29 пациентов анализ костного мозга показал полное отсутствие злокачественных клеток.
Причины острого лейкоза крови
В онкологии и гематологии акцент делается не на причины, а на факторы риска, способные спровоцировать развитие онкологических заболеваний. Многолетние исследования показывают, что генетика является основной причиной острого лейкоза. Наследственные факторы определяют наибольший процент случаев этого заболевания. Мутация незрелой клетки происходит из-за ошибки в ДНК, которая может присутствовать в организме еще до рождения. Остальные факторы лишь способствуют запуску процесса.
Поэтому врачи тщательно изучают семейный анамнез пациента. Чем больше родственников с аналогичным диагнозом, особенно близких, тем выше риск заболевания у обследуемого.
Существуют также генетические заболевания, повышающие вероятность развития острого лейкоза, такие как:
- синдром Дауна;
- болезнь Клайнфельтера;
- синдромы Вискотта-Олдрича и Луи-Барра;
- анемии Фанкони и другие.
Эти факторы учитываются врачом при диагностике острого лейкоза.
Среди провоцирующих факторов выделяют:
- воздействие промышленных канцерогенов (бензол, силикат, амины, диоксины, свинец, асбест, мышьяк и другие);
- длительное воздействие ультрафиолетового излучения;
- значительная разовая или длительная доза радиоактивного облучения;
- продолжительный прием некоторых лекарств, например, цитостатиков при химиотерапии;
- лучевая терапия;
- тяжелые инфекционные заболевания (туберкулез, гепатит, СПИД, сифилис и другие);
- вирусы, угнетающие иммунную систему (например, Т-лимфотропный вирус и вирус Эпштейна-Барра).
Исследования также показывают, что к возникновению острого лейкоза могут привести табакокурение, чрезмерное употребление жареных блюд и промышленных полуфабрикатов с высоким канцерогенным индексом.
Признаки лейкемии у женщин
Общее состояние женщины становится апатичным и вялым. Пациентка чувствует себя разбитой и эмоционально подавленной. Ей сложно сосредоточиться. Это связано с недостатком кислорода в организме. Из-за нарушений в системе кроветворения у женщин возникают проблемы с менструациями: они становятся более обильными и длительными, возможны спонтанные маточные кровотечения, особенно у женщин преклонного возраста. Более молодые девушки также страдают от обильных менструаций. К основным симптомам заболевания у женщин относятся:
- резкое снижение массы тела без видимых причин;
- отсутствие аппетита;
- повышение температуры без явных причин;
- одышка в покое;
- увеличение лимфоузлов;
- отечность паховой области;
- снижение остроты зрения;
- суставная боль;
- судорожные припадки;
- затуманенность зрения;
- беспричинное появление синяков;
- нарушение вкусовых ощущений, отвращение к пище, рвота.
Причины
Вопрос о причинах прогрессирования злокачественных клеток до конца не изучен ни учеными, ни медиками. Исследования продолжаются. Одни специалисты считают, что на это влияет экологическая ситуация, на которую реагирует организм. Другие утверждают, что причина кроется в «поведении» нуклеопротеидной структуры ядра клетки, содержащей основную часть наследственной информации.
Несколько лет назад ученые обнаружили аномальную хромосому в костном мозге, названную филадельфийской. Ее «поведение» может привести к серьезным заболеваниям. Исследования показали, что эта хромосома не наследуется, а приобретается в течение жизни. Мутация может произойти по различным причинам, включая:
- синдром «Дауна»;
- синдром «Блума»;
- анемию.
Существуют и внешние факторы, способствующие мутациям:
- химическое отравление и работа с химикатами;
- алкоголь и курение;
- генетические отклонения;
- недостаточное, не обогащенное витаминами питание;
- химио- и радиотерапия;
- ВИЧ и СПИД.
Простыми словами, клетка мутирует под воздействием внешней среды. Это приводит к сбоям в программе ее жизнедеятельности: процесс деления ускоряется, клетки перестают отмирать и обновляться, действуя как будто они единственные в организме. Опухоль начинает вырабатывать вещества, выгодные ей, отравляя и поглощая органы. Поэтому выражение «раковая опухоль» стало распространенным.
Врачи также подчеркивают важность наследственности, хотя эта тема еще не до конца изучена. Прошлые поколения не обследовались, но для современных людей такие исследования становятся более реальными.
Анализы при диагностике лейкоза
Если врач подозревает лейкемию, он назначит пациенту лабораторные анализы для точного определения вида и формы заболевания. Ранняя диагностика значительно повышает шансы на успешное лечение.
Кровь на общий анализ
При этом заболевании крови наблюдается резкое снижение количества эритроцитов и увеличение скорости их оседания.
Уровень ретикулацитов в крови снижается до 10–30% от нормы. Количество лейкоцитов варьируется в зависимости от формы и стадии онкологии.
При общем анализе крови на ранних стадиях лейкоза анемия может не проявляться, но по мере прогрессирования болезни она становится выраженной.
Показатели, указывающие на наличие лейкоза:
- Превышение нормы скорости оседания эритроцитов (СОЭ);
- Уровень лейкоцитов может значительно превышать норму или быть ниже её (в зависимости от стадии и типа заболевания). Лейкоцитоз обычно сопровождается значительным увеличением лейкоцитов, а лейкопения может указывать на острую форму лейкоза. Изменения в показателях лейкоцитов характерны для всех форм заболевания;
- Присутствие лейкоцитов разного размера указывает на анизоцитоз;
- Низкий уровень тромбоцитов может быть незначительным на ранних стадиях, но с развитием болезни он обязательно ухудшается;
- Количество эритроцитов ниже нормы. При прогрессировании болезни их уровень может достигать 1,0–1,5 х 10^2 л. Эритроциты обеспечивают клеточное дыхание, доставляя кислород и выводя углекислый газ;
- Уровень ретикулоцитов может снижаться до 30%. Эти клетки являются предшественниками эритроцитов;
- Анемия может не проявляться на ранних стадиях, но с развитием патологии показатели гемоглобина могут снижаться до 20 г/л, что требует внимания специалиста, особенно при отсутствии других причин для анемии (например, после операций или серьезной кровопотери);
- В крови отсутствуют базофилы и эозинофилы.
Анализ крови проводится одинаково для всех возрастов. У детей чаще встречается лимфобластный острый лейкоз, а у взрослых — миелобластный. Хроническая форма заболевания более характерна для взрослых.
Кровь на биохимию
При лейкемии в сыворотке крови пациента наблюдается понижение уровня фиброгена, глюкозы и альбумина, в то время как уровень мочевины, билирубина, АСТ, ЛДГ и гамма-глобулина превышает норму.
Вспомогательные анализы
Анализ мочи позволяет выявить патологии почек и печени на ранней стадии. Его проведение обязательно для назначения правильного лечения.
При диагностике онкологических заболеваний крови также проводят исследование костного мозга на клеточном уровне. При лейкозе плотность клеток значительно снижается.
В качестве дополнительных исследований часто используются пункция спинного мозга, томография, УЗИ и рентген грудной клетки.
Клинические симптомы лейкоза у взрослых
У взрослых клинические симптомы лейкоза значительно различаются. Проявления болезни зависят от обмена веществ, вторичной патологии и осложнений со стороны внутренних органов.
Особенности течения лейкоза у взрослых:
- Латентный (скрытый) – отсутствие клинических проявлений, незначительное превышение лейкоцитов над нормой;
- Стадия выраженных симптомов – количество патологических клеток значительно увеличивается.
Лейкозы классифицируются по типу возникновения:
- Инфекционно-токсические – возникают при воспалительных процессах в легких и почках;
- Анемические – проявляются бледностью кожи, анализ крови показывает снижение эритроцитов и гемоглобина;
- Геморрагические – выраженные кровоизлияния на коже после инъекций, маточные кровотечения, сильная кровоточивость десен.
У детей выделяют два периода стартовой стадии лейкоза:
- Отсутствие жалоб;
- Многочисленные симптомы при нормальных показателях крови.
Для диагностики лейкоза необходимо провести анализы крови. На поликлиническом этапе осмотром занимается врач-онколог, который назначает биохимические и клинические анализы. При наличии патологий пациента направляют в стационар. В гематологическом отделении назначают специфичные исследования:
- Биопсия костного мозга;
- Молекулярно-генетическое типирование;
- Гистологический анализ пораженной ткани;
- Полимеразная цепная реакция для выявления вируса.
Анализы крови не являются основным методом диагностики лейкоза, но помогают заподозрить заболевание на ранних стадиях и подтвердить его другими клинико-инструментальными методами.
Существуют две клинические формы болезни:
- Хронический миелолейкоз;
- Хронический лимфолейкоз.
Эти формы требуют дифференциальной диагностики. Миелолейкоз чаще встречается у молодых людей и детей, тогда как лимфолейкоз чаще наблюдается у взрослых и может передаваться по мужской линии. Первичный симптом – увеличение лимфоузлов в паху, подмышках и шее, а также потеря веса и поносы.
Острый лейкоз характеризуется периодами обострения и ремиссии. Клиническая картина проходит несколько стадий, и длительность промежуточных этапов зависит от качества лечения и состояния иммунной системы. Острый лимфобластный лейкоз у взрослых быстро приводит к снижению иммунитета.
Промиелоцитарный лейкоз проявляется геморрагическими изменениями. Злокачественная форма болезни приводит к кровоизлияниям в головной мозг, образованию язвенно-некротических очагов и увеличению лимфатических узлов. Анализы крови показывают около 90% лимфобластов среди форменных элементов.
Острые моноцитарный, миелоцитарный и монобластный лейкозы характеризуются образованием язвенно-некротических очагов в внутренних органах. Сочетанная гепатоспленомегалия ухудшает течение заболевания, что может привести к полиорганной недостаточности.
Симптомы лейкоза у детей и взрослых различаются, создавая уникальную «возрастную» картину гиперпролиферации лейкоцитов.
Симптомы заболевания
На начальных стадиях лейкемия не имеет специфичных симптомов, и многие ранние признаки схожи с симптомами других заболеваний, таких как болезнь Стилла:
- Склонность к частым простудам (часто объясняется понижением иммунитета или погодными условиями);
- Повышенное потоотделение, особенно ночью (связывается с неврологическими нарушениями);
- Болезненные ощущения в суставах и костях;
- Увеличение лимфатических узлов;
- Постоянные колебания температуры тела;
- Серость кожи;
- Слабость, общее недомогание, сонливость;
- Замедленная регенерация тканей.
Эти признаки должны побудить вас обратиться к гематологу для подтверждения или исключения лейкемии.
На поздних стадиях заболевания могут появляться следующие симптомы:
- Сильная головная боль;
- Желтушность кожи и белков глаз;
- Потеря зрения;
- Проблемы с дыханием, возможна пневмония;
- Тошнота и рвота;
- Усиливающаяся боль в костях и суставах;
- Частичное или полное онемение лица;
- Ухудшение работы сердца, особенно у пожилых пациентов.
На более поздних стадиях может развиться гипохромная анемия. Сосуды становятся хрупкими, что приводит к легким повреждениям, кровоизлияниям под кожу и внутренним кровоизлияниям. У женщин могут наблюдаться обильные менструации.
Одним из тяжелых проявлений лейкемии является язвенно-некротическое осложнение, сопровождающееся тяжелой формой ангины.
Подробнее о симптомах лейкоза.
Причины рака крови
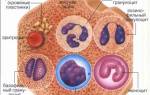
Кровь состоит из нескольких основных клеток, каждая из которых выполняет свою функцию. Эритроциты переносят кислород к тканям, тромбоциты помогают закрывать раны, а лейкоциты защищают организм от инфекций.
Клетки крови образуются в костном мозге и на ранних стадиях более уязвимы к внешним факторам. Любая клетка может мутировать и стать раковой, что приводит к бесконечному делению и размножению. Эти клетки имеют измененное строение и не выполняют свои функции должным образом.
Точные причины мутации клеток пока неизвестны, но предполагаются следующие факторы:
- Радиация и радиационный фон.
- Экологические условия.
- Химические вещества.
- Неправильное применение лекарств.
- Неправильное питание.
- Тяжелые заболевания, такие как ВИЧ.
- Ожирение.
- Курение и алкоголь.
Раковые клетки начинают мутировать в костном мозге, бесконечно делятся и забирают питательные вещества у здоровых клеток, выделяя при этом продукты жизнедеятельности. Когда их становится слишком много, они распространяются по крови в другие ткани организма. Рак крови чаще всего проявляется в виде лейкоза или лимфосаркомы, но правильное научное название — «гемобластоз», что означает опухоль, возникшую из-за мутации кроветворных клеток.
Гемобластозы, возникающие в костном мозге, называются лейкозом. Ранее это заболевание также называли лейкемией или белокровием, когда в крови наблюдается большое количество незрелых лейкоцитов. Если опухоль возникает вне костного мозга, ее называют гематосаркома. Существует также редкое заболевание лимфоцитома, при котором опухоль поражает зрелые лимфоциты. Рак крови или гемобластоз имеет неблагоприятный прогноз, так как раковые клетки могут поражать любые органы, включая костный мозг.
После начала метастазов злокачественные клетки распространяются на различные ткани и ведут себя по-разному, что усложняет лечение. Каждая клетка может по-разному реагировать на химиотерапию.
В чем отличие злокачественного рака крови от доброкачественного? Доброкачественные опухоли не метастазируют и часто протекают бессимптомно. Злокачественные клетки растут быстро и метастазируют еще быстрее.
Пересадка костного мозга
Метод относится к иммунотерапии и представляет собой пересадку костного мозга или его стволовых клеток. Такие операции проводятся только в передовых клиниках, которых немного, и к которым обращаются пациенты со всего мира. Для пересадки обычно используют биологический материал близкого родственника, но иногда донорами становятся и посторонние люди.
Важно!
Клиники предлагают онкологическим больным возможность иметь здоровое потомство после выздоровления. Это достигается за счет забора и хранения здоровых репродуктивных клеток. Однако такие операции стоят очень дорого.
Подготовка к сдаче крови
Состав крови может изменяться в ответ на внешние факторы, такие как физические нагрузки, стресс и питание.
Чтобы получить точные результаты при сдаче крови на анализ при лейкозе, следуйте этим простым рекомендациям:
- Сдавайте кровь утром, после последнего приема пищи должно пройти не менее 8 часов. Для общего анализа достаточно 6 часов голодания. Воду можно пить в любых количествах.
- Если вы проходите лечение и принимаете лекарства, прекратите их прием за две недели до анализа. Если это невозможно, сообщите об этом врачу.
- После любых процедур с использованием приборов или инструментов лучше подождать пару дней перед сдачей крови.
- Избегайте жирной пищи за два дня до анализа.
- Непосредственно перед сдачей крови постарайтесь успокоиться и провести в спокойном состоянии около 30 минут.
- Курящим пациентам рекомендуется воздержаться от курения хотя бы за час до анализа.