Прогноз при хроническомлимфолейкозе
-
Полная ремиссия – отсутствие симптомов интоксикации, нормальные размеры лимфатических узлов, селезёнки и печени, уровень гемоглобина выше 100 г/л, нейтрофилов более 1,5×10^9/л, тромбоцитов более 100×10^9/л. Также необходима нормальная миелограмма (количество лимфоидной ткани в биоптате не превышает 30%) и длительность состояния не менее двух месяцев.
-
Частичная ремиссия – состояние, продолжающееся не менее двух месяцев, при котором количество лимфоцитов в общем анализе крови снижается на 50%. Размеры селезёнки и лимфатических узлов также должны уменьшиться вдвое. Показатели гемоглобина, нейтрофилов и тромбоцитов должны соответствовать таковым при полной ремиссии или увеличиться на 50% по сравнению с анализом до начала лечения.
-
Прогрессирование болезни – отсутствие улучшения после лечения, ухудшение общего состояния пациента, увеличение тяжести симптомов и появление новых симптомов, а также переход болезни в более агрессивную форму.
-
Стабильное течение заболевания – состояние, при котором не наблюдается ни улучшения, ни ухудшения состояния пациента.
Клетки-лимфоциты: строение, функции, виды, где и как образуются.
Виды лимфоцитов
| Название | Функции |
|---|---|
| B-лимфоциты | Синтезируют антитела, связывающиеся с антигенами (чуждыми частицами) и запускающие иммунный ответ. Активацией B-лимфоцитов занимаются T-лимфоциты. После активации B-лимфоциты трансформируются: * в плазматические клетки, выделяющие антитела для иммунного ответа; * в B-клетки памяти, которые сохраняются в организме и быстро реагируют на повторное проникновение антигена. |
| T-лимфоциты | Виды и функции T-лимфоцитов: * T-киллеры уничтожают поврежденные клетки организма: зараженные вирусами, бактериями и опухолевые клетки. Они играют ключевую роль в противовирусном иммунитете. * T-хелперы активируют клетки, участвующие в иммунном ответе: B-лимфоциты, T-киллеры, моноциты и NK-киллеры. * T-супрессоры подавляют функции T-хелперов, регулируя силу и продолжительность иммунного ответа. |
| NK-клетки | Эти лимфоциты, известные как естественные киллеры, уничтожают поврежденные клетки, которые не могут быть ликвидированы T-киллерами. Чаще всего это опухолевые клетки и клетки, пораженные некоторыми вирусами. |
Образование лимфоцитов в организме
Стадии образования лимфоцитов
- Кроветворение начинается с мультипотентной стволовой клетки, которая может стать предшественницей любой клетки крови: эритроцита, тромбоцита или любого вида лейкоцитов.
- Для образования новых лимфоцитов стволовая клетка трансформируется в клетку-предшественницу лимфопоэза, из которой формируются только лимфоидные клетки.
- В процессе деления эта клетка превращается в лимфобласт, а затем — в пролимфоцит.
- Пролимфоцит может трансформироваться в NK-клетку или в «малый лимфоцит», который является предшественником T- и B-лимфоцитов.
- Под воздействием T-лимфоцитов B-лимфоциты превращаются в плазматические клетки и начинают выделять антитела.
| Центральные лимфоидные органы | |
| Орган | Описание |
| Красный костный мозг | В красном костном мозге происходят начальные этапы созревания лимфоцитов. У детей этот орган заполняет все кости, у взрослых часть превращается в жировую ткань и сосредоточена в позвонках, ребрах, костях таза, черепа и концах длинных костей. Молодые лимфоциты находятся в периферической части красного костного мозга и, по мере созревания, перемещаются к центру. Затем они выходят в кровоток и мигрируют в периферические лимфоидные органы для дальнейшего дозревания. |
| Тимус (вилочковая железа) | В тимусе происходят начальные этапы созревания T-лимфоцитов, особенно активно в раннем детском возрасте. Тимус состоит из центральной части и коры, где находятся Т-лимфоциты. По мере созревания они углубляются и выходят в кровоток, мигрируя в периферические лимфоидные органы. В подростковом возрасте тимус начинает атрофироваться. |
| Периферические лимфоидные органы | |
| Орган | Описание |
| Селезенка | В селезенке выделяют красную и белую пульпу. В белой пульпе дозревают T- и B-лимфоциты, мигрирующие из тимуса и красного костного мозга. При поражении красного костного мозга селезенка может выполнять его функции. |
| Лимфатические узлы | Лимфатические узлы распределены по всему организму и функционируют как единый орган. В них происходит дозревание T- и B-лимфоцитов. Активность лимфатических узлов максимальна в возрасте 4-8 лет, формирование завершается в 13-15 лет, а в 20-30 лет начинается постепенная атрофия. |
| Скопления лимфатической ткани в кишечнике | Выполняют функции, аналогичные лимфатическим узлам. |
Профилактика Острого лимфобластарного лейкоза:
Профилактика
Дозу 24 Гр на голову назначают на 3 недели, по 1,5 Гр за сеанс с двух латеральных полей.
Одну из двух инъекций метотрексата, вводимого 2 раза в неделю в спинномозговой канал, целесообразно делать в субботу, когда обычно нет лучевой терапии. Вторую инъекцию проводят в один из первых дней недели после сеанса облучения головы. В день эндолюмбального введения метотрексата пациент остается в стационаре.
В период профилактики нейролейкемии с использованием облучения и введения метотрексата и цитозара пациенты принимают внутрь 6-меркаптопурин ежедневно в дозе 25 мг/м² и циклофосфамид в дозе 100 мг/м² 1 раз в неделю.
После завершения профилактики нейролейкемии выполняют пункцию костного мозга. Если рецидив не обнаружен, начинается поддерживающая терапия.
Второй метод профилактики нейролейкемии включает эндолюмбальное введение метотрексата и цитозара с интервалом 3-4 дня. При плохой переносимости препараты вводят 1 раз в неделю.
Оба метода профилактики нейролейкемии надежны и позволяют избежать поддерживающих интралюмбальных введений метотрексата.
Непрерывное поддерживающее лечение в период улучшения острых лимфобластного и недифференцируемого лейкозов у детей проводится амбулаторно в течение 5 лет до полного выздоровления. Лечение начинается сразу после достижения полного улучшения или после курсов, закрепляющих достигнутый результат.
Дети получают непрерывное лечение тремя препаратами по следующей схеме: 6-меркаптопурин внутрь ежедневно; метотрексат внутрь на 6-й день недели; циклофосфамид внутрь на 7-й день недели. В эти дни 6-меркаптопурин не отменяется.
Для «группы риска» в период непрерывного поддерживающего лечения каждые 1,5-2 месяца проводится курс СО АР. Во время этого курса в течение недели поддерживающее лечение тремя препаратами отменяется, а затем в течение недели проводится в половинных дозах. После этого лечение продолжается полными дозами.
Условия проведения непрерывного лечения:
- Анализ крови с определением тромбоцитов и ретикулоцитов 1 раз в неделю.
- При снижении уровня лейкоцитов до 1-2 Ч 10³ (1000-2000) в 1 мкл врач снижает дозу цитостатических препаратов вдвое. При повышении уровня лейкоцитов выше 2,5 Ч 10³ (2500) в 1 мкл восстанавливают прежнюю дозу.
- Лечение прерывают при падении уровня лейкоцитов ниже 1000 в 1 мкл, значительном повышении температуры, стоматите или диарее.
- Пункцию костного мозга в первый год улучшения проводят 1 раз в месяц; на 2-5-м году улучшения — 1 раз в 3 месяца.
Лечение острого лимфобластного лейкоза усиливается при Т-клеточной природе заболевания. По программе американских педиатров-онкологов для устранения проявлений болезни при Т-лимфобластном остром лейкозе начинают с внутривенного введения циклофосфана по 1200 мг/м² в 1-й день лечения или между 2-м и 5-м днем (при уровне лейкоцитов более 5 Ч 10⁴ (50 000) в 1 мкл и значительной органомегалии). В таких случаях назначают аллопуринол из-за высокого уровня мочевой кислоты в сыворотке и опасности мочекислого диатеза. С 3-4-го дня (или в 1-й день, если введение циклофосфана отсрочено) еженедельно вводят винкристин в течение 4 недель, а также применяют преднизолон и рубомицин в соответствии с схемой лечения острого лимфобластного лейкоза.
При достижении ремиссии проводится курс консолидации, включающий 5-дневное непрерывное введение цитозара по 100 мг/(м²/сут.) и прием тиогуанина (или 6-меркаптопурина) по 50 мг/м² каждые 12 часов в течение 5 дней введения цитозара. Проводят 3 курса лечения цитозаром и тиогуанином (6-меркаптопурином) с интервалом 14 дней.
Затем в течение 7-14 дней внутривенно капельно вводят L-asparaginase по 200-300 ЕД/кг. При высоком уровне лейкоцитов и большой массе опухолевых лимфатических узлов (спленомегалии или гепатомегалии) терапию проводят с большим количеством жидкости, щелочным питьем и аллопуринолом для профилактики мочекислого диатеза.
Если при Т-клеточном остром лейкозе в средостении обнаруживаются увеличенные лимфатические узлы, плохо реагирующие на химиотерапию, рекомендуется локальное облучение этой области в дозе 30 Гр. Локальное облучение также целесообразно при значительном увеличении лимфатических узлов в других областях.
Лечение в период улучшения при Т-клеточном лейкозе должно быть усилено: наряду с непрерывной терапией 6-меркаптопурином, метотрексатом и циклофосфаном.
Клинические проявления и стадии заболевания
Заболевание может развиваться быстро или долго не проявляться. В случае остро-лимфобластного лейкоза (ОЛЛ) оно прогрессирует стремительно: за 7-10 дней количество патологических клеток может удвоиться из-за активной пролиферации.
Синдромы заболевания можно разделить на пять групп:
- Анемический – проявляется общей слабостью, учащенным сердцебиением, бледностью кожи и головокружением.
- Интоксикационный – включает лихорадку, резкую потерю веса, быструю утомляемость и слабость. Повышение температуры может быть связано с вирусной инфекцией или основным заболеванием.
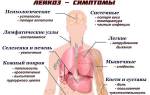
- Гиперпластический – характеризуется увеличением лимфоузлов, селезенки и печени. Увеличение внутренних органов может вызывать боли в животе, а также ломящие боли в костях и суставах при увеличении объема костного мозга.
- Геморрагический – проявляется экхимозами и петехиями на коже и слизистых. Даже при незначительных травмах возникают обширные подкожные кровоизлияния. Часто наблюдаются носовые кровотечения, кровоточивость десен и длительное заживление ран. Причиной являются тромбозы сосудов и тромбоцитопения.
- Инфекционный – возникает при иммунных нарушениях из-за инфицирования царапин и ран, а также может развиваться вирусная, бактериальная или грибковая инфекция.
Увеличение лимфоузлов может ухудшать дыхательную функцию из-за уменьшения объема легочной ткани, что чаще наблюдается при Т-клеточном лейкозе.
Усталость и общая слабость – одни из симптомов лимфобластного лейкоза. При поражении центральной нервной системы могут возникать симптомы повышенного внутричерепного давления: головные боли, тошнота и рвота. У некоторых мальчиков может наблюдаться инфильтрат в яичках. На слизистых и коже появляются лейкемиды. В некоторых случаях возможны нарушения функции почек, перикардиты и поражения кишечника.
По симптоматическим проявлениям различают следующие стадии лимфобластного лейкоза:
- начальная;
- разгар;
- ремиссия;
- терминальная.
Начальная стадия длится от 1 до 3 месяцев и характеризуется неспецифической клинической картиной: общей слабостью, повышенной утомляемостью, вялостью, апатией, потерей веса и бледностью кожи, а также незначительным повышением температуры. Возможны боли в голове, суставах и животе. В разгар заболевания проявляются все перечисленные синдромы. В период ремиссии симптомы затихают. Терминальный период характеризуется резким ухудшением состояния пациента и может закончиться летальным исходом.
Условия для олл-ин
При обсуждении концепции All-in можно выделить несколько ключевых факторов.
Топовая комбинация (натс)
Если оппоненты неопытные или слишком агрессивные, можно заработать, не рискуя потерять все фишки.
С сильной комбинацией можно смело выдавливать других участников из раздачи.
Блеф и полублеф
Во втором случае игрок имеет дро и надеется завершить его на терне и ривере, чтобы выйти из раздачи с самой сильной рукой. В этой ситуации шансы 50/50. Даже если оппоненты не скинут после all-in, у него есть шанс выиграть благодаря дро.
Малый стек
Таким образом, игрок получает возможность значительно увеличить свой стек, не теряя много на блайндах. Эта стратегия называется push or fold.
Для успешного олл-ина важно занимать выгодную позицию. Идеальным вариантом является последняя позиция за столом. Находясь на поздней позиции, можно анализировать действия оппонентов, которые делают свои ходы до вас.
Если большинство игроков фолдит или колирует большой блайнд, скорее всего, у них нет сильных комбинаций, и они ждут флопа. В этом случае можно рискнуть и пойти all-in, чтобы выбить их из раздачи. Однако если кто-то уже сделал олл-ин до вас, лучше фолдить.
Олл-ин на ранних позициях обычно свидетельствует о 100-процентном блефе или наличии очень сильной комбинации (например, КК или АА).
В онлайн-покере также существует понятие авто-олл-ин. Это действие происходит автоматически, если стек игрока равен большому блайнду или меньше. Однако автоматическое действие срабатывает только в позиции малого или большого блайнда.
Другие заболевания из группы Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм:
| B12-дефицитная анемия |
| Анемии, связанные с нарушением синтеза и утилизации порфиринов |
| Анемии, обусловленные нарушением структуры глобиновых цепей |
| Анемии с патологически нестабильными гемоглобинами |
| Анемия Фанкони |
| Анемия, вызванная свинцовым отравлением |
| Апластическая анемия |
| Аутоиммунная гемолитическая анемия |
| Аутоиммунная гемолитическая анемия с неполными тепловыми агглютининами |
| Аутоиммунная гемолитическая анемия с полными холодовыми агглютининами |
| Аутоиммунная гемолитическая анемия с тепловыми гемолизинами |
| Болезни тяжелых цепей |
| Болезнь Верльгофа |
| Болезнь Виллебранда |
| Болезнь Ди Гульельмо |
| Болезнь Кристмаса |
| Болезнь Маркиафавы-Микели |
| Болезнь Рандю — Ослера |
| Болезнь тяжелых альфа-цепей |
| Болезнь тяжелых гамма-цепей |
| Болезнь Шенлейн — Геноха |
| Внекостномозговые поражения |
| Волосатоклеточный лейкоз |
| Гемобластозы |
| Гемолитико-уремический синдром |
| Гемолитическая анемия, связанная с дефицитом витамина Е |
| Гемолитическая анемия, вызванная дефицитом глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ) |
| Гемолитическая болезнь плода и новорожденного |
| Гемолитические анемии, связанные с механическим повреждением эритроцитов |
| Геморрагическая болезнь новорожденных |
| Злокачественный гистиоцитоз |
| Гистологическая классификация лимфогранулематоза |
| ДВС-синдром |
| Дефицит К-витаминзависимых факторов |
| Дефицит фактора I |
| Дефицит фактора II |
| Дефицит фактора V |
| Дефицит фактора VII |
| Дефицит фактора XI |
| Дефицит фактора XII |
| Дефицит фактора XIII |
| Железодефицитная анемия |
| Закономерности опухолевой прогрессии |
| Иммунные гемолитические анемии |
| Клоповое происхождение гемобластозов |
| Лейкопении и агранулоцитозы |
| Лимфосаркомы |
| Лимфоцитома кожи (болезнь Цезари) |
| Лимфоцитома лимфатического узла |
| Лимфоцитома селезенки |
| Лучевая болезнь |
| Маршевая гемоглобинурия |
| Мастоцитоз (тучноклеточный лейкоз) |
| Мегакариобластный лейкоз |
| Механизм угнетения нормального кроветворения при гемобластозах |
| Механическая желтуха |
| Миелоидная саркома (хлорома, гранулоцитарная саркома) |
| Миеломная болезнь |
| Миелофиброз |
| Нарушения коагуляционного гемостаза |
| Наследственная a-fi-липопротеинемия |
| Наследственная копропорфирия |
| Наследственная мегалобластная анемия при синдроме Леш — Найана |
| Наследственные гемолитические анемии, вызванные нарушением активности ферментов эритроцитов |
| Наследственный дефицит активности лецитин-холестерин-ацилтрансферазы |
| Наследственный дефицит фактора X |
| Наследственный микросфероцитоз |
| Наследственный пиропойкилоцитоз |
| Наследственный стоматоцитоз |
| Наследственный сфероцитоз (болезнь Минковского-Шоффара) |
| Наследственный эллиптоцитоз |
| Острая перемежающаяся порфирия |
| Острая постгеморрагическая анемия |
| Острые лимфобластные лейкозы |
| Острый лимфобластный лейкоз |
| Острый малопроцентный лейкоз |
| Острый мегакариобластный лейкоз |
| Острый монобластный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый эритромиелоз (эритролейкоз, болезнь Ди Гульельмо) |
| Отдельные формы лейкозов |
| Пароксизмальная холодовая гемоглобинурия |
| Пароксизмальная ночная гемоглобинурия (болезнь Маркьяфавы-Микели) |
| Парциальная красноклеточная аплазия |
| Патологическая анатомия поражения оболочек |
| Плазмоклеточный острый лейкоз |
| Полиорганная недостаточность |
| Поражение нервной системы |
| Порфирии |
| Принципы разделения злокачественных и доброкачественных опухолей крови |
| Приобретенные геморрагические коагулопатии |
| Причины гемобластозов |
| Пролимфоцитарный лейкоз |
| Ретикулез (ретикулогистиоцитоз, нелипидный ретикулоэндотелиоз, болезнь Абта-Леттерера-Сиве) |
| Серповидно-клеточная анемия |
| Синдром Дайемонда — Блекфана |
| Сублейкемический миелоз |
| Т-клеточный лейкоз-лимфома взрослых |
| Талассемия |
| Тромбофилии, связанные с дефицитом антитромбина III |
| Тромбоцитопатии |
| Тромбоцитопении |
| Фолиеводефицитная анемия |
| Хроническая лучевая болезнь |
| Хронический лимфолейкоз |
| Хронический лимфоцитарный лейкоз |
| Хронический мегакариоцитарный лейкоз |
| Хронический миелоидный лейкоз |
| Хронический моноцитарный лейкоз |
| Хронический эритромиелоз |
| Цитостатическая болезнь |
| Энтеропатии и кишечный дисбактериоз |
| Эритремия |
| Эритремия (истинная полицитемия, эритроцитоз, болезнь Вакеза) |
| Эритропоэтическая копропорфирия |
| Эритропоэтическая протопорфирия |
| Эритропоэтические уропорфирии |
| Ювенильный миеломоноцитарный лейкоз |
Лечение лимфолейкоза острого
При грамотном лечении лимфолейкоз у детей обычно излечивается полностью.
В процессе лечения острого лимфолейкоза важно соблюдать определенные принципы. Один из них — широкий спектр воздействия, при котором используются химиопрепараты с различными механизмами действия. Также важна адекватная дозировка: резкое снижение дозы может привести к рецидиву, а чрезмерное увеличение — к повышенному риску осложнений.
Врач должен придерживаться принципа этапности и преемственности при назначении препаратов.
Однако главным принципом лечения острого лимфолейкоза является непрерывность терапии от начала до полного выздоровления. Рецидивы заболевания значительно снижают шансы на полное выздоровление. Обычно при рецидивах применяются несколько коротких курсов химиотерапии в высоких дозах.
Медицинские статьи
Офтальмология — одна из самых динамично развивающихся областей медицины. Каждый год появляются технологии и процедуры, которые еще 5–10 лет назад казались недостижимыми. Например, в начале XXI века лечение возрастной дальнозоркости было невозможно. Пожилые пациенты могли рассчитывать лишь на…
Саркомы составляют почти 5% всех злокачественных опухолей. Они отличаются высокой агрессивностью, быстрым гематогенным распространением и склонностью к рецидивам после лечения. Некоторые саркомы могут развиваться годами, не проявляя себя…
Вирусы могут не только находиться в воздухе, но и оседать на поручнях, сиденьях и других поверхностях, сохраняя активность. Поэтому в общественных местах желательно не только избегать общения с окружающими, но и…
Вернуть хорошее зрение и навсегда распрощаться с очками и контактными линзами — мечта многих. Теперь это можно сделать быстро и безопасно благодаря новой бесконтактной методике лазерной коррекции зрения Фемто-ЛАСИК.
Эпидемиология
В-клеточный лимфобластный лейкоз составляет 80—85% всех случаев острых лимфобластных лейкозов (ОЛЛ), тогда как Т-клеточный — 15—20%. Пик заболеваемости В-клеточным ОЛЛ наблюдается в возрасте около трёх лет, что совпадает с максимальной активностью производства В-клеток в костном мозге. Второй, менее выраженный, пик заболеваемости приходится на людей старше 60 лет. Для Т-клеточного ОЛЛ критическим является возраст около 15 лет, когда тимус достигает максимального размера. Мужчины чаще страдают от острых лимфобластных лейкозов, чем женщины; соотношение заболевших при Т-клеточном ОЛЛ составляет примерно 2:1. Вероятность развития ОЛЛ у детей до 15 лет составляет 1:2000.
Диагностика
При остром лимфобластном лейкозе (ОЛЛ) в клиническом анализе крови наблюдаются изменения: понижен уровень эритроцитов и тромбоцитов, появляются бластные клетки. Высокий лейкоцитоз возможен, но не всегда присутствует. Диагноз можно установить только при исследовании образца костного мозга, для чего необходима костномозговая пункция.
Морфологическое исследование подтверждает диагноз «острый лимфобластный лейкоз» при наличии более 25% бластных клеток в костном мозге. В противном случае может идти речь о лимфобластной лимфоме. Также проводятся дополнительные исследования: цитохимическое (окрашивание клеток для определения их природы), цитогенетическое (изучение хромосом в лейкемических клетках) и иммунофенотипирование (анализ белков на поверхности клеток).
Важно не только отличить ОЛЛ от острого миелоидного лейкоза, но и определить его конкретный вариант, так как это влияет на терапию и прогноз. ОЛЛ может быть B-клеточным (около 80% случаев) или T-клеточным, в зависимости от типа лейкемических клеток.
Среди B- и T-клеточных лейкозов выделяют несколько вариантов в зависимости от «степени зрелости» бластных клеток. Установление этих вариантов в ходе иммунофенотипирования важно для выбора стратегии лечения. Генетические особенности опухолевых клеток также становятся все более значимыми для определения терапии.
При диагностике ОЛЛ необходимо исследовать состояние центральной нервной системы. Анализ спинномозговой жидкости (ликвора) позволяет выявить возможное поражение ЦНС – нейролейкемию. Образец ликвора получают при пункции спинномозгового канала.
Дополнительные диагностические процедуры, такие как компьютерная томография (КТ) и ультразвуковое исследование (УЗИ), могут быть использованы для оценки состояния лимфоузлов и внутренних органов.
Диагностические исследования помогают определить группу риска для каждого пациента, что влияет на прогноз и план лечения. Группы риска включают стандартный и высокий риск. Критерии отнесения к группе риска:
- Возраст пациента: менее благоприятным считается возраст до 1 года или старше 10 лет.
- Количество лейкоцитов: риск увеличивается при высоком лейкоцитозе на момент диагноза.
- T-клеточный ОЛЛ у детей связан с более высоким риском по сравнению с B-клеточным.
- Хромосомные аномалии в лейкемических клетках, такие как филадельфийская хромосома (транслокация t(9;22)), требуют дополнительных таргетных препаратов. Транслокация t(4;11) часто требует трансплантации костного мозга, тогда как t(12;21) обычно связана с хорошим прогнозом.
- Распространение ОЛЛ в другие органы, например, нейролейкемия, увеличивает риск.
- Ранний или повторный рецидив лейкоза также значительно повышает риск.
Online-консультации врачей
| Консультация неонатолога |
| Консультация гастроэнтеролога |
| Консультация детского невролога |
| Консультация иммунолога |
| Консультация специалиста по лечению за рубежом |
| Консультация врача УЗИ |
| Консультация ортопеда-травматолога |
| Консультация пластического хирурга |
| Консультация офтальмолога |
| Консультация оториноларинголога |
| Консультация сурдолога |
| Консультация генетика |
| Консультация специалиста по лечению стволовыми клетками |
| Консультация детского психолога |
| Консультация дерматолога |