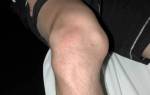
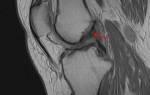
Препателлярный бурсит, также известный как колено горничной или колено плотника, представляет собой воспаление бурсы — заполненного жидкостью мешка, который снижает трение между близко расположенными поверхностями. Препателлярная бурса находится между кожей и надколенником. Воспаление может быть инфекционным (30%) или неинфекционным (70%).
Причинами препателлярного бурсита могут быть прямое падение на коленную чашечку, острая травма, повторные удары или трение коленом. Также его могут вызывать инфекции и воспалительные заболевания, такие как подагра, сифилис, туберкулез или ревматоидный артрит. Часто бурсит возникает у людей, работающих в условиях, требующих длительного пребывания на коленях, например, у садоводов и механиков.
Клинически значимая анатомия
Надколенник — треугольная кость, расположенная спереди коленного сустава. При сгибании или разгибании колена он скользит в межмыщелковой борозде бедренной кости. Сухожилие надколенника — плотная структура, соединяющая его нижнюю часть с большеберцовой костью. Верхняя часть надколенника связана с четырехглавой мышцей, которая отвечает за разгибание колена и поднимает надколенник. Бурсы вокруг колена делятся на две группы: первая включает супрапателлярную, поверхностную и глубокую инфрапателлярные, а также препателлярную бурсы, расположенные вокруг надколенника; вторая группа состоит из бурсы гусиной лапки и подвздошно-большеберцовой бурсы, находящихся в других местах.
Эпидемиология
Препателлярный бурсит чаще встречается у мужчин, чем у женщин, и может развиваться в любом возрасте. 80% случаев наблюдаются у мужчин в возрасте от 40 до 60 лет. В 1/3 случаев бурсит имеет септический характер, в 2/3 — несептический. Инфекционный бурсит чаще встречается у детей, чем у взрослых. Его ежегодная частота составляет около 10 на 100 000. Вероятно, случаи препателлярного бурсита недооценены, так как большинство из них несептические, и только пациенты с тяжелыми формами требуют госпитализации.
Этиология
- Прямая травма или удар в передний отдел коленного сустава.
- Частые падения на колено.
- Причиной состояния может быть постоянное трение между кожей и надколенником. В результате удара повреждаются кровеносные сосуды, что приводит к воспалению и отеку бурсы. Нагноение гематомы встречается редко из-за ограниченного кровоснабжения тканей бурсы.
- Инфекция. При септическом препателлярном бурсите обычно происходит разрыв кожи над бурсой, что вызывает отек и боль в этой области. Это происходит, когда бактерия (например, S. Aureus, в 80% случаев) проникает через поврежденные мягкие ткани и начинает размножаться внутри бурсы. Инфицирование бурсы сопровождается болью, отеком, лихорадкой и лейкоцитозом.
- Сопутствующие воспалительные заболевания — ревматоидный артрит, подагра и другие.
Характеристика/Клиническая картина
- Боль.
- Отек.
- Гиперемия колена.
- Ограничение амплитуды движений коленного сустава.
- При инфекционном бурсите боль может сопровождаться лихорадкой и ознобом.
Диагностика
Диагностика бурсита включает сбор анамнеза (начало симптомов, характер боли в колене, влияние симптомов на образ жизни) и физическое обследование. Для исключения перелома или повреждения мягких тканей может потребоваться рентгенография, КТ или МРТ. Если есть сомнения в наличии инфекции в бурсе, проводят артроцентез. Эта процедура выполняется по трем причинам: (1) для уточнения диагноза, (2) для снятия давления в суставе и облегчения боли, (3) для введения лекарственного препарата.
Дифференциальная диагностика
Препателлярный бурсит часто путают с другими причинами боли в колене, такими как:
- Повреждение медиальной коллатеральной связки.
- Повреждение латеральной коллатеральной связки.
- Остеоартрит.
- Бурсит гусиной лапки.
- Повреждение задней крестообразной связки.
- Ревматоидный артрит.
- Разрыв сухожилия надколенника.
- Хондромаляция надколенника.
- Пателлофеморальный болевой синдром.
Физическое обследование
Физический осмотр включает оценку на наличие:
- гиперемии колена;
- эритемы;
- болезненности;
- отека;
- боли;
- амплитуды движений.
При ограничении амплитуды движений или отеке врач может рекомендовать удаление внутрисуставной жидкости, которую затем отправляют в лабораторию для проверки на инфекцию.
Общие тесты на инфекцию включают окрашивание по Граму, подсчет лейкоцитов (повышенное количество лейкоцитов в синовиальной жидкости указывает на воспаление) и определение уровня глюкозы (снижение уровня глюкозы также может свидетельствовать о воспалительном процессе). Окрашивание по Граму помогает выявить специфические возбудители, однако не все бактерии можно идентифицировать. Даже при отрицательном результате теста нельзя полностью исключить септический бурсит.
Лечение
Лечение препателлярного бурсита зависит от его причины и изменений в бурсе. Основная цель — контроль воспаления.
- В первые 72 часа после травмы или при первых признаках воспаления следует соблюдать режим RICE (покой, лед, компрессия, приподнятое положение конечности).
- Нестероидные противовоспалительные препараты могут облегчить боль. Местные средства также хороши для снижения побочных эффектов на желудочно-кишечный тракт. При септическом препателлярном бурсите применяют антибиотики для подавления воспаления.
- Инъекции кортикостероидов.
Хирургическое лечение
При неэффективности консервативного лечения хронического или посттравматического препателлярного бурсита эффективным методом является амбулаторная артроскопическая бурсэктомия под местной анестезией. Артроскопическое иссечение бурсы показывает лучшие результаты по сравнению с открытой операцией.
Физическая терапия
Для начального лечения препателлярного бурсита эффективен метод RICE (уровень доказательности 2a). «Фаза покоя» предполагает короткий период иммобилизации, который должен ограничиваться первыми днями после травмы. Покой снижает метаболические запросы поврежденных тканей и уменьшает приток крови. Применение льда приводит к локальному снижению температуры, сужению сосудов и уменьшению кровотечения. Холод также снижает болевой синдром, повышая порог раздражения нервных окончаний. Лед не следует оставлять на коже слишком долго — не более 20 минут за один раз с интервалом 30-60 минут. Компрессия уменьшает внутримышечный кровоток и отек, а возвышенное положение конечности снижает гидростатическое давление, что также помогает уменьшить количество интерстициальной жидкости и ограничить кровотечение. Однако эффективность метода RICE не была подтверждена в рандомизированных клинических исследованиях.
После стихания воспаления можно переходить к легким растяжкам и упражнениям для восстановления амплитуды движений и укрепления мышц, что снизит нагрузку на сухожилия и коленный сустав. Лечебная гимнастика включает упражнения на статическое сокращение четырехглавой мышцы бедра, которые пациент может выполнять дома 1-3 раза в день. Цель реабилитации — возобновление повседневной активности пациента.
Чтобы проверить эффективность упражнения, нужно положить пальцы на внутреннюю сторону четырехглавой мышцы; при выполнении упражнения должно ощущаться ее сокращение. Удерживайте сокращение в течение 5 секунд, повторяя упражнение 10 раз с максимальной силой. Важно, чтобы упражнение не вызывало боли.
Растяжка четырехглавой мышцы также полезна, так как уменьшает трение между кожей и сухожилием надколенника. Более гибкое сухожилие снижает трение. Физиотерапевт может помочь, используя методы электротерапии. Также важно объяснить пациентам роль наколенников в их профессиональной деятельности.
Профилактика
Для предотвращения препателлярного бурсита избегайте травм и перегрузок мышц. Перед тренировками обязательно проводите разминку. Если вы играете в волейбол, рекомендуется носить наколенники, которые минимизируют механическое воздействие на коленную чашечку при падении. Они также полезны при длительном пребывании на коленях в профессиональной деятельности. Важно выполнять упражнения для поддержания эластичности, силы и выносливости мышц ног.
Гемартроз, или кровоизлияние в полость сустава, — одна из самых распространенных спортивных травм. По статистике, почти каждый профессиональный спортсмен сталкивался с этой проблемой. Гемартроз может привести к временной нетрудоспособности, а при неблагоприятном течении травмы возможны серьезные последствия. Поэтому не игнорируйте кровоизлияние и не пытайтесь справиться с ним самостоятельно; запишитесь к травматологу через интернет-приемную или по телефону +7 (499) 519-32-56.
Почему возникает кровоизлияние в суставную полость?
Гемартроз — это кровоизлияние в суставную полость различного объема. Чаще всего поражаются коленные и плечевые суставы, реже — голеностопный и локтевой. Причиной гемартроза может стать любая травма, полученная в результате удара или падения. В спортивной практике гемартроз часто сопровождается разрывом менисков или вывихом сустава. При дорожно-транспортных происшествиях и природных катаклизмах он может сочетаться с внутрисуставными переломами.
Кровоизлияние также может возникнуть после операций на костно-суставном аппарате, особенно при удалении менисков, сшивании крестообразных связок или чрескостном остеосинтезе. В некоторых случаях, например, при гемофилии, дефиците витамина C или геморрагических диатезах, травма может произойти даже при минимальном воздействии.
Основные симптомы гемартроза
При небольшом объеме крови в суставной полости (менее 10-25 мл) симптомы могут быть минимальными или отсутствовать. Преобладают проявления основной травмы: легкая болезненность конечности и повреждение кожи. Пациент может свободно использовать конечность. При массивном гемартрозе наблюдаются следующие симптомы:
-
Интенсивные боли в суставе
Боль имеет распирающий или давящий характер и усиливается при нагрузке на пострадавшую конечность. Она возникает из-за растяжения суставной капсулы кровью. -
Внешние изменения конечности
При кровоизлиянии развивается отек сустава, который может увеличиваться в два раза по сравнению со здоровым. При ощупывании кожа становится напряженной и приобретает синюшный оттенок. Реже наблюдается повышение местной температуры в области колена. Также характерен признак флюктуации — при надавливании на сустав ощущается волнообразное движение жидкости. -
Ограничение подвижности конечности
Из-за сильной боли пациент держит ногу в вынужденном положении и не может наступать на поврежденную конечность. Сгибание и разгибание становятся невозможными.
Как ставится диагноз: нужна ли запись к врачу?
При длительном течении заболевания может развиться гнойный артрит — воспаление сустава, а также синовит — воспаление синовиальной оболочки. Чтобы предотвратить эти осложнения, необходимо записаться к врачу. Краткую консультацию можно получить по телефону, описав симптомы, но для полного обследования нужно посетить больницу.
Для подтверждения диагноза гемартроза применяются:
- рентгенография сустава;
- ультразвуковое исследование;
- КТ и МРТ;
- артроскопия;
- пункция содержимого коленного сустава.
Для оценки общего состояния пациента также могут быть назначены общий и биохимический анализ крови и мочи. При подозрении на заболевания кроветворной системы пациента направляют к гематологу, что может потребовать более длительной реабилитации.
Лечение гемартроза
Терапия травмы проводится в травматологическом отделении. При небольшом объеме крови в суставной полости конечность иммобилизируют с помощью гипсовой лонгетки. В первые два дня к колену прикладывают холодный компресс или пузырь со льдом, а ногу поднимают на подушках. Нагрузка должна быть минимальной; реабилитацию начинают через 2-3 недели после травмы.
Если объем жидкости в суставе превышает 25 мл, проводят пункцию. Процедуру выполняет врач-травматолог под местной анестезией для удаления жидкости и промывания суставной полости антисептиками и обезболивающими. Для уменьшения отечности могут использовать гидрокортизон или преднизолон. После пункции конечность также иммобилизуют с помощью лонгеты. Для профилактики инфекционных осложнений назначают системные антибиотики: Амоксилав, цефтриаксон, цефпиром.
Реабилитация и ЛФК при заболевании
Кровоизлияние в сустав — это серьезная травма, требующая длительного восстановления. В качестве вспомогательных методов врачи назначают массаж и физиотерапию:
- компрессы из лечебной глины;
- электрофорез с противовоспалительными средствами;
- электроимпульсную терапию;
- магнитную терапию;
- озонотерапию.
Ключевым этапом восстановления является лечебная физкультура (ЛФК). Она улучшает кровообращение и лимфатический отток в пораженной области, а также помогает восстановить мышечную массу. Упражнения можно выполнять как в группе под контролем специалиста, так и самостоятельно дома. Реабилитация занимает от 2 до 6 месяцев.
Профилактика недуга
Любую травму легче предотвратить, чем лечить. Существует профилактика гемартроза, которая помогает защитить сустав от повреждений:
- Используйте защитные наколенники во время занятий спортом.
- Носите обувь с нескользкой подошвой, чтобы избежать падений.
- Регулярные физические нагрузки укрепляют организм.
- Ежегодная консультация у врача помогает выявить недуги на ранних стадиях.
Если вас беспокоят боли или хруст в суставах, пройдите тест.
Препателлярный бурсит коленного сустава
Наиболее распространённой формой коленного бурсита является воспаление препателлярной сумки. Эта патология проявляется отёком передней поверхности коленного сустава. Прямой удар или падение могут повредить бурсу, что приводит к кровоизлиянию. В повреждённой бурсе можно прощупать небольшой шарик с жидкостью. Наличие крови вызывает воспалительную реакцию, приводящую к утолщению стенок бурсы, которое сохраняется даже после поглощения жидкости. В некоторых случаях на поверхности надколенника могут образоваться костные шипы — остеофиты, которые требуют удаления.
Бурсит может возникнуть из-за длительной работы на коленях, травмы или заболеваний, таких как подагра и ревматоидный артрит.
Бурса — это тонкий мешочек, заполненный жидкостью, который служит подушкой и смазкой между костью и окружающими мягкими тканями. При воспалении бурса утолщается и наполняется жидкостью. Симптомы бурсита могут включать боль и болезненные ощущения при движении в суставе.
В теле взрослого человека около 160 бурс, из которых 11 расположены вокруг коленного сустава. Любая бурса в колене может воспалиться, но две препателлярные сумки особенно восприимчивы.
Препателлярный бурсит может быть:
- Подкожный — бурса между кожей и надколенником.
- Поверхностный инфрапателлярный — бурса между кожей и бугристой поверхностью большеберцовой кости, чуть ниже надколенника.
Когда одно или обе сумки воспаляются, это называется препателлярным бурситом.
Анзериновый бурсит (бурсит гусиной лапки) встречается реже, чаще у людей среднего и пожилого возраста. Эта бурса расположена на медиальной поверхности голени в месте крепления сухожилий к берцовой кости. Воспаление этой бурсы обычно развивается как вторичное заболевание.
Септический бурсит коленного сустава возникает из-за инфекции. В дополнение к симптомам бурсита могут наблюдаться признаки инфекции, такие как плохое самочувствие, усталость и лихорадка. Заражённая бурса может заполниться гноем. Септический бурсит требует лечения антибиотиками для устранения инфекции и предотвращения её распространения.
Симптомы препателлярного бурсита включают отёк в области надколенника. Если бурсит вызван травмой, отёк и другие симптомы могут появиться в течение 24 часов. При мини-травмах симптомы развиваются медленнее, в течение нескольких дней или недель.
Основные симптомы препателлярного бурсита:
- Локализованный отёк. Воспалённая бурса увеличивается и наполняется жидкостью, что можно увидеть и прощупать. Опухоль может выглядеть значительно увеличенной.
- Чувствительность и боль. При бурсите колена могут возникать болевые ощущения, особенно при пальпации. Чем больше отёк, тем более чувствительным становится колено.
- Объём движения. Обычно бурсит не ограничивает подвижность, но в тяжёлых случаях может затруднять полное разгибание или сгибание.
- Теплота и покраснение кожи. Температура кожи над поражённой областью может быть выше, а кожа может приобретать розовый оттенок.
- Лихорадка и боль. Лихорадка, озноб или усталость в дополнение к другим симптомам могут указывать на септический бурсит, требующий медицинской помощи.
Некоторые люди с асептическим бурситом могут иметь припухлость без других симптомов. Болезненность, покраснение и тепло в колене характерны для септического бурсита.
Причины препателлярного бурсита:
- Предыдущие травмы колена, которые могут вызвать воспаление бурсы.
- Повторные положения стоя на коленях, что может привести к мини-травмам.
Возможные причины бурсита:
- Остеоартрит коленного сустава.
- Ревматоидный артрит.
- Подагра.
- Псевдоподагра.
Препателлярная бурса может воспалиться из-за других заболеваний, таких как артрит. В таких случаях лечение должно быть направлено на основное заболевание.
Заражение. Около 20% людей с коленным бурситом страдают от септического бурсита, который чаще встречается летом. Инфекция может возникнуть из-за пореза, укола или укуса насекомого. Люди с ослабленным иммунитетом более подвержены септическому бурситу.
Пациенты, перенёсшие бурсит, имеют повышенный риск рецидива. Устранение причин и факторов риска может снизить вероятность хронического препателлярного бурсита.
Диагностика
Врач должен исключить другие проблемы с коленными суставами, такие как артрит, подагра или опухоли, прежде чем поставить диагноз препателлярного бурсита. Если диагноз подтверждён, необходимо определить, является ли бурсит септическим или асептическим.
Процесс диагностики включает:
- Сбор анамнеза. Врач задаст вопросы о симптомах и их влиянии на жизнь пациента.
- Физикальное обследование. Врач осмотрит коленный сустав на наличие отёка и болезненности.
- Аспирация и лабораторные тесты. Удаление жидкости из бурсы позволяет облегчить давление и проверить наличие инфекции.
Лечение препателлярного бурсита
Основная цель лечения — контроль воспаления бурсы. Лечение может включать:
- Отдых. Избегайте действий, которые могут усугубить состояние.
- Холодный компресс. Применение холодного компресса на колено может уменьшить отёк.
- Иммобилизация. Эластичные повязки могут помочь контролировать отёк.
- НПВС. Противовоспалительные препараты могут уменьшить боль и воспаление.
- Другие лекарства. Местные средства могут обеспечить облегчение боли.
- Анальгетики. Кремы с противораздражающими веществами могут помочь при боли.
- Лидокаин-пластыри. Пластыри с лидокаином могут быть применены к болезненному участку.
- Инъекции кортикостероидов. Быстрое облегчение симптомов возможно с помощью инъекций.
- Антибиотики. Септический бурсит требует лечения антибиотиками.
- Оперативное лечение. Хирургическое удаление поражённой бурсы может потребоваться в сложных случаях.
- Физическая терапия. Упражнения на укрепление мышц могут предотвратить рецидив.
Литература:
- Moustafine R. I. и др. Eudragit® E PO как вспомогательный материал для разработки систем доставки лекарств с контролируемым высвобождением. Molecular Pharmaceutics. 2013; 10(7): 2630–2641.
- Bangun H. и др. Подготовка мукоадгезивной гастроретентной системы доставки лекарств из альгинатных шариков с экстрактом куркумы. Asian Journal of Pharmaceutical and Clinical Research. 2019; 12(1):316–320.
- Patil H. и др. Последние достижения в мукоадгезивных плавающих системах доставки лекарств: мини-обзор. Journal of Drug Delivery Science and Technology. 2016; 31: 65–71.
- https://kinesiopro.ru/blog/prepatelljarnyj-bursit-prichiny-simptomy-lechenie/.
- https://MedAboutMe.ru/articles/simptomyilecheniekrovoizliyaniyavkolennyysustav/.
- https://spina.net.ua/prepatellyarnyj-bursit-kolennogo-sustava.php.
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- Мирский, «Хирургия от древности до современности. Очерки истории.» (Москва, Наука, 2000, 798 с.).