Показания и подготовка к анализу
Врач может назначить анализ крови на липазу при подозрении на различные заболевания.
При остром панкреатите уровень фермента значительно превышает норму, особенно на третий день после приступа. Этот анализ помогает диагностировать заболевание и начать лечение.
Хронический панкреатит протекает менее выраженно, и уровень липазы увеличивается незначительно, так как с течением времени поджелудочная железа вырабатывает меньше ферментов.
Анализ на липазу также назначается при подозрении на эпидемический паротит (свинку), который опасен своими осложнениями. В запущенных случаях паротит может вызвать воспалительные процессы в половой системе, включая поражение молочных желез у женщин.
Кроме того, анализ требуется при различных заболеваниях желчного пузыря и при подозрении на опухоли поджелудочной железы.
Перед сдачей анализа необходимо подготовиться, следуя рекомендациям врача. Кровь берется из вены на голодный желудок. С момента последнего приема пищи должно пройти не менее восьми, а лучше двенадцати часов, поэтому анализ обычно проводят утром.
За сутки до анализа рекомендуется исключить жирные, острые, копченые и пряные продукты, а также алкоголь и физические нагрузки. Желательно за неделю до процедуры завершить курс лечения медикаментами. Если это невозможно, нужно сообщить врачу о всех принимаемых препаратах, так как они могут незначительно повысить уровень липазы.
Не рекомендуется сдавать кровь на липазу после других обследований, таких как флюорография или рентген, из-за возможного искажения результатов. Существуют два метода исследования: иммунохимический и ферментативный. Обычно используется второй метод из-за более высокой скорости обработки данных. В экстренных случаях анализ может быть проведен без предварительной подготовки.
Повышение уровня липазы
Повышение уровня фермента липазы может указывать на проблемы с поджелудочной железой. Нормальные показатели свидетельствуют о ее здоровье, а повышенные — о возможных заболеваниях, таких как:
- Острый панкреатит или обострение хронического.
- Желчные колики.
- Хронические заболевания желчного пузыря.
- Травмы поджелудочной железы.
- Новообразования в поджелудочной железе.
- Закупорка протоков поджелудочной железы (камнем или рубцом).
- Внутрипеченочный холестаз, приводящий к снижению желчи в двенадцатиперстной кишке.
- Острая кишечная непроходимость.
- Инфаркт кишечника.
- Перитонит (воспаление брюшины).
- Прободная язва желудка.
- Перфорация полого органа.
- Печеночные заболевания, острые или хронические.
- Эпидемический паротит (свинка), осложняющий поджелудочную железу.
- Метаболические нарушения, наблюдаемые при подагре, сахарном диабете и ожирении.
- Цирроз печени.
Снижение уровня липазы может свидетельствовать о следующих состояниях:
- Опухолях в любых органах, кроме поджелудочной железы.
- Прогрессировании панкреатита до вялотекущей стадии.
- Хирургическом удалении поджелудочной железы.
- Муковисцидозе.
- Сквозной язве желудка.
- Гиперлипидемии (наследственном заболевании с повышенным уровнем липидов в крови).
- Перитоните.
Анализ на липазу
Доктор может назначить исследование уровня липазы при подозрении на следующие состояния:
- Острый панкреатит. Наиболее информативен анализ, проведенный через 48 часов после появления симптомов, когда уровень фермента достигает пика.
- Хронический панкреатит. Диагностика затруднена, так как при длительном воспалении поджелудочная железа перестает производить ферменты, и уровень липазы в крови может быть снижен.
- Эпидемический паротит (свинка). Нормальный уровень липазы указывает на воспаление околоушных желез, а повышенный — на вовлечение поджелудочной железы в патологический процесс.
Анализ на липазу проводят в двух случаях:
- Для выявления панкреатита.
- Для оценки эффективности лечения панкреатита.
Исследование уровня липазы в крови более информативно для диагностики острого панкреатита, чем определение амилазы. Однако на поздних стадиях острого панкреатита уровень липазы может снижаться.
При неосложненном эпидемическом паротите уровень липазы остается нормальным и повышается только при вовлечении поджелудочной железы. Повышение уровня амилазы в этом случае более выражено и может также наблюдаться при острых или хронических заболеваниях почек.
Таким образом, мы рассмотрели фермент липазу и его функции в организме, а также анализ крови на липазу.
Как подготовиться к анализу на липазу
Кровь сдается строго натощак, разрешается пить только воду. После последнего приема пищи должно пройти не менее 8-12 часов.
Лучше сдавать кровь до начала приема лекарств или через 1-2 недели после их отмены. Если это невозможно, сообщите о принимаемых препаратах перед анализом.
За день до сдачи крови рекомендуется перейти на легкую диету: исключить жирную, жареную и острую пищу, алкоголь, а также избегать тяжелых физических нагрузок.
Рекомендуется сдавать кровь до проведения других исследований, таких как флюорография, рентгенография или физиотерапевтические процедуры.
Также следует учитывать уровень амилазы в биохимическом анализе крови.
Концентрация гидролитических ферментов
В крови постоянно циркулируют гидролитические ферменты, в частности липазы, которые образуются в поджелудочной железе. Это позволяет контролировать уровень липазы через анализ венозной крови.
Хотя уровень липазы не входит в число «рутинных» анализов, его исследуют при подозрении на панкреатит или другие патологии поджелудочной железы, особенно при наличии симптомов, таких как тошнота, острые боли в животе и потеря аппетита.
Эталонные значения концентрации липазы в крови варьируются в зависимости от лаборатории, но ориентировочно составляют:
Высокий уровень липазы – причины
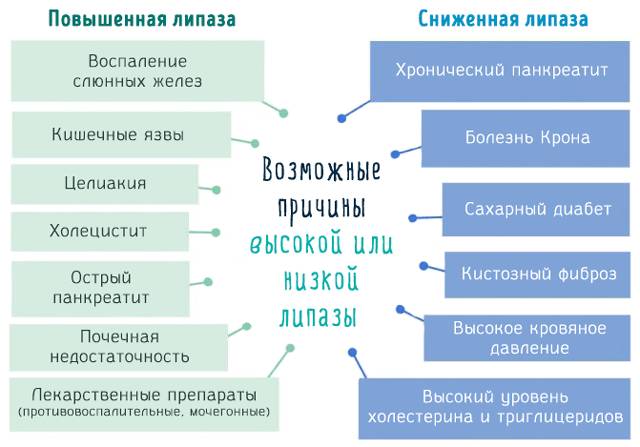
Значения липазы, превышающие норму, могут быть связаны с:
- воспалением слюнных желез, что увеличивает секрецию фермента;
- язвами кишечника, особенно в двенадцатиперстной кишке, где фермент наиболее активен;
- целиакией, связанной с нарушением всасывания из-за непереносимости глютена, или другими формами мальабсорбции, например, пернициозной анемией при недостатке витамина В12;
- почечной недостаточностью, ухудшающей выведение фермента;
- холециститом, когда образование камней в желчном пузыре или его воспаление мешают прохождению желчи и соков поджелудочной железы, что может вызвать воспаление поджелудочной железы;
- применением некоторых лекарств, таких как противовоспалительные и мочегонные средства, которые изменяют проницаемость клеток и стимулируют высвобождение липазы.
Если уровень липазы значительно повышен (в два-пять раз выше нормы), это может указывать на:
- острый панкреатит: уровень липазы в крови повышается в течение часа после приступа сильной боли в животе и сохраняется около 4 дней или дольше; при остром панкреатите высокие уровни липазы часто сопровождаются высоким уровнем амилазы;
- другие проблемы с поджелудочной железой (редко рак). При повреждении или воспалении поджелудочной железы орган становится более проницаемым, и большое количество липазы может попасть в кровь.
Сниженный уровень липазы в крови – причины
Понижение концентрации липазы в крови наблюдается при:
- хроническом панкреатите: уровни амилазы и липазы снижаются из-за повреждения клеток поджелудочной железы, что приводит к снижению производства ферментов;
- сахарном диабете, поскольку действие липаз связано с уровнем инсулина в крови;
- болезни Крона, при которой активность фермента в кишечнике страдает из-за хронического воспаления;
- кистозном фиброзе, из-за нарушенной функции поджелудочной железы.
Очень низкие уровни липазы часто сопровождаются высоким уровнем холестерина и триглицеридов, повышенным кровяным давлением, варикозным расширением вен и трудностями с потерей веса.
Лабораторные данные вследствие предрасполагающих к острому панкреатиту условий (могут быть множественными)
- Злоупотребление алкоголем — около 36% случаев.
- Заболевания билиарного тракта — 17% наблюдений.
- Идиопатическое развитие — более 36% случаев.
- Инфекции, особенно вирусные (паротит, коксаки, цитомегаловирус, СПИД).
- Травмы или послеоперационный период — более 8% случаев.
- Прием лекарств (стероиды, тиазиды, азатиоприн, эстрогены, сульфонамиды) — более 5% случаев.
- Гипертриглицеридемия (гиперлипидемия V, I, IV типов) — 7% случаев.
- Гиперкальциемия по любой причине.
- Опухоли поджелудочной железы и ампулы.
- Анатомические аномалии области ампулы, вызывающие обструкцию (аннулярный панкреатит, болезнь Крона, дивертикулы двенадцатиперстной кишки).
-
Наследственность.
-
Почечная недостаточность, трансплантация почки.
- Редкие заболевания (коллагенозы, ишемия, синдром Рейе, фульминантный гепатит, выраженная гипотензия, укус скорпиона, паразитарная обструкция панкреатического протока аскаридами и трематодами, беременность, эмболизация холестериновыми пробками).
Почему может быть пониженный показатель
Показатели липазы ниже нормы могут указывать на нарушения в работе ЖКТ и серьезные заболевания. К таким отклонениям относятся рак различных органов, язвенная болезнь желудка с прободением, воспаление или образование кист в желчном пузыре или поджелудочной железе, перитонит, кишечная непроходимость, а также операции на желудке, кишечнике или поджелудочной железе. Также это может свидетельствовать о появлении или обострении муковисцидоза.
Снижение уровня липазы в крови часто наблюдается при переходе заболевания из острого в хроническое состояние. Установить диагноз и определить стадию заболевания может только врач на основе анализов крови, УЗИ и других исследований.
Больной должен выполнять рекомендации специалиста, регулярно сдавать анализы для мониторинга состояния и соблюдать предписанный режим дня, диету и курс лечения.
Источники
- https://MyAnaliz.ru/blood/chto-takoe-lipaza
- http://BolezniKrovi.com/analizy/biohimicheskij/lipaza-ponizhena-lechenie.html
- http://vseproanalizy.ru/lipaza-v-biohimicheskom-analize-krovi.html
- http://moydiagnos.ru/analizi/krovi/lipaza.html
- https://lechenie-simptomy.ru/lipaza
- http://perelomu.net/analizy/lipaza-v-analize-krovi.html
Что такое липаза и для чего она нужна?
Это соединение является активной фракцией фермента. Липаза расщепляет сложные жиры на триглицериды, а затем на жирные кислоты, которые обеспечивают энергетический обмен.
Кроме выработки энергии, липаза участвует в усвоении полиненасыщенных жирных кислот и жирорастворимых витаминов A, D, E, F и K.
Секреция фермента
Липаза — это фермент, который вырабатывается в различных органах в разных количествах. Она секретируется гепатоцитами, желудочными клетками, энтероцитами кишечника, легочной тканью, лейкоцитами и даже в ротовой полости младенца во время грудного вскармливания.
Принципы действия липазы
Основную роль в расщеплении сложных жиров на простые вещества играет панкреатическая липаза. Для ее активации необходима определенная последовательность. Именно эта ферментная фракция определяется в анализе крови.
В желудочно-кишечный тракт фермент поступает в неактивной форме — пролипазы. Под воздействием желчных кислот и ко-липазы, вырабатываемой поджелудочной железой, пролипаза активируется и начинает расщеплять жиры, которые были эмульгированы желчными кислотами.
Кроме основного действия, существует и второстепенная роль небольшого количества ферментов, вырабатываемых другими органами.
Лингвальная липаза, вырабатываемая железами новорожденных, запускает процесс пищеварения, расщепляя жиры в грудном молоке уже в ротовой полости. Это связано с тем, что панкреатическая ферментативная активность в первый год жизни слабо развита и не позволяет полностью усваивать необходимые вещества для энергетического баланса.
Печеночная липаза контролирует содержание липидов в плазме крови, регулируя поступление и баланс липопротеидов низкой плотности и хиломикронов. Высокий уровень этих веществ может способствовать развитию атеросклероза. Таким образом, нормальный уровень печеночной липазы является фактором профилактики атеротромбоза. Кишечная липаза, после выброса и объединения с панкреатической фракцией в ЖКТ, обеспечивает расщепление и усвоение жирорастворимых витаминов.
Для чего берут кровь на липазу?
В биохимическом анализе крови можно определить только содержание панкреатической фракции, так как остальные фракции имеют слишком низкий уровень в крови для количественного анализа.
Забор крови чаще всего проводится для диагностики заболеваний поджелудочной железы, особенно хронического панкреатита. Иногда анализы берут несколько раз с интервалами, чтобы оценить динамику заболевания и эффективность лечения.
Что такое липаза, ее нормы?
Липаза — это пищеварительный фермент, который вырабатывается несколькими органами: печенью, поджелудочной железой, кишечником и легкими.
Этот фермент играет ключевую роль в переработке пищи, так как участвует в расщеплении жиров и усвоении некоторых витаминов и кислот. В крови человека наибольшее количество липазы вырабатывается поджелудочной железой.
Липаза, производимая печенью, важна для усвоения липопротеинов и хиломикронов. Она также регулирует уровень липидов в крови. Желудочная липаза расщепляет трибутирин, жир, содержащийся в маслах.
У маленьких детей липаза может вырабатываться в полости рта, что способствует лучшему усвоению грудного молока. Со временем железы, вырабатывающие липазу, атрофируются.
Норма содержания липазы в крови зависит от возраста, но пол на количество фермента не влияет. У детей и подростков до 17 лет нормой считается 0–130 единиц липазы на миллилитр крови. У мужчин и женщин старшего возраста норма повышается до 190 единиц. Панкреатическая липаза должна содержаться в количестве до 60 единиц на миллилитр крови.
При анализе на липазу обычно проверяют и уровень амилазы, фермента, расщепляющего крахмал. Правильная подготовка к анализу позволяет с высокой вероятностью диагностировать заболевания поджелудочной железы, так как при их наличии происходит повышенная выработка липазы, попадающей в кровь.
Это также может происходить, если человек принимает ферментосодержащие препараты, такие как Мезим, Креон, Фестал и Панзинорм. Перед анализом необходимо сообщить врачу о курсе лечения этими средствами.
Уровень липазы может изменяться из-за приема барбитуратов, анальгетиков на основе наркотиков, индометацина и гепарина, что также влияет на содержание фермента в крови.
Исследование панкреатической липазы у кошек (feline Pancreatic Lipase Immunoreactivity, fPLI)
У кошек чувствительность исследования fPLI для диагностики панкреатита варьирует от 54% до 100% в зависимости от тяжести заболевания, со специфичностью 91%. При легкой или хронической форме панкреатита чувствительность метода составляет 54%, что выше, чем у других неинвазивных методов (например, исследования активности амилазы и липазы, трипсиноподобной иммунореактивности, рентгенографии, УЗИ и компьютерной томографии). При умеренном и тяжелом панкреатите чувствительность и специфичность fPLI достигают 100%. В экспериментальных моделях панкреатита у кошек уровень fPLI остается повышенным дольше, чем уровень трипсиноподобной иммунореактивности (fTLI). Этот лабораторный тест является наиболее надежным для диагностики умеренного и тяжелого панкреатита у собак и кошек.
Для более точных результатов рекомендуется голодная диета перед исследованием.
Процедура теста начинается с забора крови из вены животного. Затем кровь помещается в центрифугу на 15 минут для получения сыворотки. После этого сыворотка разводится буферным раствором, капается на тест-планшет и инкубируется в аппарате в течение 15 минут.
Принцип экспресс-теста основан на реакции иммунофлуоресценции — поглощении света веществом, способным флуоресцировать. По истечении времени аппарат выводит результат, который заносится в историю болезни для дальнейшей интерпретации лечащим врачом. Показатели могут быть следующими:
| Вид животного | Нормальное значение (низкий риск) | Высокий риск | Возможен панкреатит |
|---|---|---|---|
| Кошки | 3.5 µg/L | 3.5-5.3 µg/L | >5.3 µg/L |
| Собаки | <200 µg/L | 200-400 µg/L | >400 µg/L |
Показатели выше 3,5 µg/L (для кошек) и выше 200 µg/L (для собак) служат основанием для постановки диагноза панкреатит. Нормальный уровень липазы не исключает наличие панкреатита, так как около 15-20% животных с острым панкреатитом могут иметь нормальные уровни активности липазы или амилазы.
Важно отметить, что ни один диагностический тест не является 100% чувствительным или специфическим. Клинический диагноз следует интерпретировать в сочетании с клиническими признаками, анамнезом, осмотром, результатами биохимического анализа и данными УЗИ.
В наших ветеринарных центрах для диагностики заболеваний, связанных с панкреатической липазой, используется количественный иммунофлюоресцентный анализатор Healvet, который позволяет получить результат менее чем за 15 минут.
Литература на английском языке
- Afonso, C. L., E. R. Tulman, Z. Lu, E. Oma, G. F. Kutish, and D. L. Rock. 1999. Геном вируса энтомопокса Melanoplus sanguinipes. J Virol 73:533-52.
- Brady, L., A. M. Brzozowski, Z. S. Derewenda, E. Dodson, G. Dodson, S. Tolley, J. P. Turkenburg, L. Christiansen, B. Huge-Jensen, L. Norskov, и др. 1990. Триада сериновых протеаз формирует каталитический центр триацилглицероловой липазы. Nature 343:767-70.
- Carriere, F., C. Withers-Martinez, H. van Tilbeurgh, A. Roussel, C. Cambillau, и R. Verger. 1998. Структурные основы селективности подстратов панкреатических липаз и связанных с ними белков. Biochim Biophys Acta 1376:417-32.
- Diaz, B. L., и J. P. Arm. 2003. Фосфолипаза A(2). Prostaglandins Leukot Essent Fatty Acids 69:87-97.
- Egmond, M. R., и C. J. van Bemmel. 1997. Влияние структурной информации на понимание липолитической функции, стр. 119—129, Methods in Enzymology т. 284.
- Gilbert B, Rouis M, Griglio S, de Lumley L, Laplaud P. 2001. Дефицит липопротеиновой липазы (LPL): новый пациент-гомозигот с преобладающей мутацией Gly188Glu в человеческом гене LPL и обзор зарегистрированных мутаций: 75% сосредоточены в экзонах 5 и 6. Ann Genet 44(1):25-32.
- Girod, A., C. E. Wobus, Z. Zadori, M. Ried, K. Leike, P. Tijssen, J. A. Kleinschmidt, и M. Hallek. 2002. Капсидный белок VP1 аденоассоциированного вируса типа 2 содержит домен фосфолипазы A2, необходимый для инфективности вируса. J Gen Virol 83:973-8.
- Goni FM, Alonso A. 2002. Сфингомиелиназы: энзимология и мембранная активность. FEBS Lett. 531(1):38-46.
- Heikinheimo, P., A. Goldman, C. Jeffries, и D. L. Ollis. 1999. О совах и банкирах: разнообразие альфа/бета гидролаз. Structure Fold Des 7:R141-6.
- Lowe, M. E. 1992. Остатки каталитического центра и интерфейсное связывание человеческой панкреатической липазы. J Biol Chem 267:17069-73.
- Schrag, J. D., и M. Cygler. 1997. Липазы и альфа/бета гидролазный фолд. Methods in Enzymology 284:85-107.
- Spiegel, S., D. Foster, и R. Kolesnick. 1996. Сигнальная трансдукция через липидные вторичные мессенджеры. Curr Opin Cell Biol 8:159-67.
- Svendsen, A. 2000. Инженерия белков липаз. Biochim Biophys Acta 1543:223-238.
- Tjoelker, L. W., C. Eberhardt, J. Unger, H. L. Trong, G. A. Zimmerman, T. M. McIntyre, D. M. Stafforini, S. M. Prescott, и P. W. Gray. 1995. Плазменная ацетилгидролаза фактора активации тромбоцитов является секретируемой фосфолипазой A2 с каталитической триадой. J Biol Chem 270:25481-7.
- Winkler, F. K., A. D’Arcy, и W. Hunziker. 1990. Структура человеческой панкреатической липазы. Nature 343:771-4.
- Withers-Martinez, C., F. Carriere, R. Verger, D. Bourgeois, и C. Cambillau. 1996. Панкреатическая липаза с активностью фосфолипазы A1: кристаллическая структура химерного белка, связанного с панкреатической липазой 2 из морской свинки. Structure 4:1363-74.
| Это заготовка статьи по биохимии. Вы можете помочь проекту, дополнив её. |
Значение в определении болезней сердца и сосудов
Диагностикой и лечением сердечно-сосудистых заболеваний занимается врач-кардиолог, однако терапевт также может назначить липидограмму.
Анализ на липидный спектр позволяет оценить риск развития заболеваний, таких как:
- инфаркт миокарда;
- инсульты;
- болезни почек;
- заболевания, связанные с повышенным уровнем холестерина.
Специалист определяет группу риска пациента, анализируя множество факторов: возраст, пол, наследственные заболевания, вес, вредные привычки, уровень холестерина и другие показатели липидограммы. На основе этих данных кардиолог решает, нужно ли назначать лечение статинами — препаратами, снижающими уровень холестерина в крови.
Анализ на липидный спектр важен, поскольку общий уровень холестерина не всегда точно указывает на необходимость лечения. Исследования показывают, что ключевым показателем риска сердечно-сосудистых заболеваний является уровень ЛПНП (липопротеинов низкой плотности). В то время как нормальные и высокие показатели ЛПВП (липопротеинов высокой плотности) могут препятствовать образованию закупорки сосудов.
Повышенный уровень триглицеридов может потребовать более интенсивного лечения, так как препараты, снижающие уровень ЛПНП, также влияют на уровень триглицеридов. Поэтому подробная расшифровка анализа жирового обмена является важным этапом диагностики.
На этапе терапии липидограмма служит маркером эффективности и безопасности лечения. Перед назначением статинов врач, скорее всего, проведет анализ на трансаминазы (АЛТ и АСТ) для оценки состояния печени.
Специалист будет следить за эффективностью терапии, повторно назначая липидограмму и «почечные пробы» через некоторое время после начала приема препарата. Если уровень ЛПНП снизился, а показатели работы печени не увеличились более чем в три раза, лечение считается эффективным и безопасным.
Анализ на липидный спектр крови занимает важное место в диагностике здоровья. Своевременное выявление отклонений от нормальных показателей значительно повышает шансы на успешное лечение.
Однако результаты липидограммы должны рассматриваться в контексте других факторов. Только специалист может правильно диагностировать заболевания, оценить риски и назначить лечение.
Какие еще тесты стоит пройти полным людям, узнайте из видеоролика: