Пинчук Елена Анатольевна
Заместитель главного врача по лечебной работе, кандидат медицинских наук, врач-невролог, специалист по физической и реабилитационной медицине.
Мальцева Марина Арнольдовна
Заведующий консультативным отделением, врач-невролог, специалист по экстрапирамидным патологиям, врач высшей категории.
Крицкая Ольга Павловна
Врач-невролог, высшая категория.
Шабунина Екатерина Михайловна
Врач-невролог, 2 категория.
Геморрагический инсульт — одно из самых тяжелых заболеваний головного мозга. Он возникает из-за разрыва внутримозговых сосудов, что приводит к кровоизлиянию в полость черепа. Основные причины кровоизлияния: заболевания сосудов, повышенное артериальное давление, нарушение свертываемости крови и другие.
В зависимости от локализации и размера гематомы кровоизлияния делят на несколько видов:
- Латеральные;
- Медиальные;
- Лобарные;
- Смешанного типа.
Наиболее часто встречаются гематомы смешанного типа, когда кровь затрагивает несколько анатомических структур головного мозга.
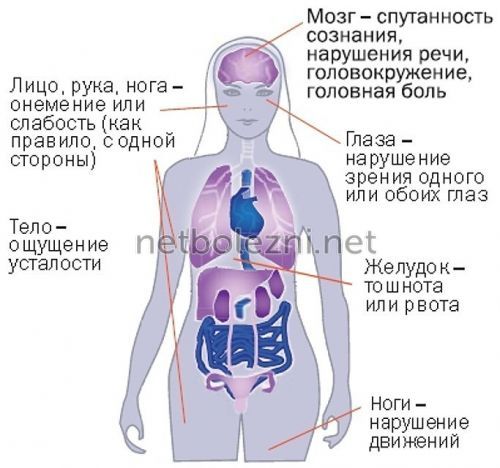
Симптомы левостороннего геморрагического инсульта
Симптомы и степень тяжести состояния пациента, перенесшего геморрагический инсульт, зависят от места поражения сосудов. Врачи выделяют типичные и специфические симптомы.
Наиболее характерные симптомы геморрагического инсульта:
- Интенсивная и острая головная боль;
- Рвота;
- Потеря чувствительности;
- Нарушения памяти;
- Проблемы с речью;
- Паралич правой стороны тела (при инсульте в левом полушарии мозга).
Наибольшую опасность представляет кровоизлияние с прорывом в желудочковую систему, часто приводящее к летальному исходу. У пациента резко повышается температура, могут возникнуть судороги, а также острая головная боль. Сознание нарушается, что может привести к коме.
Первые три недели после левостороннего инсульта считаются критическим периодом. Пораженные ткани отекают, и на фоне ухудшения состояния могут развиться другие соматические заболевания, такие как сахарный диабет, пневмония, дисфункция печени и почек.
Сколько живут люди, перенесшие левосторонний инсульт
Прогноз для пациента с левосторонним геморрагическим инсультом в целом неблагоприятен. Более 60% случаев заканчиваются смертью. Многое зависит от скорости оказания первой помощи, точной локализации кровоизлияния и правильного назначения терапии. Даже при своевременной помощи и лечении смертность снижается лишь на 10%. Это связано с тем, что после удаления внутримозговых гематом сохраняется риск повторных кровоизлияний.
Последствия левостороннего инсульта
-
Частичный или полный паралич правой стороны тела. В реабилитации врачи работают над восстановлением мышечного тонуса пациента.
-
Нарушается работа артикуляционного аппарата, атрофируются мимические мышцы, и человек с трудом управляет языком. Это приводит к трудностям в внятной речи. Некоторые пациенты заново учатся общаться, используя отдельные звуки или фразы.
-
Повреждения мозговых центров вызывают устную и письменную дислексию. Человек теряет способность логически мыслить, анализировать события и адекватно воспринимать информацию. В некоторых случаях забываются элементарные навыки, такие как держать ручку при письме.
-
Возникают серьезные проблемы с пространственной ориентацией: неспособность оценить размеры своего тела, его положение в пространстве, формы и размеры предметов, скорость перемещения и другое.
-
Нарушается эмоциональный фон, что часто приводит к апатии и депрессии. Это может затруднить процесс реабилитации, так как пациент не имеет осознанного стремления к выздоровлению.
Клинический институт мозга
Рейтинг: 2/5 — 4 голоса
Программы:
Другие статьи по теме:
Геморрагический инсульт головного мозга
Геморрагический инсульт — это опасное сосудистое заболевание. Его последствия всегда серьезны, а прогноз часто неблагоприятен.
Геморрагический инсульт и его периоды
Геморрагический инсульт — это внезапное кровоизлияние в черепную полость. Он составляет около 10% острых нарушений мозгового кровообращения, в то время как 90% составляют ишемические инсульты. Эта патология чаще встречается у людей в возрасте 45-70 лет, но может возникнуть и у детей, часто с летальным исходом. Прогноз и продолжительность жизни после кровоизлияния зависят от размера пораженной зоны и качества начатого лечения.
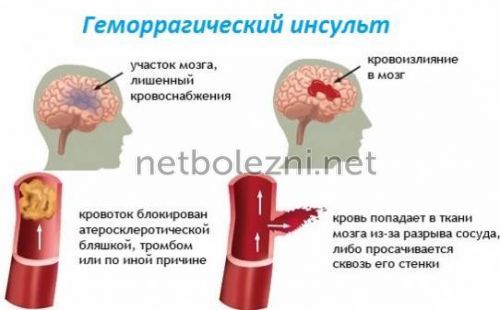
Кровоизлияние при инсульте может быть мелкоочаговым или обширным, что зависит от калибра поврежденного сосуда. После разрыва сосуда образуется гематома или происходит геморрагическое пропитывание мозговых тканей. Патология проходит через следующие стадии:
- Острейший — первые сутки с момента развития болезни;
- Острый — с 2 суток до 21 дня;
- Подострый — с 4-й недели до 3 месяцев;
- Ранний восстановительный — с 3 месяцев до полугода;
- Поздний восстановительный — до года после инсульта;
- Период отдаленных последствий — свыше года после инсульта.
Причины и патогенез заболевания
У молодых людей инсульт чаще всего возникает из-за разрыва или повреждения сосудистых мальформаций — врожденных аномалий артерий и вен в головном мозге. Долгое существование аневризм, дуральных фистул и других сосудистых деформаций приводит к снижению тонуса стенок, их истончению, что может привести к разрыву под давлением крови.
Еще одной распространенной причиной инсульта является хроническое повышение артериального давления, вызванное гипертонией, заболеваниями почек, сердца или феохромоцитомами. Более редкие причины кровоизлияний в мозг включают:
- отложение амилоида в стенках сосудов;
- атеросклероз артерий;
- воспаление стенки церебрального сосуда;
- тромбофилию и эритремию;
- передозировку антикоагулянтами.
Патогенез может развиваться двумя путями: измененный сосуд может спонтанно разорваться, вызывая массивное кровоизлияние, или стать проницаемым, что приведет к просачиванию плазмы крови в мозговые ткани.
При наличии предрасполагающих заболеваний геморрагический инсульт могут спровоцировать стрессы, употребление алкоголя, перегрев, тяжелая физическая работа и курение.
Клинические проявления инсульта
Предвестники инсульта могут проявляться, но не всегда. К ним относятся нарушения координации, невнятная речь, боль в глазах, онемение конечностей и головная боль с одной стороны. У 50% пациентов геморрагический инсульт возникает внезапно, без предшествующих симптомов. У некоторых он может перейти в транзиторную ишемическую атаку или ишемический инсульт.
Клиника патологии связана со спонтанным кровоизлиянием и обычно включает ощущение сильного удара по голове или резкую сильную боль. После этого многие теряют сознание, некоторые впадают в кому или умирают (обычно при обширном инсульте). У тех, кто остается в сознании, могут наблюдаться следующие симптомы:
- пульсирующая головная боль;
- тошнота;
- рвота;
- учащенное сердцебиение;
- покраснение лица;
- повышенная потливость;
- судороги;
- нарастающая сонливость;
- затруднения с ответами на простые вопросы;
- нарушения речи;
- снижение тонуса конечностей;
- косоглазие;
- параличи и парезы;
- нарушения глотания.
Симптомы, проявляющиеся с левой стороны тела, указывают на правосторонний инсульт, и наоборот.
Диагностика патологии
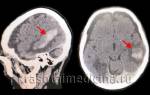
Основные методики диагностики инсульта включают КТ и МРТ головного мозга, а также рентгенографию. Эти методы помогают определить локализацию, тип и размеры кровоизлияния. В экстренных случаях могут быть проведены ангиография и спинномозговая пункция.
Дифференциальный диагноз устанавливают с учетом заболеваний, имеющих схожую клинику, по следующим признакам:
| Патология | Отличия от геморрагического инсульта |
|---|---|
| Ишемический инсульт | Постепенное нарастание симптомов, отсутствие менингиальных признаков, отсутствие крови в ликворе при люмбальной пункции. |
| Кровоизлияние в опухоль мозга | Менее выраженные симптомы, редкое развитие комы, пациент чаще в сознании. |
| Абсцесс мозга | Повышение температуры, предшествующие эпилептиформные припадки. |
| Эпилепсия | Приступы судорог в анамнезе, пена изо рта, закусывание языка. |
| Черепно-мозговая травма | Наличие травмы в анамнезе. |
| Уремическая кома | Постепенное нарастание симптомов: слабость, бессонница, диспепсия, отеки, боли в области почек. |
| Диабетическая кома | Наличие сахарного диабета, предкоматозное состояние с жаждой, болями в животе, рвотой, запахом ацетона изо рта. |
Осложнения правостороннего инсульта
При геморрагическом инсульте правой стороны у близких больного возникают вопросы о последствиях и продолжительности жизни. Основные признаки правостороннего инсульта включают:
- трудности с движением левого глаза;
- провисание левой щеки;
- снижение болевой чувствительности слева;
- расширение левого зрачка.
Параличи могут возникнуть сразу после инсульта, чаще всего это касается невозможности движения и сгибания левой ноги. У левшей наблюдаются речевые нарушения, тогда как у правшей они, как правило, отсутствуют. Одними из самых серьезных осложнений являются отек головного мозга и кома, которая может длиться несколько недель.
Другие возможные осложнения правостороннего геморрагического инсульта включают:
- паралич левой стороны лица, языкоглоточного и глазного нервов;
- чувство отчуждения тела;
- серьезные расстройства памяти, слуха, восприятия и ориентации в пространстве;
- ухудшение мозговой активности и поведения;
- депрессия и пассивность;
- психические отклонения.
Осложнения левостороннего инсульта
Геморрагический инсульт левого полушария развивается чаще всего, в 65% случаев. Это полушарие отвечает за речь и логическое мышление, поэтому именно эти функции страдают больше всего. Нарушения речи могут проявляться в нечеткости и невнятности произношения, непонимании чужой речи и использовании обрывков фраз. Также у человека возникают трудности с мышлением и чтением, нарушается артикуляция.
Часто наблюдаются параличи правой стороны лица, а также правой руки и ноги. Характерна синкинезия: при подъеме здоровой руки больная рука может непроизвольно подниматься. Также могут возникать сбои в актах дефекации и мочеиспускания.
При геморрагическом инсульте нередко развивается эпилепсия, а также возникают регулярные сильные головные боли.
Лечение после инсульта и прогноз
Первая помощь должна быть своевременной — это ключ к выздоровлению. Доврачебная помощь включает укладку пациента в горизонтальное положение, обеспечение полного покоя и срочный вызов «скорой». Резкое снижение давления строго запрещено! Назначение гипотензивных препаратов осуществляет только врач, чаще всего в машине «скорой», следуя специальному алгоритму.
При внутримозговой гематоме необходимо хирургическое вмешательство для эвакуации крови и остановки кровотечения. Если операция невозможна, применяется медикаментозная терапия. Используются следующие группы лекарств:
- Диуретики и блокаторы кальциевых каналов — для снижения давления.
- Нейропротекторы — для защиты клеток мозга.
- Антибиотики — для профилактики инфекционных осложнений.
- Электролитные растворы — для нормализации водно-щелочного баланса.
- Кровоостанавливающие средства или препараты для профилактики тромбоэмболии (по показаниям).
Реабилитация включает строгий режим дня и сна, правильное питание (при нарушениях глотания — через зонд). Для восстановления необходимы дыхательная гимнастика, занятия с логопедом и психологом, массаж, лечебная физкультура (включая пассивную гимнастику), физиолечение и гидротерапия, а также лечение в санаториях.
Прогноз при инсульте зависит от качества лечения и размера кровоизлияния. Летальность достигает 40%, из выживших около 25% погибает от повторного инсульта в течение года. 30% выживших становятся глубокими инвалидами. Максимальный срок выживаемости составляет 10-15 лет, но при своевременной операции и правильной реабилитации возможно прожить более длительную полноценную жизнь.
Срок жизни после геморрагического инсульта
Острое нарушение мозгового кровообращения возникает из-за интенсивного кровоизлияния в мозг. Своевременная медицинская помощь помогает минимизировать последствия. Продолжительность жизни пациента с таким диагнозом зависит от следующих факторов:
- скорость оказания медицинской помощи;
- первичное состояние пациента;
- вид и объем кровоизлияния;
- размер гематомы.
Смертность в первые двое суток достигает 70%. После ликвидации кровоизлияния риск летального исхода снижается до 50%. Более половины пациентов становятся инвалидами. Продолжительность жизни после геморрагического инсульта зависит от возраста и степени поражения. Восстановить отмершие клетки мозга невозможно. У пациентов младше 50 лет шанс на восстановление жизнедеятельности составляет 57-60%.
Восстановление занимает от нескольких недель до 10-11 месяцев.
При сильном поражении продолжительность жизни может составлять от 2 недель до месяца. Чем меньше произошло каскадных биохимических реакций, тем меньше патологий. О последствиях можно говорить только после третьей недели лечения.
Геморрагический инсульт: симптомы, диагностика, лечение и операции
Геморрагический инсульт (ГИ) — это клинический синдром, характеризующийся резким развитием очаговой и/или общемозговой неврологической симптоматики из-за спонтанного кровоизлияния в мозг или подменинные участки. Патологический процесс вызывают факторы нетравматического генеза. Этот тип кровоизлияния имеет наивысшую инвалидизирующую способность и сопряжен с высоким риском раннего смертельного исхода.
Геморрагический инсульт составляет 10-15% от всех типов инсультов. Его частота среди населения мира достигает около 20 случаев на 100 тыс. человек. По прогнозам специалистов, через 50 лет эти показатели могут удвоиться. В России ежегодно фиксируется около 43-44 тыс. случаев ГИ. Примечательно, что он в 1,5 раза чаще встречается у мужчин, однако летальность от его последствий выше у женщин.
Клинические наблюдения показывают, что смерть наступает у 75% пациентов на ИВЛ и у 25% тех, кто не нуждается в ней. Исследования показывают, что в среднем 30-50% больных погибает в течение первого месяца после геморрагии, причем половина из них умирает в первые два дня. Инвалидизация (из-за паралича, афазии, слепоты и др.) среди выживших достигает 75%, из них 10% остаются прикованными к постели. Лишь 25% пациентов становятся независимыми в повседневной жизни через 6 месяцев.
Геморрагический инсульт представляет собой серьезную социальную проблему, так как эпидемиологический пик приходится на трудоспособный возраст — 40-60 лет. Заболевание «помолодело» и стало распространено даже среди молодежи (20-30 лет). В группу риска входят люди с артериальной гипертонией, так как большинство случаев происходит на фоне хронически повышенного артериального давления.
Ключевым фактором, влияющим на прогноз, является оперативность оказания адекватной медицинской помощи.
Провокаторы геморрагического инсульта
Пусковыми механизмами геморрагического инсульта могут быть различные факторы, негативно влияющие на внутричерепную гемодинамику и состояние церебральных сосудов:
- стойкая артериальная гипертония (50% случаев);
- церебральная амилоидная ангиопатия (12%);
- прием антикоагулянтов (10%);
- внутричерепные новообразования (8%);
- другие причины — артериовенозные и кавернозные мальформации, тромбозы синусов головного мозга, аневризмы, васкулиты интракраниальных сосудов и др. (20%).
Многие пациенты с геморрагическим инсультом имеют в анамнезе сахарный диабет. Диабетики, как и гипертоники, входят в группу риска. При длительном течении диабета сосуды, включая церебральные, повреждаются из-за изменения химического состава крови с высоким уровнем глюкозы. Если на фоне повышенного сахара в крови наблюдаются постоянные повышения артериального давления, вероятность геморрагического инсульта возрастает в 2,5 раза.
Геморрагический эффект может развиться из-за разрыва сосуда (преобладающий механизм) или просачивания крови в окружающие ткани мозга через стенки капилляров, что происходит из-за нарушения их тонуса и проницаемости. Во втором случае разрыва нет, и обильного кровоизлияния тоже. Мелкий сосуд может пропускать кровь точечно. Однако мелкоточечные геморрагии, сливаясь, могут образовать обширные очаги с серьезными последствиями, сопоставимыми с разрывом артерии или вены.
Клинические проявления ГИ
Незадолго до инсульта могут появляться предвестники, по которым можно заподозрить надвигающуюся опасность:
- покалывание или онемение одной половины лица;
- онемение пальцев рук или ног;
- внезапная слабость, головокружение, шум в голове;
- резкая болезненность в глазах, мушки перед глазами, двоение, видение в красном цвете;
- внезапное пошатывание при ходьбе;
- беспричинная тахикардия;
- приступы потливости;
- повышение артериального давления;
- необоснованная тошнота;
- заторможенность в общении и восприятии речи;
- прилив крови к лицу, гипертермия.
Геморрагический инсульт обычно начинается резко, без предвестников, во время или сразу после физической нагрузки, стресса или волнения. Его классические симптомы развиваются внезапно и ярко выражены:
- резкая и сильная головная боль;
- неукротимая рвота;
- длительное угнетение сознания или кома;
- кровяное давление выше 220 мм рт. ст.
Также могут наблюдаться шумное дыхание, эпилептические припадки, отсутствие реакции зрачков на свет, спастический миоз. В зависимости от расположения очага может быть поворот головы и обращение глаз в сторону пораженного полушария или наоборот. При обнаружении признаков геморрагического инсульта необходимо немедленно вызвать скорую помощь.
Острая геморрагия приводит к тому, что кровь поступает в структуры мозга, образуя гематому. Излитие крови продолжается несколько минут или часов, пока не образуется тромб. Гематома быстро увеличивается, оказывая механическое воздействие на нервную ткань, что вызывает ее отек и гибель. Это приводит к нарастанию неврологического дефицита: угнетению дыхания, потере чувствительности одной половины тела, речевым нарушениям, утрате зрения, парезу глотательных мышц и другим симптомам.
Кровяное скопление может быть небольшим (до 30 мл), средним (от 30 до 60 мл) и большим (более 60 мл). Объемы могут достигать критических значений, вплоть до 100 мл. Клинические наблюдения показывают, что при внутричерепных кровоизлияниях объемом более 60 мл 85% пациентов умирают в течение 30 суток.
Типичная локализация кровоизлияний
Наиболее часто, в 55% случаев, геморрагии происходят в путаментальной зоне. Эти кровотечения возникают из-за разрыва дегенерированных лентикулостриарных артерий, что приводит к попаданию крови в скорлупу мозга. Основной причиной таких геморрагий обычно является длительная гипертония. В некоторых случаях кровотечения из путамента могут прорываться в желудочковую систему, что может вызвать тампонаду и острый окклюзионно-гидроцефальный криз.
Следующей по распространенности локализацией является субкортикальная область, где наблюдаются геморрагии в 17-18% случаев. Основными источниками таких кровоизлияний являются разорвавшиеся артериовенозные мальформации (АВМ) и аневризмы на фоне повышенного давления. Подкорковые зоны, вовлеченные в геморрагический процесс, включают лобную, теменную, затылочную и височную доли.
Третье по частоте место, где геморрагии мозга встречаются в 14-15% случаев, — это зрительный бугор (таламус). Таламические геморрагии возникают из-за выхода крови из сосудов вертебробазиллярного бассейна. Хотя патогенез может быть связан с различными факторами, чаще всего наблюдается связь с гипертензивным синдромом.
На четвертом месте (7%) по частоте развития находятся мостовые геморрагии, которые концентрируются в задней части ствола мозга, в варолиевом мосту. Этот участок связывает кору с мозжечком, спинным мозгом и другими важными элементами центральной нервной системы. Здесь расположены центры контроля дыхания и сердцебиения, что делает мост самой опасной локализацией кровоизлияния, угрожающей жизни.
Принципы диагностики заболевания
Золотым стандартом для диагностики является компьютерная томография (КТ). В первые 1-3 дня после приступа этот метод нейровизуализации более информативен, чем МРТ. Свежий геморрагический материал, содержащий 98% гемоглобина, на КТ выглядит как высокоплотное, четко очерченное, ярко-светлое включение на фоне более темной мозговой ткани. На основе компьютерной томограммы определяются зона эпицентра, объем и форма образования, уровень поражения внутренней капсулы, степень смещения мозговых структур и состояние ликворной системы.
С началом подострой фазы (через 3 дня) красные кровяные клетки гематомы на периферии разрушаются, а в центре железосодержащий белок окисляется, что приводит к снижению плотности очага. Поэтому с 3-го дня и позже обязательно проводят МРТ. В подострой и хронической фазах МР-сигнал лучше визуализирует гематому с производными окисления гемоглобина (метгемоглобином), переходящую в изоденсивную стадию. Ангиографические методы обследования применяются у пациентов с неопределенной причиной геморрагического инсульта, особенно у молодых людей с нормальными показателями артериального давления.
Для адекватного ведения пациентов после внутримозгового кровоизлияния обязательно проводятся ЭКГ и рентген органов дыхания, а также анализы на электролиты, протромбинное время (ПТВ) и активированное частичное тромбопластиновое время (АЧТВ).
Медицинская помощь в стационаре
Все пациенты на раннем этапе получают интенсивную терапию в нейрореанимационном стационаре. Первоначальные лечебные мероприятия направлены на:
- нормализацию микроциркуляции и гемореологических нарушений;
- купирование мозгового отека и лечение обструктивной гидроцефалии;
- коррекцию артериального давления и температуры тела;
- регуляцию сердечно-сосудистой системы;
- поддержание водно-электролитного баланса;
- предупреждение судорог;
- профилактику внечерепных осложнений (пневмония, эмболия, отек легких, пиелонефрит, кахексия, ДВС-синдром, эндокардит, пролежни, мышечная атрофия и др.);
- проведение респираторной поддержки при необходимости;
- устранение внутричерепной гипертензии при ГИ с дислокацией.
Операция при гемморагическом инсульте
Вторым этапом лечебного процесса является нейрохирургическое вмешательство. Его цель — удалить жизнеугрожающую гематому для повышения выживаемости и достижения оптимального функционального исхода. Чем быстрее проведут операцию, тем лучше прогноз. Однако ранняя операция обычно возможна не ранее чем через 7-12 часов после инсульта, так как в ультра-ранний период она может вызвать повторные кровотечения.
Сроки удаления сгустков крови определяются опытными нейрохирургами. Операции, проведенные через 2-3 недели после геморрагического инсульта, также могут быть эффективными. Решение о времени операции полностью зависит от врача. Рассмотрим основные методы, применяемые при геморрагических инсультах.
-
Открытая декомпрессивная краниотомия показана при средних и крупных подкорковых, а также больших путаментальных и мозжечковых кровоизлияниях. Она применяется при выраженном смещении и нарастающем отеке мозга, ухудшении неврологического статуса. Операция выполняется под общей анестезией с использованием микрохирургической оптики. Сгусток удаляется через трепанационный доступ, затем выполняется экономная энцефалотомия, и патологический компонент отсасывается специальным прибором. Плотные скопления удаляются пинцетом. В конце операционного поля промывается раствором хлорида натрия, проводится гемостаз с помощью коагуляции и антигеморрагических средств.
-
Пункционно-аспирационная процедура рекомендуется при небольших геморрагиях таламического, путаментального и мозжечкового расположения. Метод заключается в создании маленького отверстия в черепе, пункции гематомы и аспирации ее жидкой массы. Эта процедура может выполняться с использованием стереотаксической или нейроэндоскопической техники. Иногда ее целесообразно сочетать с локальным фибринолизом, который включает установку дренажа после пункции для введения фибринолитиков, способствующих растворению кровяного сгустка.
Функции центральной нервной системы после геморрагических инсультов полностью восстановить невозможно. Однако важно обратиться в клинику с врачами международного уровня для адекватного и безопасного хирургического лечения, что способствует минимизации осложнений и улучшению качества жизни.
Идеальное выполнение операции в правильные сроки увеличивает выживаемость в 2-4 раза. Грамотный послеоперационный уход снижает вероятность рецидива. Следует отметить, что повторный инсульт с кровоизлиянием у 99,99% пациентов приводит к летальному исходу.
Рекомендуем обратить внимание на уровень нейрохирургии в Чехии, где медицинские центры имеют отличную репутацию и высокие показатели восстановления даже самых тяжелых пациентов. В Чехии также доступны минимальные цены на нейрохирургическую помощь и одна из лучших послеоперационных реабилитаций. Выбор медицинского учреждения остается за пациентом и его родственниками.
Литература:
- Haeser, «Handbuch der Gesch. d. Medicin».
- Bangun H., Aulia F., Arianto A., Nainggolan M. Preparation of mucoadhesive gastroretentive drug delivery system of alginate beads containing turmeric extract and anti-gastric ulcer activity. Asian Journal of Pharmaceutical and Clinical Research. 2019; 12(1):316–320. DOI: 10.22159/ajpcr.2019.v12i1.29715.
- https://www.neuro-ural.ru/patient/dictonary/ru/g/insult-gemorragicheskij-levaya-storona.html.
- https://karpov-clinic.ru/articles/kardiologiya/67-gemorragicheskiy-insult-golovnogo-mozga.html.
- https://msk-artusmed.ru/mozg/gemorragicheskij-insult/.
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Доклиническое изучение противоопухолевой активности производного индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. № 1. С. 129.
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).