Геморрагический инсульт — это спонтанное (нетравматическое) кровоизлияние в полость черепа. Обычно этот термин относится к внутримозговому кровоизлиянию, вызванному сосудистыми заболеваниями головного мозга, такими как атеросклероз, гипертоническая болезнь и амилоидная ангиопатия. Чаще всего геморрагический инсульт возникает на фоне повышенного артериального давления.
Клиническая картина характеризуется острым началом и быстрым развитием симптомов, зависящих от локализации сосудистой катастрофы. Геморрагический инсульт требует неотложной гемостатической, антигипертензионной и противоотечной терапии. При необходимости проводится хирургическое лечение.
Этиология и патогенез
Причинами геморрагического инсульта могут быть различные заболевания и состояния, такие как аневризма, артериальная гипертензия, артериовенозная мальформация головного мозга, васкулит и системные заболевания соединительной ткани. Кровоизлияние также может возникать при применении фибринолитических средств и антикоагулянтов, а также из-за злоупотребления кокаином и амфетамином.
Наиболее часто геморрагический инсульт наблюдается при амилоидной ангиопатии и гипертонической болезни, когда происходят патологические изменения артерий и артериол мозга. В этих случаях результатом инсульта чаще всего становятся внутримозговые кровоизлияния.
Классификация геморрагического инсульта
Внутричерепные кровоизлияния классифицируют по локализации крови. Выделяют следующие виды:
- внутримозговые (паренхиматозные)
- субарахноидальные
- вентрикулярные
- смешанные (субарахноидально-паренхиматозно-вентрикулярные, паренхиматозно-вентрикулярные и др.)
Клиническая картина
Геморрагический инсульт начинается остро, чаще всего на фоне высокого артериального давления. Кровоизлияние сопровождается сильной головной болью, головокружением, тошнотой, рвотой и быстрым развитием очаговых симптомов. Это приводит к прогрессирующему снижению уровня сознания — от умеренного оглушения до комы. Субкортикальные кровоизлияния могут сопровождаться эпилептическими припадками.
Очаговые неврологические симптомы зависят от локализации гематомы. Наиболее частыми являются гемипарезы, лобный синдром (нарушение памяти, поведения, критики), а также нарушения чувствительности и речи.
Состояние пациента после кровоизлияния и в последующие дни зависит от выраженности общемозговых и дислокационных симптомов, связанных с объемом и локализацией гематомы. При обширных кровоизлияниях и глубинной локализации быстро проявляются вторичные стволовые симптомы из-за дислокации мозга. Кровоизлияния в ствол мозга и обширные гематомы мозжечка приводят к быстрому нарушению витальных функций и сознания. Особенно тяжелыми являются кровоизлияния с прорывом в желудочковую систему, когда возникают менингеальные симптомы, гипертермия, судороги и быстрое угнетение сознания.
Первые 2,5-3 недели после кровоизлияния — самый тяжелый период заболевания. В это время состояние пациента ухудшается из-за прогрессирующего отека мозга, что приводит к нарастанию дислокационных и общемозговых симптомов. Дислокация мозга и отек являются основными причинами смерти в остром периоде, особенно когда присоединяются или обостряются ранее существовавшие соматические осложнения (например, нарушения функции почек и печени, пневмония, диабет). К началу четвертой недели у выживших пациентов начинается регресс общемозговых симптомов, и на первый план выходят последствия очагового поражения мозга, определяющие степень инвалидизации.
Постановка диагноза
Основные методы диагностики геморрагического инсульта:
- МРТ головного мозга
- Спиральная или обычная КТ головного мозга
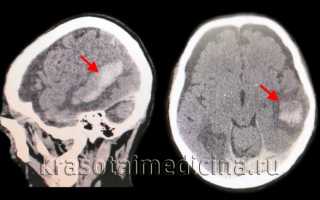
КТ головного мозга позволяет выявить объем и локализацию интрапаренхиматозной гематомы, степень смещения мозга и наличие отека, а также область кровоизлияния. Рекомендуется проводить повторные КТ-исследования для отслеживания изменений гематомы и состояния мозговой ткани.
Дифференциальный диагноз
Прежде всего, геморрагический инсульт нужно отличать от ишемического, который встречается чаще (до 85% всех инсультов). Дифференциация по клиническим данным невозможна, поэтому пациента следует госпитализировать с предварительным диагнозом «инсульт». В стационаре должно быть оборудование для МРТ и КТ, чтобы провести обследование как можно раньше. Характерные признаки ишемического инсульта включают отсутствие менингеальных симптомов и медленное нарастание общемозговых симптомов. Ликвор при ишемическом инсульте, исследуемый с помощью люмбальной пункции, имеет нормальный состав, в то время как при геморрагическом в нем может быть кровь.
Важно различать внутримозговые гематомы гипертонического генеза и гематомы другой этиологии, а также кровоизлияния в очаг ишемии и опухоли. Значение имеют возраст пациента, локализация гематомы в мозге и анамнез. Локализация гематомы в медиобазальных отделах лобной доли типична для аневризм мозговой или передней соединительной артерии. При аневризмах внутренней сонной или средней мозговой артерии гематома обычно располагается в базальных отделах лобной и височной долей, рядом с сильвиевой щелью. МРТ позволяет увидеть аневризму и патологические сосуды артериовенозной мальформации. При подозрении на разрыв аневризмы или артериовенозной мальформации необходимо провести ангиографическое обследование.
Лечение геморрагического инсульта
Лечение геморрагического инсульта может быть консервативным или хирургическим. Выбор метода зависит от клинико-инструментальной оценки пациента и консультации нейрохирурга.
Медикаментозную терапию проводит невролог. Консервативное лечение геморрагического инсульта основывается на общих принципах терапии инсульта. При подозрении на геморрагический инсульт необходимо как можно раньше начать лечебные мероприятия, включая оценку дыхания и сердечно-сосудистой деятельности. При дыхательной недостаточности проводят интубацию и подключают к ИВЛ. Артериальное давление, как правило, повышено, поэтому его нужно нормализовать. В стационаре важным мероприятием является терапия для уменьшения отека мозга с использованием гемостатических препаратов и средств, снижающих проницаемость сосудов.
При коррекции артериального давления важно избегать резкого снижения, так как это может снизить перфузионное давление, особенно при внутричерепной гематоме. Рекомендуемый уровень АД — 130 мм рт.ст. Для снижения внутричерепного давления применяют салуретики и осмодиуретики, контролируя уровень электролитов в крови не реже двух раз в сутки. Также могут использоваться коллоидные растворы и барбитураты. Медикаментозная терапия должна сопровождаться мониторингом состояния цереброваскулярной системы и жизненно важных функций.
Хирургическое лечение зависит от локализации гематомы, объема крови и общего состояния пациента. Исследования не дали однозначного ответа о целесообразности хирургического вмешательства, но в некоторых случаях операция может быть эффективной. Основная цель операции — спасти жизнь пациента, поэтому вмешательство проводят как можно скорее после кровоизлияния. Отсрочка возможна только для удаления гематомы с целью улучшения неврологических функций.
Метод операции выбирается в зависимости от локализации и размеров гематомы. Прямым транскраниальным способом удаляют лобарные и латеральные гематомы, а стереотаксическим — при смешанном или медиальном инсульте. Однако после стереотаксического удаления гематомы риск рецидива кровотечения выше, так как тщательный гемостаз невозможен. В некоторых случаях требуется дренирование желудочков (наружные вентрикулярные дренажи), например, при массивном вентрикулярном кровоизлиянии или окклюзионной водянке.
Прогноз при геморрагическом инсульте
Прогноз при геморрагическом инсульте в целом неблагоприятен. Летальность достигает 70%, при этом в 50% случаев смерть наступает после удаления внутримозговых гематом. Основная причина летальных исходов — прогрессирующий отек и дислокация мозга, на втором месте — рецидив кровоизлияния. Около двух третей пациентов остаются инвалидами. Ключевые факторы, влияющие на течение и исход заболевания, включают объем гематомы, ее локализацию в стволе мозга, прорыв крови в желудочки, нарушения сердечно-сосудистой системы и пожилой возраст пациента.
Профилактика
Основные меры профилактики геморрагического инсульта включают своевременное и адекватное лечение гипертонической болезни, а также устранение факторов риска, таких как гиперхолестеринемия, сахарный диабет, алкоголизм и курение.
Геморрагический инсульт: симптомы, диагностика, лечение и операции
Геморрагический инсульт (ГИ) — это клинический синдром, характеризующийся резким развитием очаговой и/или общемозговой неврологической симптоматики из-за спонтанного кровоизлияния в мозг или его оболочки. Патологический процесс вызывают факторы нетравматического генеза. Этот тип инсульта имеет наивысшую инвалидизирующую способность и связан с высоким риском раннего смертельного исхода.
Геморрагический инсульт составляет 10-15% от всех типов инсультов. Его частота среди населения мира составляет около 20 случаев на 100 тыс. человек. По прогнозам специалистов, через 50 лет эти показатели могут удвоиться. В России ежегодно фиксируется около 43-44 тыс. случаев ГИ. Примечательно, что он в 1,5 раза чаще встречается у мужчин, однако летальность от него выше у женщин.
Клинические наблюдения показывают, что смерть наступает у 75% пациентов на ИВЛ и у 25% без нее. Исследования показывают, что 30-50% больных умирает в течение первого месяца после геморрагии, причем половина из них — в первые два дня. Инвалидизация среди выживших достигает 75%, из них 10% остаются прикованными к постели. Лишь 25% пациентов становятся независимыми в повседневной жизни через 6 месяцев.
Эта патология представляет собой серьезную социальную проблему, так как эпидемиологический пик приходится на трудоспособный возраст — 40-60 лет. Геморрагические инсульты стали более распространены даже среди молодежи (20-30 лет). В группу риска входят люди с артериальной гипертонией, так как большинство случаев происходит на фоне хронически повышенного артериального давления.
Ключевым фактором, влияющим на прогноз, является оперативность оказания адекватной медицинской помощи.
Провокаторы геморрагического инсульта
Пусковыми механизмами геморрагического инсульта могут быть различные факторы, негативно влияющие на внутричерепную гемодинамику и состояние церебральных сосудов:
- стойкая артериальная гипертония (50% случаев);
- церебральная амилоидная ангиопатия (12%);
- прием антикоагулянтов (10%);
- внутричерепные новообразования (8%);
- другие причины — артериовенозные и кавернозные мальформации, тромбозы синусов головного мозга, аневризмы, васкулиты интракраниальных сосудов и др. (20%).
Многие пациенты с геморрагическим инсультом имеют в анамнезе сахарный диабет. Диабетики, как и гипертоники, входят в группу риска. При длительном течении диабета сосуды, включая церебральные, повреждаются из-за изменения химического состава крови с высоким уровнем глюкозы. Если на фоне повышенного сахара в крови наблюдаются постоянные повышения артериального давления, вероятность геморрагического инсульта возрастает в 2,5 раза.
Геморрагический эффект может развиться из-за разрыва сосуда (преобладающий механизм) или просачивания крови в окружающие ткани мозга через стенки капилляров, нарушенных по тонусу и проницаемости. Во втором случае разрыва нет, и обильного кровоизлияния тоже. Мелкие сосуды могут пропускать кровь точечно. Однако мелкоточечные геморрагии, сливаясь, могут образовать обширные очаги с серьезными последствиями, сопоставимыми с разрывом артерии или вены.
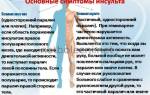
Клинические проявления ГИ
Незадолго до инсульта могут появляться предвестники, по которым можно заподозрить надвигающуюся опасность:
- покалывание или онемение одной половины лица;
- онемение пальцев рук или ног;
- внезапная слабость, головокружение, шум в голове;
- резкая болезненность в глазах, мушки перед глазами, двоение, видение в красном;
- внезапное пошатывание при ходьбе;
- беспричинная тахикардия;
- приступы потливости;
- повышение артериального давления;
- необоснованная тошнота;
- заторможенность в общении и восприятии речи;
- прилив крови к лицу, гипертермия.
Геморрагический инсульт обычно начинается резко, без предвестников, во время или сразу после физической активности, стресса или волнения. Его классические симптомы развиваются внезапно и ярко выражены:
- резкая и сильная головная боль;
- неукротимая рвота;
- длительное угнетение сознания или кома;
- кровяное давление выше 220 мм рт. ст.
Также могут наблюдаться шумное дыхание, эпилептические припадки, отсутствие реакции зрачков на свет, спастический миоз. В зависимости от расположения очага может быть поворот головы и обращение глаз в сторону пораженного полушария или наоборот. При обнаружении признаков геморрагического инсульта необходимо немедленно вызвать скорую помощь.
Острая геморрагия приводит к тому, что кровь поступает в определенные структуры мозга, образуя гематому. Излитие крови продолжается несколько минут или часов, пока не образуется тромб. Гематома быстро увеличивается, оказывая механическое воздействие на нервную ткань, что вызывает ее отек и гибель. Это приводит к нарастанию неврологического дефицита, включая угнетение дыхания, потерю чувствительности одной половины тела, речевые нарушения, утрату зрения и парез глотательных мышц.
Кровяное скопление может быть небольшим (до 30 мл), средним (от 30 до 60 мл) и большим (более 60 мл). Объемы излившейся крови могут достигать критических значений, вплоть до 100 мл. Клинические наблюдения показывают, что при внутричерепных кровоизлияниях объемом более 60 мл 85% пациентов умирают в течение 30 суток.
Типичная локализация кровоизлияний
Наиболее часто, в 55% случаев, геморрагии происходят в путаментальной зоне. Эти кровотечения возникают из-за разрыва дегенерированных лентикулостриарных артерий, что приводит к попаданию крови в скорлупу мозга. Основной причиной таких геморрагий обычно является длительно существующая гипертония. В некоторых случаях кровотечения из путамента могут прорываться в желудочковую систему, что может вызвать тампонаду и острый окклюзионно-гидроцефальный криз.
Следующей по распространенности является субкортикальная область, где наблюдаются геморрагии в 17–18% случаев. Основными источниками таких кровоизлияний являются разорвавшиеся артериовенозные мальформации (АВМ) и аневризмы на фоне повышенного давления. Подкорковые зоны, вовлеченные в геморрагический процесс, включают лобную, теменную, затылочную и височную доли.
Третье по частоте место, где геморрагии мозга встречаются в 14–15% случаев, — это зрительный бугор, или таламус. Таламические геморрагии возникают из-за выхода крови из сосудов вертебробазиллярного бассейна. Патогенез может быть связан с различными этиологическими факторами, однако чаще всего отмечается связь с гипертензивным синдромом.
На четвертом месте, с частотой 7%, находятся мостовые геморрагии. Они локализуются в задней части ствола мозга, в варолиевом мосту. Этот участок обеспечивает связь коры с мозжечком, спинным мозгом и другими важными элементами ЦНС, включая центры контроля дыхания и сердцебиения. Поэтому мост является самой опасной локализацией кровоизлияния, что может угрожать жизни.
Принципы диагностики заболевания
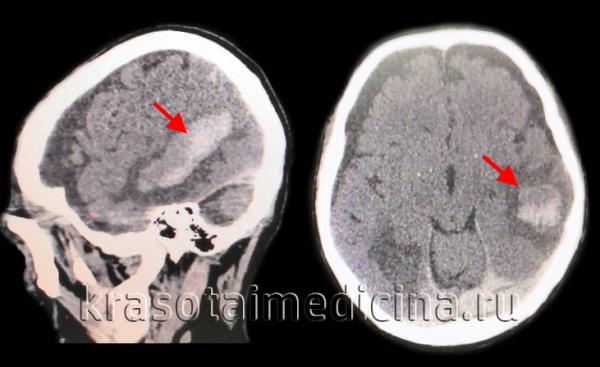
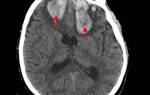
Золотым стандартом для диагностики является компьютерная томография (КТ). В первые 1-3 дня после приступа этот метод нейровизуализации более информативен, чем МРТ. Свежий геморрагический материал, содержащий 98% гемоглобина, на КТ выглядит как высокоплотное, четко очерченное, ярко-светлое включение на фоне более темной мозговой ткани. На основе компьютерной томограммы определяются зона эпицентра, объем и форма образования, уровень поражения внутренней капсулы, степень смещения мозговых структур и состояние ликворной системы.
С началом подострой фазы (через 3 дня) красные кровяные клетки гематомы на периферии разрушаются, а в центре железосодержащий белок окисляется, что приводит к снижению плотности очага. Поэтому с 3-го дня и позже обязательно проводят МРТ, которое лучше визуализирует гематому с производными окисления гемоглобина (метгемоглобином), переходящую в изоденсивную стадию. Ангиографические методы используются у пациентов с неопределенной причиной геморрагического инсульта, особенно у молодых людей с нормальным артериальным давлением.
Для адекватного ведения пациентов после внутримозгового кровоизлияния необходимо провести ЭКГ, рентген органов дыхания и анализы на электролиты, ПТВ и АЧТВ.
Медицинская помощь в стационаре
Все пациенты на раннем этапе получают интенсивную терапию в нейрореанимационном стационаре. Первоначальные лечебные мероприятия направлены на:
- нормализацию микроциркуляции и гемореологических нарушений;
- купирование мозгового отека и лечение обструктивной гидроцефалии;
- коррекцию артериального давления и температуры тела;
- функциональную регуляцию сердечно-сосудистой системы;
- поддержание водно-электролитного баланса;
- предупреждение судорог;
- профилактику внечерепных осложнений воспалительной и трофической природы (пневмония, эмболия, отек легких, пиелонефрит, кахексия, ДВС-синдром, эндокардит, пролежни, мышечная атрофия и др.);
- проведение респираторной поддержки при необходимости;
- устранение внутричерепной гипертензии при наличии дислокации.
Операция при гемморагическом инсульте
Вторым этапом лечебного процесса является нейрохирургическое вмешательство. Его цель — удалить жизнеугрожающую гематому для повышения выживаемости и достижения оптимального функционального исхода. Чем быстрее проведут операцию, тем лучше прогноз. Однако ранняя операция обычно возможна не ранее чем через 7-12 часов после инсульта, так как в ультра-раннем периоде она может привести к повторным кровотечениям.
Сроки удаления сгустков крови определяются опытными нейрохирургами. Операции, проведенные через 2-3 недели после геморрагического инсульта, также могут быть эффективными. Вопрос о времени операции полностью зависит от врача. Рассмотрим основные методы, применяемые при геморрагических инсультах.
-
Открытая декомпрессивная краниотомия показана при средних и крупных подкорковых, а также больших путаментальных и мозжечковых кровоизлияниях. Она применяется при выраженном смещении и нарастающем отеке мозга, ухудшении неврологического статуса. Операция выполняется под общей анестезией с использованием микрохирургической оптики. Сгусток удаляется через трепанационный доступ, затем выполняется экономная энцефалотомия, и патологический компонент отсасывается специальным прибором. Плотные скопления удаляются пинцетом. В конце операционного поля промывается раствором хлорида натрия, проводится гемостаз с помощью коагуляции и антигеморрагических средств.
-
Пункционно-аспирационная процедура рекомендуется при небольших геморрагиях таламического, путаментального и мозжечкового расположения. Метод заключается в создании небольшого отверстия в черепе, пункции гематомы и аспирации ее жидкой массы. Эта процедура может быть выполнена с использованием стереотаксической или нейроэндоскопической техники. Иногда ее целесообразно сочетать с локальным фибринолизом, который включает установку дренажа для введения фибринолитиков, способствующих растворению кровяного сгустка.
Функции центральной нервной системы после геморрагических инсультов полностью восстановить невозможно. Однако важно обратиться в клинику с врачами международного уровня для адекватного хирургического лечения. Это повысит шансы на успешное восстановление и минимизирует осложнения.
Идеальное выполнение операции в правильные сроки увеличивает выживаемость в 2-4 раза. Грамотный послеоперационный уход снижает вероятность рецидива. Следует отметить, что повторный инсульт с кровоизлиянием у 99,99% пациентов приводит к летальному исходу.
Рекомендуем обратить внимание на уровень нейрохирургии в Чехии, где медицинские центры имеют отличную репутацию и высокие показатели восстановления даже самых тяжелых пациентов. В Чехии также доступны минимальные цены на нейрохирургическую помощь и качественная послеоперационная реабилитация. Выбор медицинского учреждения остается за пациентом и его родственниками.
Литература:
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Доклиническое изучение противоопухолевой активности производного индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. № 1. С. 129.
- Sprengel, «Pragmatische Geschichte der Heilkunde».
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_neurology/hemorrhagic-stroke.
- https://msk-artusmed.ru/mozg/gemorragicheskij-insult/.
- Haeser, «Handbuch der Gesch. d. Medicin».
- Moustafine R. I. и др. Eudragit® E PO как дополнительный материал для разработки систем доставки лекарств с контролируемым высвобождением. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- Bangun H. и др. Подготовка мукоадгезивной гастроретентивной системы доставки лекарств из альгинатных гранул с экстрактом куркумы. Asian Journal of Pharmaceutical and Clinical Research. 2019; 12(1):316–320. DOI: 10.22159/ajpcr.2019.v12i1.29715.
- Мирский, «Хирургия от древности до современности. Очерки истории.» (Москва, Наука, 2000, 798 с.).