Периферические составляющие системы чувствительности:
1) Болевые: ноцицептор — ноцицептивная система (см. далее).
2) Температурные: тепло — окончания Руффини; холод — луковицы Краузе.
3) Осязательные (1 тип рецепторов — с небольшими, четко очерченными полями): диск Меркеля (медленно адаптирующийся) и тельце Мейсснера (быстро адаптирующийся).
4) Давление и вес (2 тип рецепторов — с обширными полями): тельце Гольджи-Маццони (медленно адаптирующийся) и тельце Фатера-Паччини (быстро адаптирующийся).
5) Вибрации — рецепторы надкостницы.
1) Мышечные веретена — 1 и 2 типы.
2) Сухожильные рецепторы — тельце Гольджи.
1) Толстые миелиновые типа А-альфа (40-50 м/с) — проприоцепция.
2) Толстые миелиновые типа А-бета (30-40 м/с) — тактильная чувствительность.
3) Толстые миелиновые типа А-гамма (20-30 м/с) — давление.
4) Тонкие миелиновые типа В (10-14 м/с) — боль и температура.
5) Безмиелиновые типа С (2 м/с) — протопатическая боль.
Повышенная чувствительность. Низкий болевой порог
Нарушение чувствительности (повышенная или пониженная) не является самостоятельным заболеванием, а указывает на наличие болезни или дисбаланса в организме. Наша задача — выявить причину повышенной чувствительности и нормализовать болевой порог.
Болевой порог может снижаться как в целом теле, так и в отдельных его частях, проявляясь по-разному:
- повышенной болевой чувствительностью (небольшое раздражение вызывает сильную боль),
- измененной температурной чувствительностью (например, к горячей или холодной воде),
- болезненностью при прикосновениях и повышенной чувствительностью к движению воздуха,
- усилением восприятия давления и веса тела, а также суставно-мышечного чувства.
Эти симптомы часто встречаются при различных заболеваниях нервной системы, таких как:
- Нейроинфекция
- Рассеянный склероз
- Рассеянный энцефаломиелит
- Полиневрит, полиневропатия
- Депрессия, переутомление, нервное истощение, дефицит сна.
Лечение повышенной чувствительности эффективно только при терапии основного заболевания. При необходимости мы предложим:
- магнитную стимуляцию и другие виды восстановительного лечения,
- адекватное обезболивание,
- препараты, восстанавливающие нормальный уровень болевого порога (например, СИОЗС).
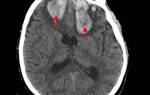
Прогноз, и сколько живут после правостороннего инсульта?
Прогноз после правостороннего инсульта неутешителен и в значительной степени зависит от обширности поражения мозга. На продолжительность жизни влияют первопричина инсульта, наличие сопутствующих заболеваний и уровень сопротивляемости организма.
Обширный инсульт приводит к смерти в четверти случаев, чаще всего в течение двух недель после приступа. Это связано с разрушением центральной нервной системы, в результате чего большинство пациентов становятся недееспособными.
Продолжительность жизни пациента зависит от скорости и качества оказания медицинской помощи. Статистика показывает, что лишь 30% пациентов возвращаются к нормальной жизни, остальные становятся инвалидами, а смерть может наступить в течение года.
Правостороннее поражение вызывает множество трудностей, но квалифицированная помощь в первые часы после инсульта значительно улучшает состояние пациента и увеличивает срок жизни.
Заболевания периферической нервной системы
В периферической нервной системе находятся нервы (черепные и спинальные), которые связывают центральную нервную систему (ЦНС) с органами и частями тела. Эта система не защищена костями и не имеет гематоэнцефалического барьера, что делает ее более уязвимой к механическим повреждениям и токсическим веществам.
Периферическую нервную систему делят на соматическую и вегетативную. Соматическая система регулирует осознанные действия, а вегетативная отвечает за реакцию на внешние раздражители и поддерживает работу кровеносной, пищеварительной, половой и мочевой систем.
Заболевания периферической нервной системы классифицируют по следующим критериям:
- Топографо-анатомический принцип: включает воспаления корешков, канатиков, сплетений и нервов.
- Этиология: болезни могут быть вызваны инфекциями, токсинами, аллергическими реакциями, нехваткой витаминов или вертеброгенными образованиями в костях опорно-двигательного аппарата.
- Патогенез и патоморфология: выделяют невриты, невропатии и невралгии.
Невропатия может возникнуть из-за нарушений в сердечно-сосудистой системе, аллергий, токсического поражения или механических повреждений.
Симптомы заболеваний ПНС включают:
- Нарушения чувствительности, болевые ощущения, онемение конечностей, распирание в пораженной области, потерю или повышенную чувствительность кожи.
- Проблемы с движением, слабость мышц, плохая реакция на команды.
- Вегетативная дисфункция, проявляющаяся сухостью или потливостью рук и ног, их холодностью даже в тепле.
Для диагностики заболеваний ПНС используют различные методы, которые помогают выявить и скорректировать недуг. Лечение включает медикаменты, физиотерапию и, в случае серьезных осложнений, хирургическое вмешательство. Начинать лечение следует при первых признаках заболевания.
Заболевания сосудов могут быть следствием дисфункции вегетативной нервной системы. Они развиваются из-за гипертонической болезни и атеросклероза, проявляются сильной головной болью, тошнотой и рвотой, могут привести к инсульту или инфаркту.
- Заболевания, нарушающие кровообращение в головном мозге, проявляются ишемическими атаками, энцефалопатией, гипертоническим кризом, а также могут привести к инсульту или субдуральной гематоме.
- Гипертоническая болезнь увеличивает нагрузку на сердце.
- Атеросклероз сужает сосуды.
- Инфаркт вызывает отмирание сердечной мышцы.
Одним из заболеваний периферической нервной системы является ишиас, связанный с воспалением седалищного нерва. Его также называют пояснично-крестцовым радикулитом или невралгией.
Причины ишиаса:
- Грыжа позвоночника, при которой ядро межпозвоночного диска выпадает и защемляет нервные окончания.
- Инфекции, такие как грипп, тиф или скарлатина, приводят к токсическому воспалению.
- Стеноз, сужающий канал в области поясницы, где расположен спинной мозг.
- Спондилолистез, изменяющий положение позвонков.
- Воздействие холодной температуры.
- Остеофиты, костные выросты, возникающие при остеохондрозе, остеоартрозе или спондилезе.
Причины и проявления
Дизестезия часто проявляется в состоянии покоя, когда мышцы расслаблены. Начинается с непонятных ощущений, таких как покалывание, дискомфорт и «мурашки», которые постепенно усиливаются. Утром заболевание, как правило, не проявляется.
Чаще всего симптомы возникают после 20 лет и с возрастом становятся более интенсивными, а приступы — более частыми. Дизестезия может сопутствовать таким заболеваниям, как:
- уремия;
- почечная недостаточность;
- невроз;
- ревматоидный артрит.
Она также может встречаться у беременных женщин. Заболевание имеет наследственный характер, но не представляет серьезной угрозы для жизни.
Характерная симптоматика:
Лечение у невролога
Что лечит у взрослых невролог?
Наиболее распространенными неврологическими проблемами у взрослых являются:
- остеохондроз;
- невралгии;
- грыжа межпозвоночного диска;
- эпилепсия;
- хорея Гентингтона;
- болезнь Паркинсона;
- рассеянный склероз.
Какие препараты ( таблетки и уколы ) назначает невролог?
В неврологии используются следующие группы препаратов:
- Успокоительные средства (седативные). Применяются при психомоторном возбуждении, психозах и неврозах. Наиболее распространены бензодиазепины, такие как диазепам, лоразепам и феназепам. Также используются для снятия судорог.
- Миорелаксанты. Эти препараты расслабляют мышцы и назначаются при ущемлении корешков спинномозгового нерва для уменьшения болевого синдрома. Часто назначают мидокалм и баклосан.
- Препараты, улучшающие кровоток в сосудах мозга. К ним относятся церебролизин, кавинтон и мексидол.
- Антидепрессанты. Эти препараты влияют на области мозга, отвечающие за активность и позитивное мышление. Назначаются пациентам с депрессией. Наиболее часто используются амитриптилин и ципралекс.
- Противоэпилептические средства. Применяются для уменьшения частоты приступов у пациентов с эпилепсией. Наиболее распространенные препараты — хлоралгидрат, суксилеп и финлепсин.
- Противопаркинсонические средства (система ДОПА). Разработаны для пациентов с болезнью Паркинсона и замедляют прогрессирование симптомов. К ним относятся проноран, реквип и леводопа.
- Снотворные препараты. Используются при нарушениях сна. Пациентам могут назначить фенобарбитал, реслип или мелаксен.
- Ноотропные препараты. Улучшают обмен веществ в тканях мозга и часто назначаются после инсультов или при нарушениях памяти. К ним относятся пирацетам, фенибут, винпоцетин и глицин.
- Витамины. В неврологии часто назначают витамины группы В (например, нейробион и витамин В12) в качестве общеукрепляющего средства.
Обезболивающие препараты варьируются от нестероидных противовоспалительных средств до морфия и его аналогов.
Для чего нужны блокады?
Обычно новокаин применяют в комбинации со спазмолитиками при искривлении позвоночника и болях в области суставов, что помогает снять боль.
После блокады могут возникнуть следующие побочные эффекты:
- аллергические реакции;
- нестабильное головокружение;
- тошнота.
При каких болезнях пациенту нужна операция на мозге?
Хирургическое лечение в неврологии может потребоваться при следующих патологиях:
- черепно-мозговые травмы;
- значительное повышение внутричерепного давления;
- кровоизлияния в мозг (геморрагический инсульт);
- аневризмы сосудов головного мозга;
- определенные виды менингита (воспаление мозговых оболочек);
- грыжа мозга у детей;
- некоторые искривления позвоночника;
- грыжа диска и другие.
При каких болезнях ставят на учет у невролога?
На учет у невролога могут поставить по следующим причинам:
- врожденные неврологические патологии у детей;
- эпилепсия;
- болезнь Паркинсона;
- перенесенные операции (например, после черепно-мозговых травм);
- инсульты и другие заболевания.
Особенности терапии
Комплексная терапия правостороннего инсульта включает коррекцию в остром периоде и реабилитацию. В остром периоде, при высоком риске тяжелых последствий, может потребоваться хирургическое вмешательство. Пациент находится в реанимации. Лечение правостороннего инсульта любого генеза проводится по нескольким направлениям:
- Базовое: при ишемии — тромболитики, дезагреганты, антикоагулянты (наиболее эффективен тромболизис активатором плазминогена рекомбинированного типа); при кровоизлиянии — экстренные кровоостанавливающие и сосудосужающие средства.
- Гипотензивное: препараты, снижающие артериальное давление, уменьшают компрессию нервов и пастозность тканей (Беталок, Стугерон, Триампур).
- Нормализация кровотока мозга: препараты с вазоактивными и антиагрегантными свойствами (Трентал, Кавинтон, Эуфиллин).
- Нейропротекторное: восстанавливают связи между нейронами (Целлекс).
- Антиоксидантное: детоксицируют ткани, выводят свободные радикалы, обновляют клетки (Витамин Е, С, Ликопин).
В остром периоде важно контролировать дыхание, частоту сердечных сокращений и температуру тела. Наиболее эффективно лечение в первые три- пять часов после приступа. Уже через сутки в нейронах происходят необратимые процессы.
Нарушения и их причины по алфавиту:
нарушение чувствительности —
При каких заболеваниях возникает нарушение чувствительности:
Основная причина нарушения чувствительности — структурные изменения в центральной и периферической нервной системе. К ним относятся опухоли, травмы и недостаточное кровоснабжение. Также нарушения чувствительности могут возникать при некоторых психических заболеваниях.
Виды нарушений чувствительности:
-
Анестезия — отсутствие тактильной чувствительности.
- Диссоциированная — отсутствие болевой и температурной чувствительности при сохранении проприоцептивной или наоборот.
- Истерическая — анестезия у больных истерией без органического поражения рецепторов и проводящих путей, обычно затрагивающая области, не соответствующие зонам иннервации определённых корешков или нервов.
- Корешковая — анестезия в зоне иннервации конкретного заднего корешка спинного мозга.
- Парциальная — отсутствие одного или нескольких видов чувствительности при сохранении остальных.
- Сегментарная — диссоциированная или тотальная анестезия в зоне иннервации определённого сегмента спинного мозга.
- Тотальная — отсутствие всех видов чувствительности.
- Травматическая — анестезия, возникающая из-за повреждения чувствительных нервов или центров нервной системы.
-
Анальгезия — отсутствие болевой чувствительности.
-
Термоанестезия — отсутствие температурной чувствительности.
-
Гипестезия — снижение тактильной чувствительности.
-
Гиперестезия — усиление тактильной чувствительности.
-
Гиперальгезия — чрезмерная болевая чувствительность.
-
Гипалгезия — снижение болевой чувствительности.
-
Полиестезия — одиночное раздражение воспринимается как множественное.
-
Аллохейрия — локализация раздражения не в месте его нанесения, а на симметричных участках с противоположной стороны.
-
Дизестезия — искажённое восприятие ощущений (например, тепло воспринимается как холод).
-
Парастезии — ощущения жжения, покалывания или ползания мурашек, возникающие спонтанно.
-
Гиперпатия — резкое неприятное ощущение при раздражении, характеризующееся повышением порога восприятия (гипестезия), отсутствием точной локализации раздражения и длительным периодом последействия.
-
Синестезия — возникновение дополнительных ощущений при раздражении органа чувств (например, восприятие цвета при слушании музыки).
-
Батианестезия — отсутствие проприоцептивной чувствительности.
К каким врачам обращаться, если возникает нарушение чувствительности:
Вы заметили нарушение чувствительности? Хотите получить более подробную информацию или записаться на осмотр? Клиника Eurolab всегда к вашим услугам! Наши опытные врачи проведут обследование, изучат симптомы и помогут определить заболевание. Мы также предлагаем возможность вызова врача на дом. Клиника Eurolab работает круглосуточно.
Разновидности кожной чувствительности
Классическая физиология выделяет следующие виды кожной чувствительности:
- Боль. Возникает под воздействием разрушительных раздражителей и сигнализирует о прямой опасности для организма.
- Термическая (температурная) чувствительность. Позволяет различать горячее, теплое, холодное и ледяное. Она важна для рефлекторной регуляции тела.
- Прикосновение и давление. Эти ощущения взаимосвязаны. Давление — это сильное прикосновение, поэтому для него не выделяются отдельные рецепторы. Опыт (с участием зрения и мышечного чувства) помогает точно локализовать участок воздействия раздражителя.
В некоторых классификациях кожная чувствительность делится на:
- Боль.
- Ощущение холода.
- Прикосновение.
- Ощущение тепла.
Исследование чувствительности
Исследование чувствительности
Болевая чувствительность определяется путем уколов иглой или булавкой. Пациент с закрытыми глазами отвечает: «остро» или «тупо». Сравнивается чувствительность на симметричных участках тела, в дистальных и проксимальных отделах рук и ног, а также в зоне иннервации отдельных периферических нервов, сегментов или корешков.
Тактильная чувствительность исследуется прикосновением к различным участкам кожи ваткой, кисточкой или полоской бумаги. Температурная чувствительность определяется прикладыванием к коже холодных и теплых предметов, например, пробирок с водой разной температуры. В норме человек различает разницу температуры в 1-2 °С.
Суставно-мышечное чувство: пациент с закрытыми глазами должен определить направление пассивных движений в суставах рук и ног. Сначала выполняются движения в мелких суставах (пальцы рук и ног), затем в более крупных. В норме распознаются даже незначительные движения.
Вибрационная чувствительность исследуется с помощью камертонов. При нарушениях глубокой чувствительности у пациента развивается сенситивная атаксия — утрата проприоцептивного контроля за движениями, что проявляется неустойчивой походкой и нарушением координации, особенно при закрытых глазах.
Стереогностическое чувство — способность узнавать знакомые предметы (ключ, монету, расческу и др.) на ощупь. Нарушение этого чувства называется астереогнозия.
Дискриминационная чувствительность — способность различать два одновременно наносимых на кожу раздражения. Двумерно-пространственная чувствительность — способность распознавать рисуемые на коже простые фигуры (крестики, круги, буквы) без визуального контроля.
Чувство локализации раздражения: пациент с закрытыми глазами должен точно указать пальцем место на своем теле, на которое наносится тактильное или болевое раздражение. Кинестезия кожной складки определяется так: захватывают пальцами складку кожи и смещают ее в разные стороны. Пациент с закрытыми глазами определяет направление смещения кожной складки.
Виды расстройств чувствительности
Гиперестезия — это повышение чувствительности к различным раздражителям, возникающее при снижении порога возбудимости болевых, температурных и других рецепторов.
Гиперпатия — состояние, при котором повышен порог чувствительности. Раздражение становится неприятным, отсутствует точная локализация, а также наблюдается длительное последействие.
Дизестезия — искажение чувствительности, при котором холод воспринимается как тепло, а прикосновение — как боль.
Парестезия — спонтанно возникающее неприятное ощущение (онемение, покалывание, ползание мурашек и т. д.), возникающее без внешнего раздражения.
Боль — это психофизиологическое состояние, возникающее в ответ на сильные или разрушительные раздражители, вызывающие органические или функциональные нарушения в организме. Боль ощущается с участием коры головного мозга и представляет собой интегративную функцию организма, мобилизующую различные системы для защиты от вредных факторов.
Что происходит на приеме врача-невролога?
На приеме доктор в первую очередь собирает анамнез, опрашивая пациента о времени появления симптомов и причинах заболевания.
Во время неврологического осмотра врач изучает функции нервов и рефлексы, выявляет болезненные точки и нарушения (чувствительности, движений и др.), устанавливая предварительный диагноз. В зависимости от симптомов и предварительного диагноза невролог назначает дополнительное инструментальное обследование.
После установления окончательного диагноза врач дает рекомендации по лечению. Неврологи используют современные схемы, что позволяет достигать высокой эффективности лечения и формировать благоприятные прогнозы.
Наши врачи
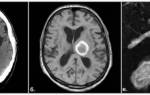
Какие методы диагностики мы применяем?
В многопрофильной клинике ЦЭЛТ врачи используют современное оборудование, что позволяет проводить полноценные обследования в кратчайшие сроки.
Лабораторные исследования
- Стоп-инсульт (полное обследование) — руб.
Методы функциональной диагностики
- Электроэнцефалография — 2 800 руб.
Ультразвуковые методы диагностики
- Дуплексное сканирование сонных и позвоночных артерий — 4 000 руб.
Рентгенодиагностика
- Рентгенография грудного отдела позвоночника — 2 200 руб.
- Функциональные исследования шейного отдела позвоночника — 2 200 руб.
- Рентгенография головного мозга — 7 500 руб.
- КТ позвоночника (1 отдел) — 6 000 руб.
- КТ шейного отдела позвоночника — 6 000 руб.
- МРТ пояснично-крестцового отдела позвоночника — 6 000 руб.
Преимущества многопрофильной клиники ЦЭЛТ
Мы предлагаем нашим пациентам ряд преимуществ:
- Высококвалифицированные врачи: неврологи, нейрохирурги, мануальный терапевт и психоневролог. Все специалисты клиники имеют многолетний опыт работы, среди них — кандидаты медицинских наук и врачи высшей квалификационной категории. Они участвуют в международных конференциях и обмениваются опытом с коллегами из других стран.
- Современное оснащение. В многопрофильной клинике ЦЭЛТ установлено высокотехнологичное диагностическое оборудование, позволяющее эффективно диагностировать многие неврологические заболевания с использованием современных методов: лабораторных, ультразвуковых, функциональных (электроэнцефалография), рентгенологических (рентгенография и компьютерная томография) и МРТ.
- Удобство и комфорт. Помещения для диагностики расположены в одном здании с кабинетами врачей, что удобно для пациентов. Неврологический осмотр и полный комплекс диагностических мероприятий занимают минимум времени.
- Современные лечебные схемы. Мы придерживаемся высоких стандартов в работе. Наши неврологи опираются на лучший опыт зарубежных клиник и имеют собственные наработки. В схемах лечения используются методы лекарственной терапии, блокады, рефлексотерапии, мануальной терапии и различные виды медицинского массажа.
Боль — главный симптом многих заболеваний. Существует множество видов боли. Некоторые из них можно терпеть долго, а другие требуют обращения к врачу в тот же день.
Привыкая к постоянной боли или её периодическим приступам, человек забывает, что значит жить полноценной жизнью, не испытывая постоянного напряжения из-за болевых ощущений. Решением этой проблемы занимается современная медицина, работающая на базе многопрофильной клиники ЦЭЛТ.
Наши услуги в неврологии
| Название услуги | Цена в рублях |
|---|---|
| Прием врача-невролога (первичный) | 4 000 |
| Прием врача-невролога (повторный, в течение 3-х месяцев) | 2 500 |
| КТ головного мозга | 6 000 |
| МРТ головного мозга с ангиографией сосудов | 8 000 |
| Электроэнцефалография (ЭЭГ) | 2 800 |
| Иглорефлексотерапия (1 сеанс) | 3 000 |
| Периферическая блокада | 4 000 |
Все услуги
Причины возникновения
Этиология инсульта правой стороны мозга может быть разнообразной. Основные факторы, влияющие на его развитие, включают:
- Опухоли или новообразования в мозге — их увеличение может сжимать сосуды, нарушая кровообращение.
- Ожирение — лишний вес создает дополнительную нагрузку на сердце.
- Атеросклероз — неправильное питание способствует образованию бляшек, ухудшающих кровообращение.
- Тромбоз — загущение крови приводит к образованию тромбов, которые могут блокировать сосуды.
- Артериальная гипертензия — это заболевание вызывает расширение вен и капилляров, снижая их эластичность и увеличивая риск разрыва.
- Истощение организма из-за недостатка сна и частых стрессов.
- Несбалансированное питание — частое употребление фаст-фуда, газированных напитков и жирной пищи.
- Аутоиммунные заболевания, такие как сахарный диабет.
- Длительный прием препаратов, способствующих загущению крови.
- Злоупотребление алкоголем.
По филогенетическим критериям формирования
Классификация чувствительности была предложена ученым Г. Хэдом и включает два типа:
-
Протопатическая. Это примитивная форма чувствительности, центр которой находится в таламусе. Она не позволяет точно определить локализацию источника раздражения, как внешнего, так и внутреннего. Протопатическая чувствительность отражает субъективные процессы и обеспечивает восприятие сильных и грубых раздражителей, таких как боль и температура, которые представляют опасность для организма.
-
Эпикритическая. Этот тип чувствительности имеет корковый центр и является более дифференцированной и объективированной. Филогенетически она считается более молодой. Эпикритическая чувствительность позволяет организму воспринимать более тонкие раздражения, оценивать их степень, качество, локализацию и характер.
Тактильные рецепторы
Понятие «рецептор» относится к элементам нервной системы, которые воспринимают действия раздражителей. Тактильная чувствительность обеспечивается двумя системами рецепторов:
- инкапсулированные нервные окончания (тельца Мейсснера, Фатера-Пачини, диски Меркеля);
- нервные сплетения вокруг волосяных фолликулов.
Эти чувствительные точки распределены по телу с разной плотностью. В среднем на 1 квадратный сантиметр приходится 25 точек. Плотность рецепторов варьируется в зависимости от участка тела: чем выше плотность, тем острее восприятие. Наибольшая чувствительность наблюдается на поверхности языка и кончиках пальцев.
Взгляд с точки зрения неврологии и психиатрии
Дизестезия — это нарушение чувствительности, проявляющееся болевыми ощущениями в зонах с измененной чувствительностью. Эти ощущения могут возникать как в ответ на легкий тактильный раздражитель, так и спонтанно.
Дизестезия наблюдается при поражении центральной или периферической нервной системы. Спонтанные или вызванные раздражители могут восприниматься как болевой синдром, например, как температурный.
Это состояние характеризуется несоответствием между объективным раздражителем и его субъективной оценкой. Например, при ощупывании предмета пациент может воспринимать его размер больше, чем он есть на самом деле.
Иногда внешний раздражитель ощущается неправильно: не в том месте, где он был нанесен, а в противоположной стороне. Например, укол в левое бедро может ощущаться в правом.
При спинной сухотке часто наблюдается замедление проводимости болевых ощущений. Например, пациент может не реагировать на болезненную инъекцию, и только после того, как врач продолжает процедуру, у больного неожиданно возникает сильная боль.
Во всех этих случаях происходит неправильная оценка внешнего раздражения.
С точки зрения неврологии, дизестезия — это нарушение чувствительности, возникающее из-за поражения чувствительного нерва, проводящих путей, задних рогов или корешков спинного мозга. При этом мышечная и суставная чувствительность остаются сохранными.
С точки зрения психиатрии, дизестезия также связана с нарушениями чувствительности, но обусловлена психическими аномалиями или является симптомом психических расстройств.
В современной психиатрии не существует общепризнанной классификации нарушений элементарной восприимчивости и чувствительности.