Пузырьки — это первичные морфологические элементы экссудативного характера, содержащие жидкость и слегка возвышающиеся над уровнем кожи. Они состоят из полости, заполненной серозным или реже серозно-геморрагическим содержимым, покрышки и дна. Пузырьки могут находиться под роговым слоем, в середине эпидермиса или между эпидермисом и дермой. Они бывают однокамерными и многокамерными, создавая впечатление единого пузыря без перегородок.
Размер пузырьков варьируется от булавочной головки до чечевицы. Содержимое может быть прозрачным, серозным или, реже, кровянистым. Часто оно мутнеет и становится гнойным, что происходит при переходе пузырька в гнойничок. Жидкость из пузырька может засыхать в корочку, либо покрышка лопается, образуя эрозивную поверхность и мокнутие.
Пузырьки могут появляться на неизменённой коже, но чаще имеют воспалительное эритематозное основание. На слизистой оболочке рта и на соприкасающихся поверхностях кожи пузырьки быстро вскрываются, обнажая эрозивные поверхности. На участках с более толстой покрышкой, например, на ладонях при дисгидрозе, они сохраняются дольше. Пузырьки могут исчезать бесследно или оставлять временную пигментацию, как при герпетиформном дерматите Дюринга.
При образовании пузырьков гистологически наблюдаются спонгиоз (при экземе и дерматитах), баллонирующая дегенерация (при простом пузырьковом и опоясывающем лишаях, ветряной оспе) и внутриклеточная вакуолизация (при дисгидрозе).
Пузыри на коже
Пузыри — это первичные морфологические элементы кожи. Они представляют собой экссудативные полостные образования крупных размеров, от лесного ореха до куриного яйца и больше. Пузырь состоит из покрышки, полости с серозным содержимым и основания. Если полость расположена под роговым слоем, пузырь называется субкорнеальным; в толще шиповидного слоя — интраэпидермальным; между эпидермисом и дермой — субэпидермальным.
Форма пузырей может быть круглой, полушаровидной или овальной. Содержимое — прозрачное, желтоватое, реже мутноватое или геморрагическое. В жидкости пузырей находятся лейкоциты, эозинофилы и эпителиальные клетки.
Для диагностики некоторых дерматозов полезно проводить цитологическое исследование мазков-отпечатков или соскобов со дна пузыря, так как клеточный состав может варьироваться. На соприкасающихся поверхностях кожи и слизистых оболочках пузыри быстро вскрываются, образуя эрозивные поверхности с бортиками от пузырных покрышек.
Пузыри возникают при вульгарной пузырчатке, буллёзном эпидермолизе, острой эпидемической пузырчатке новорожденных, многоформной экссудативной эритеме, медикаментозных дерматитах (например, при сульфаниламидной эритеме), ожогах и других состояниях. Чаще всего пузырь появляется на фоне эритематозного пятна, но может возникать и на видимо неизменённой коже (например, у больных вульгарной пузырчаткой).
Пузыри могут образовываться из-за повреждения эпидермиса, например, стафилококками. При ожогах серозный экссудат поднимает некротизированный участок эпидермиса. Образованию интраэпидермальных пузырей часто способствуют внутренние факторы, что приводит к нарушению межклеточных связей (акантолиз) и дегенеративным изменениям эпидермальных клеток.
При нарушении структуры базальной мембраны отёчная жидкость или экссудат, выступающие из сосудов, отслаивают весь эпидермис (эпидермолиз), что приводит к образованию субэпидермальных пузырей, как, например, при многоформной экссудативной эритеме. Для пузырчатки характерно интраэпидермальное расположение пузырей в шиповидном слое и наличие одиночных или групповых акантолитических клеток.
Пузыри и волдыри после ожога
Последнее обновление: 03.03.2021
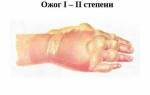
При ожогах, независимо от их тяжести, основную нагрузку принимает кожа. Она получает серьезный вред: даже ожог 1 степени вызывает покраснение, не говоря уже о более глубоких поражениях, которые иногда требуют удаления омертвевших тканей.
Как понять, что ожог нуждается в лечении? Наша кожа подскажет это.
При ожоге 2 степени и выше (всего их 4) на поврежденной поверхности образуются пузыри, заполненные желтоватой жидкостью — экссудатом. Эти пузырьки появляются именно в месте ожога, поэтому даже если пострадавший потерял сознание или временно утратил чувствительность, место ожога легко определить по характерным пузырям.
Пузырь от ожога или волдырь от ожога — что у вас?
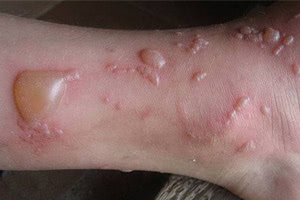
Врачи-дерматологи классифицируют высыпания на коже, вызванные раздражением и травмированием. Пузыри различаются по размерам: мелкие образования, похожие на сыпь, называют пузырьками, а более крупные, образовавшиеся при слиянии нескольких мелких, — пузырями.
Волдырь — это подкожный пузырь, возникающий при аллергии или механическом трении, например, от натирания обувью. Поэтому элементы, появившиеся после ожога, правильно называть пузырями.
При описании симптомов врачу вы можете использовать любой из этих терминов — он вас поймет.
В чем опасность появления пузырей после ожога
Появление пузырей указывает на серьезное повреждение кожи. Они образуются на месте ожога, вызванного контактом с горячими предметами, открытым пламенем, химикатами, длительным пребыванием на солнце или облучением. Состояние кожи с пузырями помогает оценить характер поражения. Обратитесь к врачу в следующих случаях:
- Ожог 1 степени, если обожжено более 10% площади тела (примерно 1% составляет площадь ладони), ожог 2 степени с поражением более 1%, или ожог 3 и 4 степени.
- Если на коже много пузырьков, которые быстро объединяются в крупные на фоне отека.
- При сильной боли или потере чувствительности в области ожога.
- Ожог любой степени в области лица, паха или суставов.
- Если пострадал ребенок или пожилой человек.
Можно ли прокалывать пузырь от ожога?
Образовавшиеся от ожога пузыри — это полостные образования внутри эпидермиса, наполненные серозным экссудатом, который имеет воспалительный характер. Пузырь сам по себе не исчезнет и не «всосется» обратно в кожу.
Воспаление внутри пузыря замедляет процесс заживления. Он может лопнуть в неподходящий момент, когда нет возможности обработать и обеззаразить место ожога. Вскрытие пузыря и обработку области ожога должен проводить врач в условиях перевязочной или операционной.
Что делать с пузырем после ожога: лечить или избавиться?
Пузырь от ожога следует лопнуть, но это должен сделать врач.
Перед процедурой место ожога и пузырь обрабатываются антисептическим раствором. Пузырь прокалывается стерильной иглой, при этом прокол должен быть неглубоким — достаточно лопнуть пузырь сверху. Процедура практически безболезненная, может ощущаться легкое пощипывание.
С помощью стерильной салфетки убирается жидкость, вытекшая из пузыря. Осторожно удаляется пленочка с поверхности кожи, а ранка обрабатывается антисептиком. На место ожога накладывается стерильная повязка с антимикробным препаратом.
Для ускорения регенерации кожи рекомендуется заживляющая мазь. Хорошо подойдет восстанавливающий крем «Ла-Кри», содержащий только натуральные компоненты. Его негормональный состав разработан для устранения различных проблем с кожей и эффективен при ожогах:
- Пантенол и масло авокадо ускоряют заживление и регенерацию, смягчают кожу.
- Солодка обладает противовоспалительными свойствами.
- Экстракт грецкого ореха защищает от микробов.
После нанесения крема место ожога следует накрыть стерильной повязкой, чтобы предотвратить попадание грязи.
Если процедура проведена в стерильных условиях, инфекция не грозит. При регулярном использовании заживляющей мази «Ла-Кри» ожог заживет быстро и не оставит следов.
Клинические исследования
Клиническое исследование, проведенное компанией совместно с Союзом педиатров России, подтверждает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей детей с легкой и средней формой атопического дерматита, а также в период ремиссии. В результате терапии отмечено снижение воспалительного процесса, уменьшение сухости, зуда и шелушения кожи.
Крем «Ла-Кри» для чувствительной кожи снижает зуд и раздражение, устраняет покраснение и увлажняет кожу. Средство рекомендовано Союзом педиатров России.
Источники:
- Ковязина Н.А., Федосимова Н.А., Иллек Я.Ю. Диагностика атопического дерматита у детей раннего возраста. Вятский медицинский вестник, 2007.
- Смирнова Г.И. Управление течением болезни: атопический дерматит у детей. Российский педиатрический журнал, 2014.
- Дерматология: иллюстрированное руководство клинической диагностики по профессору Родионову А.Н. / Родионов А.Н., Заславский Д.В., Сыдиков А.А. Под редакцией профессора А.Н. Родионова. М.: Граница, 2018. — 944 с.
Читайте также
Ожог уксусом можно легко получить в домашних условиях, так как столовый и яблочный уксус, а также уксусная эссенция широко используются в быту.
Наиболее распространены бытовые ожоги, такие как ожоги от электричества, кипятка и химических веществ.
Химический ожог возникает при контакте кожи с кислотами, щелочами, солями тяжелых металлов и другими едкими веществами.
Буллезный дерматит
- Главная
- Заболевания
- Буллезный дерматит
Дата обновления: 2019-05-14
Буллезный дерматит — дерматологическое заболевание, характеризующееся образованием пузырей на коже.
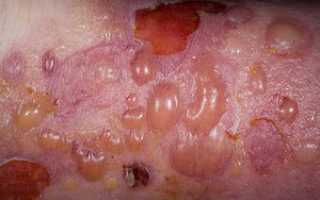
Первичными элементами сыпи при буллезном дерматите являются везикулы (пузырьки) — полостные образования диаметром до 0,5 см, имеющие дно и покрышку, образованные слоями кожи. Содержимое пузырька может быть серозным или геморрагическим. Буллы (пузыри) — это образования с аналогичными характеристиками, но размером более 0,5 см. После вскрытия везикул и булл остаётся эрозия — вторичный элемент сыпи. Глубина залегания пузырей может достигать субэпидермальных слоёв кожи.
Буллезный дерматит может сопровождать следующие заболевания:
- болезнь Хейли-Хейли;
- буллезный пемфигоид;
- пемфигус (пузырчатка);
- наследственный буллезный эпидермолиз;
- токсический эпидермальный некролиз (синдром Лайелла и синдром Стивенса-Джонсона);
- герпетиформный дерматит Дюринга.
Причины буллезного дерматита
Современная дерматология выделяет несколько причин буллезного дерматита:
-
Наследственные мутации в генах, вызывающие слабость кожных покровов и структурные аномалии. К ним относятся болезнь Хейли-Хейли (мутация в гене ATP2C1, приводящая к дефициту белков, обеспечивающих прочный контакт клеток кожи через десмосомы) и наследственный буллёзный эпидермолиз (дефекты в генах, кодирующих коллаген седьмого типа и ламинин, которые обеспечивают прочность соединительной ткани, включая кожу).
-
Аутоиммунные заболевания, вызывающие повреждение десмосом — структур, обеспечивающих межклеточную связь и прочность кожи. К таким патологиям относятся буллёзный пемфигоид, пемфигус, герпетиформный дерматит Дюринга и другие, такие как линейный IgA дерматоз и гестационный пемфигоид.
-
Аллергические реакции, например, на лекарственные препараты, которые могут вызывать обширную гибель клеток кожи и образование пузырей (синдром Лайелла, синдром Стивенса-Джонсона).
Симптомы буллезного дерматита
Буллёзный дерматит характеризуется образованием пузырей и пузырьков на коже. Это основной признак, общий для всех заболеваний этой группы. Буллы и везикулы являются первичными элементами сыпи при буллёзных дерматитах. При нарушении целостности покрова на месте разрушенного пузыря или пузырька образуется эрозия, дно которой может находиться в субкорнеальном, интраэпидермальном или субэпидермальном слоях кожи.
Симптомы буллёзного эпидермолиза следующие:
- Пузырьки с жидкостью на участках кожи, подвергающихся трению.
- Деформация и потеря ногтей на пальцах рук и ног.
- Возможные пузыри на слизистой ротовой полости, верхних дыхательных путей и пищеварительного тракта.
- Тонкая, легко ранимая кожа.
- Пузырьки на коже волосистой части головы с рубцеванием и потерей волос.
- Нарушение глотания (дисфагия).
- Первые признаки могут проявляться при рождении или в течение первого года жизни ребёнка.
Болезнь Хейли-Хейли сопровождается следующими симптомами:
- дебют болезни, обычно в возрасте 20-40 лет;
- главный симптом — болезненная сыпь, состоящая из легко вскрывающихся пузырей и пузырьков с образованием эрозий;
- локализация сыпи в складках кожи (на шее, в паху, подмышках, под молочными железами и в ягодичных складках), а также на других участках туловища;
- сыпь проходит без образования рубцов, но вызывает значительный дискомфорт и боль, усиливающиеся при вскрытии раневой поверхности. Пот и трение ухудшают состояние.
Симптомы буллёзного пемфигоида таковы:
- Напряжённые пузыри с прозрачной жидкостью на коже рук, ног, бедёр, в паху и на животе; редко возникают на слизистых оболочках.
- На начальном этапе сыпь может проявляться в виде волдырей или зудящих папул на фоне покрасневшей кожи.
- Острое течение не характерно.
- После вскрытия пузырей образуются эрозии.
Симптомы пемфигуса (пузырчатки):
- Вялые пузыри появляются на коже головы, туловища и слизистых оболочках.
- При вскрытии пузырей образуются безболезненные эрозии.
- Первые симптомы болезни могут включать пузыри на слизистой ротовой полости.
- Пузыри на слизистой гортани и голосовых связках могут вызывать охриплость голоса.
Симптомы герпетиформного дерматита:
- Сыпь представлена сгруппированными везикулярными элементами, симметрично расположенными на разгибательных поверхностях рук и ног, в области крестца, а также на коже коленей и локтей, плеч;
- Высыпания сопровождаются интенсивным зудом и жжением;
- Наблюдаются вторичные элементы в виде расчёсов и эрозий.
Симптомы синдрома Стивенса-Джонсона и синдрома Лайелла
Синдром Лайелла часто рассматривается как более тяжелая форма синдрома Стивенса-Джонсона. Его начало сопровождается лихорадкой, слабостью и болями в горле. На слизистых оболочках конъюнктивы, рта и языка появляются пузыри и эрозии. Возможна локализация на слизистых половых органов и прямой кишки. На коже возникает сыпь из округлых пятен диаметром 2-3 см.
Синдром Лайелла начинается с признаков простудного заболевания, что затрудняет его распознавание. Пациенты жалуются на кашель, насморк, слабость и лихорадку. Время от приема препарата, вызвавшего реакцию, до появления симптомов может составлять несколько дней или недель. В развернутой фазе на коже появляется быстро распространяющаяся красная пятнистая сыпь, которая трансформируется в большие буллы из-за отслаивания кожи на пораженных участках вследствие некроза. Аналогичные изменения наблюдаются на слизистых оболочках ротовой полости, дыхательных путей, пищевода, половых органов и роговице. Общее состояние пациента тяжелое, возможны кома и полиорганная недостаточность.
Обнаружили симптомы данного заболевания? Звоните, наши специалисты проконсультируют вас!
Диагностика и лечение буллёзного дерматита
Основой диагностики буллёзных дерматитов является гистологический анализ кожи (биопсия) и иммуногистохимическое исследование биоптата. Микроскопия выявляет характерные признаки заболеваний, а гистохимия позволяет обнаружить отложения иммуноглобулинов, что характерно для аутоиммунных заболеваний. Клиническая диагностика, основанная на признаках болезней, может быть ошибочной.
Тактика терапии зависит от причин буллёзного дерматита. Лечение в основном патогенетическое и направлено на ключевые механизмы развития заболевания. Этиотропное лечение невозможно, так как наследственные и аутоиммунные болезни возникают на молекулярном уровне и не поддаются коррекции существующими методами. При аутоиммунных и аллергических буллезных дерматитах основой терапии являются местное и системное применение кортикостероидов (преднизолон, гидрокортизон и др.) и иммуносупрессивная терапия (метотрексат, азатиоприн). Возможно назначение моноклональных антител (ритуксимаб). При герпетиформном дерматите эффективен дапзон, хотя механизм его действия при этой патологии точно не установлен.
Данная статья предназначена исключительно для ознакомления и не является научным материалом или медицинским советом. За диагностикой и лечением обращайтесь к врачу.
Остались вопросы?
Введите ваши данные, и наши специалисты свяжутся с вами для бесплатной консультации по интересующим вас вопросам.
Литература:
- Patil H., Tiwari R. V., Repka M. A. Recent advancements in mucoadhesive floating drug delivery systems: A mini-review. Journal of Drug Delivery Science and Technology. 2016; 31: 65–71. DOI: 10.1016/j.jddst.2015.12.002.
- Moustafine R. I. и др. Structural transformations during swelling of polycomplex matrices based on countercharged (meth)acrylate copolymers (Eudragit® EPO/Eudragit® L 100-55). Journal of Pharmaceutical Sciences. 2011; 100:874–885. DOI:10.1002/jps.22320.
- Moustafine R. I. и др. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- https://belova.uz/eto-interesno/puzyrki.
- https://la-kry.ru/spravochnik/ozhogi/puzyri-i-voldyri-posle-ozhoga/.
- https://www.medcentrservis.ru/disease/bulleznyj-dermatit/.
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.