Механизм действия
Кашель — это рефлекторный акт, который защищает организм, выводя чуждые вещества из дыхательных путей. Он является важным признаком заболеваний бронхов и легких. Кашлевой рефлекс возникает при раздражении рецепторов слизистой оболочки бронхов и трахеи, которые воспаляются и отекают, производя густую слизь, мешающую нормальному дыханию и продолжающую стимулировать кашлевые рецепторы.
Кашель делится на влажный и сухой. При влажном кашле необходимо использовать муколитические и отхаркивающие препараты, которые улучшают выведение мокроты, но не подавляют кашель. Эти средства разжижают мокроту и способствуют ее перемещению из нижних отделов дыхательных путей вверх. Несмотря на разнообразие препаратов в этой группе, все они имеют схожее фармакологическое действие.
- Лекарства рефлекторного действия. Они раздражают слизистую желудка и центры кашля и рвоты в мозге, что стимулирует работу желез, вырабатывающих бронхиальный секрет, и усиливает перистальтику бронхиол, способствуя выведению мокроты. К этой подгруппе относятся фитопрепараты на основе солодки, алтея и термопсиса.
- Лекарства с прямым воздействием на рецепторы бронхов. Постоянная стимуляция слизистой бронхов приводит к увеличению секреции.
- Муколитики, разжижающие мокроту. Эти препараты применяются при заболеваниях дыхательных органов, сопровождающихся образованием густого отделяемого, которое может закупоривать бронхи. Их назначают пациентам с трахеостомой и в послеоперационный период, особенно после наркоза с интубацией трахеи. В эту группу входят ферменты, серосодержащие соединения и производные визицина, которые разрушают мукополисахариды и мукопротеины мокроты, усиливая ее секрецию и активность ресничек дыхательного эпителия.
- Бронхолитики — расширяют просвет бронхов и снимают бронхоспазм, что способствует более быстрому выведению мокроты. Их назначают при спастическом кашле, связанном с бронхиальной астмой или аллергическим бронхитом. К бронхолитикам относятся «Сальбутамол», «Эуфиллин», «Беродуал» и «Беротек».
Типы антигистаминных препаратов
Противоаллергические средства, назначаемые при БА, делятся на три группы:
- 1 группа — «Пипольфен», «Диазолин», «Супрастин» и др.
- 2 группа — «Кларитин», «Цетрин» и др.
- 3 группа — «Сепракор», «Телфаст» и др.
Важно! При классификации медикаментов учитываются побочные эффекты.
Медикаменты первого поколения
Все противоаллергенные лекарства обладают сильным седативным действием и эффективны в течение пяти часов. Их рекомендуют при аллергии, но следует учитывать и недостатки:
- возможна сильная сухость во рту;
- возникает сонливость;
- может снизиться активность мозга;
- сокращается тонус мышц;
- возможна зависимость при длительном применении (14 дней и более).
В некоторых странах такие препараты не назначают, однако в России их часто используют для лечения аллергии.
Важно! При обострении астмы прием медикаментов первого поколения нежелателен, так как они могут затруднять отхождение мокроты.
Лекарства второго поколения
Эти противоаллергические препараты не обладают успокаивающим эффектом и имеют несколько важных преимуществ:
- Минимальное количество побочных эффектов.
- Длительное действие — до 24 часов.
- Сохранение эффекта на неделю после завершения курса.
- Не пересушивают слизистую.
- Могут использоваться для профилактики, так как не вызывают зависимости.
Важно! Возможны негативные эффекты на сердечные каналы и кардиотоксическое воздействие. У астматиков с определёнными патологиями состояние может значительно ухудшиться.
Чтобы минимизировать риски, не следует принимать эти препараты одновременно с антидепрессантами и противогрибковыми средствами.
Среди популярных препаратов можно выделить:
- «Кларитин»: подходит для длительного применения в качестве профилактического средства.
- «Гисманал»: безопасен для детей.
- «Астемисан»: эффективен при любых аллергиях. При наличии сердечных проблем необходима консультация кардиолога.
- «Гисталонг»: эффективен, но может вызывать перепады настроения и нервные расстройства.
- «Семпрекс»: начинает действовать через 15 минут, мягко воздействует на слизистую желудка. Подходит пациентам старше 12 лет.
- «Зиртек»: хорошо переносится детьми, эффект проявляется через 20 минут после приёма.
Антиаллергические препараты третьего поколения
При бронхиальной астме часто назначают такие средства из-за их минимального количества побочных эффектов.
Важно! Существуют противопоказания, поэтому необходима консультация с врачом.
«Телфаст» — один из самых эффективных современных препаратов. Он не вызывает расстройства внимания и не провоцирует сонливость. Подходит также людям с сердечными проблемами.
Антилейкотриеновые препараты для лечения бронхиальной астмы
В списке лучших препаратов для лечения астмы:
- Аколат (зафирлукаст);
- Сингуляр (монтелукаст);
- Пранлукаст (Ultair).
Аколат эффективно предотвращает приступы и поддерживает терапию астмы. Препарат хорошо переносится взрослыми и детьми, редко вызывает расстройства пищеварения или головные боли. Он значительно уменьшает симптомы болезни и снижает потребность в бронхорасширяющих средствах. Таблетки разрешены с 12 лет и принимаются дважды в сутки в индивидуальной дозировке.
Сингуляр назначается с 6 лет. Он регулирует функцию бронхов, предотвращает спазмы и отеки, нормализует секрецию слизи. Эффект сохраняется на протяжении суток, поэтому достаточно однократного приема в день.
Пранлукаст – препарат с выраженной бронхорасширяющей активностью, который эффективно предотвращает бронхоспазмы. Его принимают один раз в сутки, незадолго до сна.
Отхаркивающие составы, назначаемые при БА
От кашля при бронхиальной астме помогают отхаркивающие препараты. Их основная задача — улучшить отведение мокроты и сократить её образование.
Популярной является трава термопсис. Она стимулирует секрецию в желудке и бронхах, увеличивает объём мокроты и разжижает её, что облегчает откашливание.
Важно помнить, что термопсис может вызвать рвоту, поэтому необходимо соблюдать дозировку.
Эта трава входит в состав следующих медикаментов:
- настойка «Коделак Фито»;
- «Термопсол»;
- «Коделак Бронхо» и «Коделак»;
- раствор «Амтерсол»;
- сухая смесь от кашля.
Также популярны препараты с гвайфенезином, который делает мокроту менее вязкой и облегчает отхаркивание. Наиболее распространённые лекарства:
- «Викс Актив Симптомакс Плюс»;
- «Кофасма»;
- «Туссин Плюс»;
- «Джосет»;
- «Ново-пассит»;
- «Кашнол»;
- «Стоптуссин».
Эти препараты назначают при кашле средней влажности. Возможны побочные эффекты, такие как жидкий стул, боли в желудке и тошнота. Важно пить много жидкости во время лечения. Одновременный приём с алкоголем и психотропными средствами запрещён.
При кашле с большим объёмом мокроты, а также при перенесённом желудочном кровотечении или язве желудка не рекомендуется использовать препараты с гвайфенезином. Обязательно сообщите врачу о наличии этих заболеваний.
При воспалении бронхов назначают мукоактивные препараты, которые делятся на мукокинетики, муколитики и мукорегуляторы. Возможные назначения:
- «Амброксол» — применяется при воспалениях в бронхах и верхних дыхательных путях, особенно при густой слизи. Аналоги: «Флавамед», «Амбросан», «Амброгексал»;
- «Бромгексин» — оказывает слабое противокашлевое и отхаркивающее действие. Аналог: «Бронхосан»;
- АЦЦ или «Флуимуцил» — обладают муколитическим эффектом и уменьшают воспаление.
Пациентам в тяжёлом состоянии назначают дексаметазон при астме. Этот препарат подавляет воспалительные процессы, улучшает состояние слизистых оболочек и снижает отёк дыхательной системы.
Чаще всего назначают таблетки дексаметазона при астматическом статусе, обструктивном хроническом бронхите и обострениях астмы. Он облегчает дыхание.
Дозировка дексаметазона при тяжёлой бронхиальной астме подбирается индивидуально. Стандартная поддерживающая доза — 0,5–3 мг три раза в сутки, не более 10–15 мг в день. При остром приступе препарат вводят парентерально и перорально.
Важно! Не принимайте дексаметазон без консультации с врачом, так как это может привести к серьёзным побочным эффектам. При покупке некоторых лекарств доступны льготы.
Лечение бронхиальной астмы у взрослых народными средствами
Воспаление бронхов может возникать из-за аллергенов, поэтому рецепты нетрадиционной медицины следует подбирать осторожно. Хотя такие средства вряд ли полностью вылечат астму, они могут помочь уменьшить длительность и интенсивность приступов.
Вот несколько советов по лечению бронхиальной астмы у взрослых народными средствами:
-
Обильное питье чистой воды. Этот метод не является полноценной нетрадиционной медициной, но может быть полезным. Индийский врач предположил, что астма может быть связана с обезвоживанием клеток. Употребление большого количества чистой воды (не кофе или чая) может помочь снизить количество приступов. Каждый стакан воды рекомендуется запивать небольшим количеством соли, чтобы жидкость лучше удерживалась в организме.
-
Корень имбиря. Для приготовления средства нужно взять 400 г молотого корня и настоять его в литре водки в темном месте в течение двух недель, периодически встряхивая. Принимать настойку по 1 ч.л. дважды в день. Это средство полезно для бронхов и мочеполовой системы.
-
Прополис. Настойка готовится из 20 г прополиса, который заливают 80 мл спирта и настаивают 7 дней. Затем жидкость процеживают и принимают по 20 капель трижды в день, запивая водой или молоком. Курс лечения должен длиться три месяца.
-
Крапива. Можно ежедневно пить чай из листьев крапивы, заварив 1 ст.л. смеси в 250 мл кипятка. Также полезен боярышник, который помогает при затрудненном дыхании.
Существует множество рецептов для лечения бронхиальной астмы, но их следует подбирать индивидуально.
Какие сиропы наиболее эффективны при бронхиальной астме
Отхаркивающие препараты в виде сиропа эффективно облегчают кашель при астме. Наиболее часто назначаются:
- Бромгексин,
- Амброксол,
- Карбоцистеин.
Бромгексин — доступное отхаркивающее средство, которое всасывается в кровь через 30 минут, уменьшая кашель, разжижающее мокроту и способствующее ее выведению из бронхов. Сиропы Бромгексина и Амброксола имеют схожее действие.
Среди астматиков популярны препараты на основе карбоцистеина, которые уменьшают спазмы бронхов и не взаимодействуют с антибиотиками.
Эффективными средствами для выведения мокроты являются:
- Амброксол,
- Алтейка,
- Коделак Бронхо,
- сиропы подорожника и мать-и-мачехи.
Эти препараты содержат растительные компоненты, что делает их безопасными и помогает быстро устранить приступы удушья и скопившуюся мокроту.
Бронхиальная астма — сложное заболевание, вызывающее спазмы мелких сосудов бронхов и приступы удушья. Для их снятия хорошо подходят бронхолитические и спазмолитические препараты.
При непереносимости других форм врач может назначить сиропы (Трисолвин, Бронхолитин, Инстарил).
Сиропы от кашля особенно эффективны для детей. Они быстрее всасываются, что обеспечивает мгновенный эффект.
При астматическом кашле у ребенка рекомендуются:
- Доктор Мом,
- Пертусин,
- Геделикс.
Сироп Доктор Мом — эффективное отхаркивающее и бронхолитическое средство, быстро устраняющее отечность и воспаление дыхательных путей. Он подходит для любого типа кашля и хорошо переносится.
Геделикс — доступный и эффективный отхаркивающий сироп, восстанавливающий дыхание и очищающий дыхательные пути от мокроты. Это средство безопасно для детей с рождения.
Пертусин, содержащий лекарственные растения, также безопасен для детей. Он помогает преобразовать сухой кашель в мокрый, облегчая вывод мокроты из легких и бронхов.
Перед использованием сиропов для лечения бронхиальной астмы у детей необходимо проконсультироваться с врачом, так как некоторые препараты могут иметь противопоказания и вызывать побочные эффекты.
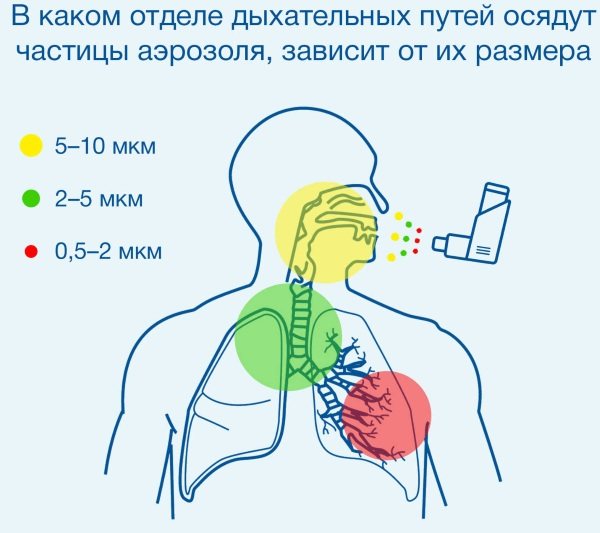
Правила выбора ингалятора
При выборе ингаляторов важно учитывать способ применения и тип вдыхаемого препарата. Основные критерии — удобство эксплуатации, функциональность и цена устройства.
Следует обратить внимание на:
- конструкцию прибора;
- компактность;
- простоту подачи лекарственного состава;
- возраст пациента;
- легкость в использовании;
- эксплуатационную надежность.
На рынке представлено множество моделей ингаляторов, как карманного, так и стационарного типа. Популярны устройства с интегрированным таймером, которые автоматически контролируют продолжительность процедуры.
Для детей выпускаются ингаляторы с креативным дизайном и яркими расцветками, выполненные в форме игрушек и мультипликационных персонажей.
Самые простые в использовании — паровые ингаляторы. Дешевые модели представляют собой герметичную пластиковую емкость с ротовой и носовой насадками, плотно прилегающими к лицу.
Улучшенные электрические модели паровых ингаляторов имеют механизм температурного контроля и предназначены для вдыхания эфирных масел и травяных настоев.
Для ингаляции бронходилаторов, гормональных препаратов и других сильнодействующих средств используют небулайзеры, которые различаются по способу подачи лекарства и принципу работы.
Ультразвуковые модели работают на основе вибрации специального пьезоэлемента. Однако они не подходят для вдыхания препаратов, разрушающихся при нагревании, таких как:
- антибиотики;
- кортикостероиды;
- муколитики.
Меш-приборы преобразуют жидкий раствор в аэрозоль, просеивая лекарственное средство через микроскопические отверстия. Среди них много портативных моделей, удобных для быстрого подавления приступа удушья в любых условиях.
Базисная терапия
Базисные препараты — это противоастматические средства, которые необходимо принимать ежедневно в течение длительного времени. Они не только предотвращают приступы, но и улучшают общее состояние пациента, подавляя развитие астмы.
Эти лекарства снимают воспаление в бронхах, уменьшают отеки и аллергические симптомы. К базисным препаратам относятся глюкокортикоиды, антигистаминные средства, антилейкотриеновые препараты, бронхолитики и кромоны.
Рассмотрим эти противоастматические препараты подробнее.
Гормональные средства
К гормональным базисным средствам относятся следующие препараты:
- Кленил
- Синтарис
- Симбикорт
- Фликсотид
- Буденофальк
- Сальмекорт
- Серетид
- Симбикорт Турбухалер
- Альдецин и другие.
Негормональные средства
Основу базисных средств для лечения бронхиальной астмы составляют негормональные препараты, такие как:
- Вентолин;
- Сальбутамол;
- Форадил;
- Монтеласт;
- Синглон.
Кромоны
Эти препараты основаны на кромоновой кислоте. В их числе:
- Кромогексал;
- Кетотифен;
- Кетопрофен;
- Кромогликат натрия;
- Недокромил;
- Кромолин;
- Интал;
- Тайлед.
Кромоновая кислота и ее аналоги блокируют воспалительный процесс, что помогает остановить развитие астмы. Эти препараты замедляют образование провоспалительных тучных клеток и нормализуют размер бронхов.
Важно помнить, что кромоны противопоказаны детям до 6 лет и не подходят для экстренного лечения астмы, так как их эффект проявляется со временем. При приступе бронхиальной астмы применяются другие средства — аэрозоли с гормональными веществами и антигистаминные препараты.
Антилейкотриеновые средства
Эти препараты уменьшают воспаление и снимают бронхоспазм. К ним относятся:
- Зафирлукаст;
- Монтелукаст;
- Формотерол;
- Сальметерол.
Эти средства применяются в качестве дополнения к основной терапии и могут использоваться также для детей.
Системные глюкокортикостероиды
Это самая тяжелая группа препаратов, назначаемых в критических случаях, когда основная терапия неэффективна. Глюкокортикоиды блокируют воспалительные процессы в бронхах и предотвращают развитие приступов.
Гормоны обеспечивают наилучший лечебный эффект, но имеют множество побочных действий. Поэтому их следует применять только в крайних случаях, когда другие лекарства не помогают.
Гормоны могут использоваться как в виде ингаляций, так и в системной терапии. К системным препаратам относятся таблетки Преднизолон и Дексаметазон.
Глюкокортикостероиды противопоказаны для длительного применения у детей, так как могут вызывать стероидный диабет, катаракту, гипертонию, язву желудка и другие заболевания.
Бета-2-адреномиметики
Данные средства применяются для купирования приступов астмы и в базисном лечении. В список входят:
- Саламол Эко Легкое Дыхание
- Беротек Н
- Релвар Эллипта
- Форадил Комби
- Форатил
- Допамин
- Фенотерол
Эти препараты способствуют расширению бронхов, что помогает снять приступ астмы. Они также используются в различных схемах комплексной терапии.
Ингаляционные средства
Ингаляции — один из лучших методов лечения астмы. Лекарственные средства, доставляемые через баллончик или ингалятор, быстро попадают в дыхательную систему, что позволяет эффективно купировать приступы астмы. Также ингаляторы могут использоваться для базисного лечения. Применяются следующие препараты:
- Альвеско;
- Саламол;
- Атровент;
- Фликсотид;
- Бекотид и другие.
Ингаляции подходят для лечения детей с астмой, даже младше 3 лет, и считаются безопасными. Больным рекомендуется всегда иметь при себе ингалятор или аэрозоль для быстрого купирования возможного приступа. Кроме того, ингаляции применяются при бронхите и заболеваниях горла, что делает их хорошим профилактическим средством для детей.
Немедикаментозное лечение бронхиальной астмы
Устранение факторов риска развития астмы
Устранение факторов, способствующих риску развития и обострению бронхиальной астмы, является ключевым этапом в лечении этой болезни. Факторы риска мы уже рассмотрели в начале статьи в разделе «Причины бронхиальной астмы», поэтому здесь лишь кратко их перечислим.
К факторам, способствующим развитию астмы, относятся: домашняя и уличная пыль, пылевые клещи, пыльца растений, оксиды азота (NO, NO2), оксиды серы (SO2, О3), угарный газ (CO), атомарный кислород (O), формальдегид, фенол, бензопирен, шерсть домашних животных, дым от табачных и курительных смесей (включая пассивное курение), инфекционные болезни (грипп, ОРЗ, ОРВИ, синуситы), некоторые лекарства (например, «Аспирин» и другие НПВП), загрязненные фильтры кондиционеров, испарения бытовой химии (чистящие и моющие средства) и косметики (лак для волос, духи), а также работа со строительными материалами (гипс, гипсокартон, штукатурка, краска, лаки) и другие.
Спелеотерапия и галотерапия
Спелеотерапия — это метод лечения астмы и других заболеваний органов дыхания, основанный на длительном пребывании пациента в помещении с микроклиматом, аналогичным природным карстовым пещерам. В таких помещениях воздух содержит соли и минералы, которые положительно влияют на дыхательную систему.
Галотерапия является аналогом спелеотерапии, но фокусируется исключительно на лечении с использованием «соленого» воздуха.
На некоторых курортах и в медицинских учреждениях созданы специальные комнаты, полностью обложенные солью. Сеансы в таких соляных пещерах помогают снять воспаление слизистых оболочек, инактивировать болезнетворные микроорганизмы, активировать выработку гормонов эндокринной системой и снижать уровень иммуноглобулинов (A, G, E). Это способствует увеличению периода ремиссии и снижению доз медикаментозной терапии астмы.
Диета при бронхиальной астме
Диета при астме ускоряет лечение и улучшает прогноз. Она помогает исключить из рациона продукты с высокой аллергенностью.
Что нельзя есть при астме: рыбные продукты, морепродукты, икра, жирные сорта мяса (домашняя птица, свинина), копчености, жирные блюда, яйца, бобовые, орехи, шоколад, мёд, томаты, соусы на основе томатов, дрожжевая пища, цитрусовые (апельсины, лимоны, мандарины, помело, грейпфруты), клубника, малина, смородина, абрикосы, персики, дыня, алкоголь.
Что следует ограничить: хлебобулочные изделия из высших сортов муки, сдобу, сахар и соль, молочные продукты (молоко, сметана, творог).
Что можно есть при астме: каши (с маслом), супы (ненаваристые), курицу, нежирные сосиски и колбасы (докторские), ржаной хлеб, хлеб из отрубей, овсяное или галетное печенье, овощные и фруктовые салаты, компоты, минеральные воды, чай, кофе (с кофеином).
Режим питания — 4-5 раз в день, без переедания. Пищу лучше готовить на пару, варить, тушить или запекать. Употреблять только в теплом виде.
Минимальная термическая обработка сохраняет витамины в продуктах, так как многие из них разрушаются при кипячении или воздействии воды. Пароварка — отличный прибор для диетического питания, полезный не только при астме, но и при других заболеваниях.
Прогноз
Прогноз лечения бронхиальной астмы положительный, но зависит от степени выявления болезни, качества диагностики, соблюдения пациентом рекомендаций врача и ограничения провоцирующих факторов. Чем дольше пациент занимается лечением самостоятельно, тем менее благоприятен прогноз.