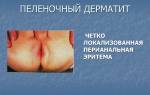
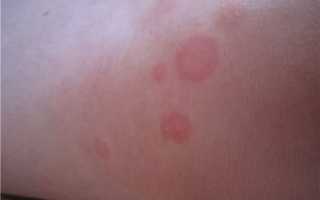
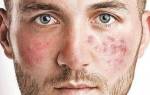
Стоит ли обращаться к врачу?
Ответ однозначный — стоит обратиться к врачу.
Важно правильно диагностировать сыпь и определить, требует ли она лечения или не представляет опасности. Не стоит полагаться на советы знакомых и покупать первую попавшуюся мазь в аптеке. Возможно, вам нужно не средство от зуда, а серьезное лечение антибиотиками.
Если не обратиться к врачу вовремя, можно упустить развитие серьезного заболевания, которое будет труднее вылечить впоследствии.
Даже если сыпь исчезла сама по себе, это может быть опасно. Например, кожная сыпь может быть признаком сифилиса. Она может исчезнуть без лечения, но это не означает, что человек выздоровел. Болезнь может проявиться снова.
Важно: перед визитом к врачу не обрабатывайте высыпания лекарственными средствами, особенно красящими, такими как зеленка, раствор марганца или йод. Это может затруднить диагностику.
К какому врачу обращаться? На первичный прием можно пойти к терапевту или дерматологу. В зависимости от клинической картины вас могут направить к узким специалистам: эндокринологу, иммунологу, аллергологу, флебологу, гинекологу или невропатологу.
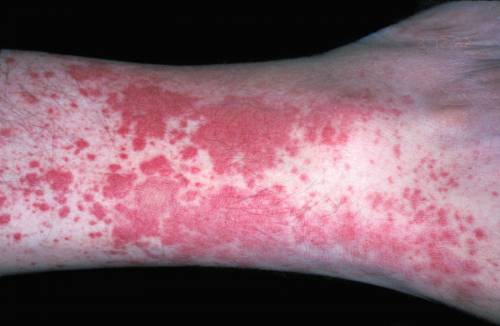
Высыпания на руках при васкулите — это одно из заболеваний сосудов.
Типы высыпаний
Различают следующие виды сыпи:
Пятна. Они располагаются на одном уровне с поверхностью кожи. Эти высыпания подразделяются на:
- розеолы;
- красные пятна;
- зоны с ограниченной пигментацией.
Пузыри – образования с водянистым содержимым. При заболеваниях сердечно-сосудистой системы они могут приобретать красный оттенок из-за кровоизлияний.
Папулы напоминают плотные узелки и не имеют внутреннего содержимого. В зависимости от причины заболевания узелки могут варьироваться по размеру – от булавочной иголки до чечевицы. Папулы могут появляться на теле или лице.
Гнойники содержат некротические массы. Абсцесс образуется при попадании под кожу патогенных микроорганизмов. Желто-зеленый цвет образования указывает на скопление лейкоцитов, которые борются с инфекцией.
Язвочки формируются на месте поврежденных участков кожи, подвергшихся инфицированию или другим изменениям.
Корочки возникают при заживлении язвочек или эрозий. Они свидетельствуют о наступлении стадии ремиссии заболевания.
Мелкоклеточная сыпь.
Определить вид высыпания можно по фотографиям с пояснениями. Однако только дерматолог способен установить причину аномального состояния и выбрать правильную тактику лечения.
Диагностика высыпаний
Лечение начинается только после подтверждения диагноза. К врачу следует обращаться при появлении даже нескольких симптомов. Ранняя терапия поможет предотвратить осложнения.
Важно! Самолечение запрещено. Оно неэффективно и опасно. Сначала врач осмотрит пациента и проведет опрос.
Этот этап необходим для выявления истинного аллергена. Без исключения раздражителя невозможно справиться с аллергическими высыпаниями на коже, и болезнь будет постоянно обостряться.
Для установления точного диагноза пациента направят на:
- общий анализ мочи и крови;
- биохимический анализ крови;
- гистологическое обследование.
В тяжелых случаях может потребоваться УЗИ.
Когда следует обращаться к врачу
При появлении высыпаний на теле необходимо проконсультироваться с аллергологом, дерматологом и иммунологом. На начальной стадии достаточно осмотра терапевта или семейного врача. Обратиться к врачу следует при кожных высыпаниях неизвестной причины, особенно если они сопровождаются зудом, жжением или отеком.
Срочная медицинская помощь требуется при следующих симптомах:
- чувство тревоги и паники;
- снижение артериального давления;
- нарушения зрения и слуха;
- высокая температура;
- тошнота и рвота;
- расстройства стула;
- отек гортани;
- судороги;
- непроизвольное мочеиспускание;
- боль в груди и затрудненное дыхание.
Эти симптомы могут указывать на серьезные осложнения, которые могут привести к летальному исходу без своевременного обращения к врачу.
Тесты, применяемые при аллергии
При диагностике используются тесты для подтверждения диагноза или выявления раздражителей, вызывающих высыпания.
К ним относятся:
- Аллергопробы — помогают установить аллерген. На область предплечья наносят до 20 аллергенов. Через 15 минут врач анализирует состояние кожи и определяет причину высыпаний.
- Прик-тест — накожная проба, обеспечивающая быстрый ответ. Тест проводится с помощью введения микроигл подкожно.
- Патч-тест — аллергены накладываются на кожу с помощью пластырей, которые носят около 2 суток. Затем оценивается состояние кожи.
- Иммуноглобулиновые тесты — выявляют специфические антитела.
Доктор определяет необходимость конкретного теста индивидуально.
Виды сыпи
Существует два основных вида морфологических элементов высыпаний на коже: первичные и вторичные. Первичные сыпи возникают на здоровой коже, тогда как вторичные являются последствиями первичных. Первичные элементы более важны и опасны.
Основные виды высыпаний:
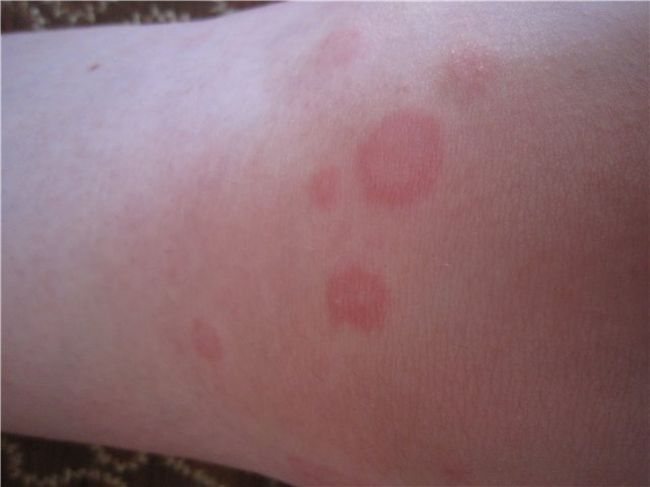
- Пятно. Участок кожи с покраснением, без выступов. Возникает при избытке крови. При нажатии краснота исчезает, но через несколько секунд возвращается.
- Волдырь. Приподнятые элементы на коже, часто возникающие при аллергии или укусах насекомых. Обычно исчезают через несколько минут или часов.
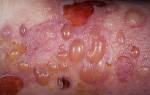
- Пузырек (везикула). Возвышающийся над кожей пузырек, заполненный прозрачной или кровяной жидкостью.
- Пузырь (булла). Бугор, наполненный прозрачной или желтоватой жидкостью, размером от небольших пузырьков до ладонных. Появляется в результате ожога.
- Язвы и эрозии. Язвы — дефекты кожи, возникающие под воздействием внешних факторов. Эрозия — также дефект, но базальная мембрана остается нетронутой и является вторичным элементом.
- Гнойнички (пустулы). Элементы инфекционно-воспалительного характера с гнойным содержимым.
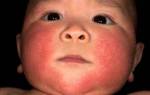
- Эритема. Яркое покраснение кожи, которое может быть нормальной реакцией на эмоции. Длительное покраснение может указывать на патологию.
- Пурпура. Патология, при которой участки кожи окрашиваются в кровяной цвет из-за избытка и выхода эритроцитов из капилляров.
- Узел. Образование под кожей, создающее выпуклость. Обычно безболезненные и не вызывают зуда.
- Папулы. Меньшие узлы, округлой формы, возникающие под кожей. При нажатии их цвет исчезает.
- Макулы. Поврежденные участки кожи, проявляющиеся в красном, буром или желтоватом цветах. Возможны кровоподтеки без видимой причины.
- Корочка. Вторичный элемент, образующийся при высыхании гнойничков и пузырей. Может быть серозной, гнойной и других типов.
- Розеола. Розовое пятно, указывающее на наличие инфекционного заболевания.
- Геморрагия. Патологическое кровоизлияние, проявляющееся на определенных участках тела в результате внешних воздействий или внутренних патологий.
Профилактика
Чтобы предотвратить кожные высыпания, рекомендуется следующее:
- Организуйте режим дня и питание.
- Соблюдайте гигиену.
- Старайтесь меньше нервничать и направлять мысли в позитивное русло.
- Если у вас аллергия на шерсть домашних животных, ограничьте с ними контакт и поддерживайте чистоту в квартире.
- Исключите косметику и продукты, вызывающие аллергические реакции, а также определенные бытовые химикаты.
- Регулярно проводите влажные уборки и проветривайте помещения.
Ведущие дерматологи отмечают, что случаи кожных высыпаний становятся все более распространенными. Поэтому при появлении симптомов важно не откладывать визит к врачу. Это поможет своевременно выявить и остановить заболевание на ранней стадии, избегая осложнений. Специалисты также подчеркивают важность профилактических мер и заботы о собственном здоровье.
Легче предотвратить заболевание, чем проходить длительное и изнурительное лечение.
Сыпь – это признак коронавируса?
Как выглядит сыпь при коронавирусе? Почти каждый человек хотя бы раз сталкивался с крапивницей. Это состояние вызывает неприятные ощущения и может возникать из-за ожогов, шерсти, укусов насекомых или аллергии на сладости и фрукты.
У людей, подверженных стрессу, зуд может усиливаться. В условиях текущей ситуации, связанной с коронавирусом и экономическими трудностями, многие испытывают тревогу. Сыпь и зуд при коронавирусе могут быть особенно болезненными у тех, кто употребляет алкоголь. В настоящее время сыпь при коронавирусе активно изучается, и вскоре ожидаются официальные выводы ученых. Однако на данный момент сыпь не считается симптомом коронавируса.
Сыпь часто проявляется при вирусных заболеваниях, например, при ветряной оспе. Врачи пока не включают сыпь в список официальных симптомов коронавируса.
Тем не менее, поступают сообщения о сыпи, которая появляется между пальцами на ногах, иногда без других симптомов. Доктор Гарсия-Довал в интервью Би-би-си отметил: «Очень странно наблюдать несколько разновидностей сыпи, некоторые из которых весьма своеобразны. Высыпания обычно появляются позже, после респираторных симптомов, поэтому это не лучший метод диагностики».
В Испании за две недели было зафиксировано 375 случаев сыпи.
Воспаления и покраснения ногтевой пластины
Высыпания на коже в виде красных пятен с зудом у взрослых могут вызывать осложнения и в области ногтей. Покраснение вокруг этих участков часто возникает из-за укусов насекомых или травм пальцев. Инициирующим фактором может стать механическая травма, нарушающая целостность кожи и создающая входные ворота для бактерий, чаще всего золотистого стафилококка.
Основные причины, способствующие распространению инфекции:
- укол острым предметом,
- раздражение от вросших ногтей,
- глубокие порезы кожи,
- привычка кусать ногти.
При таких изменениях рекомендуется обратиться к хирургу. Лечение обычно включает разрез пораженной области и назначение антибиотиков. В случае необходимости палец следует обездвижить.
Лечение бактериальных инфекций кожи
Все антибиотики, включая мази и глазные капли, доступны только по рецепту. Если вы заметили какие-либо из указанных состояний на своем теле, обратитесь к врачу-терапевту или дерматологу.
Прежде всего, старайтесь не допустить распространения инфекции на другие участки тела.
Основные принципы профилактики:
- Контроль диабета: ежедневные измерения уровня глюкозы в крови и соблюдение медицинских рекомендаций.
- Соблюдение личной гигиены.
- Ежедневный осмотр кожи, особенно ног.
- Выбор удобной и легкой обуви.
- Правильная обрезка ногтей.
- Посещение врача при возникновении беспокойств.
Эти принципы особенно важны во время лечения бактериальных инфекций и если подобные изменения уже имели место.
Человек с диабетом должен быть осведомлен о возможных сопутствующих проблемах. Регулярные визиты к лечащему врачу помогут своевременно выявить кожные высыпания, такие как красные пятна с зудом, которые при правильной диагностике могут быть успешно лечены.
Важно знать каждому:
Диагностика сыпи на животе
Сыпь на животе у взрослого требует медикаментозного лечения. Самостоятельное определение заболевания и выбор медикаментов без назначения специалиста могут привести к осложнениям. Этапы обследования:
Сбор информации:
- Когда начались высыпания и что предшествовало их появлению.
- Какие дополнительные симптомы присутствуют (зуд, температура, ухудшение самочувствия).
- Наличие хронических заболеваний.
- Генетическая предрасположенность к кожным патологиям.
Осмотр пациента:
- Визуальная оценка сыпи (пузырьки, гнойнички, площадь поражения).
- Определение зон локализации пятен.
- Выявление дополнительных симптомов (прослушивание с помощью стетоскопа, измерение давления и температуры).
- Взятие соскоба с поврежденного покрова для выявления возбудителя (вирус, грибок, раковые клетки).
- Сдача анализов для исключения инфекционных заболеваний, оценки работы органов пищеварения и выявления антител при аллергической реакции.
- Проведение аллергопробы.
- УЗИ внутренних органов для выявления скрытых патологий, включая опухолевые образования.
- Просвечивание лампой Вуда для выявления грибковой инфекции; при наличии инфекции кожа может приобретать зеленый или голубоватый оттенок в зависимости от вида грибка.
На основе анализов и обследования определяется причина сыпи. Может потребоваться дальнейшее узкоспециализированное обследование (онкологом, аллергологом, инфекционистом).
Разновидности
Сыпь — это изменения в внешнем виде кожи, которые могут проявляться изменением цвета и текстуры. Часто с высыпаниями связаны и другие симптомы, ухудшающие общее самочувствие. Некоторые заболевания характеризуются появлением сыпи в определенных областях, а интенсивность проявлений может варьироваться. На начальной стадии симптомы могут быть незаметны, но со временем дискомфорт усиливается.
Существует первичная и вторичная сыпь. Первичная возникает из-за патологических процессов в организме, а вторичная развивается на фоне невылеченного заболевания.
Высыпания различаются по внешнему виду:
- Сыпь с пузырьками — пузырьки размером от 2 до 6 мм, содержащие геморрагическую жидкость. Характерна для дерматита, экземы и герпеса.
- Большие пятна — могут быть как единичными, так и множественными, имеют красный цвет и неровные контуры. Возникают при розеоле, дерматите и витилиго.
- Узелкообразные высыпания — плотные, с ровными очертаниями и круглой формой, выступают над поверхностью кожи на несколько миллиметров. Связаны с ВПЧ, псориазом, экземой и некоторыми видами лишая.
- Гнойники — образуются при попадании инфекции под кожу, увеличиваются в размере по мере созревания. Внутри содержат водянистую белую субстанцию, состоящую из лейкоцитов, выполняющих защитную функцию.
- Корочки — появляются на этапе заживления, сопровождаются зудом и легким дискомфортом. Для успешного заживления их не следует трогать.
- Мелкая сыпь — характерна для аллергических реакций или чесотки, при которой наблюдаются чесоточники под кожей. Сыпь и зуд являются основными симптомами.
- Высыпания как прыщики — возникают при ветряной оспе и локализуются по всему телу.
При постановке диагноза учитываются не только внешний вид сыпи, но и сопутствующие признаки.
Лишай Жибера
Инфекционно-аллергическое поражение кожи имеет неизвестный возбудитель. Некоторые ученые предполагают, что это может быть один из герпетических вирусов. Обострение заболевания происходит при снижении иммунитета, чаще всего весной или осенью после простуд. На коже появляется овальное пятно розового цвета, которое со временем желтеет и покрывается чешуйками. Через несколько дней возникают множественные высыпания с шелушащейся поверхностью, возможен зуд. Для облегчения симптомов применяют ультрафиолетовое излучение, противовоспалительные и гормональные мази. При сильном зуде рекомендуются антигистаминные препараты.
Причины развития
Основной причиной кожных нарушений при аллергической крапивнице является массовая дегрануляция тканевых базофилов (тучных клеток). Гранулы этих клеток содержат гистамин, гепарин, лейкотриены и другие биологически активные соединения, которые значительно изменяют метаболические процессы в тканях. Эти вещества вызывают расширение кровеносных сосудов, увеличивают проницаемость их стенок, приводят к накоплению тканевой жидкости и стимулируют болевые рецепторы кожи, что вызывает зуд. Обычно такие реакции имеют местный характер и затрагивают определенный участок кожи, реже — всю поверхность тела.
Однако в некоторых случаях массовый выброс активных соединений может вызвать общие реакции, такие как анафилактический шок и отек Квинке.
Причины дегрануляции тучных клеток различаются в зависимости от формы аллергической крапивницы. Чаще всего это реагиновый тип гиперчувствительности (аллергия 1-го типа), опосредованный иммуноглобулинами типа Е. Аллергенами могут быть компоненты пищи, пыльца растений, бытовая пыль, некоторые лекарства и другие факторы. В таких случаях кожные проявления являются лишь одним из симптомов пищевой или другой аллергии. Иногда кожные нарушения могут быть вызваны аллергией 2-го типа, например, при переливаниях крови.
Внутривенное введение некоторых лекарств с развитием иммунокомплексной реакции также может привести к аллергической крапивнице.
Некоторые инфекционные заболевания, эндокринные нарушения и расстройства психо-эмоциональной сферы повышают вероятность развития аллергической крапивницы, особенно в отношении идиопатической или хронической формы. Патогенез кожных нарушений в этом случае изучен слабо, предполагаются как иммунные, так и неиммунные механизмы активации тканевых базофилов.
При аллергической крапивнице неуточненной этиологии проводят полное обследование для выявления скрытых и хронических заболеваний.
Патогенез псевдоаллергической крапивницы схож — происходит массовая активация тканевых базофилов с выделением биологически активных соединений. Однако причины и механизмы отличаются: это может быть врожденная или приобретенная нестабильность мембран тучных клеток и их аномальная реакция на физические или гуморальные факторы.
В некоторых случаях псевдоаллергической крапивницы у больных наблюдается повышенная чувствительность кожи к гистамину и другим компонентам гранул базофилов. Даже незначительное выделение этих веществ может вызвать клиническую картину крапивницы.
Виды кожных высыпаний
Из всего многообразия вариантов чаще встречаются следующие виды сыпи:
- Пятна или макулы. Не возвышаются над поверхностью. Могут быть красными, коричневыми или белыми. При кровоизлиянии в дерму образуются гематомы.
- Папулы — небольшие узелки с цельной структурой.
- Волдыри — элементы с шершавой плотной поверхностью.
- Пузыри — полости, заполненные жидкостью, часто прозрачной, могут содержать гной.
- Эрозии и изъязвления. Характеризуются повреждением поверхностных слоёв и сопровождаются прозрачными, мутными или неприятно пахнущими выделениями.
На заметку: корочки на месте сыпи свидетельствуют о выздоровлении.
Неинфекционные поражения
Существуют неинфекционные высыпания на коже, проявляющиеся в виде сыпи. Наиболее распространённым из них является простой прыщ.
Белые угри и красные прыщи на лице и других участках тела относятся к гнойничковым заболеваниям с ограниченной площадью распространения. В отличие от бактериальных инфекций, прыщи не склонны к распространению. Их появление связано с нарушением работы сальных желез, которые начинают вырабатывать избыточное количество кожного сала, забивающего поры. При недостаточном уходе за кожей в забитых сальных протоках размножаются болезнетворные бактерии, что приводит к воспалению и образованию прыщей.
Дефекты пигментации кожи, такие как витилиго или солнечный кератоз, также можно считать высыпаниями. Обычно они не представляют опасности, если человек вовремя обращается к врачу и начинает лечение. Однако при воздействии неблагоприятных факторов существует риск развития злокачественных образований.
Высыпания при кишечных болезнях
Некоторые заболевания кишечника могут проявляться сыпью на коже. Например, при брюшном тифе возникает розеола — красная сыпь, напоминающая сетчатое образование. При прикосновении пятна временно исчезают, а затем снова появляются. Розеолёзная сыпь является основным признаком брюшного тифа.
Сыпи при других кишечных инфекциях менее выражены и специфичны. В отличие от тифа, при других заболеваниях пищеварительной системы высыпания не являются важным диагностическим признаком. В этом случае ключевыми симптомами являются нарушения стула.
При паразитарных инфекциях воспаления на коже могут возникать на внекишечной стадии развития возбудителя, что связано с токсико-аллергическими реакциями. Например, сыпь чаще всего наблюдается при аскаридозе и цистицеркозе. Она появляется на короткое время и исчезает самостоятельно, когда паразит меняет место обитания.
Различные типы высыпаний могут возникать у почти каждого взрослого. Сыпь может не влиять на здоровье, но если причина красных пятен неизвестна или есть подозрения на серьезное заболевание, следует обратиться к дерматологу для диагностики и лечения.
Фото сыпи на теле у взрослого
Терапия сыпи зависит от ее причины:
Аллергические высыпания лечат антигистаминными препаратами (Супрастин, Зодак, Зиртек) и специальными кремами для снятия зуда и отека, а также для регенерации тканей (Фенистил, Эпидел, цинковая мазь и др.). Неаллергические заболевания лечат средствами народной медицины (череда, ромашка, мумие, салициловая кислота) и медикаментами на основе цинка, ретиноидов и азелаиновой кислоты.
Во время терапии важно соблюдать диету и питьевой режим. Инфекционная сыпь, вызванная «детскими» болезнями, не требует специального лечения — симптомы проходят самостоятельно через некоторое время. Можно лишь облегчить состояние пациента с помощью назальных препаратов и жаропонижающих средств (при скарлатине могут назначить антибиотики). Чесотка, герпес и сифилис требуют медикаментозного лечения, которое назначает врач.
Появление сыпи у взрослого — тревожный признак. Не стоит ждать ее распространения; лучше пройти диагностику и начать лечение как можно раньше. Это поможет обезопасить как пострадавшего, так и его близких.
Что представляет собой отек Квинке
Отек Квинке — один из самых опасных видов аллергии, который без медицинской помощи может привести к смерти. Его также называют гигантской крапивницей. Признаки этой аллергической реакции включают:
- Спонтанное опухание лица: увеличиваются щеки, губы, веки или уши;
- Сильная бледность кожи, а при удушье — синий оттенок кожных покровов;
- Изменение овала лица до неузнаваемости из-за отека;
- Затрудненное дыхание из-за отека верхних дыхательных путей.
Если отек затрагивает внутренние органы, могут возникнуть приступы рвоты и острая боль в животе. Без срочной помощи отек Квинке может привести к летальному исходу.