5 Лечение
Цель лечения ановуляторного цикла — стимулировать созревание и выход яйцеклетки, а также подавить избыточное разрастание эндометрия. Основу терапии составляют гормоны, которые назначаются циклично, в зависимости от состояния эндокринной функции половых желез.
При нормальном менструальном цикле проводят стимуляцию препаратами, предварительно выполнив выскабливание матки. В этом случае назначают хорионический гонадотропин, начиная с 11 по 14 день цикла. За неделю до начала менструации добавляют инъекции прогестерона и препараты эстрогена.
Если ановуляция сопровождается повышенным уровнем эстрогена и избыточным разрастанием эндометрия, назначают прогестины, например, Дюфастон, с 5 по 25 день цикла. Они предотвращают чрезмерные пролиферативные процессы в матке и нормализуют гормональные нарушения.
При низком уровне эстрогена используют Эстрадиол (Фемостон), Фолликулин и другие препараты, которые стимулируют яичники и способствуют образованию секреторных клеток в эндометрии.
При воспалительных процессах назначают антибактериальные препараты в таблетках или свечах, а также добавляют витамины, особенно витамин C, который важен для синтеза половых гормонов.
Для гормональной стимуляции при гипоталамо-гипофизарной недостаточности используют кломифен (Клостилбегит), который стимулирует выработку фолликулостимулирующего и лютеинизирующего гормонов в гипофизе.
При повышенном уровне пролактина назначают Достинекс или бромокриптин. Эти препараты быстро снижают уровень пролактина и способствуют овуляции.
Прогноз выздоровления зависит от причины ановуляции. Если изменения связаны с патологией гипоталамуса или гипофиза, женщинам может потребоваться пожизненная терапия. При воспалительных процессах прогноз благоприятный, так как антибактериальные и противовоспалительные средства способствуют нормализации цикла.
Причины возникновения ановуляторных циклов
-
Патологии гипофиза – нарушения в работе мозгового отростка, который выделяет гормоны, отвечающие за созревание фолликула и выход яйцеклетки. Причинами могут быть травмы головы, инфекции или врождённое недоразвитие.
-
Пролактинемия – повышенная выработка пролактина, который обычно отвечает за лактацию и подавляет овуляцию в период грудного вскармливания. Вне лактации его уровень может повышаться из-за гипофизарных опухолей, приема некоторых препаратов, цирроза печени или заболеваний почек, что тормозит развитие яйцеклеток.
-
Болезни щитовидной железы влияют на работу всех систем организма. Недостаточность щитовидной железы может замедлить овуляцию и в тяжелых случаях привести к аменорее – прекращению менструаций.
-
Гиперфункция надпочечников вызывает ановуляторные циклы из-за повышенной выработки андрогенов – мужских гормонов.
-
Патологические процессы в яичниках нарушают выработку эстрогенов. Кисты и хронический аднексит (воспаление) могут провоцировать такие состояния. Ановуляторные циклы часто встречаются при поликистозе, когда яйцеклетки не овулируют и остаются в фолликулах, превращаясь в мелкие кисты.
-
Поздний аборт вызывает сильный стресс для организма, настроенного на вынашивание ребенка, что приводит к гормональному сбою и отключению овуляции.
Также на здоровье влияют стресс, ожирение, резкое снижение веса при диетах, эмоциональные перегрузки, постоянные недосыпания и другие проблемы.
Диагностика состояния
Определить систематическое отсутствие овуляции можно несколькими способами. Основные признаки:
-
Измерение базальной температуры. При овуляции в прогестероновой фазе температура повышается. Если овуляции нет, температура остается стабильной на протяжении всего цикла.
-
Функциональные тесты. Если отсутствие овуляции связано с повышением уровня эстрогенов, это можно определить с помощью метода «зрачка», который показывает максимальное расширение цервикального канала в период выхода яйцеклетки. Также используется феномен папоротника: мазок шеечной слизи кристаллизуется в форме листа папоротника при контакте с воздухом.
-
Кольпоцитология. Для диагностики берется мазок из влагалища, который дает информацию о состоянии клеток.
-
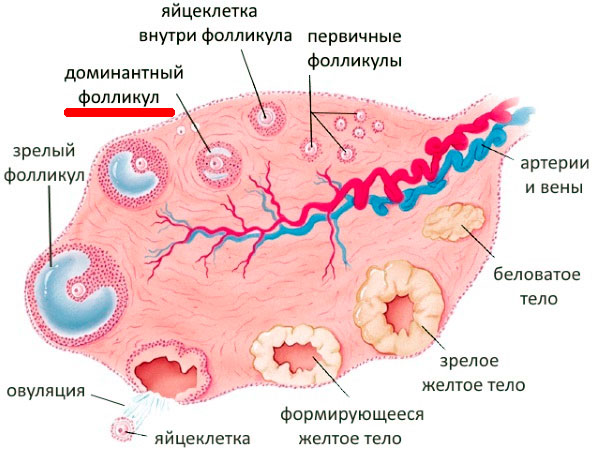
Ультразвуковое исследование яичников. При отсутствии созревшей яйцеклетки не определяется доминантный фолликул.
-
Гормональный анализ крови. Исследуются уровни ФСГ, ЛГ, пролактина и тестостерона.
-
Диагностика щитовидной железы и надпочечников. Необходимо проверить гормонопродуцирующую функцию гипофиза и гипоталамуса. Также проводятся лабораторные исследования мочи и крови для выявления воспалительных процессов в мочеполовой системе.
-
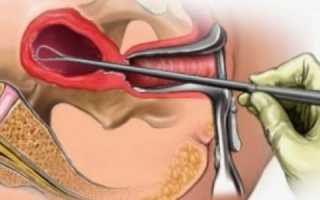
Выскабливание полости матки. Этот радикальный метод проводится перед предполагаемым началом менструации. Гистологическое исследование соскоба эндометрия позволяет определить наличие секреторных изменений. Если их нет, это подтверждает патологический ановуляторный цикл.
Диагностическое выскабливание выполняется с помощью специальной кюретки.
Лечение
Лечение ановуляторного цикла направлено на устранение функционального бесплодия и подавление избыточной пролиферации эндометрия.
Стимуляция овуляции может быть достигнута гормональными и негормональными методами. Применяются непрямая электростимуляция гипоталамо-гипофизарной области, электростимуляция шейки матки и назальный электрофорез с витамином B1. Из гормональных методов наиболее распространена циклическая гормональная терапия, которую проводят прерывистыми курсами. В первой половине цикла назначают малые дозы эстрогенов, а с 16-18 дня — прогестерон (по 10 мг внутримышечно в течение 6-8 дней). Примерная схема: в 1, 3 и 5 циклах — циклическая гормональная терапия, в 2, 4 и 6 циклах — аскорбиновая кислота по 500 мг в день с 5 по 25 день цикла. Аскорбиновая кислота способствует восстановлению овуляции, особенно при ановуляторном цикле, вызванном воспалительными заболеваниями половых органов.
При ановуляторном цикле, связанном с нарушением гипоталамической функции и нормальным уровнем эстрогенов и фолликулостимулирующего гормона, применяют кломифен. Дозы кломифена (50-100 мг в течение 5 дней, начиная с 5 дня менструации) индивидуальны, так как реактивность яичников различна. Кломифен может повышать уровень лютеинизирующего и иногда фолликулостимулирующего гормона. Овуляция наблюдается примерно у 70% женщин, а беременность — у 25%.
Метод лечения гонадотропными гормонами также эффективен. Перед началом гормонального лечения проводят выскабливание эндометрия, после чего овуляция может возникнуть у 60% пациенток. Если эффекта нет, проводят пробы на чувствительность к гормонам и назначают хориогонин в дозе 4500 ЕД (по 1500 ЕД трижды в месяц в первой половине цикла). При ареактивности яичников добавляют препараты щитовидной железы. При использовании гонадотропных гормонов следует учитывать возможные побочные эффекты, такие как аллергические реакции, многоплодие и образование лютеиновых кист.
При ановуляторном цикле с избыточной пролиферацией на фоне гиперэстрогении назначают синтетические прогестины (инфекундин, овулен, метрулен и др.) по схеме: 1 таблетка в день с 5 по 25 день цикла. У женщин с дисфункцией коры надпочечников или щитовидной железы овуляция может восстановиться после коррекции этих нарушений. При ановуляторном цикле, вызванном хроническим воспалением придатков матки, необходимо комплексное лечение воспалительного процесса.
См. также Менструальный цикл.
Библиография: Кватер Е. И. Гормональная диагностика и терапия в акушерстве и гинекологии, М., 1967; Основы эндокринологической гинекологии, под ред. К. Н. Жмакина, с. 190, М., 1966; Сонтаг Ф. Опыты с применением таблетки инфекундин, Венгерок, мед., № 26, с. 15, 1968; Тетер Е. Гормональные нарушения у мужчин и женщин, пер. с польск., с. 412. Варшава, 1968; Gemzell C. Ovulation, в кн.: Sclent, foundations obstet. a. gynaec., ed. by E. Philipp a. o., p. 131, L., 1970.
Профилактика и прогноз
При правильной разработке и проведении лечения беременность наступает у 30–40% женщин.
Для профилактики необходимо уделять внимание здоровью девушек-подростков, рациональному режиму отдыха и деятельности, полноценному питанию, а также своевременному лечению экстрагенитальной и генитальной патологии. Важно также предотвращать токсическое воздействие на производстве и инфекционные заболевания.
Последствия
При систематических повторениях данного явления может развиться бесплодие. В гинекологии это состояние считается патологическим и требует иного подхода к лечению.
Обращайте внимание на свой организм и прислушивайтесь к его состоянию.
Диагностирование причин отсутствия овуляции
При подозрении на аномальное протекание цикла женщина должна обратиться к гинекологу-эндокринологу. Для диагностики отсутствия овуляции можно использовать следующие методы:
- Измерение базальной температуры. Для достоверности результаты следует получать в течение полугода (минимум 3 месяца).
- Анализ мазка из шейки матки для выявления инфекций и воспалительных процессов.
- Выскабливание полости матки перед менструацией и гистологический анализ материала для обнаружения изменений структуры эндометрия во 2-й фазе цикла. Их отсутствие указывает на однофазный цикл.
- Анализы крови на половые гормоны, проводимые в разные периоды цикла для отслеживания изменений.
- Анализы крови на уровень гормонов гипофиза и щитовидной железы.
- УЗИ матки и яичников для наблюдения за изменением толщины слизистой и ростом фолликулов.
- Лабораторные тесты на овуляцию.
О наличии овуляции или ановуляторном цикле можно судить по изменениям состава влагалищной слизи, зависящим от выработки эстрогенов и прогестерона. В лаборатории применяется метод кристаллизации слизи из канала шейки матки. Консистенция слизи в 1-й и 2-й фазах цикла, а также во время овуляции значительно различается. При высушивании образца на предметном стекле под микроскопом наблюдается разная картина. Чем ближе к овуляции, тем четче рисунок. В момент овуляции на стекле появляется «лист папоротника» из кристаллов (положительный феномен папоротника). В последующие дни рисунок расплывается (отрицательный феномен).
Еще одним тестом на овуляцию является феномен «зрачка». Этот метод основан на изменении состояния шейки матки в течение цикла. К моменту овуляции увеличивается выработка слизи, шейка максимально раскрывается и блестит, что делает ее похожей на «зрачок». Во 2-й фазе цикла слизь загустевает, ее количество уменьшается, шейка закрывается, и эффект исчезает.
Примечание: В ановуляторном цикле характер выделений почти не изменяется, и положительные результаты этих тестов отсутствуют.
В чем заключается проявление ановуляторного цикла?
В медицине ановуляторный цикл проявляется различными способами. Определить его можно только через наблюдение, так как признаки часто незаметны. Менструальноподобные кровотечения могут не отличаться по регулярности и объему от ановуляторных.
При гиперэстрогении наблюдаются обильные и длительные кровотечения, похожие на меноррагию. Увеличивается размер матки, меняется ее плотность, шейка матки размягчается и покрывается внутренним зевом. Обильные кровотечения могут привести к анемии.
Гипоэстрогения, наоборот, характеризуется скудными кровотечениями. При гинекологическом обследовании выявляется уменьшенный размер матки, шейка имеет длинную коническую форму, внутренний зев остается закрытым, а влагалищные проходы более узкие.
Во время ановуляторного цикла в климаксе у женщины отсутствует возможность забеременеть из-за гормонального несоответствия, что в медицине называют гормональным бесплодием.
Особенности ановуляторного протекания циклических процессов
В нормальном менструальном цикле выделяют две фазы: фолликулярную и лютеиновую. В фолликулярной фазе созревает яйцеклетка в фолликуле, а в лютеиновой образуется желтое тело, вырабатывающее прогестерон. Между этими фазами происходит овуляция — выход зрелой яйцеклетки из разорвавшегося фолликула.
В первой фазе под действием эстрогенов нарастает функциональный слой эндометрия. Если яйцеклетка оплодотворяется, прогестерон укрепляет эндометрий и поддерживает развитие зародыша. Желтое тело сохраняется до образования плаценты. Если оплодотворения не происходит, к концу второй фазы желтое тело рассасывается, выработка прогестерона прекращается, и поверхностный слой эндометрия отслаивается, что приводит к менструации.
В ановуляторном цикле присутствует только одна фаза. Выработка эстрогенов ниже нормы, поэтому, хотя фолликул и растет, яйцеклетка остается в нем, и происходит атрезия фолликула. Желтое тело не образуется, и лютеиновая фаза не наступает. Эндометрий успевает созреть, и в положенное время отслаивается, вызывая менструальноподобное кровотечение.
Особенность ановуляторного цикла в том, что он не может завершиться беременностью. Менструация происходит, но зачатие невозможно.
Лечение патологии
Шалфей
Терапия заболеваний, связанных с ановуляцией, направлена на стимуляцию овуляции, устранение бесплодия и коррекцию изменений в эндометрии. Лечение требует применения гормональных препаратов и должно проводиться курсами с постоянным контролем уровня эстрогенов.
Сначала выполняется выскабливание эндометрия, после чего назначаются препараты с гонадотропным действием для стимуляции менструального цикла. При наличии кровотечения его сначала останавливают, а затем проводят соответствующее лечение.
За неделю до предполагаемой менструации пациентке вводят прогестерон инъекционно и назначают таблетированный Норлокут. Если у женщины наблюдается повышенная концентрация эстрогена и разрастание эндометрия, требуется прием синтетических прогестинов в течение нескольких месяцев. Наиболее часто назначают:
- Оростерон;
- Инфекундин;
- Овулен;
- Бисекурин;
- Метрулен.
При недостаточной функции яичников и снижении уровня эстрогена назначаются эстрогенные препараты в небольших дозах, такие как Эстрадиол, Фолликулин и Синэстрол. Они способствуют стимуляции трансформации матки и функции яичников, что приводит к росту фолликулов.
Если патологический процесс вызван хроническим воспалением придатков, требуется комплексный подход к лечению. Рекомендуется прием витамина С для синтеза стероидных гормонов и стимуляции овуляции.
Для стимуляции овуляции также используют непрямую электростимуляцию, включая электростимуляцию шейки матки или эндоназальный электрофорез. Если уровень пролактина в крови повышен, назначается Парлодел. Лечение ановуляции не проводится в климактерический период или во время грудного вскармливания.
Можно использовать средства народной медицины на основе следующих трав:
- Шалфей: чайная ложка измельченной части заливается 250 мл кипятка, настаивается 30 минут, процеживается и принимается по трети стакана трижды в день перед едой.
- Горицвет: готовится аналогично шалфею, но настаивается 2 часа. Принимается в течение дня в несколько приемов.
- Семена прутняка: ложка сырья заливается стаканом кипятка, доводится до кипения на медленном огне, настаивается 30 минут, процеживается и принимается 4 раза в день по 2 столовые ложки.
Терапия ановуляторного цикла — это серьезный процесс, который должен проводиться под контролем врача, разрабатывающего индивидуальную схему лечения для пациентки.
Диагностика ановуляторного цикла
Хотя женщина редко ощущает ановуляцию, она становится очевидной при профессиональном обследовании. Для диагностики ановуляторного цикла могут быть проведены следующие процедуры:
- Измерение базальной температуры. Этот метод основан на том, что под воздействием прогестерона, вырабатываемого желтым телом (которое не формируется при овуляции), температура в прямой кишке во второй фазе цикла изменяется. Нормальная температура составляет 37°С, а во второй фазе может достигать 37,4-37,6°С и сохраняется в течение 10-13 дней. Если повышения температуры не наблюдается, это может указывать на ановуляцию.
- Обследование крови на гормоны в разные фазы менструального цикла позволяет выявить нарушения на любом этапе и отследить развитие каждой фазы.
- Ультразвуковое исследование органов малого таза позволяет определить толщину эндометрия и наличие фолликула, а также его степень зрелости, что влияет на сроки овуляции. Отсутствие доминантного фолликула указывает на ановуляторный цикл.
- Диагностическое выскабливание слизистого слоя матки показано при длительных и кровянистых выделениях. Изъятый материал подлежит гистологическому исследованию; отсутствие секреторных изменений эндометрия указывает на ановуляцию.
Дополнительные методы диагностики включают гормональные исследования крови на гормоны щитовидной железы, надпочечников и гипоталамо-гипофизарной системы. Также проводятся исследования на наличие воспалительных процессов в репродуктивной системе. Поскольку иногда один цикл может быть овуляторным, а другой — ановуляторным, рекомендуется динамический контроль в течение нескольких месяцев или полугода для установления точного диагноза.
Причины отсутствия овуляции
Физиологические причины ановуляции связаны не только с репродуктивной функцией женщины. Нормальные менструации требуют слаженной работы сердечно-сосудистой, эндокринной, иммунной и других систем организма. Наиболее частыми естественными факторами отсутствия созревшей яйцеклетки являются:
-
Недавние роды. Во время беременности гормональная функция яичников изменяется, что минимизирует проблемы с вынашиванием. Возвращение яичников в нормальное состояние после родов занимает время, поэтому в первые месяцы может не происходить созревание новой яйцеклетки. Также в этот период вырабатывается гормон пролактин, который участвует в лактации. У почти половины женщин после родов несколько менструальных циклов могут быть ановуляторными.
-
Постоянное нервное перенапряжение и стрессы. Отрицательные эмоции могут вызывать спазмы сосудов головного мозга и нарушать функцию гипофиза. В результате в организме вырабатывается избыток пролактина, который подавляет созревание яйцеклетки. Некоторые ученые считают, что отсутствие овуляции в стрессовых ситуациях — это защитная реакция организма, предотвращающая зачатие в неблагоприятных условиях.
-
Резкое снижение массы тела. Недостаток витаминов и подкожного жира, необходимого для синтеза эстрогена, может привести к отсутствию овуляции. При анорексии у многих женщин менструации полностью прекращаются.
Если однофазный менструальный цикл повторяется регулярно, врачи диагностируют патологию, которая может быть как дисфункциональной, так и не связанной с заболеваниями органов женской половой системы. Наиболее распространенные причины включают:
- заболевания щитовидной железы;
- гормональные сбои в системе «гипоталамус-гипофиз», проявляющиеся в избытке пролактина и снижении уровня эстрадиола;
- воспалительные процессы в органах мочеполовой системы, вызванные инфекцией;
- патологии развития женских половых органов.
С возрастом частота ановуляторных циклов у женщин увеличивается. К сорока годам каждый четвертый цикл может не сопровождаться созреванием яйцеклетки.
Лечение ановуляции
Схема лечения ановуляторного цикла зависит от причины патологии. Если причиной являются внешние факторы (образ жизни, питание, климат), восстановить цикл можно простыми способами:
- сокращение физических нагрузок;
- избегание стрессов;
- правильное питание;
- отказ от вредных привычек;
- соблюдение режима дня.
Следующий этап — прием лекарств (таблеток, инъекций) для стимуляции овуляции. Эти препараты способствуют выработке эстрогена, росту эндометрия, созреванию фолликулов и движению яйцеклетки.
Лекарства принимаются с 2 по 5 день менструации. На шестой день с помощью УЗИ отслеживается реакция на стимуляцию. Если фолликул созревает до 20-25 мм, врач может вызвать его разрыв с помощью ХГЧ-препаратов. Стимуляция овуляции — это рискованный медицинский прием.
Не следует злоупотреблять этой процедурой: врачи рекомендуют проводить стимуляцию яичников не более 6 раз за жизнь. Частые стимуляции могут привести к преждевременному расходу яйцеклеток, раннему климаксу и истощению половой системы.
Методика измерения и записи температуры
Измерение базальной температуры может варьироваться в зависимости от метода: в ротовой полости или во влагалище разница может достигать одного градуса. Эти значения иногда требуют корректировки в зависимости от индивидуальных особенностей. Колебания базальной температуры могут быть вызваны следующими факторами:
-
Употребление алкоголя. Алкоголь влияет на измерения базальной температуры из-за метаболических изменений, увеличивающих выработку тепла. Он также расширяет периферические сосуды, что нарушает нормальную терморегуляцию. Этиловый спирт может воздействовать на центр терморегуляции и железы внутренней секреции, изменяя базальную температуру. Кроме того, алкоголь может затруднить корректное измерение.
-
Недостаток сна. Во время сна происходят изменения в физиологических и неврологических процессах. Отсутствие сна нарушает эти процессы, что делает измерения базальной температуры некорректными. Кроме того, недостаток сна повышает уровень стресса, что также влияет на результаты.
-
Избыточный сон. Длительный сон (более 12 часов) может привести к некорректным измерениям базальной температуры из-за изменений в мозговой и гормональной активности.
-
Путешествия и смена часового пояса. Эти факторы могут нарушить работу головного мозга и автономной нервной системы, включая гипоталамус. Это приводит к колебаниям гормонального фона, влияющим на менструальный цикл и базальную температуру, а также к изменениям температуры тела.
-
Инфекции. Инфекционно-воспалительные процессы сопровождаются высвобождением биологически активных веществ, влияющих на центр терморегуляции. Повышение температуры тела в ответ на инфекцию является защитным механизмом. Измерения температуры во время болезни могут быть некорректными и не отражать изменения гормонального фона.
-
Гинекологические заболевания. Некоторые гинекологические патологии могут изменять базальную температуру, не отражая процессы овуляции.
-
Кишечные расстройства. Нарушения функции кишечника влияют на температуру в прямой кишке. После пищевых отравлений или диареи измерения базальной температуры могут быть ошибочными. Смена метода измерения (например, с ректального на вагинальный или оральный) не поможет, так как температура в разных областях тела может значительно различаться.
-
Половой акт. Половой акт перед измерением может повлиять на результаты из-за гормональных и функциональных изменений.
-
Прием лекарств. Некоторые медикаменты могут изменять температуру тела, влияя на продукцию биологически активных веществ или непосредственно на центр терморегуляции. При приеме лекарств рекомендуется проконсультироваться с врачом или фармацевтом о влиянии препарата на базальную температуру.
Как вылечить ановуляторный цикл и забеременеть
Если у вас отсутствует овуляция, обратитесь к врачу. Он выяснит причину и предложит соответствующее лечение, которое может включать гормональную терапию или контрацептивы. Обычно курс длится до 6 месяцев, но имеет свои недостатки, такие как влияние на почки или печень. Если причина связана со стрессом, может потребоваться психологическая поддержка.
Стимуляция и мониторинг овуляции
Основная цель стимуляции овуляции — вызвать созревание ооцитов у пациентов с нарушениями этого процесса. Стимуляцию проводят, когда нет показаний для применения методов вспомогательной репродукции, таких как внутриутробное осеменение или экстракорпоральное оплодотворение.
Чаще всего для стимуляции овуляции используют кломифен цитрат (Клостилбегит). Это эффективное, недорогое и простое в применении лекарство в форме таблеток. Основные показания для лечения:
- бесплодие из-за отсутствия овуляции, чаще всего при синдроме поликистозных яичников (СПКЯ) или других причинах,
- бесплодие с неопределенной причиной в некоторых случаях,
- подготовка к внутриутробному осеменению у определенной группы женщин.
Положительный ответ яичников на лечение наблюдается в 60-80% случаев. Беременность наступает более чем в 70% случаев, и многие женщины забеременевают в первые три цикла лечения.
Гонадотропины
Это естественные гормоны: ФСГ (фолликулярный стимулирующий гормон) и ЛГ (лютенизирующий гормон), которые вырабатываются гипофизом в нормальном цикле.
Показаниями для стимуляции овуляции гонадотропинами являются:
- нарушения овуляции из-за гипогонадотропного гипогонадизма,
- дисфункция гипоталамо-гипофиза, когда кломифен цитрат не дал ожидаемого результата,
- внутриматочное осеменение и оплодотворение in vitro.
Основной принцип стимуляции — мониторинг с помощью ультразвукового исследования, а в некоторых случаях — оценка концентрации эстрадиола в сыворотке для определения нормальной функции фолликула.
Фармакологическая индукция овуляции
Основной причиной бесплодия у женщин с СПКЯ является отсутствие овуляции. Стимулирующие препараты обычно назначают в таблетках с 2 по 5 цикл. При их использовании 60-80% женщин достигают овуляции, и около 20% из них беременеют. Эти лекарства следует принимать только несколько месяцев под контролем врача. Если стимуляция не дает результата, назначают гонадотропины. Их применение требует опыта и тщательного наблюдения за созреванием фолликулов в яичниках из-за высокого риска серьезных осложнений, таких как множественная беременность и синдром гиперстимуляции яичников.
Хирургическая стимуляция овуляции
Лечение проводится только у женщин, которые прошли неудачный курс медикаментозного лечения овуляции. Во время лапароскопии выполняются несколько проколов в яичниках. Операция может восстановить овуляторные циклы на некоторое время. Процедуру не проводят многократно из-за риска осложнений, таких как послеоперационные спайки и снижение овариального резерва.
Ингибирование секреции пролактина
Поликистоз яичников может быть связан с повышенной секрецией пролактина — гормона, вырабатываемого гипофизом. В норме он отвечает за производство молока во время лактации. Однако его избыток может привести к отсутствию овуляции. Лечение бесплодия включает препараты, которые снижают уровень пролактина.
Оплодотворение in vitro
Женщины, планирующие беременность, должны пройти базовые диагностические тесты перед началом применения препаратов для стимуляции овуляции. Если у одного из партнеров есть факторы, влияющие на фертильность, стоит рассмотреть методы вспомогательной репродукции.
Восстановление овуляции с помощью диеты
Снижение массы тела на 10% у женщин с синдромом поликистозных яичников (СПКЯ), страдающих ожирением или избыточным весом, может устранить причины бесплодия и восстановить нормальную овуляцию в 50% случаев.
Правильная диета и увеличение физической активности повышают чувствительность тканей к инсулину. Это улучшает активность андрогенов в яичниках, что способствует правильному развитию фолликулов и овуляции. Снижение массы тела также положительно влияет на метаболизм углеводов и липидов, секрецию инсулина, резистентность к инсулину и симптомы гиперандрогенизации.