Острое и хроническое лёгочное сердце — серьёзные заболевания, возникающие из патологий лёгких и сердечно-сосудистой системы. Понимание причин, симптомов, методов диагностики и лечения этих состояний важно для их своевременного выявления и эффективного управления. Эта статья объясняет механизмы возникновения лёгочного сердца и предлагает рекомендации для поддержания здоровья и предотвращения осложнений.
Развитие патологии и последствия
Чтобы разобраться в причинах сердечно-лёгочных заболеваний, необходимо понимать, как функционируют кровообращение и газообмен в организме человека. Дыхательная и сердечно-сосудистая системы тесно связаны как анатомически, так и физиологически, поэтому любые сбои в работе одной из них неизбежно приводят к проблемам в другой.
Этапы насыщения крови:
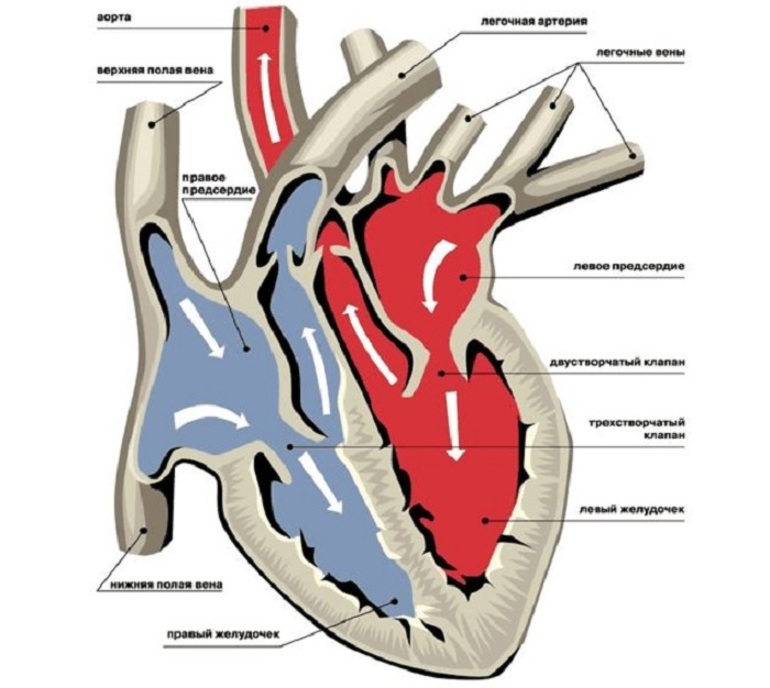
- Отработанная венозная кровь попадает в правую часть сердца. Эта биологическая жидкость насыщена углекислым газом, который образуется в результате метаболических процессов клеток. Кровь поступает в сердце через верхнюю полую вену и далее в правый желудочек.
- Венозная кровь направляется в лёгочную артерию. При сильном сокращении желудочка кровь выталкивается в лёгочную артерию, которая ведёт её к лёгким. Ближе к лёгким артерия делится на множество капилляров. При наличии определённых лёгочных заболеваний эти мелкие сосуды могут частично блокироваться, что приводит к повышению давления в артерии. Это состояние называется лёгочной гипертензией и может привести к развитию сердечно-лёгочного заболевания.
- Газообмен. Лёгочная система включает трахею, бронхиальное дерево, состоящее из бронхов различного калибра, и альвеолы — маленькие воздушные мешочки, окружённые тонкими капиллярами, где углекислый газ выводится, а кровь насыщается кислородом. При повышении давления газообмен прекращается. Кровь не получает кислород, что приводит к росту давления в артерии и развитию лёгочной гипертензии. Обычно это происходит при повреждении лёгочной ткани, вызванном пневмонией, астмой или другими заболеваниями.
- Артериальная кровь в левой части сердца. Насыщенная кислородом артериальная кровь поступает в левое предсердие, а затем в левый желудочек.
На этом завершается малый круг кровообращения, охватывающий всю сосудистую систему лёгких. Сокращение стенок левого желудочка позволяет крови под высоким давлением поступать через аорту ко всем органам.
Лёгочная гипертензия может быть вызвана патологиями, связанными с дыхательной функцией, такими как сужение устья аорты или любое другое уменьшение проходимости. Однако, если высокое давление вызвано поражениями левой части сердечной мышцы или нарушениями работы клапанов, вывод врача будет иным. Поскольку правые отделы сердца выполняют насосную функцию для малого круга кровообращения, с увеличением давления в лёгочной артерии возникают трудности с прокачкой крови, что приводит к другим нарушениям:
- При резком повышении давления стенки правого желудочка растягиваются и теряют эластичность. Они уже не могут выталкивать кровь с необходимой силой, и часть её остаётся в желудочке, который с каждым новым поступлением растягивается и увеличивается, что приводит к переполнению и увеличению правого предсердия. Это состояние называется острым лёгочным сердцем.
- При медленном повышении давления сердце успевает адаптироваться к новым условиям. Стенки правого желудочка начинают сокращаться с большей силой, постепенно увеличиваясь в объёме и толщине. Пока гипертрофированные мышцы способны обеспечивать организм кислородом, со временем изменения происходят и в предсердии, что приводит к признакам сердечной недостаточности.
В обоих случаях нарушается функция правой части сердца и газообмена. Все проявляющиеся симптомы имеют свои особенности, поэтому сердечно-лёгочная болезнь рассматривается как отдельное заболевание.
https://youtube.com/watch?v=yAm-dYXZvQg
Врачи отмечают, что острое и хроническое лёгочное сердце развиваются в результате различных факторов, влияющих на систему дыхания и сердечно-сосудистую систему. Основной причиной острого лёгочного сердца является резкое увеличение давления в лёгочных артериях, что может быть вызвано острыми респираторными заболеваниями, тромбоэмболией лёгочной артерии или тяжёлой пневмонией. Хроническое лёгочное сердце, в свою очередь, чаще всего связано с длительными заболеваниями, такими как хроническая обструктивная болезнь лёгких (ХОБЛ) или идиопатическая лёгочная гипертензия. Врачи подчеркивают важность ранней диагностики и своевременного лечения этих состояний, так как они могут привести к серьёзным осложнениям и ухудшению качества жизни пациентов. Профилактика, включая отказ от курения и контроль за хроническими заболеваниями, также играет ключевую роль в снижении риска развития этих состояний.
Причины возникновения
Синдром легочной гипертензии имеет множество причин, которые можно разделить на две основные категории. Первая группа включает факторы, способствующие быстрому развитию заболевания:
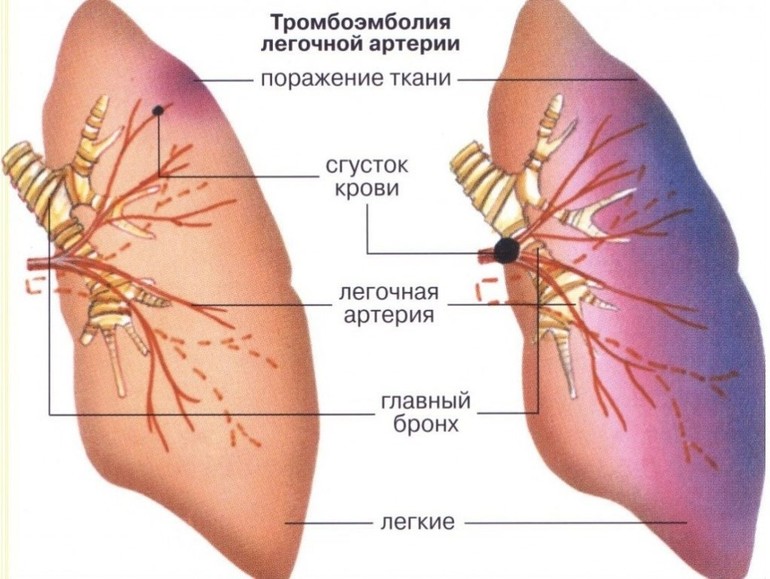
- Тромбоэмболия легочной артерии (ТЭЛА). Этот сосуд, как и другие вены, может быть постепенно заблокирован тромбом. Обычно он фиксируется в одном из ответвлений артерии, поскольку его диаметр значительно меньше. Это приводит к резкому увеличению давления и застою крови в правом предсердии, в то время как левое предсердие испытывает недостаток в объеме крови.
- Пневмоторакс — это состояние, при котором плевральная полость, находящаяся между грудной стенкой и легкими, заполняется воздухом. Она позволяет легким сжиматься и расширяться во время вдоха и выдоха. В норме давление поддерживается благодаря целостности стенок полости. При травме грудной клетки или повреждении легочной ткани герметичность нарушается, воздух начинает скапливаться, что приводит к увеличению давления в полости, сжатию легких и уменьшению их объема. В такой ситуации капилляры пережимаются и не могут выполнять газообмен, как и слипшиеся альвеолы. Резкое повышение давления вызывает острую сердечно-легочную недостаточность.
- Осложненная бронхиальная астма. Длительные приступы, нарушающие дыхательную функцию, приводят к отеку слизистой бронхов и накоплению мокроты. Это мешает воздуху достигать альвеол, что приводит к нарушению газообмена и застою, способствующему развитию легочной гипертензии.
Хроническое легочное сердце (ХЛС) формируется на протяжении многих лет. Причины его развития:
- Повреждения сосудов, возникающие на ранних стадиях легочной гипертензии, рецидивы ТЭЛА, а также хирургические вмешательства по удалению легкого или его части.
- Спаечные процессы в плевральной полости, деформация грудной клетки и позвоночника.
- Обструктивные патологии, приводящие к повреждению бронхов и легких: астма, пневмосклероз, хронический бронхит.
- Различные гранулематозы и фиброзы, опухолевые образования в легочной ткани.
Хроническая форма заболевания отличается от острой более медленным развитием патогенеза. Увеличение объема сердечной мышцы происходит постепенно, что не оказывает значительного негативного влияния на функцию правого предсердия, и пациент может не ощущать дискомфорта.
https://youtube.com/watch?v=2uRY6Q9LHPY
| Причина | Тип легочного сердца | Механизм развития |
|---|---|---|
| Массивная тромбоэмболия легочной артерии (ТЭЛА) | Острое | Резкое повышение давления в легочной артерии из-за обструкции крупного сосуда, приводящее к острой правожелудочковой недостаточности. |
| Тяжелый приступ бронхиальной астмы | Острое | Выраженный бронхоспазм и обструкция дыхательных путей, приводящие к гипоксии, легочной вазоконстрикции и повышению давления в легочной артерии. |
| Острый респираторный дистресс-синдром (ОРДС) | Острое | Диффузное повреждение альвеол и капилляров легких, приводящее к гипоксии, легочной гипертензии и правожелудочковой недостаточности. |
| Хроническая обструктивная болезнь легких (ХОБЛ) | Хроническое | Хроническая гипоксия, воспаление и ремоделирование легочных сосудов, приводящие к стойкой легочной гипертензии и гипертрофии правого желудочка. |
| Интерстициальные заболевания легких (например, идиопатический легочный фиброз) | Хроническое | Прогрессирующее фиброзирование легочной ткани, разрушение капиллярного русла, гипоксия и легочная гипертензия. |
| Синдром обструктивного апноэ сна (СОАС) | Хроническое | Повторяющиеся эпизоды гипоксии во время сна, приводящие к легочной вазоконстрикции и развитию легочной гипертензии. |
| Первичная легочная гипертензия | Хроническое | Идиопатическое или наследственное заболевание, характеризующееся прогрессирующим сужением легочных артериол и выраженной легочной гипертензией. |
| Кифосколиоз и другие деформации грудной клетки | Хроническое | Ограничение подвижности грудной клетки, нарушение вентиляции легких, гипоксия и легочная гипертензия. |
| Муковисцидоз | Хроническое | Хроническая инфекция и воспаление легких, бронхоэктазы, гипоксия и легочная гипертензия. |
| Хроническая тромбоэмболическая легочная гипертензия (ХТЭЛГ) | Хроническое | Неразрешившиеся тромбы в легочных артериях, приводящие к стойкой обструкции и повышению давления в легочной артерии. |
Симптоматика заболевания
Симптоматика включает в себя проявления заболеваний, связанных с увеличением правой части сердца и нарушениями в дыхательной системе. Основные признаки данной патологии:
- Тахикардия. Это наиболее распространённый симптом, который проявляется в виде учащённого сердцебиения.
- Аритмия. Нарушение сердечного ритма возникает из-за значительных изменений в сердечной мышце.
- Болезненные ощущения в области сердца возникают из-за острого недостатка кислорода в клетках, что связано с несоответствием между потребностью миокарда в кислороде и возможностями коронарных сосудов.
- Одышка. Этот симптом часто встречается у пациентов с лёгочным сердцем и проявляется нарушением нормального дыхательного ритма. На ранних стадиях он вызван заболеваниями лёгких, которые затем приводят к гипертрофии стенок правого желудочка.
- Головокружение и потеря сознания. Эти симптомы часто наблюдаются у пациентов с лёгочным сердцем и сопутствующими хроническими заболеваниями лёгких, вызванные нехваткой кислорода в мозге.
- Кашель возникает из-за застоя крови в малом круге кровообращения, вызванного заболеваниями лёгких, но не лёгочным сердцем. Он может проявляться при физической активности. При осложнённом застое капиллярная кровь может просачиваться в альвеолы, что приводит к влажным хрипам и кровянистой мокроте. В таких случаях может развиться отёк лёгких.
- Отёки. Это характерные признаки правосторонней сердечной недостаточности. Обычно они локализуются в нижних конечностях, так как застой при повышенном давлении в венозной системе происходит именно там из-за веса тела. Часть крови из сосудов попадает в межклеточное пространство, что приводит к образованию отёков.
Кровь поступает в правые отделы сердца через две крупные полые вены — верхнюю и нижнюю. При повышении давления может возникнуть застой в верхней полой вене, что приводит к вздутию вен на шее — ещё один из симптомов.
https://youtube.com/watch?v=0oKeWSu89FM
Методы диагностики
Диагностика заболеваний позволяет оценить степень запущенности недуга и разработать план лечения. В рамках исследования применяются следующие методы:
- Спирография и анализ газового состава крови предоставляют информацию о характере и степени дыхательной недостаточности.
- Электрокардиограмма — это один из самых распространенных и эффективных методов диагностики сердечно-сосудистых заболеваний. На основе записи сердечных импульсов врач может оценить функциональное состояние сердца, выявить признаки увеличения правого желудочка и предсердия, а также перегрузки.
- Лабораторные анализы крови могут выявить повышенный уровень гемоглобина и увеличение числа эритроцитов. Это свидетельствует о том, что организм пытается компенсировать нехватку кислорода, что негативно сказывается на тканях и органах.
- Рентгенографическое исследование позволяет выявить увеличение правой части сердечной мышцы, размытость рисунка периферических участков легких и их повышенную прозрачность.
Для более детального анализа состояния органа используется эхокардиография (ЭХОКГ). Наиболее распространенные патологии включают увеличение объема правых отделов сердца и легочной артерии, а также дрожание перегородки между желудочками. Для получения более точных данных могут быть проведены магнитно-резонансная томография (МРТ) и мультиспиральная компьютерная томография (КТ). Эти методы позволяют оценить степень расширения отделов сердца и состояние крупных сосудов, выходящих из него.
Лечение и прогноз
Лечение сердечно-лёгочных заболеваний сосредоточено на терапии основных нарушений в лёгочной системе, предотвращении их повторного появления и восстановлении дыхательной функции. В процессе терапии используются муколитики, бронхолитики и кислородная терапия. В случаях декомпенсации применяются гормональные препараты.
При хронической лёгочной недостаточности с повышенным давлением назначается Эуфиллин, а в состоянии декомпенсации — Нитроглицерин. Весь курс лечения осуществляется под контролем газового состава крови, поскольку существует риск ухудшения гипоксемии (пониженного уровня кислорода в крови).
Если у пациента наблюдаются признаки сердечной недостаточности, назначаются гликозиды и диуретики. При использовании этих препаратов следует проявлять осторожность, так как при гипокалиемии (недостаток калия в крови) гликозиды могут оказать токсическое воздействие на сердечную мышцу. Для коррекции дефицита калия применяются Панангин и хлорид калия. Из диуретиков рекомендуется использовать препараты, которые удерживают калий в организме, такие как Триампур и Альдактон. При эритроцитозе проводятся кровопускания объемом 200−220 мл с последующим введением в вену раствора для снижения вязкости крови.
Уже на ранних стадиях заболевания наблюдается снижение работоспособности и качества жизни пациента. Прогноз при декомпенсированном лёгочном сердце, как правило, неблагоприятен — постепенно развивающиеся патологические процессы могут привести к инвалидности. Своевременная диагностика и лечение способны не только продлить трудоспособность пациента, но и увеличить его продолжительность жизни.
https://youtube.com/watch?v=70BrswjH66Y
Факторы риска
Развитие острого и хронического лёгочного сердца связано с множеством факторов риска, которые могут варьироваться в зависимости от индивидуальных особенностей пациента и окружающей среды. Основные факторы риска можно разделить на несколько категорий: заболевания дыхательной системы, сердечно-сосудистые заболевания, внешние факторы и образ жизни.
Одним из наиболее значимых факторов риска является наличие хронических заболеваний лёгких, таких как хроническая обструктивная болезнь лёгких (ХОБЛ) и астма. Эти заболевания приводят к нарушению газообмена и гипоксии, что, в свою очередь, вызывает увеличение нагрузки на правый желудочек сердца. При длительном течении таких заболеваний может развиться легочная гипертензия, что является предшественником хронического лёгочного сердца.
Сердечно-сосудистые заболевания также играют важную роль в развитии лёгочного сердца. Например, ишемическая болезнь сердца может приводить к недостаточности кровообращения, что вызывает вторичное увеличение давления в легочных артериях. Кроме того, артериальная гипертензия, особенно если она не контролируется, может способствовать развитию правожелудочковой недостаточности.
Внешние факторы, такие как загрязнение воздуха и курение, также значительно увеличивают риск развития лёгочного сердца. Долгосрительное воздействие токсичных веществ и частиц, содержащихся в загрязненном воздухе, может вызывать воспалительные процессы в лёгких и приводить к их повреждению. Курение, в свою очередь, является одним из основных факторов, способствующих развитию ХОБЛ и других заболеваний дыхательной системы.
Образ жизни человека также влияет на риск развития лёгочного сердца. Неправильное питание, недостаток физической активности и ожирение могут способствовать развитию сердечно-сосудистых заболеваний и, как следствие, лёгочного сердца. Ожирение, в частности, связано с увеличением нагрузки на сердце и ухудшением функции лёгких, что может привести к гипоксии и повышению давления в легочных артериях.
Кроме того, генетическая предрасположенность и возраст также могут играть роль в развитии острого и хронического лёгочного сердца. У пожилых людей риск увеличивается из-за возрастных изменений в сердечно-сосудистой системе и лёгких, а также из-за наличия сопутствующих заболеваний.
Таким образом, факторы риска развития острого и хронического лёгочного сердца разнообразны и многогранны. Понимание этих факторов и их влияние на здоровье человека является важным шагом в профилактике и лечении данных состояний.
Профилактика заболеваний
легкого сердца включает в себя комплекс мероприятий, направленных на снижение риска развития как острого, так и хронического легочного сердца. Основные аспекты профилактики можно разделить на несколько ключевых направлений.
1. Изменение образа жизни. Одним из самых эффективных способов профилактики является изменение образа жизни. Это включает в себя отказ от курения, которое является одним из главных факторов риска для развития заболеваний легких и сердца. Также важно следить за физической активностью: регулярные физические нагрузки способствуют улучшению работы сердечно-сосудистой системы и легких. Рекомендуется заниматься аэробными упражнениями, такими как ходьба, плавание или велосипедные прогулки, не менее 150 минут в неделю.
2. Правильное питание. Сбалансированное питание играет важную роль в профилактике заболеваний легкого сердца. Необходимо включать в рацион достаточное количество фруктов, овощей, цельнозерновых продуктов и нежирных белков. Ограничение потребления насыщенных жиров, соли и сахара также способствует снижению риска сердечно-сосудистых заболеваний. Важно следить за уровнем холестерина и артериальным давлением, что может быть достигнуто с помощью правильного питания.
3. Контроль хронических заболеваний. Люди с хроническими заболеваниями, такими как гипертония, диабет или хронические заболевания легких, должны находиться под постоянным медицинским наблюдением. Регулярные медицинские осмотры и контроль состояния здоровья помогут своевременно выявить и скорректировать лечение, что снизит риск развития легочного сердца.
4. Избежание воздействия вредных факторов. Важно минимизировать воздействие вредных факторов окружающей среды, таких как загрязнение воздуха, химические вещества и аллергены. Использование защитных средств при работе с токсичными веществами, а также соблюдение правил гигиены и безопасности в быту могут значительно снизить риск развития заболеваний легкого сердца.
5. Психоэмоциональное здоровье. Психоэмоциональное состояние также влияет на здоровье сердца и легких. Стресс, депрессия и тревожные расстройства могут усугублять существующие заболевания и способствовать развитию новых. Рекомендуется использовать методы релаксации, такие как йога, медитация или занятия хобби, которые помогают снизить уровень стресса.
6. Вакцинация. Вакцинация против гриппа и пневмококковой инфекции может помочь предотвратить острые респираторные заболевания, которые могут привести к осложнениям со стороны легких и сердца. Регулярная вакцинация особенно важна для людей с предрасположенностью к заболеваниям легкого сердца.
Таким образом, профилактика заболеваний легкого сердца требует комплексного подхода, включающего изменения в образе жизни, контроль хронических заболеваний, защиту от вредных факторов и заботу о психоэмоциональном здоровье. Соблюдение этих рекомендаций может значительно снизить риск развития как острого, так и хронического легочного сердца.
Роль сопутствующих заболеваний
Сопутствующие заболевания играют ключевую роль в развитии как острого, так и хронического лёгочного сердца. Эти состояния могут усугублять основное заболевание, приводя к ухудшению функции правого желудочка и, как следствие, к развитию лёгочной гипертензии. Рассмотрим подробнее, какие заболевания чаще всего становятся катализаторами для развития лёгочного сердца.
Одним из наиболее распространённых сопутствующих заболеваний является хроническая обструктивная болезнь лёгких (ХОБЛ). Это заболевание характеризуется прогрессирующим ограничением воздушного потока, что приводит к гипоксии и повышению давления в лёгочных артериях. ХОБЛ часто сопровождается воспалительными процессами, которые могут ухудшать состояние сердечно-сосудистой системы, способствуя развитию правожелудочковой недостаточности.
Другим важным фактором является астма, особенно в тяжёлых формах. При обострении астмы происходит спазм бронхов и увеличение сопротивления дыхательным путям, что также может приводить к повышению давления в лёгких. Хронические обострения астмы могут вызывать изменения в структуре лёгочной ткани и сосудов, что в свою очередь способствует развитию лёгочного сердца.
Сердечно-сосудистые заболевания, такие как артериальная гипертензия и ишемическая болезнь сердца, также могут оказывать значительное влияние на развитие лёгочного сердца. Повышенное артериальное давление может приводить к увеличению нагрузки на правый желудочек, что со временем вызывает его гипертрофию и недостаточность. Ишемическая болезнь сердца может ухудшать перфузию лёгких, что также способствует развитию лёгочной гипертензии.
Кроме того, заболевания, связанные с нарушением обмена веществ, такие как диабет, могут способствовать развитию лёгочного сердца. У пациентов с диабетом часто наблюдаются изменения в сосудистой системе, что может приводить к ухудшению кровообращения в лёгких и повышению давления в лёгочных артериях.
Инфекционные заболевания, такие как пневмония и туберкулёз, также могут стать триггерами для развития острого лёгочного сердца. Воспалительные процессы, вызванные этими инфекциями, могут приводить к отёку лёгочной ткани и увеличению давления в лёгочных сосудах, что в свою очередь может вызывать острое сердечное заболевание.
Таким образом, сопутствующие заболевания играют важную роль в патогенезе острого и хронического лёгочного сердца. Их наличие может значительно ухудшать прогноз и усложнять лечение, поэтому важно учитывать все аспекты здоровья пациента при диагностике и терапии данных состояний.