Сердечно-легочная недостаточность — серьезное состояние, возникающее из-за нарушения работы сердца и легких, что приводит к недостаточному снабжению организма кислородом и другими жизненно важными веществами. В статье рассмотрим определение сердечно-легочной недостаточности, код по МКБ 10, современные классификации, клинические симптомы и основные причины заболевания. Также обсудим методы лечения, прогноз, возможные осложнения и профилактические меры, что поможет читателям лучше понять патологию и принять меры для ее предотвращения или своевременного лечения.
Особенности болезни
Сердечно-легочная недостаточность представляет собой сочетание сердечной и легочной недостаточности. Обычно данное состояние связано с нарушением функционирования левого желудочка сердца, что приводит к скоплению жидкости в легких. В области пульмонологии это заболевание иногда называют «легочным сердцем» (ЛС). Код по Международной классификации болезней (МКБ 10): 127.9.
Сердечно-легочная недостаточность представляет собой состояние, при котором сердце и легкие не могут эффективно выполнять свои функции, что приводит к недостаточному снабжению организма кислородом. Врачи подчеркивают, что это заболевание может быть вызвано различными факторами, включая ишемическую болезнь сердца, гипертонию и хронические заболевания легких. Лечение сердечно-легочной недостаточности требует комплексного подхода. Врачи рекомендуют начинать с изменения образа жизни, включая диету, физическую активность и отказ от курения. Медикаментозная терапия, такая как диуретики и ингибиторы АПФ, может помочь контролировать симптомы и улучшить качество жизни пациентов. В некоторых случаях может потребоваться хирургическое вмешательство, например, установка кардиостимулятора или трансплантация легких. Важно, чтобы пациенты регулярно проходили обследования и следовали рекомендациям специалистов для предотвращения осложнений.

Классификация
В медицинской практике существует несколько подходов к классификации патологий, которые помогают в диагностике и выборе методов лечения. Основная классификация основывается на характеристике расстройства по типу течения:
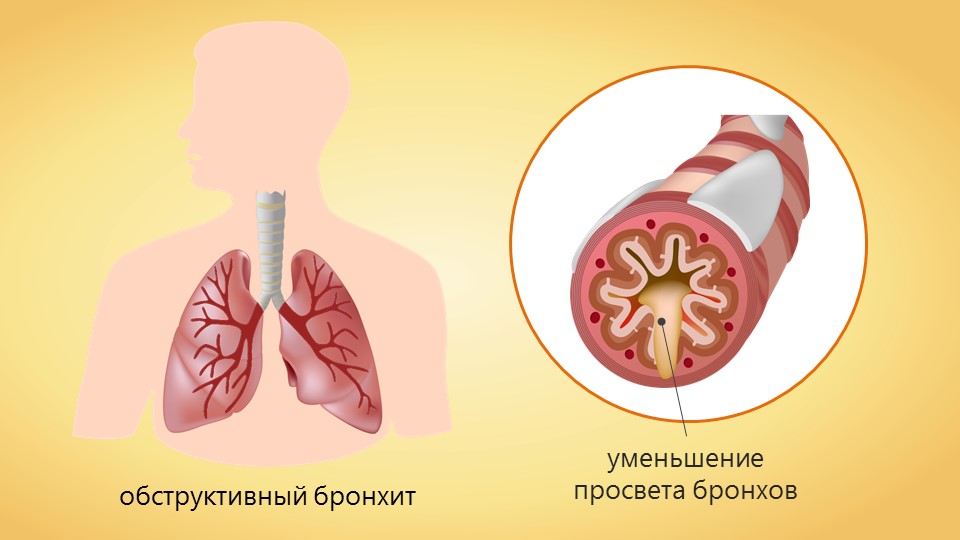
- Острая форма. Острая сердечно-легочная недостаточность всегда проявляется в декомпенсированном состоянии. Она часто возникает внезапно и имеет ярко выраженные клинические симптомы. Это связано с тем, что острое легочное состояние формируется за считанные часы на фоне резкого повышения давления в легочной артерии. Причинами такого состояния могут быть: тромбоэмболия, травмы грудной клетки с развитием пневмоторакса, а также образование эмфиземы.
- Подострая форма. Эта форма может протекать с
| Аспект | Описание | Лечение |
|---|---|---|
| Определение | Состояние, при котором сердце и легкие не могут обеспечить организм достаточным количеством кислорода и питательных веществ. | Устранение основной причины, симптоматическая терапия. |
| Причины | Сердечные: Ишемическая болезнь сердца, инфаркт миокарда, кардиомиопатии, пороки сердца, аритмии. Легочные: Хроническая обструктивная болезнь легких (ХОБЛ), астма, пневмония, легочная эмболия, фиброз легких. |
Лечение основного заболевания (например, реваскуляризация при ИБС, бронходилататоры при ХОБЛ). |
| Симптомы | Одышка (в покое или при нагрузке), кашель, хрипы, отеки ног, быстрая утомляемость, слабость, цианоз (синюшность кожи), учащенное сердцебиение. | Диуретики (для уменьшения отеков), кислородотерапия, бронходилататоры, сердечные гликозиды, ингибиторы АПФ, бета-блокаторы. |
| Диагностика | Физикальный осмотр, ЭКГ, рентген грудной клетки, УЗИ сердца (ЭхоКГ), анализы крови (включая BNP), спирометрия, КТ легких. | Не является методом лечения, а инструментом для его назначения. |
| Осложнения | Острая сердечная недостаточность, отек легких, аритмии, тромбоэмболия, почечная недостаточность, смерть. | Интенсивная терапия, реанимационные мероприятия. |
| Профилактика | Здоровый образ жизни (отказ от курения, сбалансированное питание, физическая активность), контроль артериального давления и уровня холестерина, своевременное лечение хронических заболеваний. | Не является методом лечения, а способом предотвращения. |
| Прогноз | Зависит от тяжести состояния, основной причины и эффективности лечения. Может быть от благоприятного до крайне неблагоприятного. | Не является методом лечения, а оценкой его эффективности и перспектив. |
Причины развития
Стойкая легочная гипертензия является ключевым фактором, способствующим развитию сердечно-легочной недостаточности (СЛН). В определенный момент сердце теряет способность компенсировать это патологическое состояние, что приводит к гипертрофии правого желудочка и увеличению массы миокарда. Нарушение функционирования правого желудочка может быть вызвано тремя основными группами причин:
- бронхолегочные – к ним относятся обструктивный бронхит, бронхиальная астма, обширная пневмония, поликистоз легких, пневмосклероз, муковисцидоз, туберкулез и операции на легких;
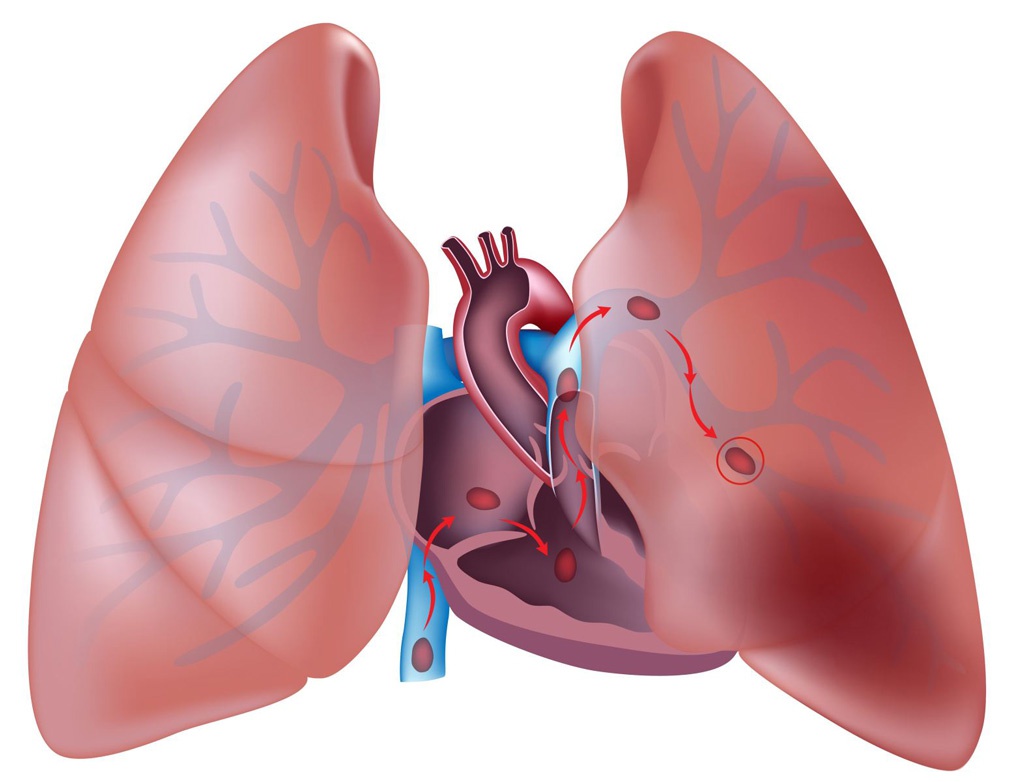
- васкулярные (сосудистые) – сюда входят атеросклероз, аневризма, тромбоэмболия и легочные васкулиты;
- торакодиафрагмальные – к этой группе относятся болезнь Бехтерева, полиомиелит, кифосколиоз, множественные переломы ребер, аномалии строения диафрагмы и нарушения ее подвижности, возникающие на фоне различных заболеваний.
Обратите внимание!
Бронхолегочная группа включает более 20 различных патологий. Именно ей принадлежит 80% всех случаев легочной гипертензии.
Гипертония, аритмия, длительное применение некоторых лекарств, пороки клапанов сердца, ожирение, курение и состояния иммунодефицита – все это факторы, способствующие развитию сердечно-легочной недостаточности.
Клинические проявления
Острая форма заболевания проявляется внезапно и сопровождается рядом симптомов:
- интенсивная боль в области груди;
- одышка (ощущение нехватки воздуха);
- частое и поверхностное дыхание;
- понижение артериального давления (иногда до критически низких уровней);
- набухание вен на шее;
- похолодание конечностей;
- цианоз носогубного треугольника;
- усиленное потоотделение;
- чувство удушья;
- страх смерти.
Хроническая форма заболевания характеризуется следующими признаками:
- постоянная одышка;
- посинение пальцев, подбородка, ушей и кончика носа;
- тянущие боли за грудиной.
При хронической сердечно-легочной недостаточности симптомы развиваются постепенно и указывают на застой крови в легких. В тяжелых случаях могут возникать асцит, выраженный отек нижних конечностей и увеличение печени.
Диагностические мероприятия
Диагностика направлена на определение основного заболевания и оценку степени его декомпенсации. Пациенту необходимо пройти обследование у пульмонолога и кардиолога. В первую очередь врач проведет аускультацию и перкуссию области сердца, измерит артериальное давление и оценит состояние кожи. В стандартный план диагностики сердечно-легочной недостаточности (СЛН) входят следующие процедуры:
- электрокардиография (ЭКГ);
- рентгенография органов грудной клетки;
- эхокардиография (УЗИ);
- катетеризация полостей сердца;
- компьютерная томография (КТ);
- ангиография легочных сосудов;
- вентиляционно-перфузионная сцинтиграфия легких;
- исследование функций внешнего дыхания (ФВД).
Наиболее важными лабораторными показателями сердечно-легочной недостаточности являются данные о газовом составе крови. Важным является не только объемный процент углекислоты или кислорода, но и парциальное давление этих газов. В конечном итоге по специальной формуле рассчитывается процент насыщения крови кислородом. При необходимости могут быть назначены трансторакальная и трансбронхиальная биопсия легких.
Тактика терапии
Основное внимание в лечении уделяется устранению основной причины и облегчению неприятных симптомов. Применение медикаментов при сердечно-легочной недостаточности является необходимым. Лекарственные средства не только помогают справиться с симптомами, но и значительно повышают качество жизни пациента. План терапии разрабатывается врачом с учетом степени тяжести заболевания.
Первая помощь
Неотложная медицинская помощь необходима при остром сердечно-легочном недостатке, когда симптомы развиваются быстро. В первую очередь, следует вызвать скорую помощь. Пока медицинская команда в пути, важно выполнить следующие действия:
- усадить пациента в удобное положение;
- снять с него всю стесняющую одежду (ремень, галстук, расстегнуть пуговицы);
- открыть окна для обеспечения притока свежего воздуха;
- дать под язык таблетку Нитроглицерина.
Чтобы способствовать оттоку крови от легких, ноги пациента помещают в таз с теплой водой. Если состояние ухудшается, необходимо провести непрямой массаж сердца.
Медикаментозное лечение
При ухудшении состояния острого типа, лечение осуществляется исключительно в условиях реанимации. В экстренном порядке вводятся следующие препараты:
- Атропин – антихолинергическое средство, получаемое из растительных алкалоидов. Способствует улучшению дыхательной функции за счет расслабления гладкой мускулатуры бронхов.
- Эуфиллин – бронхолитик, ингибитор фосфодиэстеразы. Это препарат из группы ксантинов, который расширяет бронхи и расслабляет их гладкие мышцы.
- Папаверин – алкалоид опиума, производное изохинолина, обладающее спазмолитическим и гипотензивным эффектом. Снижает тонус сосудов, увеличивает их просвет и нормализует артериальное давление.
- Тромболитики (Актилизе, Стрептокиназа) – группа селективных препаратов, которые воздействуют на тромбы, способствуя их полному растворению и восстановлению кровотока.
- Антикоагулянты (Гепарин, Варфарин) – химические вещества и медикаменты, которые подавляют активность системы свертывания крови и предотвращают образование тромбов.
Важно!
В критических ситуациях пациента подключают к аппарату искусственной вентиляции легких (ИВЛ).
Ключевыми компонентами терапии хронической формы заболевания являются следующие группы препаратов:
- Диуретики – лекарства, которые увеличивают скорость фильтрации крови в почках, способствуя выведению лишней жидкости, снижению артериального давления и ускорению удаления токсинов из организма.
- Бета-блокаторы – фармацевтические средства, которые эффективно подавляют действие адреналина на специфические рецепторы, что приводит к сужению сосудов, увеличению частоты сердечных сокращений и повышению артериального давления.
- Ингибиторы АПФ – группа природных и синтетических соединений, используемых для лечения и профилактики сердечной и почечной недостаточности, а также для снижения артериального давления.
- Вазодилататоры – обширная категория медикаментов, оказывающих сосудорасширяющее действие.
- Антагонисты кальция (блокаторы кальциевых каналов) – большая группа препаратов, которые способны обратимо ингибировать поток кальция через медленные кальциевые каналы.
Глюкокортикоиды и цитостатические препараты назначаются при заболеваниях соединительной ткани. В зависимости от показаний могут быть использованы противотуберкулезные средства, антибиотики, статины и муколитики. Врач подбирает медикаменты индивидуально, тщательно анализируя каждый конкретный случай.
Хирургическое лечение
Если заболевание протекает в тяжелой форме или медикаментозная терапия оказывается неэффективной, может потребоваться хирургическое вмешательство. Наиболее часто применяются следующие методы:
-
Предсердная септостомия. Этот метод используется при идиопатической легочной гипертензии, на последних стадиях заболевания или в случаях, когда лечение правожелудочковой сердечной недостаточности не дает результатов. В перегородке предсердий создается искусственное отверстие с помощью специального катетера с баллоном.
-
Тромбэндартерэктомия. Это оперативное вмешательство направлено на удаление тромба с места его прикрепления к стенке сосуда, а также на извлечение образовавшегося кровяного сгустка. Существуют два основных метода: традиционный и эндоваскулярный, при котором тромб удаляется без повреждения венозной или артериальной стенки.
-
Редукция легочной ткани. Это паллиативная хирургическая процедура, которая заключается в уменьшении объема легких путем резекции измененных эмфизематозных участков легочной паренхимы. Хирургическая редукция легкого применяется у пациентов с терминальной стадией дыхательной недостаточности.
Трансплантация органов рассматривается как крайняя мера, которая осуществляется по строгим показаниям с целью продления жизни или восстановления функции внутреннего органа.
Народные способы
Основные цели народной медицины заключаются в восстановлении кровообращения, насыщении крови кислородом и устранении неприятных симптомов. В домашних условиях можно создать следующие целебные смеси:
- Полынь. Для приготовления настоя необходимо взять столовую ложку сухих листьев и залить их 300 мл кипящей воды. Полученный раствор настаивают в течение суток. Это «народное» средство принимают трижды в день перед едой по 100 мл.
- Марена. Корень этого растения следует измельчить и смешать с медом и молотыми грецкими орехами в равных пропорциях. Готовую смесь хранят в холодильнике и принимают по одной столовой ложке каждое утро перед завтраком.
- Окопник. Корень окопника нужно измельчить в порошок. Принимают по одной десертной ложке до четырех раз в день. По желанию порошок можно растворить в теплом молоке или чае.
Важно!
Для улучшения вентиляции легких рекомендуется выпивать по стакану свежевыжатого тыквенного сока утром и вечером.
Применение народных средств для лечения сердечно-легочной недостаточности должно происходить только с согласия лечащего врача. Использование растительных составов в качестве единственного метода терапии недопустимо. Основу лечения должны составлять аптечные препараты.
Осложнения, прогноз
Последствия сердечно-легочной недостаточности весьма разнообразны, поскольку данное заболевание имеет тенденцию к постоянному прогрессированию. Правый желудочек продолжает активно перекачивать кровь, что приводит к увеличению давления и может вызвать такие осложнения, как отек легких или сердечная астма. Из-за нарушений в водно-солевом и белковом обменах, а также повышенного давления в капиллярах и дисфункции печени, в организме накапливается жидкость, что может привести к асциту. Асцит, в свою очередь, может спровоцировать такие серьезные проблемы, как внутренние кровотечения, цирроз печени, расстройства работы желудочно-кишечного тракта, почечную недостаточность, тромбоз конечностей и тромбоэмболию. У пациентов, перенесших инсульт или инфаркт на фоне сердечно-легочной недостаточности, шансы на выживание крайне низки. Лечение сердечно-легочных заболеваний, как правило, длительное и сложное.
Исход данной патологии зависит от множества факторов, включая причину ее возникновения, характер течения, возраст пациента, наличие сопутствующих заболеваний и своевременность оказания медицинской помощи. Синдром сердечно-легочной недостаточности относится к критическим состояниям, угрожающим жизни. Прогнозы по этому заболеванию варьируются от осторожных до неблагоприятных. Поэтому ни один кардиолог не сможет дать точный прогноз относительно дальнейшего развития сердечно-легочной недостаточности.
https://youtube.com/watch?v=70BrswjH66Y
Профилактика
Ранняя диагностика и адекватное лечение являются ключевыми факторами в предотвращении осложнений при сердечно-легочной недостаточности. Для укрепления сердечной мышцы важно:
- отказаться от вредных привычек, таких как курение и употребление алкоголя;
- следить за рационом, исключив из него нездоровую пищу;
- контролировать массу тела, избегая избыточного веса;
- минимизировать стрессовые ситуации и длительное эмоциональное напряжение;
- своевременно лечить любые заболевания, особенно инфекционного характера;
- регулярно заниматься пешими прогулками и подходящими видами физической активности.
Если у человека уже установлен диагноз сердечно-легочной недостаточности, профилактические меры должны быть направлены на замедление прогрессирования этого состояния. В таком случае важно контролировать артериальное давление, следить за уровнями холестерина и сахара в крови (периодически проходя анализы), а также посещать кардиолога не реже двух раз в год. Кроме того, необходимо строго соблюдать все рекомендации врача и принимать назначенные медикаменты.

Отзывы
Екатерина Сергеевна, 66 лет:
В прошлом году я перенесла серьезную пневмонию и провела две недели в реанимации. Спустя примерно пять месяцев после выписки начала ощущать сбои в работе сердца и обратилась к кардиологу. Врач назначил обследование и похвалил меня за своевременное обращение. Если бы я немного затянула, могли бы возникнуть серьезные проблемы с сердцем и легкими. Мне прописали множество препаратов, и я строго следовала рекомендациям. Постепенно сердце стало беспокоить реже. Кардиолог отметил положительные изменения и добавил витамины для укрепления организма. Я надеюсь, что болезнь больше не вернется.
Тамара, 50 лет:
Мой папа — заядлый курильщик, который может выкуривать до двух пачек сигарет в день. У него появился ужасный кашель, и врачи поставили диагноз — обструктивная болезнь легких, выписав таблетки. Со временем его состояние стало ухудшаться, и ему стало трудно дышать. В стационаре врачи диагностировали синдром легочно-сердечной недостаточности. Он проходил лечение в больнице три недели и выписался с некоторыми улучшениями, но кашель не исчез. Врачи сказали, что он хронический и останется с ним. Местный кардиолог предупредил, что заболевание может обостриться в любой момент, и что риск летального исхода у таких пациентов довольно высок. Я очень переживаю за отца и мы продолжаем лечение.
Дмитрий, 49 лет:
В прошлом году мой отец сильно травмировался, и на рентгене обнаружили три сломанных ребра. Врачи заверили, что ничего серьезного и что все пройдет. Однако через пять месяцев он скончался от сердечно-легочной недостаточности. Я обратился к независимому эксперту, который отметил, что врачи должны были внимательно следить за ним (ему было 75 лет) и, вероятно, сердечно-легочная недостаточность развилась еще при его жизни. Вот так, казалось бы, обычный перелом привел к трагическому исходу.
Сердечно-легочная недостаточность — это серьезное заболевание, требующее немедленной диагностики и адекватного лечения. Только регулярное наблюдение и поддерживающая терапия могут помочь избежать тяжелых осложнений и продлить жизнь пациентов.
Роль образа жизни в лечении
Образ жизни играет ключевую роль в лечении сердечно-легочной недостаточности, так как он может существенно повлиять на общее состояние пациента и эффективность проводимой терапии. Изменения в образе жизни могут помочь улучшить качество жизни, снизить симптомы и замедлить прогрессирование заболевания.
1. Диета: Правильное питание является основой для поддержания здоровья сердечно-сосудистой и дыхательной систем. Рекомендуется следовать диете с низким содержанием натрия, чтобы уменьшить задержку жидкости в организме. Важно включать в рацион много фруктов, овощей, цельнозерновых продуктов и нежирных белков. Ограничение потребления насыщенных жиров и сахара также способствует улучшению состояния сердечно-сосудистой системы.
2. Физическая активность: Регулярные физические упражнения помогают укрепить сердечно-сосудистую систему и легкие. Однако важно выбирать подходящие виды активности, которые не вызывают чрезмерной нагрузки. Программы реабилитации, разработанные специалистами, могут включать аэробные упражнения, такие как ходьба или плавание, а также силовые тренировки. Перед началом любой физической активности необходимо проконсультироваться с врачом.
3. Отказ от вредных привычек: Курение и злоупотребление алкоголем негативно влияют на здоровье сердца и легких. Отказ от курения может значительно улучшить функцию легких и снизить риск сердечно-сосудистых заболеваний. Умеренное потребление алкоголя или его полное исключение также способствует улучшению состояния здоровья.
4. Управление стрессом: Хронический стресс может усугубить симптомы сердечно-легочной недостаточности. Техники релаксации, такие как медитация, йога и глубокое дыхание, могут помочь снизить уровень стресса и улучшить общее самочувствие. Важно находить время для отдыха и занятий, которые приносят удовольствие.
5. Регулярные медицинские осмотры: Постоянный мониторинг состояния здоровья и регулярные визиты к врачу необходимы для контроля за прогрессированием заболевания и корректировки лечения. Это включает в себя регулярные анализы, ЭКГ и другие диагностические процедуры, которые помогут выявить изменения в состоянии пациента.
Изменение образа жизни требует времени и усилий, но оно может значительно улучшить качество жизни пациентов с сердечно-легочной недостаточностью. Комплексный подход, включающий медицинское лечение и изменения в образе жизни, является наиболее эффективным способом управления этим заболеванием.
Рекомендации по питанию
Правильное питание играет ключевую роль в управлении сердечно-легочной недостаточностью. Оно может помочь улучшить общее состояние здоровья, снизить симптомы и предотвратить прогрессирование заболевания. Ниже приведены основные рекомендации по питанию для пациентов с сердечно-легочной недостаточностью.
1. Ограничение потребления соли: Соль способствует задержке жидкости в организме, что может усугубить симптомы сердечно-легочной недостаточности. Рекомендуется ограничить потребление натрия до 1500-2000 мг в день. Это может включать в себя отказ от добавления соли в блюда, а также избегание консервированных и обработанных продуктов, которые часто содержат высокие уровни натрия.
2. Увеличение потребления калия: Калий помогает поддерживать нормальное функционирование сердца и может помочь сбалансировать уровень натрия в организме. Продукты, богатые калием, включают бананы, апельсины, картофель, шпинат и бобы. Однако важно проконсультироваться с врачом, так как в некоторых случаях, например, при почечной недостаточности, потребление калия может быть ограничено.
3. Балансировка углеводов и белков: Углеводы должны составлять основную часть рациона, однако предпочтение следует отдавать сложным углеводам, таким как цельнозерновые продукты, фрукты и овощи. Белки также важны для поддержания мышечной массы, особенно у пациентов, которые могут терять вес. Рекомендуется включать нежирные источники белка, такие как курица, рыба, бобовые и молочные продукты с низким содержанием жира.
4. Увлажнение: Поддержание адекватного уровня гидратации также имеет значение. Однако при сердечно-легочной недостаточности может потребоваться ограничение жидкости. Важно следить за рекомендациями врача относительно потребления жидкости, чтобы избежать перегрузки организма.
5. Избегание насыщенных и трансжиров: Насыщенные и трансжиры могут способствовать развитию сердечно-сосудистых заболеваний. Рекомендуется ограничить потребление красного мяса, жареных продуктов и обработанных закусок. Вместо этого стоит выбирать полезные жиры, такие как оливковое масло, авокадо и орехи.
6. Регулярные приемы пищи: Пациентам с сердечно-легочной недостаточностью рекомендуется есть небольшими порциями, но чаще. Это может помочь предотвратить чувство тяжести и улучшить пищеварение, что особенно важно для поддержания энергии и общего самочувствия.
7. Контроль веса: Избыточный вес может усугубить симптомы сердечно-легочной недостаточности. Важно следить за своим весом и при необходимости работать с диетологом для разработки индивидуального плана питания, который поможет достичь и поддерживать здоровый вес.
Следуя этим рекомендациям, пациенты с сердечно-легочной недостаточностью могут значительно улучшить свое состояние и качество жизни. Однако всегда следует консультироваться с врачом или диетологом перед внесением изменений в рацион, чтобы учесть индивидуальные потребности и особенности здоровья.
Поддержка и реабилитация пациентов
Сердечно-легочная недостаточность, характеризующаяся нарушением функции сердца и легких, требует не только медикаментозного лечения, но и активного участия пациента в процессе восстановления.
Реабилитация начинается с оценки состояния пациента, которая включает в себя клинические исследования, функциональные тесты и анализы. На основе полученных данных разрабатывается индивидуальная программа реабилитации, учитывающая степень тяжести заболевания, сопутствующие патологии и физическую активность пациента.
Одним из ключевых компонентов реабилитации является физическая активность. Умеренные физические нагрузки, подобранные с учетом состояния пациента, способствуют улучшению сердечно-сосудистой функции, повышению выносливости и снижению симптомов одышки. Программы физической реабилитации могут включать аэробные упражнения, силовые тренировки и дыхательную гимнастику. Важно, чтобы занятия проводились под контролем специалистов, таких как физиотерапевты и кардиологи.
Психологическая поддержка также играет важную роль в процессе реабилитации. Пациенты с сердечно-легочной недостаточностью могут испытывать тревогу, депрессию и страх перед физической активностью. Психологическая поддержка может включать индивидуальные и групповые занятия, направленные на обучение методам управления стрессом, а также на развитие навыков саморегуляции и позитивного мышления.
Образовательные программы для пациентов и их семей также являются важным элементом реабилитации. Они помогают пациентам лучше понять свое заболевание, научиться распознавать симптомы ухудшения состояния и принимать активное участие в своем лечении. Обучение включает информацию о правильном питании, контроле веса, отказе от курения и соблюдении режима приема лекарств.
Кроме того, важно обеспечить поддержку со стороны медицинских работников, которые должны быть доступны для консультаций и ответов на вопросы пациентов. Регулярные визиты к врачу и мониторинг состояния здоровья помогут своевременно выявлять возможные осложнения и корректировать лечение.
В заключение, поддержка и реабилитация пациентов с сердечно-легочной недостаточностью требуют комплексного подхода, включающего физическую активность, психологическую поддержку и образовательные программы. Такой подход способствует улучшению качества жизни пациентов, повышению их физической активности и снижению риска осложнений.