Аортальная недостаточность — серьезное заболевание, влияющее на качество жизни и здоровье пациента. В статье рассмотрим причины, степени, симптомы, диагностику и лечение этого порока сердца. Понимание аортальной недостаточности поможет читателям распознать тревожные признаки и обратиться за медицинской помощью, что может предотвратить осложнения и улучшить прогноз.
Определение и причины появления
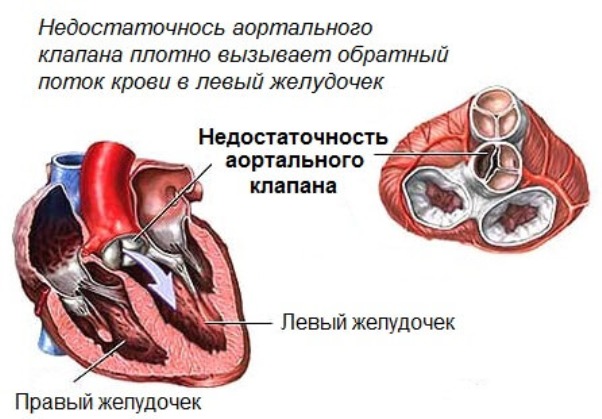
Недостаточность аортального клапана относится к врожденным аномалиям. В период диастолы полулунные створки не смыкаются полностью, что приводит к обратному току крови из аорты в левый желудочек. Согласно статистическим данным, изолированный аортальный порок встречается у менее чем 5% населения, в то время как 10% случаев связаны с другими клапанными аномалиями. У 55-65% пациентов наблюдается сочетание недостаточности клапана с аортальным стенозом. Заболевание чаще диагностируется у мужчин, что происходит примерно в 5-6 раз чаще, чем у женщин.
Эта патология считается полиэтиологичной, так как ее развитие может быть вызвано как врожденными (ВПР), так и приобретенными (ППР) факторами. Врожденные аномалии возникают, когда на месте трехстворчатого клапана формируется одно-, двух- или четырехстворчатый клапан, при этом створки могут не смыкаться полностью или пролабировать. К врожденным причинам относятся наследственные заболевания соединительной ткани, такие как:
- синдром Марфана;
- аортоаннулярная эктазия;
- синдром Элерса-Данлоса;
- врожденный остеопороз;
- муковисцидоз;
- болезнь Эрдгейма.
К приобретенным причинам недостаточности клапана относятся:
- ревматизм (вызывает 75-85% всех случаев);
- атеросклероз;
- септический эндокардит;
- сифилис;
- системная красная волчанка;
- ревматоидный артрит;
- травмы;
- болезнь Такаясу.
При ревматизме происходит утолщение и деформация клапанных структур, что нарушает их нормальное функционирование в диастолу. Ревматоидный характер заболевания часто приводит к сочетанию митрального и аортального порока. В случае инфекционного эндокардита наблюдаются деформации створок, эрозия и возможная перфорация, что в итоге приводит к образованию дефекта аортального клапана.
Внимание!
Относительная недостаточность клапана возникает при увеличении диаметра фиброзного кольца или просвета аорты, что может приводить к сепарации створок во время диастолы.
Данная патология может развиваться на фоне следующих заболеваний:
- аневризмы синуса Вальсальвы;
- гипертонической болезни;
- расслаивающей аневризмы аорты;
- анкилозирующего спондилита (болезнь Бехтерева).
Недостаточность аортального клапана представляет собой серьезное заболевание, которое требует внимательного подхода со стороны медицинских специалистов. Врачи отмечают, что основными причинами этого состояния могут быть ревматизм, инфекционный эндокардит, а также дегенеративные изменения в клапанах. По степени выраженности недостаточность делится на легкую, умеренную и тяжелую, что влияет на выбор тактики лечения. Симптомы могут варьироваться от легкой одышки и усталости до выраженной сердечной недостаточности, что требует немедленного вмешательства. Врачи подчеркивают важность ранней диагностики и регулярного мониторинга состояния пациента. Лечение может включать медикаментозную терапию для контроля симптомов, а в тяжелых случаях — хирургическое вмешательство, такое как замена клапана. Комплексный подход к лечению и внимательное наблюдение за пациентами позволяют значительно улучшить качество жизни и прогноз.
https://youtube.com/watch?v=rH2K_Ym7tR8
Гемодинамика
Нарушение гемодинамики влияет на объем регургитации крови в период диастолы. Этот процесс происходит через дефект клапана, возвращая кровь обратно в левый желудочек. Объем регургитации может достигать половины и более от сердечного выброса. Во время диастолы левый желудочек заполняется кровью, поступающей из левого предсердия, а также из-за аортального рефлюкса. Это приводит к увеличению диастолического объема и давления в левом желудочке. Объем регургитации может составлять до 75-80% от ударного объема крови, что вызывает увеличение конечного диастолического объема лев ventriculus до 450 мл (в норме 50-150 мл).
Дилатация полости желудочка приводит к растяжению мышечной ткани. Для того чтобы выгнать увеличившийся объем крови, усиливается сокращение правого и левого желудочков. Если состояние миокарда остается удовлетворительным, то наблюдается увеличение систолического выброса, что помогает компенсировать нарушения внутрисердечной гемодинамики. Однако длительная гиперфункция левого желудочка может привести к гипертрофии мышечного слоя, а затем и к дистрофии кардиомиоцитов.
Тоногенная дилатация левого желудочка, возникающая при увеличении оттока крови, длится недолго. Она быстро сменяется миогенной дилатацией, для которой характерно увеличение притока крови. В результате развивается митральная недостаточность, вызванная расширением полости левого желудочка, дисфункцией папиллярных мышц и увеличением диаметра фиброзного кольца митрального клапана.
Если недостаточность аортального клапана компенсируется, то работа левого предсердия остается стабильной. Однако при развитии декомпенсации наблюдается повышение диастолического давления в левом предсердии, что приводит к гиперфункции, а затем к гипертрофии и дилатации.
Внимание!
Застой крови в сосудах малого круга кровообращения вызывает повышение давления в легочной артерии. Это, в свою очередь, приводит к гиперфункции и гипертрофии мышечного слоя стенок правого желудочка. Патологические изменения могут объяснить развитие недостаточности правого желудочка в случае выявления аортального порока.
https://youtube.com/watch?v=1CLzIqrJW1Y
| Аспект | Описание | Дополнительная информация |
|---|---|---|
| Причины | Ревматическая лихорадка, инфекционный эндокардит, врожденные аномалии (двустворчатый аортальный клапан), атеросклероз, сифилис, синдром Марфана, анкилозирующий спондилит, травмы. | Врожденные причины чаще проявляются в молодом возрасте, приобретенные – в зрелом и пожилом. |
| Степени | I степень (легкая): Незначительная регургитация, обычно бессимптомная. II степень (умеренная): Умеренная регургитация, может быть бессимптомной или вызывать легкие симптомы при нагрузке. III степень (выраженная): Значительная регургитация, часто сопровождается выраженными симптомами. IV степень (тяжелая): Массивная регургитация, приводит к значительному расширению левого желудочка и сердечной недостаточности. |
Оценка степени проводится на основании эхокардиографии (ЭхоКГ) с допплеровским исследованием. |
| Симптомы | Ранние: Одышка при физической нагрузке, сердцебиение, боли в груди (стенокардия). Поздние: Одышка в покое, ортопноэ (одышка в положении лежа), пароксизмальная ночная одышка, отеки ног, головокружение, обмороки, хроническая усталость. Специфические признаки: Пульсация сонных артерий (пляска каротид), симптом Мюссе (покачивание головы в такт пульсу), симптом Траубе (двойной тон над бедренной артерией), симптом Дюрозье (двойной шум над бедренной артерией при компрессии). |
Выраженность симптомов зависит от степени недостаточности и скорости ее развития. При остром развитии симптомы могут быть более выраженными. |
| Лечение | Консервативное: Диуретики, ингибиторы АПФ, бета-блокаторы (при сопутствующей артериальной гипертензии), антибиотики (при инфекционном эндокардите). Хирургическое: Протезирование аортального клапана (механический или биологический протез), пластика аортального клапана (редко). |
Хирургическое лечение показано при выраженной недостаточности, наличии симптомов или признаков прогрессирующей дисфункции левого желудочка. |
Классификация
Для оценки степени гемодинамических изменений и компенсаторных механизмов организма специалисты применяют классификацию, основанную на клинических данных. Она включает пять стадий развития аортального порока:
- Компенсация (аортальная недостаточность 1-й степени). На этом этапе отсутствуют субъективные жалобы. При аускультации можно выявить начальные признаки заболевания.
- Скрытая сердечная недостаточность. Наблюдается умеренное снижение физической выносливости. На кардиограмме при аортальной недостаточности 2-й степени появляются признаки объемной перегрузки и утолщение стенок (гипертрофия) левого желудочка.
- Субкомпенсация. У пациентов возникают ангинозные боли, что заставляет их ограничивать физическую активность. На рентгеновском снимке и ЭКГ фиксируются признаки гипертрофии левого желудочка и проявления вторичной сердечной недостаточности.
- Декомпенсация. Появляются одышка и симптомы сердечной астмы, которые возникают даже при минимальных физических нагрузках. При осмотре врач может обнаружить увеличение печени.
- Терминальная стадия. Прогрессирует полная коронарная недостаточность и развиваются серьезные дистрофические изменения в органах, отвечающих за жизнедеятельность организма.
Начальная и скрытая аортальная недостаточность
Объем регургитации составляет 10-15% от общего объема крови, поступающей в сердце. Анатомических изменений не наблюдается. При недостаточности аортального клапана первой степени медикаментозное лечение показывает наибольшую эффективность. Часто врачи предпочитают выжидательную тактику, не спеша направлять пациента на операцию. Это связано с возможностью замедления прогрессирования заболевания при использовании лекарственных средств.
Операция не требуется, хотя имеются гемодинамические нарушения. Их выраженность незначительна. У пациента фиксируются изменения артериального давления, наблюдается изолированная систолическая гипертензия, а величина пульсового давления колеблется в пределах 85-95%.
Относительная аортальная недостаточность
Клинические проявления становятся более заметными. Пациенты начинают жаловаться на ухудшение общего состояния и обращаются за консультацией к кардиологу. На данном этапе симптомы не являются специфичными. Диагноз устанавливается на основе результатов инструментальных исследований, таких как ЭКГ и аускультация сердечных шумов.
Прогноз оценивается как благоприятный, но с определенными оговорками. Пациенту рекомендуется хирургическое вмешательство. Ожидание и выжидательная тактика в данном случае нецелесообразны. Без необходимого лечения заболевание будет стремительно прогрессировать.
Декомпенсация
Клинические проявления могут возникать как при физической активности, так и в состоянии покоя. К ним добавляются церебральные симптомы и признаки дисфункции сердечной мышцы. У пациентов наблюдаются повышенные значения артериального давления, пульсового давления и частоты сердечных сокращений. Также развивается полиорганная недостаточность, что приводит к сбоям в работе мочевыводящей системы, печени, отделов головного мозга и сосудистой системы.
Предсмертная стадия
Любая терапия оказывается бесполезной. Пациентам предоставляется паллиативная помощь. Если пациент желает, могут быть предприняты попытки провести операцию, однако в большинстве случаев выживаемость крайне низкая. На данной стадии жизненные показатели минимальны. Артериальное давление понижено, наблюдается стойкая артериальная гипотензия. Прогрессирует полиорганная недостаточность и сердечная недостаточность.
Клиника
При компенсированном состоянии заболевания пациенты, как правило, не испытывают никаких жалоб. Бессимптомное течение может продолжаться на протяжении нескольких лет. Исключение составляют случаи острого сердечного недостаточности, вызванные расслаивающей аневризмой или бактериальным эндокардитом.
Клинические симптомы начинают проявляться:
- усилением сердечного толчка, что связано с высокими показателями давления в диастолу;
- ощущением пульсации в сосудах на шее и голове;
- увеличением сердечного выброса;
- развитием синусовой тахикардии.
При наличии значительного дефекта клапана и высокой регургитации могут появляться неврологические симптомы:
- головные боли;
- головокружение;
- шум в ушах;
- кратковременные обмороки (чаще возникают при резкой смене положения тела);
- снижение остроты зрения.
С прогрессированием заболевания добавляются:
- повышенное потоотделение;
- ощущение нехватки воздуха;
- нарушения ритма (включая экстрасистолы);
- стенокардия.
На ранних стадиях болезни симптомы проявляются после физической активности. Однако по мере ухудшения состояния признаки начинают беспокоить пациента даже в состоянии покоя. При развитии недостаточности правого желудочка могут возникнуть:
- отеки на периферии;
- болезненные ощущения в правом подреберье;
- дискомфорт в боковой области.
Острая форма заболевания может проявляться отеком легких, который сопровождается гипотензивным синдромом. Это происходит из-за резкой перегрузки левого желудочка, повышения конечного давления в диастолу и снижения ударного выброса. Если кардиохирург не окажет пациенту экстренную помощь, риск летального исхода значительно возрастает.
Диагностика
При проведении физикального обследования выявляют характерные признаки заболевания. К ним относятся:
- бледность кожных покровов, которая на более поздних стадиях может сменяться акроцианозом;
- усиленная пульсация артерий, известная как «пляска каротид», когда пульсация сонной артерии заметна невооруженным глазом;
- симптом Мюссе, при котором пациент ритмично кивает головой в такт пульсации;
- симптом Ландольфи, проявляющийся в пульсации зрачков;
- капиллярный пульс Квинке, когда в ногтевом ложе наблюдается пульсация сосудов при аортальной недостаточности;
- симптом Мюллера, при котором пульсирует язычок и мягкое небо.
Также визуализируется верхушечный толчок, который смещается в область VI-VII межреберного пространства. За мечевидным отростком можно прощупать пульсацию аорты. Аускультативные признаки патологии включают:
- диастолический шум на аорте;
- ослабление I и II сердечных тонов;
- функциональный систолический шум на аорте;
- сосудистые феномены, такие как двойной шум Дюрозье и двойной тон Траубе.
В рамках инструментальной диагностики применяются:
- электрокардиограмма;
- фонокардиография;
- рентгенологическое исследование;
- эхокардиография (ЭхоКГ);
- чрезпищеводная эхокардиография;
- катетеризация полостей сердца;
- магнитно-резонансная томография;
- многосрезовая компьютерная томография (МСКТ).
На ЭКГ можно обнаружить признаки гипертрофии левого желудочка (ГЛЖ). Если произошла митрализация порока, то появляются признаки гипертрофии левого предсердия (ГЛП). Фонография помогает выявить патологические сердечные шумы.
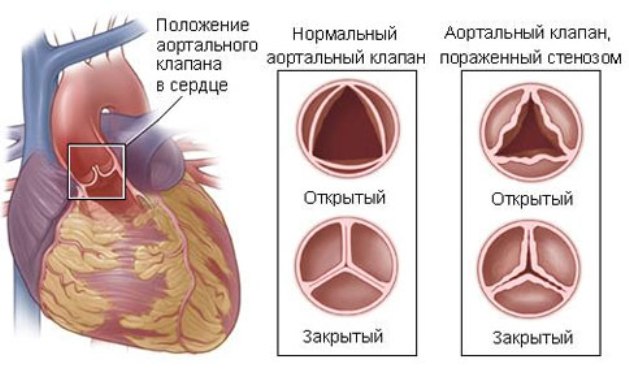
При проведении ЭхоКГ определяются характерные признаки аортальной недостаточности:
- гипертрофия левого желудочка;
- наличие анатомического дефекта;
- функциональная недостаточность клапанного аппарата.
На рентгеновском снимке можно увидеть дилатацию левого желудочка, тени аорты, смещение верхушки сердца вниз и влево, а также признаки легочного венозного застоя. Восходящая аортография позволяет визуализировать регургитацию потока крови в левый желудочек через аортальный клапан. Зондирование сердечных камер выполняется для определения величины конечного диастолического объема левого желудочка, сердечного выброса и объема регургитации.
https://youtube.com/watch?v=UIAYxgj921g
Лечение
При легком, бессимптомном течении заболевания пациенту не требуется специализированное лечение. Рекомендуется снизить физическую активность, проходить эхокардиографию раз в год и регулярно посещать кардиолога.
Важно!
Терапию аортальной недостаточности начинают только со второй стадии заболевания.
Медикаментозное лечение
При умеренных симптомах заболевания и отсутствии жалоб со стороны пациента врач может рекомендовать использование диуретиков, блокаторов кальциевых каналов, ингибиторов АПФ и блокаторов ангиотензиновых рецепторов. Для предотвращения возможных инфекций во время лечения у стоматолога или проведения хирургических процедур пациентам назначаются антибиотики широкого спектра действия.
Кардиологи применяют следующие группы медикаментов:
- вазодилататоры периферического действия (например, Нитроглицерин, Адельфан, Апрессин);
- сердечные гликозиды (такие как Дигоксин, Строфантин, Изоланид);
- антигипертензивные средства (например, Каптоприл, Периндоприл);
- блокаторы кальциевых каналов (например, Нифидипин, Дилтиазем, Верапамил);
- диуретики (такие как Индапамид, Лазикс).
Хирургическое лечение
В ходе операции осуществляется пластика или протезирование аортального клапана. Данная процедура показана при выраженной аортальной недостаточности (3-4 степени), сопровождающейся тяжелыми симптомами. Если острая форма заболевания вызвана расслаивающейся аневризмой аорты или травмой, хирург также проводит протезирование восходящей части аорты. После операции пациентам рекомендуется на протяжении всей жизни принимать антикоагулянты.
Существуют причины, по которым может быть принято решение об отказе от операции из-за ее низкой эффективности:
- диастолический объем левого желудочка составляет 300-400 мл;
- фракция выброса равна 50%;
- конечное диастолическое давление находится в пределах 35-40 мм рт. ст.
При отсутствии своевременной и адекватной медицинской помощи возрастает риск развития осложнений, среди которых:
- острый инфаркт миокарда;
- вторичный инфекционный эндокардит;
- митральная недостаточность;
- аритмия.
Дисфункция левого желудочка может вызывать эпизоды отека легких, острую сердечную недостаточность и внезапную смерть. Присоединение стенокардии может привести к летальному исходу в течение четырех лет, а сердечная недостаточность без хирургического вмешательства может стать причиной смерти в течение двух лет. Острая аортальная недостаточность нарушает функционирование левого желудочка, что в свою очередь ведет к повышенной смертности.
Прогноз и профилактика
Прогноз продолжительности жизни при аортной недостаточности зависит от ее причин и объема регургитации. Если заболевание проявляется в умеренной форме и отсутствуют признаки декомпенсации, пациент может рассчитывать на среднюю продолжительность жизни до 10 лет. Однако при наличии декомпенсации и сопутствующих сердечных или коронарных заболеваний медикаментозное лечение становится неэффективным, и летальный исход может наступить в течение двух лет. Своевременное вмешательство кардиохирургов может значительно увеличить продолжительность жизни таких пациентов.
Важно!
Предотвратить развитие заболевания возможно, если активно заниматься профилактикой ревматических осложнений, атеросклероза крупных сосудов и сифилитических поражений, а также своевременно диагностировать и лечить эти состояния. Люди, находящиеся в группе риска по развитию аортального порока, должны находиться под постоянным наблюдением кардиолога.
Пациентам рекомендуется внести изменения в привычный образ жизни, включая:
- Снижение физической нагрузки. Необходимо придерживаться сбалансированного режима дня с достаточным временем для отдыха.
- Регулярные длительные прогулки на свежем воздухе.
- Избегание стрессовых ситуаций.
- Своевременное обращение за медицинской помощью при возникновении инфекционных заболеваний.
- Соблюдение принципов здорового питания: избегать переедания, ограничить потребление кофеина, простых углеводов и жиров.
- Отказ от курения, алкоголя и наркотиков.
- Женщины с аортальным пороком во время беременности должны регулярно посещать кардиолога. При наличии даже минимальной угрозы для здоровья матери или ребенка необходимо рассмотреть возможность прерывания беременности.
Среди причин смертности в обществе заболевания сердечно-сосудистой системы занимают лидирующие позиции. Для продления жизни и улучшения ее качества важно не пренебрегать профилактическими осмотрами у специалистов. Ключ к здоровой и долгой жизни заключается в своевременной диагностике и лечении сердечно-сосудистых заболеваний.
Факторы риска и предрасположенность
Недостаточность аортального клапана может развиваться под воздействием различных факторов, которые могут как способствовать возникновению заболевания, так и усугублять его течение. Понимание этих факторов риска имеет важное значение для профилактики и своевременной диагностики заболевания.
Одним из основных факторов риска является возраст. С возрастом ткани аортального клапана могут терять свою эластичность и прочность, что приводит к его недостаточности. У пожилых людей это состояние часто связано с дегенеративными изменениями, такими как кальцификация клапанов.
Генетическая предрасположенность также играет значительную роль. Некоторые наследственные заболевания, такие как синдром Марфана или браксит, могут приводить к аортальной недостаточности из-за аномалий соединительной ткани, что влияет на структуру и функцию клапанов.
Инфекционные заболевания, такие как эндокардит, могут вызвать повреждение аортального клапана. Воспаление, вызванное инфекцией, может привести к образованию рубцовой ткани, что в свою очередь нарушает нормальное закрытие клапана.
Системные заболевания, такие как ревматизм, также могут быть причиной недостаточности аортального клапана. Ревматическая лихорадка, возникающая после стрептококковой инфекции, может привести к воспалению и повреждению клапанов сердца.
Кроме того, наличие сопутствующих заболеваний, таких как артериальная гипертензия, атеросклероз и диабет, может усугублять состояние аортального клапана. Высокое артериальное давление создает дополнительную нагрузку на сердце и клапаны, что может способствовать их износу.
Образ жизни также влияет на риск развития недостаточности аортального клапана. Курение, неправильное питание, малоподвижный образ жизни и злоупотребление алкоголем могут способствовать развитию сердечно-сосудистых заболеваний, что, в свою очередь, увеличивает риск недостаточности клапана.
Важно отметить, что наличие одного или нескольких факторов риска не обязательно означает, что человек заболеет недостаточностью аортального клапана. Однако осознание этих факторов может помочь в ранней диагностике и профилактике заболевания, что в конечном итоге улучшит качество жизни пациента.
Осложнения аортальной недостаточности
Аортальная недостаточность, если не лечить, может привести к ряду серьезных осложнений, которые значительно ухудшают качество жизни пациента и могут угрожать его жизни. Одним из основных осложнений является сердечная недостаточность. При аортальной недостаточности сердце вынуждено работать с повышенной нагрузкой, чтобы компенсировать обратный ток крови из аорты в левый желудочек. Со временем это может привести к гипертрофии (увеличению) сердечной мышцы, а затем и к ее истощению, что вызывает симптомы сердечной недостаточности, такие как одышка, отеки и усталость.
Другим важным осложнением является развитие аритмий. Изменения в структуре и функции сердца могут привести к нарушению нормального ритма сердечных сокращений. Это может проявляться в виде экстрасистол, мерцательной аритмии или других серьезных нарушений, которые могут потребовать медикаментозного лечения или даже имплантации кардиостимулятора.
Кроме того, аортальная недостаточность может способствовать развитию инфекционного эндокардита — воспаления внутренней оболочки сердца. Это состояние может возникнуть из-за попадания бактерий в кровоток, что может произойти при наличии повреждений клапанов. Инфекционный эндокардит требует немедленного лечения антибиотиками и, в некоторых случаях, хирургического вмешательства.
Также стоит отметить, что аортальная недостаточность может привести к увеличению давления в легочных артериях, что вызывает легочную гипертензию. Это состояние может усугубить одышку и привести к дополнительным осложнениям со стороны легких.
В заключение, аортальная недостаточность — это серьезное заболевание, которое может вызвать множество осложнений, если не будет своевременно диагностировано и лечено. Поэтому важно регулярно проходить медицинские обследования и следить за состоянием сердечно-сосудистой системы, особенно для людей с предрасположенностью к этому заболеванию.
Реабилитация и образ жизни после лечения
После лечения недостаточности аортального клапана, будь то медикаментозная терапия, хирургическое вмешательство или другие методы, важным этапом является реабилитация и адаптация образа жизни пациента. Правильная реабилитация способствует восстановлению сердечно-сосудистой функции, улучшению качества жизни и снижению риска повторных осложнений.
1. Физическая активность
Физическая активность играет ключевую роль в восстановлении. Важно постепенно увеличивать уровень физической нагрузки, начиная с легких упражнений, таких как прогулки на свежем воздухе. Рекомендуется заниматься физической активностью не менее 150 минут в неделю, включая аэробные упражнения и силовые тренировки. Однако перед началом любой программы упражнений необходимо проконсультироваться с врачом, чтобы избежать перегрузок и травм.
2. Диета
Сбалансированное питание также является важным аспектом реабилитации. Рекомендуется следовать диете, богатой фруктами, овощами, цельнозерновыми продуктами и нежирными белками. Ограничение потребления соли, сахара и насыщенных жиров поможет контролировать артериальное давление и уровень холестерина. Важно также следить за гидратацией, особенно если пациент принимает диуретики.
3. Мониторинг состояния здоровья
Регулярный мониторинг состояния здоровья необходим для оценки эффективности лечения и выявления возможных осложнений. Пациентам рекомендуется регулярно посещать кардиолога, проходить ЭКГ, эхокардиографию и другие необходимые обследования. Важно следить за симптомами, такими как одышка, усталость или отеки, и немедленно сообщать о них врачу.
4. Психологическая поддержка
Психологическое состояние пациента также имеет значение. После серьезного заболевания или операции могут возникать тревога и депрессия. Поддержка со стороны семьи, друзей и профессионалов в области психического здоровья может помочь справиться с этими чувствами. Участие в группах поддержки или консультации с психологом могут быть полезными.
5. Избегание вредных привычек
Отказ от курения и ограничение потребления алкоголя являются важными шагами к улучшению здоровья сердца. Курение негативно влияет на сосуды и может усугубить симптомы недостаточности аортального клапана. Алкоголь в умеренных количествах может быть допустим, но важно обсудить это с врачом.
6. Образование и осведомленность
Образование о своем состоянии и методах его лечения помогает пациентам принимать активное участие в своем выздоровлении. Знание о недостаточности аортального клапана, ее симптомах и методах лечения позволяет пациентам лучше понимать свое состояние и принимать обоснованные решения о своем здоровье.
В заключение, реабилитация и изменение образа жизни после лечения недостаточности аортального клапана являются важными аспектами, которые способствуют улучшению здоровья и качества жизни пациента. Следуя рекомендациям врачей и принимая активное участие в своем восстановлении, пациенты могут значительно повысить свою жизненную активность и снизить риск осложнений в будущем.