Ишемическая болезнь сердца (ИБС) — одно из самых распространенных сердечно-сосудистых заболеваний, влияющее на здоровье и качество жизни пациентов. В статье рассмотрим классификацию ИБС по международной классификации болезней (МКБ-10) и морфологические изменения, связанные с этим заболеванием. Также проанализируем основные факторы риска, способствующие развитию ИБС, и представим клинические рекомендации для врачей по диагностике и лечению. Понимание классификации и особенностей ИБС важно для своевременного выявления и эффективного управления заболеванием, что способствует снижению заболеваемости и смертности.
Общая информация
Согласно статистическим данным, в России ежегодно фиксируется около 700 тысяч случаев смерти от различных форм ишемической болезни сердца (ИБС). На глобальном уровне смертность от этого заболевания составляет примерно 70%. ИБС чаще всего диагностируется у мужчин в возрасте от 50 до 65 лет. В зависимости от типа заболевания возможны как инвалидизация, так и летальный исход.
Основной механизм развития ИБС заключается в нарушении баланса между объемом крови, необходимым для нормальной работы сердца, и фактическим ее поступлением. Изменения в объеме поступающей крови могут приводить к резкому увеличению потребности сердечных клеток в кислороде и питательных веществах. В результате нехватки крови, а также снижения поступления необходимых компонентов, возникают различные формы ишемической болезни сердца.
Важно!
К ишемической болезни сердца относятся заболевания, связанные с ишемией миокарда, которые сопровождаются дистрофическими и склеротическими изменениями, а также некрозом тканей.
Врачи подчеркивают важность классификации ишемической болезни сердца для эффективной диагностики и лечения пациентов. Современные клинические рекомендации предлагают делить заболевание на несколько форм, включая стабильную и нестабильную стенокардию, а также инфаркт миокарда. Это позволяет врачам более точно оценивать состояние пациента и выбирать оптимальную терапию. Специалисты отмечают, что четкая классификация способствует лучшему пониманию патогенеза заболевания и помогает в прогнозировании его течения. Кроме того, врачи акцентируют внимание на необходимости индивидуального подхода к каждому пациенту, учитывая сопутствующие заболевания и факторы риска. Таким образом, соблюдение клинических рекомендаций в классификации ишемической болезни сердца является ключевым элементом в обеспечении качественной медицинской помощи.

Современная классификация ИБС
В соответствии с актуальной и практической классификацией ишемической болезни сердца, разработанной по рекомендациям Всемирной организации здравоохранения (ВОЗ), кардиологи выделяют несколько различных форм этой сердечной патологии.
https://youtube.com/watch?v=0_cjkPmW9z8
| Класс ИБС (МКБ-10) | Описание | Клинические рекомендации (общие) |
|---|---|---|
| I20 Стенокардия | Боль или дискомфорт в грудной клетке, вызванные ишемией миокарда, обычно при физической нагрузке или стрессе. | Оптимизация образа жизни, медикаментозная терапия (нитраты, бета-блокаторы, блокаторы кальциевых каналов), при необходимости – реваскуляризация. |
| I21 Острый инфаркт миокарда | Некроз участка миокарда, вызванный длительной ишемией. | Неотложная госпитализация, реперфузионная терапия (тромболизис, ЧКВ), антитромботическая терапия, бета-блокаторы, статины, ингибиторы АПФ. |
| I22 Повторный инфаркт миокарда | Развитие нового инфаркта миокарда в течение 28 дней после предыдущего. | Аналогично острому инфаркту миокарда, с учетом предыдущего эпизода и возможных осложнений. |
| I24 Другие формы острой ишемической болезни сердца | Включает нестабильную стенокардию, синдром Коуниса, острый коронарный синдром без подъема сегмента ST. | Неотложная госпитализация, антитромботическая терапия, бета-блокаторы, статины, при необходимости – ЧКВ. |
| I25 Хроническая ишемическая болезнь сердца | Длительное течение ИБС, включающее постинфарктный кардиосклероз, аневризму сердца, ишемическую кардиомиопатию. | Оптимизация образа жизни, медикаментозная терапия (бета-блокаторы, ингибиторы АПФ, статины, антиагреганты), при необходимости – реваскуляризация, лечение осложнений. |
Внезапная коронарная смерть
Первичная остановка сердца представляет собой внезапное состояние, проявляющееся асистолией или фибрилляцией желудочков. Чаще всего это происходит при отсутствии явных признаков коронарной патологии. В результате внезапной остановки сердца около 35% людей в возрасте от 50 до 75 лет теряют жизнь. Факторы риска аналогичны тем, что наблюдаются при ишемической болезни. К основным провоцирующим факторам относятся: злоупотребление алкоголем, курение, употребление жирной пищи, нехватка витаминов и высокое артериальное давление. К немодифицируемым факторам относятся: мужской пол и пожилой возраст.
Причины, связанные с заболеваниями сердечно-сосудистой системы:
- Нарушение проводящей системы сердца. Чаще всего это проявляется асистолией — отсутствием сокращений сердечной мышцы, что возникает на фоне нарушений в работе проводящей системы, чаще всего затрагивающей атриовентрикулярный узел, синусовый узел или пучок Гиса.
- Атеросклеротическое поражение коронарных сосудов. На его фоне часто развивается инфаркт миокарда, который нарушает или снижает сокращения сердечной мышцы, что может привести к аритмии и коронарному синдрому. Обычно остановка сердца происходит в течение часа после появления первых признаков ишемии на фоне атеросклероза.
- Кардиомиопатии. Это группа заболеваний, характеризующихся функциональными и структурными нарушениями в сердечной мышце, при этом состояние коронарных сосудов не затрагивается. Кардиомиопатии могут быть вызваны: сахарным диабетом, алкоголизмом, гипертиреозом, субаортальным стенозом, дисплазией правого желудочка и эндомиокардиальным фиброзом.
- Другие причины. Остановка сердца может быть вызвана врожденными аномалиями сосудов сердца, аневризмой левого желудочка или тромбоэмболией легочной артерии.
Внезапная коронарная смерть может произойти на фоне интенсивных физических нагрузок, низкой концентрации кислорода в воздухе, купания в холодной воде или сильного психологического стресса. Остановка сердца может проявляться не только асистолией, но и фибрилляцией желудочков — нерегулярными и хаотичными сокращениями миокарда. Из-за этих беспорядочных сокращений нарушается кровоток, что приводит к тяжелой гипоксии клеток.
За час до остановки сердца могут появиться предшествующие признаки:
- сильное головокружение;
- повышение артериального давления;
- нарушение координации движений и ориентации в пространстве;
- сжимающие боли в груди;
- предобморочное состояние.
Чаще всего эти симптомы отсутствуют, и человек внезапно теряет сознание. При потере сознания пульс не прощупывается, может сохраняться слабое дыхание в течение 2 минут, однако оно не обеспечивает организм кислородом из-за отсутствия кровообращения. Кожа становится бледной, приобретает синюшный оттенок, зрачки расширяются, а ногти и губы синеют. На внешние раздражители человек не реагирует.
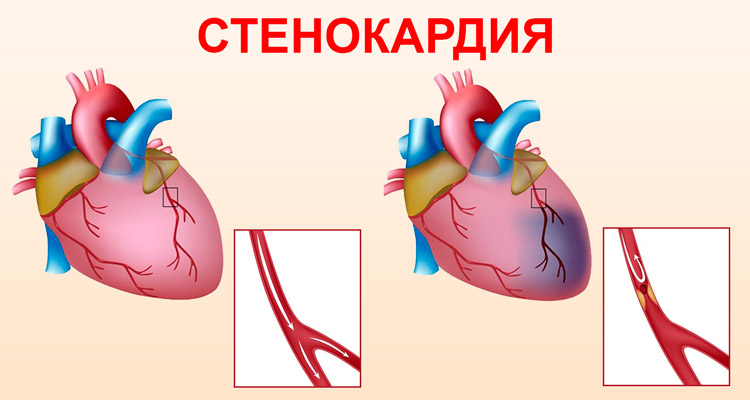
Стенокардия
Наиболее распространенной формой ишемической болезни сердца является стенокардия, которая возникает из-за острого недостатка кровоснабжения сердечной мышцы. Это заболевание чаще всего наблюдается у мужчин среднего возраста и известно также под названием «грудная жаба» или коронарная болезнь сердца. При стенокардии наблюдается несоответствие между количеством кислорода, поступающего к сердцу, и его потребностью для нормального функционирования кардиомиоцитов.
В результате этого клеткам не хватает кислорода, что приводит к нарушению окислительных процессов, ионного баланса и снижению синтеза АТФ — основного источника энергии для клеток. Это, в свою очередь, вызывает ухудшение работы миокарда и сердечные боли. В соответствии с классификацией Всемирной организации здравоохранения выделяют несколько типов стенокардии:
- Стабильная. Симптомы этой формы наблюдаются более месяца. Она делится на 4 функциональных класса, основанных на связи симптомов с физической активностью.
- Нестабильная. Характеризуется тяжелыми и длительными приступами, которые возникают даже при обычной физической нагрузке.
- Спонтанная. Связана с внезапным спазмом коронарных сосудов, который может происходить в состоянии покоя, особенно ночью или рано утром. Некоторые подтипы спонтанной или прогрессирующей стенокардии могут быть отнесены к нестабильной форме заболевания.
Основным симптомом данной патологии является боль за грудиной, которая может проявляться как сжимающая, жгучая или давящая. Интенсивность боли может быть настолько сильной, что вызывает чувство страха и предвкушение смерти. Болевые ощущения могут иррадиировать в нижнюю челюсть, левую лопатку, руку или плечо. Симптомы чаще всего возникают во время ходьбы, подъема по лестнице, в стрессовых ситуациях или при физических нагрузках. Длительность болевого приступа варьируется от 2 до 20 минут.
Во время приступа человек может испытывать нехватку воздуха и старается оставаться неподвижным, чтобы не усугубить боль. Конечности становятся холодными, кожа бледнеет, пульс сначала учащается, а затем замедляется. У некоторых пациентов может наблюдаться повышение артериального давления и появление экстрасистолии. Если приступ длится более 20 минут, это значительно увеличивает риск развития инфаркта миокарда.
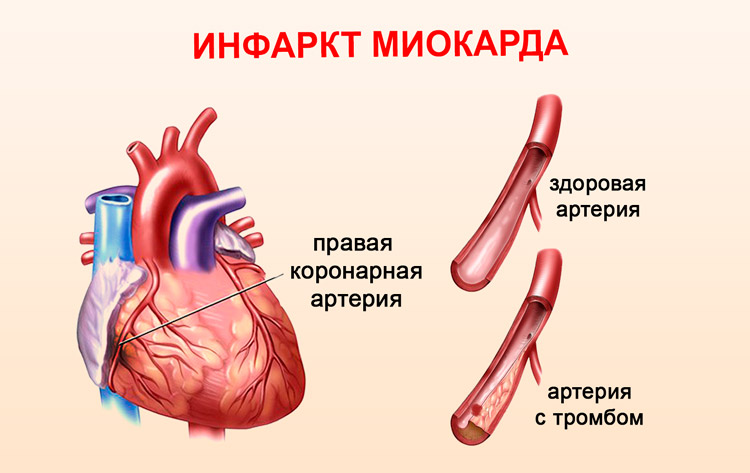
Инфаркт миокарда
Ишемический некроз сердечной мышцы возникает в результате резкого нарушения кровообращения в коронарных сосудах. Чаще всего это заболевание наблюдается у мужчин в возрасте от 40 до 60 лет. После 60 лет частота его появления у мужчин и женщин становится примерно равной. Если приток крови к сердечным тканям нарушается на срок более 20 минут, это может привести к необратимым изменениям в сердечной мышце. Недостаток кровоснабжения вызывает сбои в работе кардиомиоцитов и в функционировании сердца в целом.
При остром нарушении кровообращения погибают жизненно важные клетки, и образуется зона некроза. Постепенно этот участок замещается соединительной тканью, формируя рубец после инфаркта. Основной причиной, вызывающей 90% случаев инфаркта, является атеросклероз сосудов. Холестериновые бляшки сужают просвет сосудов, что приводит к снижению или полному прекращению кровотока к сердечной мышце. Увеличенная вязкость крови и предрасположенность к тромбообразованию усугубляют ситуацию. К другим факторам риска относятся:
- гипертония;
- сахарный диабет;
- избыточный вес;
- алкоголизм;
- курение;
- стенокардия;
- стрессовые ситуации.
У 48% пациентов инфаркт развивается внезапно, в то время как у остальных наблюдаются предынфарктные состояния, такие как нестабильная стенокардия. В остром периоде возникает сильная боль в грудной клетке, которая может отдавать в левое плечо, челюсть, ухо, ключицу и область между лопатками. Боль может иметь различные характеристики: сжимающая, жгучая или кинжальная, и часто сопровождается одышкой, слабостью и чувством тревоги. Интенсивность болевого синдрома зависит от размера пораженного участка сердца.
Во время приступа кожа становится бледной, появляется холодный и липкий пот, а артериальное давление может повышаться. Приступ может длиться от 25 минут до нескольких часов, в редких случаях – до суток. Повторный прием Нитроглицерина, как правило, не облегчает боль. В остром периоде боль обычно проходит, если не развился перикардит и отсутствует значительный участок некроза.
Безболевая форма ишемии
Особая форма ишемической болезни сердца (ИБС), при которой отсутствует болевой синдром, но наблюдаются признаки недостаточного кровоснабжения сердечной мышцы. Эта форма заболевания не проявляется типичными симптомами ИБС, такими как одышка или аритмия, однако при проведении инструментальных исследований выявляются изменения в миокарде, характерные для стенокардии. Безболевая форма чаще всего встречается у людей, которые никогда не страдали от коронарных заболеваний, а также у тех, кто имеет другие разновидности ишемической болезни.
Основой патогенеза данного заболевания является несоответствие между объемом крови, поступающей к сердцу, и тем количеством, которое необходимо для нормального функционирования сердечной мышцы. Под воздействием провоцирующих факторов, таких как эмоциональное или физическое напряжение, кардиомиоциты начинают испытывать дефицит кислорода. В ответ на это активируются компенсаторные механизмы, которые переводят кардиомиоциты на анаэробный тип энергетического обмена (анаэробный гликолиз).
Такой способ получения энергии приводит к истощению клеток и образованию веществ, которые раздражают нервные окончания, вызывая ощущение боли. Однако при безболевой ишемии болевой синдром отсутствует, что отличает эту форму от всех остальных типов ишемической болезни сердца. Ни одна из предложенных гипотез не может полностью объяснить механизм возникновения приступов без боли.
Уникальность данной болезни заключается в том, что она может проявляться у совершенно здоровых людей, которые ранее не имели сердечно-сосудистых проблем и не подвержены факторам риска развития сердечно-сосудистых заболеваний. У пациентов с уже существующими заболеваниями, как сердечно-сосудистыми, так и другими, отсутствие боли может быть связано со снижением чувствительности нервных окончаний сердца или их повреждением в результате некроза во время инфаркта.
Аритмии
Состояние, при котором наблюдаются нарушения частоты, регулярности сердечного ритма или его проводимости, называется аритмией. Это заболевание может протекать без явных симптомов или же сопровождаться ощущением замирания сердца, учащенным сердцебиением и перебоями в его сокращениях. В некоторых случаях аритмия может проявляться головными болями, нехваткой воздуха, предобморочными состояниями и болями в области груди. Изменения в ритме сердца происходят из-за сбоев в проводящей системе и несогласованной работе кардиомиоцитов.
В норме за сокращения сердца и формирование его ритма отвечают специализированные волокна, составляющие проводящую систему, известную как водители ритма. Синусовый узел является водителем ритма первого порядка, который генерирует электрические импульсы с частотой от 60 до 90 ударов в минуту. Импульс от синусового узла передается в атриовентрикулярный узел, затем в пучок Гиса и далее. Таким образом, устанавливается определенный ритм и частота сокращений сердца. Если процесс генерации импульсов нарушается, это может привести к сбоям в ритме, что, в свою очередь, может вызвать серьезные проблемы с функционированием желудочков и предсердий.
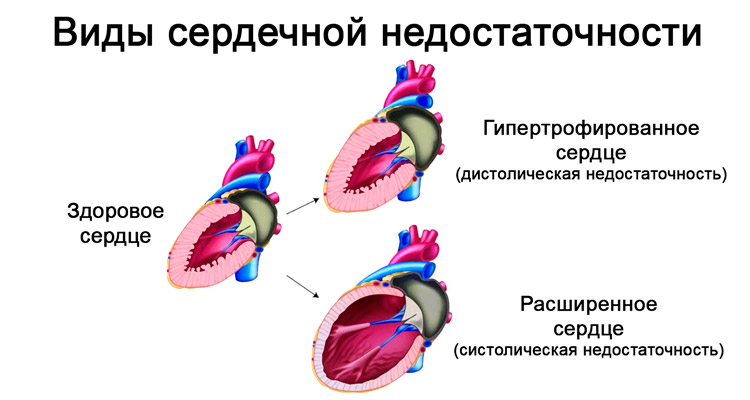
Постинфарктный кардиосклероз
Разновидность ишемической болезни сердца, при которой часть клеток миокарда, погибших в результате инфаркта, заменяется рубцовой соединительной тканью. Это заболевание обычно диагностируется через 2-4 месяца после перенесенного инфаркта, когда завершается процесс рубцевания. Площади участков сердца, где произошла замена ткани, могут варьироваться, что влияет на степень нарушения его функционирования.
Зоны, замененные соединительной тканью, не участвуют в работе сердца: они не способны сокращаться и проводить электрические импульсы. Это приводит к снижению сердечного выброса, нарушению ритма и проводимости. Заболевание может сопровождаться увеличением размеров сердечных камер, ростом объема сердечной мышцы и развитием сердечной недостаточности. В редких случаях кардиосклероз может быть вызван травмами сердца или миокардиодистрофией.
Клинические проявления заболевания зависят от объема замещенной ткани. Чем больше площадь, тем более выражены нарушения в работе сердца и выше риск развития серьезной сердечной недостаточности и аритмий. Наиболее распространенные симптомы включают:
- одышку;
- приступы ночной сердечной астмы;
- учащенное сердцебиение;
- вынужденное сидячее или полусидячее положение при одышке и астме – ортопноэ.
Если при одышке и приступе астмы человек не принимает ортопноэ-положение, особенно при высоком артериальном давлении, это может привести к острому недостатку левого желудочка и отеку легких. Аналогичные осложнения могут возникнуть, если на фоне кардиосклероза у пациента развивается приступ спонтанной стенокардии. Нарушения сердечного ритма и проводимости могут также возникать даже при наличии небольшого участка замещенной ткани, что приводит к сбоям в проведении импульсов по сердечным тканям.
Сердечная недостаточность
Острая или хроническая форма заболевания, характеризующаяся снижением способности миокарда к сокращению и застойными явлениями в малом и большом круге кровообращения. Основные симптомы включают отеки, одышку и синюшность ногтевых пластин и области носогубного треугольника. При этом состоянии сердце не может эффективно справляться с объемом поступающей жидкости, так как его сократительная функция нарушена, что приводит к недостаточному выталкиванию крови в кровеносные сосуды.
Сердечная недостаточность не является самостоятельным заболеванием; она развивается как следствие различных патологий сердца и сосудов. Наиболее частыми причинами являются сердечные пороки, гипертония, кардиомиопатии, а также другие формы ишемической болезни сердца и сахарный диабет. К факторам, способствующим развитию заболевания, относятся:
- алкоголизм;
- обширная инфузионная терапия;
- почечная недостаточность;
- пневмония;
- гипертиреоз;
- аритмия;
- гипертензивные кризы;
- прием медикаментов, задерживающих жидкость в организме и повышающих артериальное давление, таких как эстрогены, нестероидные противовоспалительные средства, эфедрин и другие.
При хронической форме заболевания нарушение сократительной функции сердца компенсируется увеличением его работы: учащением сердечного ритма, снижением давления в диастолу и увеличением частоты сокращений. С увеличением нагрузки на сердечную мышцу, из-за остатка крови в полостях, которую сердце не может выталкивать в сосуды, заболевание продолжает прогрессировать.
Постоянное перенапряжение миокарда приводит к компенсаторной гипертрофии — увеличению числа и объема кардиомиоцитов. В результате миокард ослабевает, начинаются процессы склерозирования и дистрофии, что приводит к нарушению кровоснабжения и энергетического обеспечения организма. При выраженной сердечной недостаточности возникают серьезные гемодинамические нарушения, которые могут негативно сказаться на функционировании многих органов и систем.
Важно!
Все формы ишемической болезни рассматриваются как отдельные нозологические единицы.
Причины и факторы риска развития ИБС
Основной причиной возникновения ишемической болезни сердца (ИБС) считается атеросклероз коронарных артерий. Это заболевание приводит к сужению или полному закрытию сосудов, что нарушает кровоснабжение сердца. Когда просвет артерий сужается на 70%, сердечные клетки начинают испытывать нехватку кислорода, что может вызывать стенокардию при физической нагрузке. К другим причинам можно отнести образование тромбов при повышенной вязкости крови, спазмы артерий и врожденные аномалии сосудистой структуры. К факторам риска, способствующим развитию ИБС, относятся:
- Гиперлипидемия. Повышенное содержание «вредных» липопротеинов увеличивает вероятность атеросклероза и образования холестериновых бляшек, что является основной причиной ИБС.
- Курение. У людей, выкуривающих около 30 сигарет в день, риск развития ИБС возрастает в 2-3 раза.
- Ожирение и малоподвижный образ жизни. Отсутствие физической активности в сочетании с избыточным весом увеличивает вероятность заболевания в 3 раза.
- Высокое артериальное давление. У людей с систолическим давлением около 180 мм рт. ст. риск развития ИБС повышается в 3-5 раз. У гипертоников это заболевание встречается значительно чаще, чем у людей с нормальным или низким давлением.
- Нарушение углеводного обмена, что часто наблюдается при сахарном диабете.
Также к факторам риска можно отнести мужской пол и пожилой возраст.
Общие признаки ИБС
Симптоматика заболевания варьируется в зависимости от его формы, однако существуют общие признаки, указывающие на ишемию кардиомиоцитов. Обычно течение болезни имеет волнообразный характер: симптомы могут усиливаться и ослабевать, или же острые приступы сменяются периодами полной стабилизации состояния. Исключение составляют случаи болевой ишемии, когда пациенты не ощущают признаков заболевания.
Общие симптомы включают:
- боли в грудной клетке, которые чаще всего возникают при физической или эмоциональной нагрузке;
- иррадиацию боли в руку, спину или челюсть;
- одышку;
- головокружение;
- тошноту;
- предобморочные состояния или их потерю;
- ощущение сильного сердцебиения или перебоев в ритме;
- повышенное потоотделение.
Если ишемическая болезнь сердца (ИБС) диагностируется на фоне сердечной недостаточности, могут появляться отеки нижних конечностей, усиливающаяся одышка, из-за которой пациенту приходится принимать вынужденное положение (сидя или полусидя с опущенными ногами). Эти симптомы могут проявляться не одновременно, и в зависимости от формы ИБС могут преобладать те или иные признаки.
Наиболее яркие отличия в клинической картине наблюдаются при внезапной остановке сердца, когда человек теряет сознание. Сердечная деятельность прекращается, импульсы не генерируются, что приводит к остановке дыхания и исчезновению пульса. В некоторых случаях может сохраняться еле заметное дыхание в течение нескольких минут, однако организм не получает кислорода, так как кровь не циркулирует по сосудам. При внезапной остановке сердца не прослушиваются сердечные тоны, зрачки расширяются, кожа становится бледной, иногда приобретая сероватый оттенок.
Важно!
Внезапная остановка сердечной деятельности приводит к летальному исходу в 65% случаев до госпитализации.
Диагностика ИБС
Заболевания сердца диагностируют и лечат кардиологи. Во время первичного осмотра специалисты обращают внимание на наличие отеков, синеватости или бледности кожи, а также на нарушения сердечного ритма и шумы в сердце. В процессе опроса выясняются симптомы, характерные для ишемической болезни сердца (ИБС), и их связь с физической активностью или стрессовыми ситуациями. Важным аспектом является время появления симптомов.
Лабораторные исследования позволяют выявить специфические ферменты, которые могут повышаться при ишемии сердечной ткани, такие как креатинфосфокиназа, тропонин, миоглобин, лактатдегидрогеназа и аминотрансфераза. Эти ферменты попадают в кровь в результате разрушения кардиомиоцитов, что приводит к развитию резорбционно-некротического синдрома. Также анализируют уровень общего холестерина и липопротеинов низкой плотности, которые могут увеличить риск атеросклероза. В дополнение к этому, определяют количество ферментов аланинаминотрансферазы (АЛТ), аспартатдигидрогеназы (АСТ) и уровень сахара в крови. Инструментальная диагностика включает в себя различные исследования, которые помогают оценить состояние сердца.
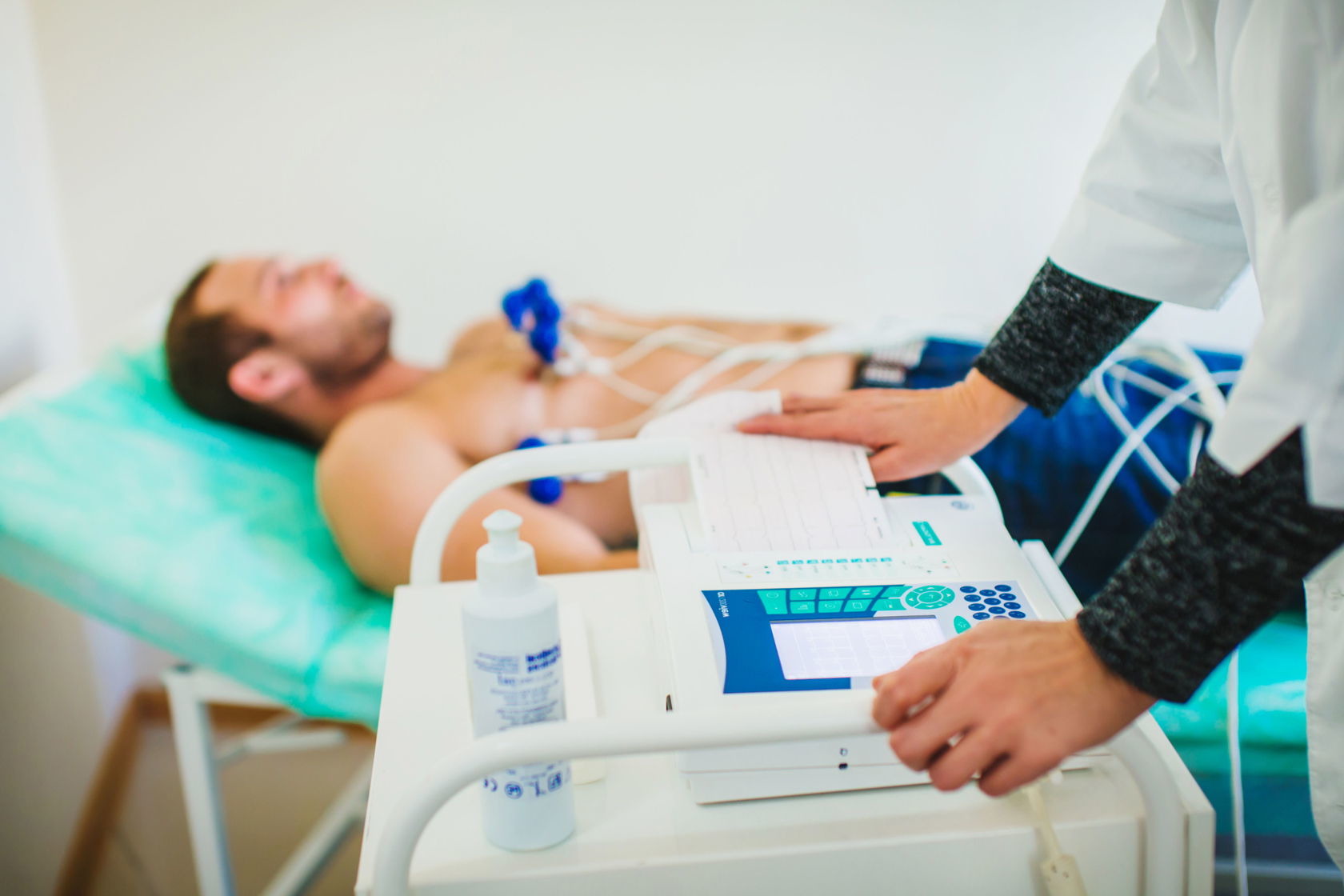
ЭКГ
Одним из ключевых методов инструментальной диагностики является эхокардиография, которая позволяет оценить электрическую проводимость сердца. С помощью ЭхоКГ можно получить данные о размерах сердца и его камер, а также проанализировать состояние клапанов и сократимость миокарда. В некоторых случаях ишемической болезни сердца (ИБС) применяется стресс-эхокардиография, при которой пациента подвергают контролируемой физической нагрузке во время исследования, чтобы оценить функциональность сердца и реакцию кардиомиоцитов на нагрузку.
Для раннего выявления заболеваний часто используются функциональные пробы, которые помогают обнаружить патологию на начальных стадиях, когда симптомы ишемической болезни еще не проявляются в состоянии покоя. Пациентам предлагают выполнить физическую активность, которая может включать подъем по лестнице, ходьбу или занятия на специальных велотренажерах. В процессе тестирования к пациенту подключаются датчики, которые фиксируют показатели работы сердца.
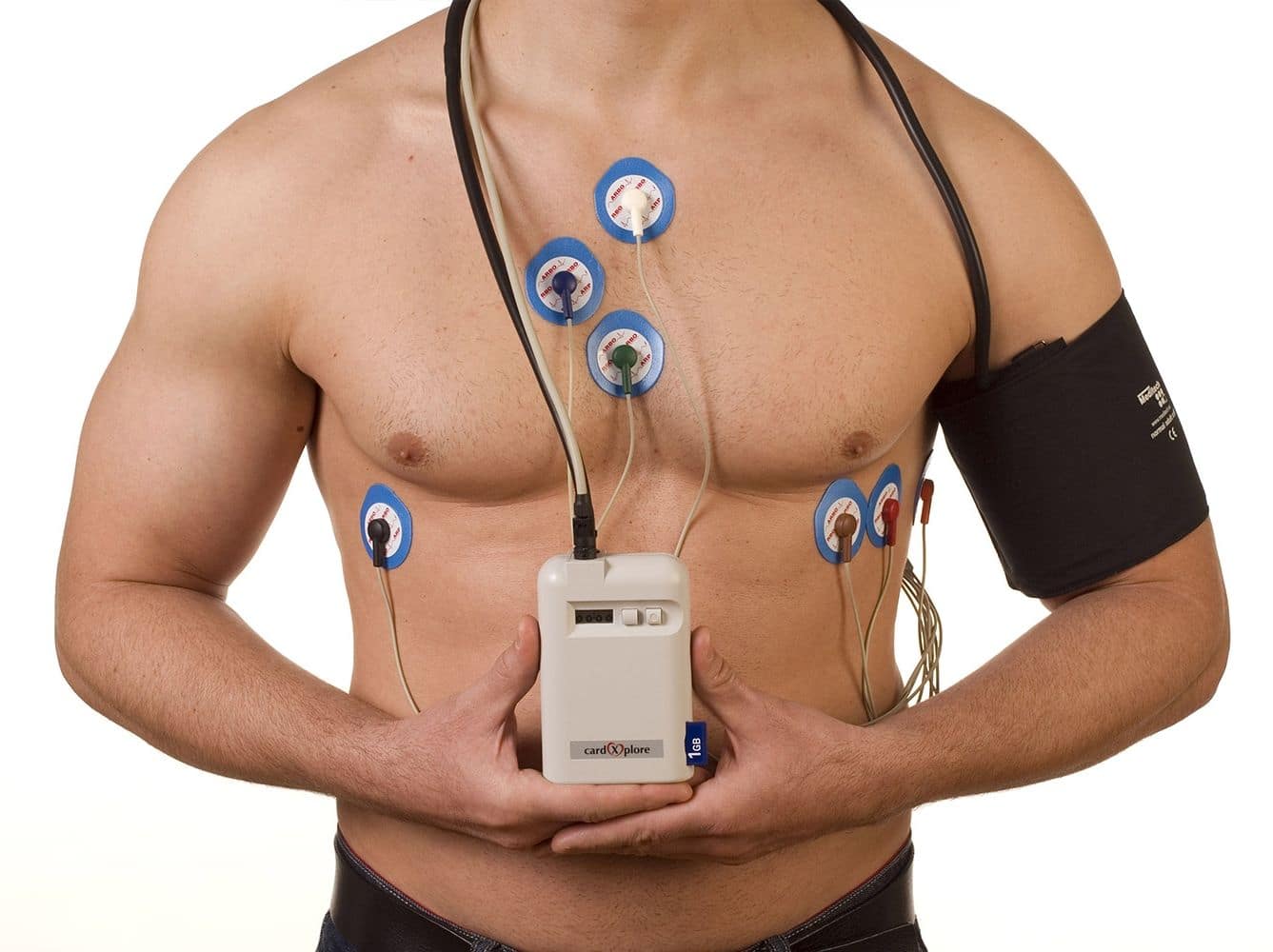
Суточный мониторинг ЭКГ
Параметры работы сердца фиксируются на протяжении 24 часов с помощью переносного устройства (монитор Холтера), которое крепится на поясе или плече. В течение этого времени пациент может самостоятельно следить за показателями и сопоставлять их с самочувствием. Данные, собранные за день, обрабатываются на компьютере с использованием специализированного программного обеспечения. На основе полученных результатов формируется заключение.
Чреспищеводная электрокардиография
Исследование проводится для тщательной оценки электрической активности сердечной ткани и передачи импульсов. В процессе чреспищеводной электрокардиографии специальный датчик вводится в пищевод, что позволяет зафиксировать показатели работы сердца. Данный метод исключает искажения, которые могут возникнуть из-за грудной клетки, жировой прослойки и кожи.
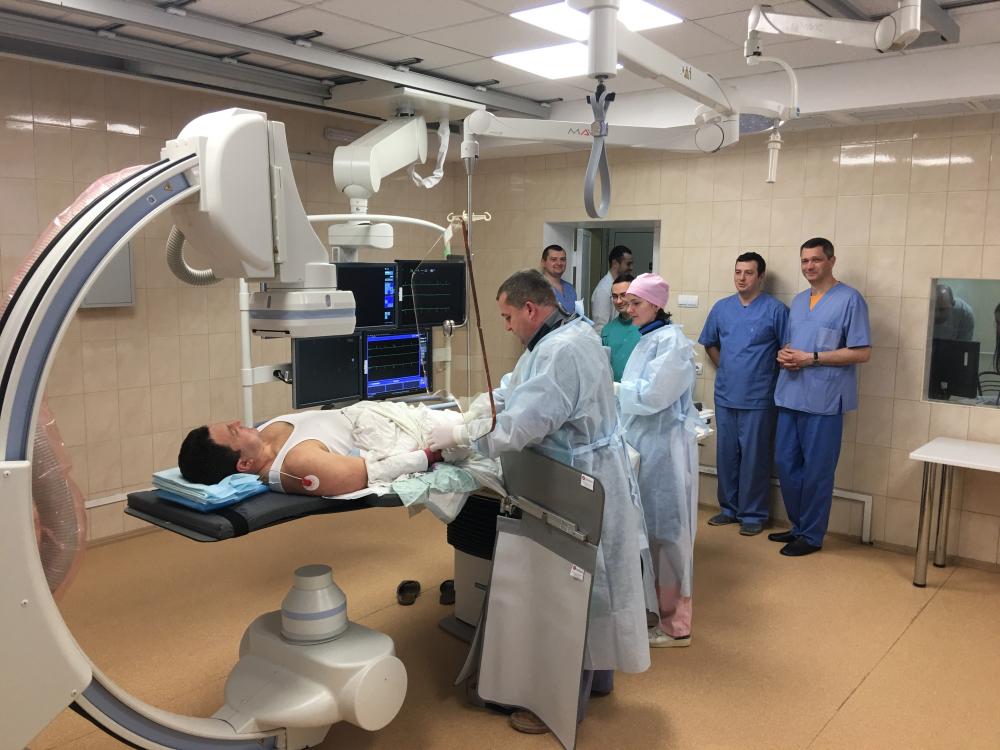
Коронарография
Рентгеноконтрастное исследование используется для анализа состояния сосудистой системы. Оно назначается при наличии симптомов, указывающих на ишемию миокарда, нестабильную стенокардию или после перенесенного инфаркта. Суть процедуры заключается во введении специальных контрастных веществ через прокол в области лучевой или бедренной артерии. Контраст поступает в сосуды через катетеры, после чего осуществляется регистрация изображений сосудов.
В ходе исследования можно обнаружить нарушения проходимости сосудов, которые могут быть вызваны стенозом, частичной или полной закупоркой просвета, а также врожденными аномалиями сосудистой структуры, такими как их извилистость. При стенозе также определяется степень сужения диаметра сосуда. Коронарография применяется для принятия решения о необходимости хирургического вмешательства на сердце. Результаты исследования играют ключевую роль в выборе типа операции.
Важно!
Если симптомы не связаны с сердечными заболеваниями, может потребоваться применение дополнительных методов диагностики и консультация других специалистов.
Лечение
Клинические формы ишемической болезни сердца (ИБС) определяют подход к лечению, который варьируется в зависимости от конкретной патологии, однако существуют и общие принципы. Лечение ИБС включает в себя:
- медикаментозную терапию;
- эндоваскулярные процедуры;
- немедикаментозные методы;
- хирургическое вмешательство.
Выбор стратегии лечения осуществляется с учетом степени выраженности симптомов и наличия сопутствующих заболеваний.
Немедикаментозное лечение
Изменение образа жизни и питания является важной частью лечения. Независимо от типа ишемии, рекомендуется ограничить физическую активность, так как она увеличивает потребность сердечных клеток в кровоснабжении и кислороде. Если организм не может удовлетворить эти потребности, риск развития различных форм ишемической болезни сердца и их осложнений возрастает. При любой форме заболевания активность следует снижать, а в процессе реабилитации определять допустимый уровень физической нагрузки.
Коррекция рациона питания включает в себя уменьшение потребления жидкости и соли, поскольку они увеличивают нагрузку на сердце. Для замедления атеросклеротических процессов, снижения уровня «вредного» холестерина и уменьшения массы тела рекомендуется придерживаться диеты с ограничением жиров. По возможности стоит полностью исключить из рациона следующие продукты:
- сливочное масло;
- жирные сорта мяса;
- сало;
- сдобные изделия;
- торты;
- конфеты;
- шоколад;
- жареную и копченую пищу.
Для снижения веса или поддержания определенной массы тела важно учитывать количество потребляемой энергии и калорий в день. При избыточной массе тела расход энергии должен превышать запасы организма примерно на 300 ккал.
Медикаментозное лечение
При ишемической болезни сердца существует определенная схема терапии, обозначаемая как «А-B-С». Эта аббревиатура включает антиагреганты, бета-адреноблокаторы и препараты, снижающие уровень холестерина. В случае отсутствия противопоказаний могут быть использованы и другие медикаменты, такие как антиаритмические средства, нитраты, диуретики и другие.
Антиагреганты
Препараты, предназначенные для предотвращения склеивания эритроцитов и тромбоцитов, помогают уменьшить риск их прилипания к стенкам сосудов. Они способствуют снижению вязкости крови и уменьшают деформацию эритроцитов при их движении через капилляры. К основным средствам, которые применяются в таких случаях, относятся: Ацетилсалициловая кислота (например, Тромбопол, Ацекардол) и Клопидогрел. Эти препараты могут быть назначены как часть комплексной терапии, так и для профилактики тромбозов.
Вета-адреноблокаторы
Лекарственные средства этой группы уменьшают частоту сердечных сокращений, что, в свою очередь, снижает потребность клеток в кислороде. Согласно данным исследований, длительное использование таких препаратов способствует уменьшению случаев сердечно-сосудистых заболеваний. Однако адреноблокаторы не рекомендуется применять при серьезных заболеваниях легких и бронхиальной астме. К числу предпочтительных препаратов для лечения ишемической болезни сердца относятся: Бисопролол, Метопролол, Беталок и Карведилол.
Гиполипидемические средства
В лечении ишемической болезни сердца (ИБС) было установлено, что гиполипидемический препарат Поликозанол в сочетании с Аспирином демонстрирует высокую эффективность. При использовании этой комбинации наблюдается снижение уровня липопротеинов низкой плотности, известного как «вредный» холестерин, нормализация массы тела и понижение артериального давления. Поликозанол уменьшает синтез холестерина в процессе образования мевалоната и ацетата, а также способствует распаду липопротеинов в печени. Кроме того, данный препарат повышает уровень липопротеинов высокой плотности и обладает антитромбоцитарным эффектом, при этом не оказывая влияния на показатели коагулограммы.
Хирургическое лечение
Из числа оперативных методов лечения наиболее часто используется аортокоронарное шунтирование, которое направлено на восстановление кровотока в области ишемии. Данная процедура назначается в случаях, когда медикаментозная терапия оказывается неэффективной или наблюдается прогрессирование заболевания. Суть операции заключается в создании анастомоза — соединения между пораженным участком сосуда и аортой. Благодаря этому анастомозу кровь начинает циркулировать в обход поврежденной артерии, обеспечивая кислородом и питательными веществами участки, которые в них нуждаются.
К малоинвазивным методам лечения относится коронарная ангиопластика. Этот метод применяется для расширения просвета сосуда, если он сужен из-за стеноза или наличия атеросклеротической бляшки. Процедура осуществляется через небольшой прокол в артерии, куда вводится катетер с баллоном и стентом на конце. Баллон надувается, что приводит к расширению просвета сосуда. После этого он сдувается, и устанавливается стент, который предотвращает повторное сужение в данной области.
Важно!
При ишемической болезни сердца (ИБС) применяются различные методы лечения в комбинации, чтобы ускорить восстановление сердечной ткани и снизить риск рецидива ИБС и возможных осложнений.
Осложнения
Нарушение гемодинамики, образование некротических участков и зон с рубцовой соединительной тканью приводит к множеству морфо-функциональных изменений, которые определяют исход и прогноз заболевания. Ишемическая болезнь сердца может сопровождаться следующими осложнениями:
- недостаток энергетического обмена в кардиомиоцитах;
- диффузный постинфарктный кардиосклероз, который снижает количество функционирующих клеток сердца;
- оглушенный миокард – временная форма нарушения сократительной способности левого желудочка;
- сбои в работе сердца в период диастолы и систолы;
- нарушения генерации импульсов, формирования ритма и автоматизма.
При возникновении этих осложнений наблюдается стойкое снижение коронарного кровотока, что в конечном итоге может привести к тяжелой сердечной недостаточности.
Прогноз при ишемической болезни сердца зависит от множества факторов риска и проводимого лечения. Неблагоприятный прогноз наблюдается при сочетании ИБС с гипертонией, нарушениями липидного обмена и сахарным диабетом. В таких случаях лечебные мероприятия могут лишь замедлить прогрессирование заболевания, но не остановить его развитие. Прогноз становится более благоприятным при устранении факторов риска и соблюдении рекомендаций врача.
Профилактика ИБС
Профилактика ишемической болезни сердца (ИБС) является важным аспектом в кардиологии, направленным на снижение заболеваемости и смертности от сердечно-сосудистых заболеваний. Эффективные меры профилактики включают как первичную, так и вторичную профилактику, каждая из которых имеет свои цели и стратегии.
Первичная профилактика
Первичная профилактика направлена на предотвращение развития ИБС у людей, не имеющих клинических проявлений заболевания. Основные аспекты первичной профилактики включают:
- Контроль факторов риска: Ключевыми факторами риска являются гипертония, дислипидемия, курение, диабет, ожирение и малоподвижный образ жизни. Регулярный мониторинг и коррекция этих факторов могут значительно снизить вероятность развития ИБС.
- Здоровый образ жизни: Рекомендуется придерживаться сбалансированной диеты, богатой овощами, фруктами, цельнозерновыми продуктами и нежирными белками. Физическая активность должна составлять не менее 150 минут умеренной аэробной активности в неделю.
- Отказ от курения: Курение является одним из основных факторов риска ИБС. Программы по отказу от курения, включая медикаментозную терапию и психологическую поддержку, могут значительно повысить шансы на успешный отказ.
- Управление стрессом: Хронический стресс может способствовать развитию сердечно-сосудистых заболеваний. Методы релаксации, такие как медитация, йога и физические упражнения, могут помочь в управлении стрессом.
Вторичная профилактика
Вторичная профилактика направлена на предотвращение повторных сердечно-сосудистых событий у пациентов с уже установленной ИБС. Основные меры включают:
- Медикаментозная терапия: Пациентам с ИБС часто назначаются антиагреганты (например, аспирин), статиновые препараты для контроля уровня холестерина, а также бета-блокаторы и ингибиторы АПФ для снижения риска сердечно-сосудистых событий.
- Реабилитация: Программы кардиореабилитации, включающие физическую активность, обучение и психологическую поддержку, помогают пациентам восстановиться после сердечно-сосудистых событий и снизить риск рецидива.
- Регулярный мониторинг: Пациенты должны проходить регулярные обследования для оценки состояния сердечно-сосудистой системы и коррекции лечения при необходимости.
Образовательные программы
Образовательные программы для пациентов и их семей играют важную роль в профилактике ИБС. Информирование о факторах риска, симптомах и методах лечения помогает пациентам принимать активное участие в своем здоровье и снижать риск осложнений.
Таким образом, профилактика ИБС требует комплексного подхода, включающего изменение образа жизни, медикаментозную терапию и образовательные инициативы. Эффективная профилактика может значительно улучшить качество жизни пациентов и снизить бремя сердечно-сосудистых заболеваний на общество в целом.
Реабилитация пациентов с ИБС
Реабилитация пациентов с ишемической болезнью сердца (ИБС) является важной составляющей комплексного подхода к лечению и профилактике сердечно-сосудистых заболеваний. Она направлена на восстановление физической активности, улучшение качества жизни и снижение риска повторных сердечно-сосудистых событий. Реабилитация включает в себя несколько ключевых компонентов, таких как медицинское наблюдение, физическая активность, психологическая поддержка и образовательные программы.
Медицинское наблюдение в процессе реабилитации предполагает регулярные осмотры кардиолога, контроль за состоянием пациента и коррекцию лечения в зависимости от динамики заболевания. Важно учитывать индивидуальные особенности каждого пациента, такие как наличие сопутствующих заболеваний, возраст и степень тяжести ИБС.
Физическая активность является одним из основных элементов реабилитации. Программы физической активности должны быть адаптированы к состоянию пациента и включать аэробные упражнения, силовые тренировки и растяжку. Начинать следует с низкой интенсивности, постепенно увеличивая нагрузку. Исследования показывают, что регулярные физические нагрузки способствуют улучшению сердечно-сосудистой функции, повышению выносливости и снижению уровня тревожности.
Психологическая поддержка также играет важную роль в реабилитации. Пациенты с ИБС часто испытывают страх, тревогу и депрессию, что может негативно сказаться на их восстановлении. Психологическая поддержка может включать индивидуальные и групповые занятия, направленные на обучение методам управления стрессом, а также на развитие навыков саморегуляции и позитивного мышления.
Образовательные программы для пациентов и их семей помогают повысить осведомленность о заболевании, его причинах и методах профилактики. Важно обучить пациентов правильному питанию, контролю за уровнем холестерина и артериальным давлением, а также важности отказа от курения и соблюдения режима физической активности.
Реабилитация пациентов с ИБС должна быть многопрофильной и включать взаимодействие кардиологов, физиотерапевтов, психологов и диетологов. Такой подход позволяет достичь наилучших результатов в восстановлении здоровья и улучшении качества жизни пациентов, страдающих от ишемической болезни сердца.
Перспективы исследований и новые подходы в лечении ИБС
Ишемическая болезнь сердца (ИБС) остается одной из ведущих причин заболеваемости и смертности в мире. В последние годы наблюдается значительный прогресс в понимании патогенеза ИБС, что открывает новые горизонты для разработки эффективных методов лечения и профилактики. Исследования в этой области сосредоточены на нескольких ключевых направлениях.
Одним из наиболее перспективных направлений является изучение молекулярных механизмов, лежащих в основе развития атеросклероза, который является основным фактором риска для ИБС. Новые технологии, такие как геномное редактирование и анализ больших данных, позволяют исследователям выявлять генетические предрасположенности и молекулы, участвующие в воспалительных процессах. Это может привести к созданию таргетных терапий, направленных на конкретные молекулы или пути, связанные с развитием заболевания.
Кроме того, активно развиваются исследования в области стволовых клеток и регенеративной медицины. Применение стволовых клеток для восстановления поврежденной сердечной ткани после инфаркта миокарда демонстрирует обнадеживающие результаты в клинических испытаниях. Эти подходы могут не только улучшить функцию сердца, но и снизить риск повторных сердечно-сосудистых событий.
Новые технологии визуализации, такие как магнитно-резонансная томография (МРТ) и компьютерная томография (КТ), также играют важную роль в диагностике и мониторинге ИБС. Они позволяют более точно оценивать состояние коронарных артерий и выявлять атеросклеротические бляшки, что способствует более раннему началу лечения и индивидуализации терапевтических подходов.
В последние годы наблюдается рост интереса к нефармакологическим методам лечения, таким как изменение образа жизни, физическая активность и диетические вмешательства. Исследования показывают, что комплексный подход, включающий модификацию факторов риска, может значительно снизить заболеваемость и смертность от ИБС. Программы реабилитации, направленные на улучшение физической активности и психоэмоционального состояния пациентов, становятся важной частью лечения.
Также стоит отметить развитие новых фармакологических средств, таких как ингибиторы PCSK9, которые показывают высокую эффективность в снижении уровня липидов и, соответственно, в снижении риска сердечно-сосудистых событий. Эти препараты, в сочетании с традиционными средствами, такими как статин, могут значительно улучшить прогноз для пациентов с ИБС.
В заключение, перспективы исследований и новые подходы в лечении ИБС открывают новые возможности для улучшения качества жизни пациентов и снижения бремени этого заболевания на уровне общественного здравоохранения. Однако для реализации этих перспектив необходимо продолжать активные исследования, клинические испытания и внедрение новых технологий в практическую медицину.