Дистрофия миокарда — серьезное заболевание сердечной мышцы, способное вызвать осложнения и ухудшение качества жизни. В статье рассмотрим, что такое дистрофия миокарда, ее причины, симптомы и методы диагностики, а также современные подходы к лечению, включая медикаментозные и народные средства. Понимание патогенеза и классификации этой патологии поможет читателям распознать симптомы и обратиться за медицинской помощью, что может улучшить прогноз и предотвратить развитие более серьезных сердечно-сосудистых заболеваний.
Особенности заболевания
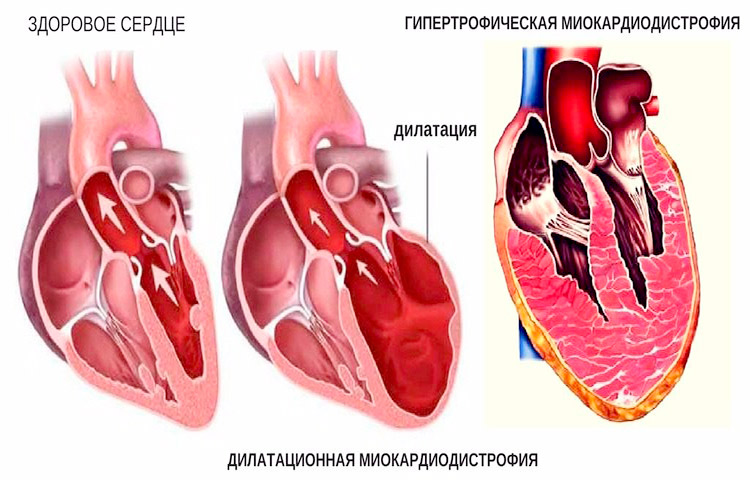
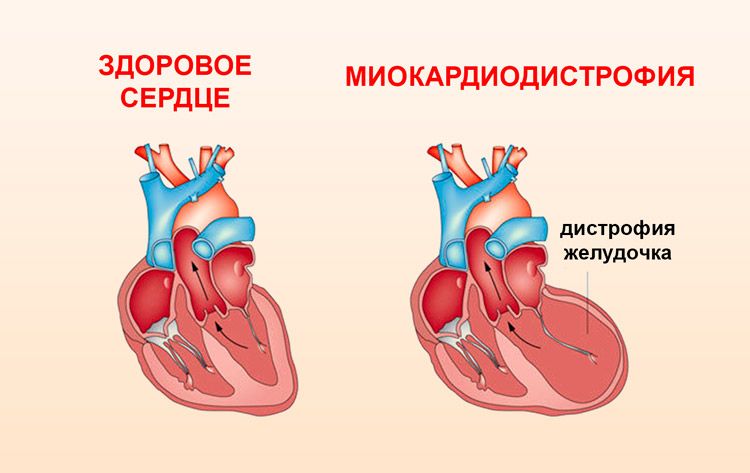
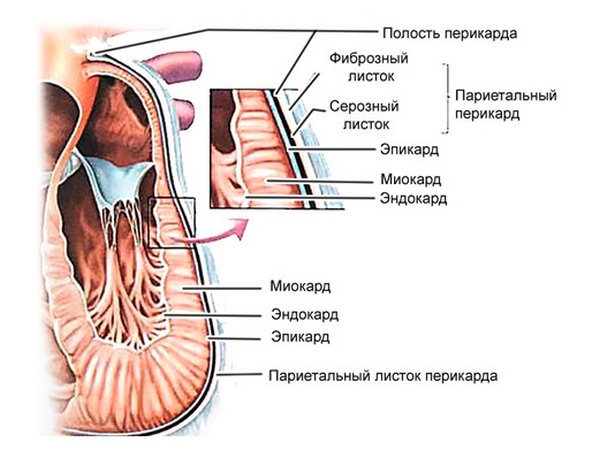
Дегенерация миокарда возникает из-за нарушений обменных и биохимических процессов. Сердечная мышца теряет способность к нормальному сокращению. Дистрофия сердца является вторичным состоянием и не сопровождается воспалительными реакциями.
Эта патология развивается в результате множества факторов, включая электролитные, ферментные и дисметаболические нарушения. Изменения в структуре сердечных тканей приводят к ухудшению сократимости и других функциональных возможностей миокарда. На начальных этапах дистрофическая дегенерация миокарда может быть обратимой и поддается лечению с использованием медикаментов.
Обратите внимание!
В миокардиодистрофию входят недегенеративные и невоспалительные поражения сердечной мышцы, её код по МКБ-10 – I42.8.
Дистрофия миокарда представляет собой патологическое состояние сердечной мышцы, характеризующееся нарушением её структуры и функции. Врачи отмечают, что основными причинами заболевания могут быть как генетические факторы, так и внешние воздействия, такие как неправильное питание, стресс, алкоголь и курение. Эти факторы приводят к метаболическим нарушениям, что, в свою очередь, вызывает ухудшение кровоснабжения и кислородного голодания сердечной ткани.
Методы лечения дистрофии миокарда зависят от степени тяжести заболевания и его причин. Врачи рекомендуют комплексный подход, включающий медикаментозную терапию, направленную на улучшение метаболизма миокарда, а также изменение образа жизни. Физическая активность, сбалансированное питание и отказ от вредных привычек играют ключевую роль в восстановлении функции сердца. В некоторых случаях может потребоваться хирургическое вмешательство. Важно, чтобы пациенты регулярно проходили обследования и следовали рекомендациям специалистов для предотвращения прогрессирования заболевания.
Механизм развития
Патология возникает под влиянием неблагоприятных факторов, которые приводят к сбоям в обмене веществ кардиомиоцитов. В этом процессе также участвуют метаболиты, накапливающиеся в организме.
Кардиомиоциты представляют собой мышечные клетки сердца человека. Основная часть миокарда состоит из рабочих (сократительных) кардиомиоцитов.
Если устранить негативное воздействие, процессы в мышечных клетках могут восстановиться. Однако при длительном воздействии часть кардиомиоцитов может погибнуть безвозвратно, и на их месте образуется соединительная ткань, не обладающая способностью к сокращению. Это приводит к развитию кардиосклероза у пациента.
https://youtube.com/watch?v=Y5JYLOmfUiU
| Аспект | Описание | Методы лечения |
|---|---|---|
| Определение | Дистрофия миокарда – это невоспалительное поражение сердечной мышцы (миокарда), характеризующееся нарушением обмена веществ в кардиомиоцитах, что приводит к их дегенерации и снижению сократительной способности сердца. | Устранение основной причины, симптоматическая терапия, поддерживающее лечение. |
| Причины | Первичные: генетические мутации (наследственные кардиомиопатии). Вторичные: ишемическая болезнь сердца, артериальная гипертензия, сахарный диабет, хронические интоксикации (алкоголь, наркотики), инфекции, эндокринные нарушения (гипотиреоз, гипертиреоз), анемия, дефицит витаминов и микроэлементов, хронические заболевания почек и печени, системные заболевания соединительной ткани. | Лечение основного заболевания, вызвавшего дистрофию. |
| Симптомы | Одышка (при физической нагрузке, затем в покое), утомляемость, слабость, боли в области сердца (нетипичные для стенокардии), сердцебиение, отеки ног, головокружение, обмороки. | Симптоматическое лечение: диуретики (при отеках), бета-блокаторы (при тахикардии), ингибиторы АПФ (для улучшения функции сердца). |
| Диагностика | ЭКГ (изменения сегмента ST, зубца T, нарушения ритма), ЭхоКГ (увеличение камер сердца, снижение фракции выброса, нарушение сократимости), рентгенография грудной клетки (увеличение размеров сердца), лабораторные анализы (биохимический анализ крови, гормоны щитовидной железы, маркеры воспаления). | Не является методом лечения, но необходима для постановки диагноза и выбора тактики лечения. |
| Лечение | Медикаментозное: метаболические препараты (рибоксин, милдронат, коэнзим Q10), витамины (группы В, С, Е), антиоксиданты, препараты калия и магния, кардиопротекторы. Немедикаментозное: диета (ограничение соли, жиров, легкоусвояемых углеводов), отказ от вредных привычек, дозированные физические нагрузки, нормализация режима сна и бодрствования, снижение стресса. | Зависит от причины и степени тяжести дистрофии. В тяжелых случаях может потребоваться хирургическое лечение (трансплантация сердца). |
| Прогноз | Зависит от причины, степени тяжести и своевременности лечения. При устранении причины и адекватной терапии прогноз может быть благоприятным. В запущенных случаях возможно развитие сердечной недостаточности и других осложнений. | Не является методом лечения, но важен для информирования пациента и планирования дальнейшего ведения. |
Классификация
Заболевания сердца можно классифицировать в зависимости от причин их возникновения, а также по темпам прогрессирования. Такая систематизация болезней помогает выбрать наиболее подходящий и эффективный метод терапии.
Стадии
Существует три стадии классификации дистрофии миокарда:
- Компенсация. На этой стадии заболевание еще можно обратить. В миокарде начинают формироваться микроочаги дистрофии, но симптомы либо отсутствуют, либо проявляются в минимальной степени.
- Субкомпенсация. Изменения на данном этапе все еще обратимы, однако дефекты начинают увеличиваться, и наблюдается увеличение сердечных камер.
- Декомпенсация. На этой стадии поражения становятся необратимыми, происходит некроз клеток, которые постепенно заменяются тканями, не способными выполнять функции кардиомиоцитов. Структура сердечных тканей изменяется, симптомы становятся выраженными, а состояние пациента критическим.
Стеноз легочной артерии: причины, симптомы, диагностика и лечение. Стеноз легочной артерии может быть как врожденным, так и приобретенным заболеванием. Это один из редких пороков сердца,…
По характеру течения
На состояние пациента, проявления болезни и подходы к лечению оказывает влияние характер прогрессирования диабета mellitus (ДМ). Существует две основные формы этого заболевания, которые различаются по скорости развития и течению.
Формы прогрессирования ДМ:
- Острая. Заболевание проявляется внезапно. Причинами могут быть негативные факторы, такие как тромбоэмболия легочной артерии или чрезмерные физические нагрузки.
- Хроническая. Развивается в результате длительного воздействия комплекса умеренных факторов, таких как инфекции или постоянное воздействие токсичных веществ.
Форма развития
С учетом факторов, способствующих развитию заболевания, выделяют несколько типов дистрофии миокарда:
-
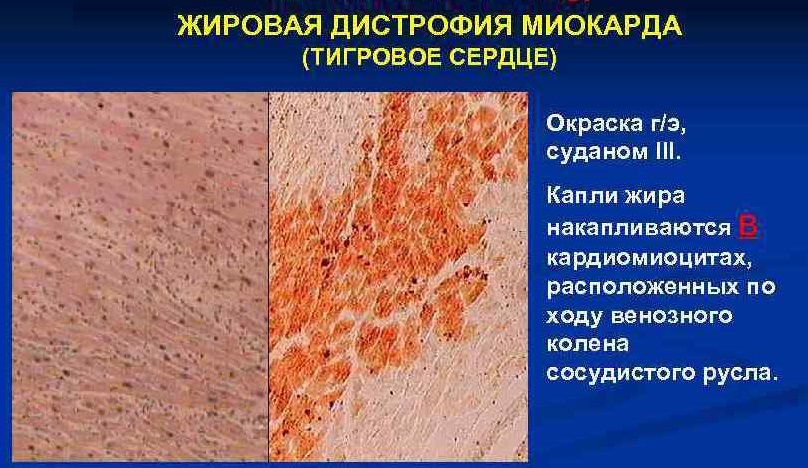
Жировая. Это наиболее распространенный тип дистрофии миокарда. Она возникает из-за недостатка кислорода и нарушений в обмене жиров в средних слоях сердечной мышцы. Данная форма часто наблюдается у людей с сердечно-сосудистыми заболеваниями, а также с патологиями крови. Чаще всего она затрагивает курящих и тех, кто злоупотребляет алкоголем.
-
Дисгормональная. Эта форма возникает из-за нарушений в гормональном балансе. Она чаще встречается у женщин и мужчин старше 45 и 55 лет соответственно. Основные причины включают сбои в функционировании яичников и щитовидной железы.
-
Ишемическая. Данная форма развивается в результате коронарного кризиса. Она представляет собой особенно опасный тип патологии, который может привести к сердечной недостаточности.
-
Диффузная. Этот тип возникает на фоне воспалительных процессов в сердечной мышце, что нарушает ее питание и кислородоснабжение. Обычно такая форма диагностируется с помощью ЭКГ и ЭхоКГ.
-
Зернистая. Она развивается из-за нарушений в белковом обмене. При обследовании в цитоплазме можно обнаружить белковые зерна. Эта форма дистрофии миокарда встречается реже, чем предыдущие.
Причины
Существуют различные заболевания и состояния, которые могут привести к дистрофии сердечной мышцы. Понимание причин возникновения этого недуга позволяет не только устранить его первоисточник, но и предпринять необходимые профилактические меры.
Основные факторы, способствующие сердечной дистрофии у взрослых:
- заболевания сердца и сосудов, включая воспалительные процессы;
- нарушения гормонального фона;
- значительные физические нагрузки;
- чрезмерное потребление алкоголя;
- использование определенных медикаментов;
- дефицит витаминов;
- частые стрессовые ситуации.
Обратите внимание!
В последние годы наблюдается тенденция к увеличению случаев дистрофии миокарда среди молодежи. В группу риска попадают даже люди младше сорока лет. К факторам, способствующим омоложению заболевания, относятся малоподвижный образ жизни, вредные привычки и неблагоприятная наследственность.
Мужчины
У мужчин диабет mellitus (ДМ) чаще всего развивается с возрастом, а также в результате нарушений в выработке тестостерона. К возникновению этой патологии также приводит небрежное отношение мужчин к своему здоровью, постоянная занятость, игнорирование профилактических медицинских осмотров и нежелание обращаться к врачам.
Причины и симптомы экстрасистолии: как справиться с нарушением сердечного ритма. Сердце — это ключевой орган, отвечающий за множество жизненно важных процессов. Оно подвержено различным заболеваниям, поэтому регулярные проверки состояния сердечно-сосудистой системы имеют огромное значение.
Женщины
У женщин дисгормональная диабетическая метаболическая (ДМ) форма развивается в результате нарушения выработки гормона эстрогена. Эта патология чаще всего встречается в период менопаузы, поэтому женщинам настоятельно рекомендуется регулярно проходить профилактические обследования.
Беременные
Среди всех заболеваний миокарда, наиболее распространенной у женщин в положении является миокардиодистрофия. Факторы, способствующие развитию этой патологии, могут включать анемию, токсические воздействия и недостаток витаминов.
Согласно официальным данным, дистрофия миокарда приводит к следующим последствиям:
- позднему токсикозу – в 35% случаев;
- преждевременному отхождению околоплодных вод – 28%;
- слабой родовой активности – 12%;
- летальным исходам – 6%.
При диагностировании миокардиодистрофии у беременных в первую очередь устраняют основную причину заболевания, затем проводят мероприятия по компенсации сердечной функции и устраняют последствия.
Дети
У детей диабет mellitus (ДМ) может развиваться по следующим причинам:
- избыток витаминов;
- рахит;
- недостаточное питание;
- инфекционные заболевания;
- отравление медикаментами.
Важно знать!
У детей ДМ часто возникает как из-за недостатка физической активности, так и из-за чрезмерных нагрузок.
Симптомы ДМ у детей в основном проявляются в виде астении, одышки и приглушенных сердечных тонов.
Симптомы
Заболевание может долго протекать без явных симптомов. Со временем состояние ухудшается, и появляются первые настораживающие признаки. Однако все они являются неспецифическими, что затрудняет диагностику дистрофии миокарда (ДМ).
При дистрофии миокарда могут возникать следующие симптомы:
- повышенное артериальное давление;
- нехватка воздуха;
- чувство тревоги;
- сбои в сердечном ритме;
- отеки нижних конечностей;
- повышенная утомляемость;
- усиленное потоотделение;
- проблемы со сном;
- потеря веса;
- повышенная раздражительность;
- снижение работоспособности;
- одышка в покое;
- боли в левой части тела.
При дистрофии миокарда часто наблюдаются приступы стенокардии, которые могут быть как короткими, так и длительными. Если не предоставить необходимую помощь вовремя, это может привести к летальному исходу.
https://youtube.com/watch?v=zd4EwhSM-6s
Диагностика
Процесс диагностики начинается с визита к терапевту или кардиологу. Пациент делится своими жалобами, после чего врач проводит тщательное обследование. На ранних этапах заболевание может протекать бессимптомно, поэтому пациента направляют на дополнительные исследования для уточнения диагноза.
Методы диагностики:
- Допплерография. Пониженное давление в сердечных отделах и обратный ток крови могут указывать на наличие заболевания.
- МРТ. На начальных стадиях наблюдается неравномерная толщина стенок сердца, а в период декомпенсации – их истончение. Также на патологию указывают расширенные камеры сердца.
- УЗИ и ЭхоКГ. При наличии заболевания стенки желудочков утолщаются, наблюдается расширение полостей и ухудшение их функционирования.
- ЭКГ. На электрокардиограмме у пациентов с заболеванием отмечается уменьшение размеров всех зубцов, уплощение Т-зубца и нарушения ритма.
- Рентгенография. На снимках можно увидеть увеличение левой стороны сердца и застойные явления в легких.
- Фонокардиография. При прослушивании выявляются глухие тоны, галопирующие ритмы и систолические шумы.
- Общий и биохимический анализ крови.
В случаях, когда результаты анализов остаются неясными, может быть проведена биопсия миокарда для более точной диагностики.
Как лечить
Лечение диабета mellitus (ДМ) требует персонализированного подхода и включает в себя комплекс мероприятий, направленных на восстановление нормального состояния пациента. В дополнение к медикаментозной терапии, больным рекомендуется соблюдать диету и следовать рекомендациям по изменению образа жизни.
Ключевые цели терапевтического процесса:
- устранение основной причины заболевания;
- обеспечение адекватного питания сердечной мышцы;
- стабилизация обменных процессов в тканях сердца.
Если у пациента еще не установлен диагноз, он, заметив симптомы ДМ, обычно обращается к терапевту. Врач проводит первичный осмотр и направляет пациента на дополнительные исследования или сразу к кардиологу.
Основные принципы терапии:
- умеренные физические нагрузки;
- отказ от вредных привычек;
- сбалансированное питание;
- исключение негативных воздействий;
- медикаментозная терапия, а при необходимости – хирургическое вмешательство.
https://youtube.com/watch?v=Kyp4qZTOqPo
Медикаменты
Для улучшения состояния пациента и предотвращения серьезных последствий назначаются различные медикаменты:
- Препараты, содержащие калий и кальций. Эти вещества необходимы для восстановления электролитного баланса и нормализации работы проводящих путей. Одним из популярных средств в этой категории является «Аспаркам».
- Препараты на основе магния. Они помогают нормализовать электролитный баланс, способствуют регенерации поврежденных клеток и насыщают их кислородом.
- Лекарственные средства, улучшающие обмен веществ. Они помогают облегчить сердечные боли, выводят продукты обмена и улучшают кровоснабжение пораженных участков, способствуя насыщению клеток кислородом. К примеру, одним из таких препаратов является Милдронат.
- Рибоксин – этот препарат способствует улучшению метаболизма миокарда и повышает сократительную способность сердца.
- Дипиридамол – это антиагрегант, ангиопротектор и иммуномодулятор, который улучшает кровообращение, снимает болевые ощущения и расширяет сосуды.
- Анаприлин – бета-адреноблокатор, который снижает нагрузку на сердце и стабилизирует его ритм.
- Теоникол – антикоагулянт, который улучшает питание и дыхание клеток, способствуя их восстановлению.
Важно!
ДМ может способствовать развитию сахарного диабета, поэтому пациента могут направить к эндокринологу, который назначит гормонозаместительные препараты, содержащие железо (например, Эритропоэтин) и магний (такие как Панангин, Кардиомагнил и другие).
Оперативное вмешательство и процедуры
Пациентам с диабетической миопатией (ДМ) рекомендуются лечебные мероприятия, направленные на устранение гипоксии и ацидоза, улучшение состояния миокарда и снижение выраженности дистрофических изменений в мышечных тканях.
В менее тяжелых случаях больным могут быть назначены:
- кислородные коктейли;
- ингаляции с увлажненным кислородом;
- прогулки на свежем воздухе.
При более серьезных формах ДМ пациентам требуются следующие процедуры:
- санаторное лечение;
- гипербарическая оксигенация;
- внутривенная озонотерапия.
Хирургическое вмешательство для лечения ДМ применяется довольно редко. В большинстве случаев удается обойтись медикаментозной терапией для стабилизации состояния. Операции на сердце проводятся только при выраженной сердечной недостаточности, когда наблюдаются нарушения сердечного ритма, одышка в покое и отеки на ногах.
Народные средства
В народной медицине существует множество рецептов, направленных на лечение сердечно-сосудистых заболеваний, включая диабет. Однако стоит помнить, что эти средства служат лишь дополнением к основному лечению и не могут заменить медикаментозную терапию.
Рецепты народной медицины:
-
Шиповник. Возьмите 2 столовые ложки цветков шиповника и залейте их 500 мл кипятка. Настаивайте в течение одного часа. Принимайте настой по одной столовой ложке перед едой. Это средство способствует нормализации работы сердца, стабилизирует сердечный ритм и восполняет нехватку витамина С.
-
Настойка из меда и свеклы. Смешайте одну чайную ложку перги с 100 г свекольного сока и меда. Уберите в холодильник на 3 часа. Принимайте по 3 столовые ложки трижды в день. Этот настой улучшает кровообращение в сердце и помогает при тахикардии, а также обладает успокаивающим эффектом.
-
Лимонный настой. Измельчите 150 г инжира и 250 г лимона. Добавьте 50 г водки и 100 г жидкого меда. Принимайте по одной чайной ложке три раза в день. Настойка способствует укреплению миокарда.
-
Чеснок. Используйте 10 головок чеснока и выжмите сок из 10 лимонов. Смешайте с 1 литром меда. Перелейте в емкость и оставьте в прохладном месте на неделю. Принимайте по 4 чайные ложки смеси в течение двух месяцев, медленно рассасывая. Это средство положительно влияет на миокард и помогает избавиться от одышки.
-
Фруктовый коктейль. Выжмите сок из одного грейпфрута, четырех апельсинов и двух киви. Возьмите стакан плодов шиповника и залейте их 1 литром кипятка. Когда настой остынет, процедите и смешайте с фруктовым соком. Добавьте натертый корень имбиря и одну чайную ложку меда. Это универсальное средство подходит для различных сердечных заболеваний, укрепляет организм и ускоряет обмен веществ.
-
Травяной настой. Смешайте 2 столовые ложки валерианы, по 1,5 столовые ложки мяты и адониса, а также по 1 столовой ложке можжевельника, пустырника и укропных семян. Залейте смесь кипятком (1 столовая ложка на 1 литр), доведите до кипения и дайте настояться. Через сутки принимайте по 100 г перед едой.
https://youtube.com/watch?v=wdYDHWMIy5c
Питание
Пациентам с миокардиодистрофией настоятельно рекомендуется придерживаться специальной диеты. В их меню должно быть больше полезных и питательных продуктов. Калорийность питания рассчитывается с учетом индивидуального веса пациента.
Основные принципы диеты при данной болезни:
- количество витаминов должно увеличиваться вдвое;
- суточная норма соли сокращается до 3 граммов;
- рацион формируется с целью предотвращения ожирения;
- пищу следует готовить на пару или запекать.
Рекомендуемые продукты:
- нежирные виды мяса и рыбы;
- молочные и кисломолочные изделия;
- блюда из злаков – каши, запеканки, пудинги;
- супы, приготовленные на нежирных бульонах – мясных, рыбных или овощных;
- фрукты и ягоды, особенно полезны бананы, абрикосы, курага и изюм, так как они богаты калием;
- овощи, содержащие коэнзим Q10 – рекомендуется употреблять шпинат, батат, брокколи, сладкий перец, цветную капусту и морковь.
Запрещенные продукты:
- жирные бульоны, а также жирные сорта мяса и рыбы;
- животные жиры;
- копчености, острые и пряные блюда;
- кофе и чай.
https://youtube.com/watch?v=3hMDGqSA-gI
Меры профилактики
Основная цель профилактических мероприятий заключается в предотвращении дистрофии миокарда (ДМ) у пациентов с заболеваниями, способными вызвать данную патологию. Раннее лечение заболеваний-провокаторов и использование препаратов, способствующих улучшению обмена веществ в сердечной мышце, помогает избежать или хотя бы замедлить повреждение миокарда.
Помимо своевременного лечения дистрофии миокарда, пациентам рекомендуется придерживаться следующих профилактических рекомендаций:
- избегать чрезмерного употребления медикаментов и не превышать рекомендованные дозы;
- отказаться от алкоголя и курения;
- ежедневно заниматься физической активностью в соответствии с личными возможностями и состоянием здоровья;
- избегать как перегрева, так и переохлаждения;
- проходить профилактические осмотры каждые полгода;
- включать в рацион достаточное количество белка и витаминов;
- снижать калорийность питания, исключая вредные продукты и фастфуд;
- употреблять не менее 1-1,5 литра воды в день.
Прогнозы и осложнения
Если лечение начинается своевременно, до того как в миокарде произойдут необратимые изменения, удается устранить все симптомы и предотвратить развитие осложнений. В запущенных случаях заболевание становится крайне опасным и может угрожать жизни пациента.
Миокардиострофия, при отсутствии должного или несвоевременного лечения, может привести к следующим последствиям:
- сердечной недостаточности;
- ишемической болезни сердца;
- инфаркту миокарда.
Каждое из этих осложнений дистрофии миокарда способно стать причиной летального исхода. Продолжительность жизни пациента с ДМ зависит от степени тяжести заболевания. Эффективное лечение в сочетании со здоровым образом жизни может значительно ее продлить.
Если миокардиодистрофия проявляется в молодом возрасте, на продолжительность жизни влияют множество факторов. Состояние может значительно ухудшиться из-за частых переохлаждений, неправильного питания и избыточного веса.
Важно!
При наличии у пациента выраженных нарушений гемодинамики могут образовываться тромбы, которые с кровотоком могут попасть в головной мозг, глаза, почки и другие органы.
Миокардиодистрофия довольно распространена, особенно среди пожилых людей. Зная о мерах профилактики этой серьезной патологии, можно избежать серьезных последствий для функционирования миокарда.
Роль образа жизни в развитии дистрофии миокарда
Образ жизни играет ключевую роль в развитии дистрофии миокарда, так как многие факторы, связанные с образом жизни, могут способствовать как возникновению, так и прогрессированию этого заболевания. Основные аспекты, влияющие на здоровье сердечно-сосудистой системы, включают питание, физическую активность, стресс и вредные привычки.
Питание является одним из важнейших факторов, влияющих на состояние миокарда. Неправильное питание, богатое насыщенными жирами, трансжирами, солью и сахаром, может привести к развитию атеросклероза, повышению уровня холестерина и, как следствие, к ухудшению кровоснабжения сердечной мышцы. Диета, богатая овощами, фруктами, цельными злаками, нежирными белками и полезными жирами, может помочь снизить риск развития дистрофии миокарда и улучшить общее состояние сердечно-сосудистой системы.
Физическая активность также играет важную роль в поддержании здоровья сердца. Регулярные физические нагрузки способствуют улучшению кровообращения, укреплению сердечной мышцы и снижению уровня стресса. Умеренные аэробные упражнения, такие как ходьба, плавание или езда на велосипеде, могут значительно снизить риск сердечно-сосудистых заболеваний и, в частности, дистрофии миокарда. Однако важно помнить, что чрезмерные физические нагрузки могут иметь противоположный эффект и привести к перегрузке сердца.
Стресс является еще одним значимым фактором, который может способствовать развитию дистрофии миокарда. Хронический стресс может вызывать повышение уровня кортизола и других гормонов, что, в свою очередь, негативно сказывается на состоянии сердечно-сосудистой системы. Методы управления стрессом, такие как медитация, йога и релаксация, могут помочь снизить его уровень и улучшить общее состояние здоровья.
Вредные привычки, такие как курение и злоупотребление алкоголем, также значительно увеличивают риск развития дистрофии миокарда. Курение приводит к ухудшению кровообращения, повышению артериального давления и увеличению уровня холестерина, что негативно сказывается на состоянии сердца. Употребление алкоголя в больших количествах может вызвать кардиомиопатию и другие сердечно-сосудистые заболевания. Отказ от этих привычек и ведение здорового образа жизни могут существенно снизить риск развития дистрофии миокарда.
Таким образом, образ жизни является важным фактором, который может как способствовать развитию дистрофии миокарда, так и помогать в ее профилактике. Внимание к своему питанию, регулярная физическая активность, управление стрессом и отказ от вредных привычек могут значительно улучшить состояние сердечно-сосудистой системы и снизить риск возникновения данного заболевания.
Современные исследования и перспективы лечения
Современные исследования в области дистрофии миокарда направлены на глубокое понимание патогенеза заболевания, что позволяет разрабатывать более эффективные методы лечения и профилактики. Одним из ключевых направлений является изучение молекулярных механизмов, приводящих к повреждению сердечной мышцы. В последние годы особое внимание уделяется роли митохондрий, которые отвечают за энергетический обмен в клетках. Исследования показывают, что дисфункция митохондрий может быть одной из причин развития дистрофии миокарда, что открывает новые горизонты для терапии.
Кроме того, активно изучаются факторы, способствующие ремоделированию миокарда, такие как воспалительные процессы и окислительный стресс. Установлено, что хроническое воспаление может усугублять состояние сердечной мышцы, поэтому противовоспалительные препараты становятся предметом исследований в контексте лечения дистрофии миокарда.
Научные работы также сосредоточены на генетических аспектах заболевания. Генетические мутации, влияющие на структуру и функцию сердечной мышцы, могут стать мишенью для генной терапии. Исследования в этой области находятся на стадии клинических испытаний, и результаты показывают обнадеживающие перспективы.
Что касается методов лечения, то в последние годы наблюдается рост интереса к клеточной терапии. Использование стволовых клеток для восстановления поврежденной сердечной ткани демонстрирует многообещающие результаты в экспериментальных исследованиях. Клеточная терапия может не только улучшить функцию сердца, но и замедлить прогрессирование заболевания.
Фармакологические подходы также продолжают развиваться. Новые препараты, направленные на улучшение метаболизма миокарда и восстановление его функции, проходят клинические испытания. Например, препараты, улучшающие энергетический обмен в клетках, такие как коэнзим Q10 и карнитин, уже используются в клинической практике и показывают положительные результаты.
Таким образом, современные исследования в области дистрофии миокарда открывают новые горизонты для диагностики и лечения этого заболевания. Сочетание молекулярных, генетических и клеточных подходов может привести к созданию более эффективных и персонализированных методов терапии, что в конечном итоге улучшит качество жизни пациентов и снизит заболеваемость сердечно-сосудистыми заболеваниями.
Психологические аспекты и поддержка пациентов
Дистрофия миокарда, как хроническое заболевание, может оказывать значительное влияние не только на физическое состояние пациента, но и на его психологическое здоровье. Понимание психологических аспектов заболевания и предоставление необходимой поддержки являются важными компонентами комплексного подхода к лечению.
Пациенты с дистрофией миокарда часто сталкиваются с чувством тревоги и депрессии. Эти состояния могут быть вызваны как физическими ограничениями, так и страхом перед будущим. Непредсказуемость течения заболевания и возможные осложнения могут вызывать у пациентов постоянное беспокойство. Важно отметить, что эмоциональное состояние может непосредственно влиять на физическое здоровье, ухудшая общее самочувствие и способствуя прогрессированию болезни.
Поддержка со стороны семьи и близких играет ключевую роль в процессе адаптации пациента к заболеванию. Эмоциональная поддержка, понимание и участие родных могут значительно улучшить качество жизни пациента. Важно, чтобы семья была информирована о заболевании и его последствиях, что поможет им лучше понять, с чем сталкивается их близкий человек.
Психологическая помощь, включая консультации с психотерапевтом или психологом, может быть полезной для пациентов. Специалисты могут помочь справиться с негативными эмоциями, научить методам релаксации и стресс-менеджмента, а также предложить стратегии для улучшения качества жизни. Группы поддержки, где пациенты могут делиться своим опытом и получать советы от людей, столкнувшихся с аналогичными проблемами, также могут быть полезными.
Кроме того, важно учитывать, что физическая активность и занятия спортом, адаптированные к состоянию пациента, могут способствовать улучшению не только физического, но и психологического состояния. Участие в реабилитационных программах, направленных на восстановление физической активности, может помочь пациентам чувствовать себя более уверенно и повысить их самооценку.
В заключение, психологические аспекты дистрофии миокарда не следует недооценивать. Комплексный подход к лечению, включающий как медицинские, так и психологические методы, может значительно улучшить качество жизни пациентов и помочь им справиться с вызовами, которые ставит перед ними это заболевание.