Стенокардия напряжения — форма ишемической болезни сердца (ИБС), требующая внимательной диагностики. В статье рассмотрим код по МКБ 10 для стенокардии напряжения, основные симптомы, причины и факторы риска. Также обсудим методы диагностики и современные подходы к лечению, что поможет читателям лучше понять свое здоровье и принять меры для его сохранения. Эта информация будет полезна пациентам и медицинским специалистам, стремящимся глубже понять данную патологию.
Описание
Стенокардия делится на две основные формы: стенокардию напряжения и стенокардию покоя (или спонтанную). Первая форма возникает только при наличии определённых внешних факторов. Вторая же не зависит от каких-либо условий или действий пациента. В этом случае боль появляется сама по себе из-за патологических изменений в коронарных сосудах сердца. В сложных случаях стенокардия покоя может протекать без выраженных симптомов. Стенокардию напряжения принято считать начальной и более лёгкой стадией заболевания, которая может перейти в более тяжёлую форму.
Важно знать!
Длительный приступ стенокардии, который не удаётся остановить, может привести к инфаркту миокарда. В такой ситуации необходимо немедленно вызвать скорую помощь для экстренной госпитализации.
При данной патологии боли имеют характерный характер. Они возникают внезапно в определённых ситуациях: при психическом или эмоциональном стрессе, физической нагрузке, подъёме тяжестей, воздействии низких температур или после еды. Боль начинается за грудиной и чаще всего иррадиирует в левую верхнюю часть тела. Устранить эти факторы или принять препарат «Нитроглицерин» позволяет быстро избавиться от боли. Обычно это занимает 2-3 минуты при лёгком течении и 10-20 минут при более тяжёлых формах.
Причины и лечение ишемии сердечной мышцы. Ишемия сердца представляет собой серьёзное заболевание, сопровождающееся нарушением кровообращения в миокарде. В результате…

Врачи подчеркивают важность ранней диагностики ишемической болезни сердца, особенно стенокардии напряжения. Основными методами диагностики являются электрокардиография, стресс-тесты и коронарная ангиография. Эти исследования помогают определить степень поражения коронарных артерий и оценить риск сердечно-сосудистых осложнений.
Что касается лечения, специалисты рекомендуют комбинированный подход, включающий медикаментозную терапию и изменения в образе жизни. Препараты, такие как бета-блокаторы и нитраты, помогают снизить частоту и интенсивность приступов. В некоторых случаях может потребоваться инвазивное вмешательство, например, коронарное шунтирование или стентирование. Врачи акцентируют внимание на необходимости индивидуального подхода к каждому пациенту, учитывая его общее состояние и сопутствующие заболевания.
Классификация по МКБ 10
ИБС включает в себя стенокардию напряжения, что делает её частью классификации данной патологии. Код по МКБ 10 (I20 – I25) охватывает шесть диагнозов, которые уточняют ишемический синдром. Специалисты Всемирной Организации Здравоохранения (ВОЗ) предложили следующую классификацию для стенокардии напряжения.
| Название | Описание |
| Впервые возникшая (ВВС) | Единичный эпизод стенокардии, который не повторялся в течение месяца |
| Стабильная | Проявляется периодически при определённых условиях. Имеет четыре функциональных класса (ФК): ФК I – приступы возникают только при значительных физических нагрузках. ФК II – приступы могут быть вызваны умеренной активностью (например, подъём в гору или по лестнице, быстрая ходьба), а также внешними факторами (холод, переедание, стресс). ФК III – физическая активность ограничена; боль может возникнуть при ходьбе по ровной поверхности на расстояние до 200 метров или при медленном подъёме на 10 ступеней. ФК IV – любые действия сопровождаются приступами, что указывает на переход болезни в форму стенокардии покоя |
| Прогрессирующая | Приступы становятся более частыми, увеличивается количество факторов, способствующих их возникновению, а эффективность медикаментозного лечения снижается |
В классификации стенокардии покоя также выделяются впервые возникшая и прогрессирующая формы. Это связано с тем, что на этих стадиях заболевание может перейти в нестабильную (покоя) форму или остаться в стабильной стенокардии (напряжения).

| Категория | Метод/Подход | Описание/Цель |
|---|---|---|
| Диагностика | Сбор анамнеза и физикальный осмотр | Выявление факторов риска (курение, гипертония, диабет), характер боли в груди (локализация, иррадиация, провоцирующие факторы, купирование), сопутствующие заболевания. Оценка общего состояния пациента. |
| Электрокардиография (ЭКГ) в покое | Выявление признаков ишемии миокарда (депрессия/элевация сегмента ST, инверсия зубца T), аритмий, рубцовых изменений после инфаркта. | |
| Нагрузочные тесты (ЭКГ с нагрузкой, стресс-эхокардиография, сцинтиграфия миокарда) | Оценка реакции сердечно-сосудистой системы на физическую нагрузку, выявление ишемии, индуцированной нагрузкой, определение толерантности к нагрузке. | |
| Эхокардиография (ЭхоКГ) | Оценка структуры и функции сердца (размеры камер, сократимость миокарда, клапанный аппарат), выявление зон гипокинезии/акинезии. | |
| Коронарография (инвазивная) | «Золотой стандарт» для визуализации коронарных артерий, определения локализации и степени стенозов. Позволяет планировать реваскуляризацию. | |
| Компьютерная томография (КТ) коронарных артерий с контрастированием (неинвазивная) | Альтернатива коронарографии для оценки состояния коронарных артерий, особенно при низкой/средней вероятности ИБС. | |
| Лабораторные исследования | Определение уровня холестерина (ОХС, ЛПНП, ЛПВП), триглицеридов, глюкозы, гликированного гемоглобина, высокочувствительного С-реактивного белка (вЧ-СРБ). | |
| Лечение (Медикаментозное) | Антиагреганты (аспирин, клопидогрел) | Предотвращение образования тромбов в коронарных артериях, снижение риска инфаркта миокарда и инсульта. |
| Бета-адреноблокаторы | Снижение частоты сердечных сокращений, артериального давления, сократимости миокарда, уменьшение потребности миокарда в кислороде, купирование приступов стенокардии. | |
| Нитраты (короткого и пролонгированного действия) | Расширение коронарных артерий и периферических сосудов, уменьшение преднагрузки и постнагрузки, купирование приступов стенокардии. | |
| Статины | Снижение уровня холестерина ЛПНП, стабилизация атеросклеротических бляшек, замедление прогрессирования атеросклероза. | |
| Ингибиторы АПФ / Блокаторы рецепторов ангиотензина II (БРА) | Снижение артериального давления, улучшение функции эндотелия, кардиопротективное действие. | |
| Блокаторы кальциевых каналов | Расширение коронарных артерий, снижение артериального давления, уменьшение частоты сердечных сокращений (некоторые). | |
| Лечение (Инвазивное/Хирургическое) | Чрескожное коронарное вмешательство (ЧКВ) / Стентирование | Восстановление проходимости суженных или закупоренных коронарных артерий путем установки стента. |
| Аортокоронарное шунтирование (АКШ) | Создание обходных путей для кровотока в обход суженных или закупоренных участков коронарных артерий с использованием шунтов (вен или артерий). | |
| Профилактика и реабилитация | Модификация образа жизни | Отказ от курения, регулярные физические нагрузки, сбалансированное питание (с низким содержанием насыщенных жиров и холестерина), контроль массы тела. |
| Контроль факторов риска | Регулярный контроль артериального давления, уровня глюкозы в крови, липидного профиля. | |
| Кардиореабилитация | Комплексная программа, включающая физические тренировки, обучение пациента, психологическую поддержку, направленная на улучшение качества жизни и предотвращение повторных сердечно-сосудистых событий. |
Симптомы
Симптоматика данного заболевания схожа с проявлениями ишемической болезни сердца. Основное отличие заключается в том, что приступы сопровождаются болевыми ощущениями. Локализация боли начинается за грудиной и может иррадиировать в левое плечо, руку, шею, межлопаточную область и нижнюю челюсть. В редких случаях боль может распространяться в менее специфичные зоны, такие как правая сторона тела, нижняя часть и область эпигастрия.
Причины, симптомы и лечение ишемической болезни сердца. Основным условием нормального функционирования организма является стабильная работа сердечно-сосудистой системы. Патологии…
Приступ стенокардии, возникающий при физической нагрузке, проявляется следующими симптомами:
- боли за грудиной, которые отдают в левую часть тела;
- учащенное сердцебиение и нарушения ритма сердца;
- расширение зрачков (мидриаз);
- затрудненное дыхание;
- обильное потоотделение;
- головокружение и общая слабость;
- повышение артериального давления.
В зависимости от стадии заболевания интенсивность ощущений варьируется от легкого дискомфорта до почти невыносимых болей. Пациенты описывают эти ощущения как сдавленность, жжение или тяжесть.

Причины возникновения
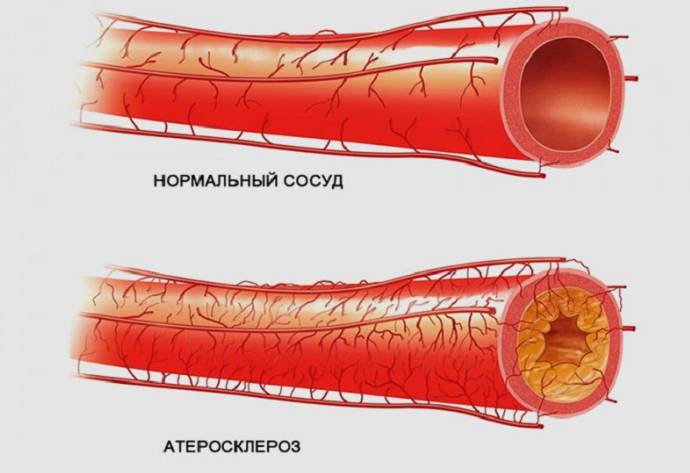
Атеросклероз является главной причиной различных форм ишемической болезни сердца, включая стенокардию напряжения. Повышенный уровень холестерина в крови оказывает негативное воздействие на сосуды, постепенно накапливаясь и приводя к их закупорке. Коронарные артерии сердца также подвержены этому риску. В результате происходят необратимые изменения: сужение просветов, утрата эластичности и деформация сосудов. Склеротические бляшки, образующиеся в коронарных артериях, препятствуют нормальному кровотоку к сердцу, что нарушает поступление кислорода и питательных веществ к миокарду – основной сердечной мышце.
Обратите внимание!
Сердечные сбои часто возникают из-за кислородного голодания. Этот разрушительный процесс сопровождается давящими и жгучими болями в области сердца.
Существуют и другие факторы, которые могут усиливать или вызывать клинические проявления. К кардиальным причинам относятся кардиомиопатия, тахикардия и стеноз. Некардиальные факторы также могут спровоцировать стенокардию напряжения. К ним относятся гипотиреоз, гипертония, истинная полицитемия, анемия, астма, апноэ, курение, переедание, избыточный вес, длительное применение мощных сердечных стимуляторов и инфекции.
Диагностика
Клинические проявления стенокардии напряжения имеют много общего с различными заболеваниями, не ограничиваясь только сердечно-сосудистой системой. Симптоматика может быть связана с миалгией, невралгией, патологиями желудка, воспалительными процессами в рёберных хрящах или грыжей диафрагмы. Сбор анамнеза на основе жалоб пациента является важным этапом диагностики. Однако врач не может установить диагноз исключительно на основании описания болей, даже если они имеют характерные для стенокардии особенности.
Полный процесс диагностики включает в себя следующие этапы:
- Сбор анамнеза, осмотр пациента, измерение артериального давления и прослушивание с помощью стетоскопа.
- Проведение клинических и биохимических анализов крови, а также анализов на уровень глюкозы и гормоны щитовидной железы.
- Электрокардиограмма (ЭКГ) в состоянии покоя и под нагрузкой.
- Суточный мониторинг сердечной активности с использованием холтера.
- Ультразвуковое исследование сердца (эхокардиография) в состоянии покоя.
- Стресс-эхокардиография.
- Сцинтиграфия с физической или медикаментозной нагрузкой.
- Коронарография (рентгенографическое исследование с контрастом, вводимым непосредственно в коронарные артерии с помощью ангиокатетера).
На основе собранных данных кардиолог устанавливает диагноз. Все проведённые исследования также предоставляют информацию о сопутствующих заболеваниях. Коронарография применяется в сложных случаях, когда требуется хирургическое вмешательство на сердце или когда другие методы не позволяют точно определить диагноз.
Признаки стенокардии, причины её возникновения и методы лечения. При ухудшении кровоснабжения сердечной мышцы (миокарда) возникает боль в грудной клетке. Этот синдром называется…
Лечение
Методы лечения направлены на устранение симптомов, достижение длительной ремиссии и предотвращение инфаркта миокарда. Для успешного восстановления крайне важен ответственный подход пациента к своему здоровью, самоконтроль и полное понимание особенностей своего заболевания. Лечащий кардиолог должен детально объяснить пациенту, как действовать в случае приступов.
Здоровый образ жизни имеет первостепенное значение. Он включает в себя контроль веса, исключение вредных продуктов, отказ от курения и алкоголя. Также важно поддерживать адекватный уровень физической активности, соответствующий состоянию здоровья. Диета при ишемии должна состоять из овощей, включая крестоцветные, фруктов, свежей зелени и рыбы, особенно богатой Омега-3. Следует избегать насыщенных жиров (животного происхождения), продуктов, способствующих ожирению, а также ограничить потребление соли, кофе и сахара.
Медикаментозное лечение включает в себя прием следующих препаратов:
- статины, которые помогают снизить уровень холестерина в крови;
- антиагреганты, такие как аспирин, для разжижения крови;
- бета-адреноблокаторы, которые снижают артериальное давление и частоту сердечных сокращений, позволяя крови лучше снабжать кислородом поврежденные участки миокарда;
- антагонисты кальция (блокаторы кальциевых каналов), которые расширяют коронарные артерии;
- нитраты (нитроглицерин, мононитрат изосорбида, динитрат изосорбида), обладающие сосудорасширяющим и противоишемическим действием, а также расслабляющие сердечные мышцы.
Обратите внимание!
Нитраты делятся на три формы действия: короткое, умеренно длительное и длительное. Кардиолог назначает подходящую форму в зависимости от состояния пациента, частоты и тяжести приступов.
Если состояние ухудшается или препараты не дают ожидаемого эффекта, стенокардия напряжения может перейти в стенокардию покоя. В таком случае может потребоваться хирургическое вмешательство. При ишемии могут проводиться следующие операции на сердце: аортокоронарное шунтирование, стентирование и ангиопластика. Стенокардия напряжения, особенно в I-III функциональных классах, как правило, не требует таких вмешательств.

Факторы риска
В группу людей, подверженных риску развития стенокардии, входят те, у кого наблюдаются определённые предрасполагающие факторы. Эти факторы во многом совпадают с теми, что связаны с атеросклерозом, который является основной причиной стенокардии. На основе проведённых исследований и наблюдений был составлен список факторов риска:
- Биологические (возраст, пол, наследственность). Мужчины чаще сталкиваются со стенокардией, а пожилые люди находятся в более уязвимом положении. Однако в последние годы заболевание всё чаще выявляется и у молодых людей.
- Физиологические и биохимические (нарушения обмена липидов, высокое артериальное давление, избыточный вес, диабет).
- Поведенческие (рацион питания, наличие вредных привычек, стрессовые ситуации, недостаток физической активности или, наоборот, чрезмерные нагрузки, которые организм не способен перенести).
Вероятность заболевания увеличивается при наличии нескольких факторов одновременно. Также важно учитывать, как долго и с какой интенсивностью они воздействуют на человека.
Ишемическая болезнь сердца развивается постепенно, и её можно предотвратить на ранних стадиях, заметив первые признаки. Повышенный уровень холестерина – это первый сигнал, который должен побудить вас пересмотреть свой образ жизни, привычки в питании и уровень физической активности. Снизить холестерин до нормальных значений не так сложно, и это гораздо легче, чем справляться с последствиями.
Профилактика
Ишемическая болезнь сердца (ИБС) и стенокардия напряжения являются важным аспектом в управлении здоровьем пациентов, особенно тех, кто уже имеет предрасположенность к сердечно-сосудистым заболеваниям. Основные цели профилактики заключаются в снижении риска развития сердечно-сосудистых осложнений, улучшении качества жизни и увеличении продолжительности жизни.
Первым шагом в профилактике является изменение образа жизни. Это включает в себя:
- Сбалансированное питание: Рекомендуется придерживаться диеты, богатой фруктами, овощами, цельнозерновыми продуктами, нежирными белками и полезными жирами. Ограничение потребления насыщенных жиров, трансжиров, соли и сахара также играет важную роль.
- Физическая активность: Регулярные физические нагрузки способствуют улучшению сердечно-сосудистой функции, снижению уровня холестерина и артериального давления. Рекомендуется заниматься аэробными упражнениями не менее 150 минут в неделю.
- Контроль массы тела: Избыточный вес и ожирение являются факторами риска для развития ИБС. Поддержание здорового веса через правильное питание и физическую активность помогает снизить нагрузку на сердце.
Вторым важным аспектом является контроль факторов риска. Это включает в себя:
- Мониторинг артериального давления: Регулярная проверка и поддержание нормального уровня артериального давления помогают предотвратить развитие осложнений.
- Контроль уровня холестерина: Важно следить за уровнями липидов в крови и при необходимости принимать медикаменты для их коррекции.
- Отказ от курения: Курение является одним из основных факторов риска для развития ИБС. Отказ от курения значительно снижает риск сердечно-сосудистых заболеваний.
- Управление стрессом: Хронический стресс может негативно влиять на здоровье сердца. Методы релаксации, такие как медитация, йога и дыхательные упражнения, могут помочь в управлении стрессом.
Третий аспект профилактики включает в себя регулярные медицинские осмотры. Пациенты с высоким риском должны проходить регулярные обследования, включая:
- ЭКГ и стресс-тесты: Эти тесты помогают выявить наличие ишемии и оценить функциональное состояние сердца.
- Лабораторные исследования: Анализы крови на уровень холестерина, глюкозы и других маркеров здоровья сердца.
- Консультации с кардиологом: Регулярные визиты к специалисту помогут контролировать состояние и при необходимости корректировать лечение.
Таким образом, профилактика ИБС и стенокардии напряжения требует комплексного подхода, включающего изменения в образе жизни, контроль факторов риска и регулярные медицинские осмотры. Следуя этим рекомендациям, пациенты могут значительно снизить риск развития сердечно-сосудистых заболеваний и улучшить качество своей жизни.
Прогноз и осложнения
Прогноз при стенокардии напряжения зависит от множества факторов, включая степень коронарного поражения, наличие сопутствующих заболеваний, а также соблюдение рекомендаций по лечению и изменению образа жизни. Важно отметить, что стенокардия напряжения является признаком ишемической болезни сердца (ИБС) и может указывать на высокий риск развития более серьезных сердечно-сосудистых заболеваний, таких как инфаркт миокарда.
Осложнения, связанные со стенокардией напряжения, могут быть как острыми, так и хроническими. К острым осложнениям относится острый коронарный синдром, который может привести к инфаркту миокарда. Это состояние требует немедленной медицинской помощи и может потребовать госпитализации для проведения экстренных вмешательств, таких как ангиопластика или коронарное шунтирование.
Хронические осложнения могут включать прогрессирование ишемической болезни сердца, развитие сердечной недостаточности и аритмий. У пациентов с длительной стенокардией может наблюдаться ухудшение качества жизни, ограничение физической активности и эмоциональные расстройства, такие как тревога и депрессия.
Для улучшения прогноза и снижения риска осложнений важно проводить регулярный мониторинг состояния пациента, включая оценку функционального класса стенокардии и проведение стресс-тестов. Лечение должно быть комплексным и включать как медикаментозную терапию, так и изменения в образе жизни, такие как отказ от курения, контроль артериального давления и уровня холестерина, а также регулярные физические нагрузки.
В заключение, прогноз при стенокардии напряжения может быть благоприятным при своевременной диагностике и адекватном лечении. Однако игнорирование симптомов и отсутствие должного контроля могут привести к серьезным осложнениям, что подчеркивает важность активного участия пациента в своем лечении и регулярного взаимодействия с медицинскими специалистами.
Рекомендации по образу жизни
Изменение образа жизни является одним из ключевых аспектов в управлении стенокардией напряжения и профилактике прогрессирования ишемической болезни сердца (ИБС). Правильные привычки могут существенно улучшить качество жизни пациента и снизить риск сердечно-сосудистых осложнений.
1. Диета: Сбалансированное питание играет важную роль в контроле факторов риска, таких как высокое кровяное давление, уровень холестерина и избыточный вес. Рекомендуется следовать диете, богатой фруктами, овощами, цельнозерновыми продуктами, нежирными белками и полезными жирами (например, оливковым маслом). Ограничение потребления насыщенных жиров, трансжиров, соли и сахара также является важным шагом. Следует избегать переработанных продуктов и фастфуда, которые могут способствовать развитию атеросклероза.
2. Физическая активность: Регулярные физические нагрузки помогают укрепить сердечно-сосудистую систему, улучшить кровообращение и снизить уровень стресса. Рекомендуется заниматься аэробными упражнениями, такими как ходьба, плавание или велоспорт, не менее 150 минут в неделю. Важно начинать с умеренной активности и постепенно увеличивать нагрузку, учитывая индивидуальные возможности и рекомендации врача.
3. Контроль веса: Избыточный вес и ожирение являются значительными факторами риска для развития ИБС. Поддержание здорового веса через сбалансированное питание и физическую активность может помочь снизить нагрузку на сердце и улучшить общее состояние здоровья. Рекомендуется регулярно контролировать индекс массы тела (ИМТ) и стремиться к его нормализации.
4. Отказ от курения: Курение является одним из основных факторов риска для развития ИБС и стенокардии. Отказ от курения может значительно снизить риск сердечно-сосудистых заболеваний и улучшить общее состояние здоровья. Для тех, кто испытывает трудности с отказом от курения, существуют различные программы и препараты, которые могут помочь в этом процессе.
5. Управление стрессом: Хронический стресс может негативно влиять на здоровье сердца. Рекомендуется применять методы релаксации, такие как медитация, йога или дыхательные упражнения, чтобы снизить уровень стресса. Также полезно уделять время хобби и занятиям, которые приносят удовольствие и помогают отвлечься от повседневных забот.
6. Регулярные медицинские осмотры: Важно проходить регулярные медицинские осмотры и следить за состоянием сердечно-сосудистой системы. Это включает в себя контроль артериального давления, уровня холестерина и сахара в крови. Раннее выявление и коррекция факторов риска могут значительно улучшить прогноз и качество жизни пациента.
Следуя этим рекомендациям, пациенты с ИБС и стенокардией напряжения могут значительно улучшить свое состояние, снизить риск осложнений и повысить качество жизни. Важно помнить, что изменения в образе жизни должны быть согласованы с лечащим врачом, который сможет дать индивидуальные рекомендации и учесть все особенности здоровья пациента.