Холестерин — важное вещество, необходимое для синтеза гормонов, витаминов и клеточных мембран. Уровень холестерина в крови зависит от возраста, пола и наличия заболеваний, поэтому его мониторинг важен для здоровья. В статье рассмотрим нормы содержания холестерина у мужчин и женщин по возрасту, его биологическое значение и функции, что поможет читателям поддерживать оптимальный уровень и предотвращать сердечно-сосудистые заболевания.
Биологические свойства
Холестерин (ХЛ) представляет собой липидное соединение, в структуре которого имеется гидроксильная группа, что позволяет классифицировать его как жирный спирт. В соответствии с химической номенклатурой, правильное название этого вещества — «холестерол». Молекула холестерина, как и все жиры, обладает свойством гидрофобности, то есть не растворяется в воде.
Процесс обмена холестерина в организме крайне сложен. В теле взрослого человека содержится примерно 140 г этого органического соединения, которое формирует холестериновый запас в печени, коре надпочечников и половых железах. Лишь одна треть холестерина поступает с пищей, в то время как остальная часть синтезируется из предшествующих соединений. В крови циркулирует всего 7–10% от общего количества. Каждый день через кишечник выводится около 0,5 г холестерина, а дополнительно 0,1 г выделяется с кожным салом.

Врачи подчеркивают важность контроля уровня холестерина в крови, так как он играет ключевую роль в функционировании организма. Холестерин необходим для синтеза гормонов, витамина D и желчных кислот, которые способствуют перевариванию жиров. Однако его избыток может привести к образованию атеросклеротических бляшек, что увеличивает риск сердечно-сосудистых заболеваний. Нормы холестерина варьируются в зависимости от возраста и пола, и регулярные анализы помогают выявить отклонения на ранних стадиях. Специалисты рекомендуют следить за уровнем как общего, так и липопротеидов низкой и высокой плотности, чтобы поддерживать здоровье сердечно-сосудистой системы. Правильное питание и физическая активность играют важную роль в поддержании нормального уровня холестерина.
Транспорт холестерина
Холестерин проходит через множество преобразований, что позволяет организму использовать его как строительный материал и источник энергии. Сначала эфиры, поступающие с пищей, всасываются в тонком кишечнике. В этом процессе молекулы расщепляются под воздействием ферментов на более мелкие компоненты, затем они вновь синтезируются и транспортируются в клетки.
Поскольку холестерин обладает гидрофобными свойствами и не растворяется в воде и крови, для его переноса необходимы специальные белки, называемые апопротеинами. Комплексы, состоящие из жиров и апопротеинов, именуются липопротеинами и делятся на несколько групп в зависимости от их происхождения.
Экзогенный холестерин, поступающий с пищей, после всасывания в кишечнике формирует хиломикроны. Эти липопротеины имеют наибольший размер и не могут сразу попасть в кровеносное русло, поэтому сначала попадают в лимфатическую систему, а затем через главный грудной проток поступают в кровь и транспортируются в печень, не способствуя образованию атеросклеротических бляшек.
Эндогенный холестерин, который синтезируется в организме, перемещается по сосудам с помощью липопротеинов меньшего размера и с различным соотношением белков и липидов. Липопротеины бывают:
- Липопротеины очень низкой плотности (ЛПОНП) – синтезируются в печени и служат биохимическими предшественниками липопротеинов низкой плотности (ЛПНП). Содержат около 2% белка и много жиров.
- Липопротеины промежуточной плотности (ЛППП) – образуются из ЛПОНП. В процессе химических реакций они теряют апопротеин ЛПВП и превращаются в ЛПНП.
- Липопротеины низкой плотности (ЛПНП) – основной переносчик холестерина в организме. При повышении их уровня на стенках сосудов образуются атеросклеротические бляшки, что может привести к образованию тромбов.
- Липопротеины высокой плотности (ЛПВП) – синтезируются в печени и отвечают за выведение излишков холестерина из сосудов и других органов. В их структуре содержится более 50% белка.
В клинической практике наибольшее значение имеют две фракции – ЛПНП и ЛПВП. Именно уровень этих транспортных молекул в крови определяет риск развития атеросклероза. При увеличении количества частиц низкой плотности и снижении молекул высокой плотности холестерин накапливается в эндотелии сосудов.
ЛПОНП и ЛППП, помимо холестерина, переносят значительное количество триглицеридов – особого класса жиров, который также является фактором атерогенеза.

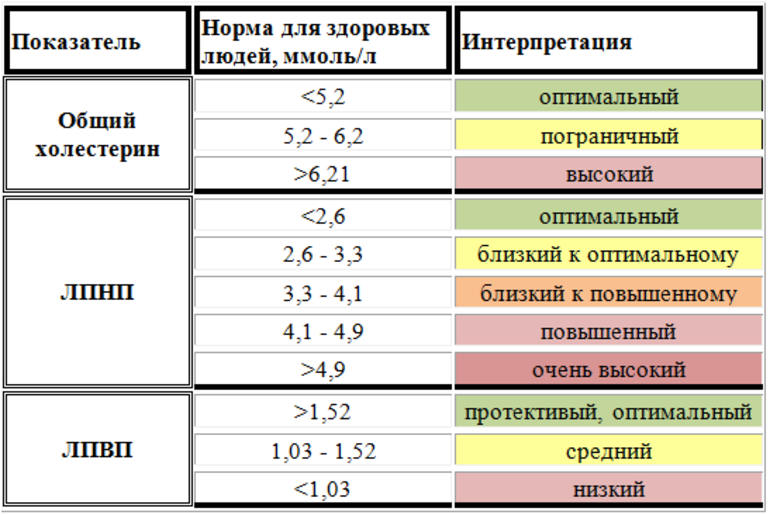
| Показатель холестерина | Норма (ммоль/л) | Значение и функции в организме |
|---|---|---|
| Общий холестерин | < 5.2 | Важный компонент клеточных мембран, предшественник стероидных гормонов, желчных кислот и витамина D. |
| ЛПНП (плохой холестерин) | < 3.4 | Транспортирует холестерин из печени к клеткам. Высокий уровень способствует образованию атеросклеротических бляшек. |
| ЛПВП (хороший холестерин) | > 1.0 (мужчины), > 1.2 (женщины) | Транспортирует избыточный холестерин из клеток обратно в печень для выведения. Защищает от атеросклероза. |
| Триглицериды | < 1.7 | Основной источник энергии для организма. Высокий уровень связан с риском сердечно-сосудистых заболеваний. |
| Соотношение Общий/ЛПВП | < 4.0 | Индикатор риска развития атеросклероза. Чем ниже значение, тем лучше. |
Функции в организме
Холестерин (ХЛ) играет важнейшую роль в биологии, так как он регулирует жизнедеятельность клеток и обмен веществ. Основные функции, для которых организм использует холестерин:
| Функции | Комментарий |
| Строительный компонент для клеточных мембран и миелиновых оболочек нейронов | Липидные молекулы присутствуют во всех тканях, однако наибольшее количество холестерина расходуется на мембраны следующих типов клеток: * эритроциты – 25%; * клетки печени – 17%; * белое вещество мозга – 15%; * серое вещество мозга – 5 – 7% |
| Поддержка пищеварительной функции через синтез желчных кислот из холестерина, которые эмульгируют жиры | Для производства желчных кислот в печени требуется 0,5 – 0,7 г холестерина в сутки |
| Регуляция водно-солевого баланса и половой функции посредством синтеза стероидных гормонов: кортизола и альдостерона надпочечниками, эстрогена, прогестерона и тестостерона половыми железами | Примерно 40 мг в сутки |
| Синтез витамина D3 и усвоение других жирорастворимых витаминов (А, Е, К) | Около 10 мг в сутки |
При нормальном уровне холестерина в крови его негативное влияние минимально. Однако, если его количество увеличивается или меняется соотношение некоторых транспортных молекул, это может привести к серьезным заболеваниям.
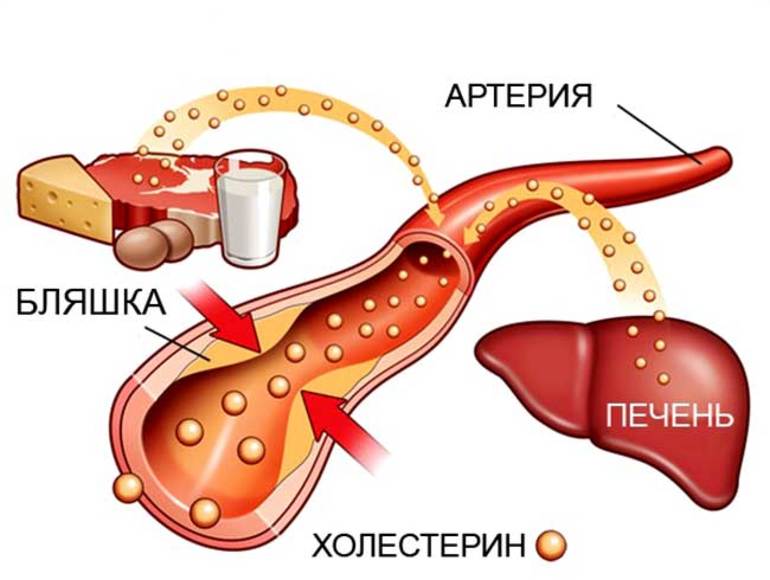
Накопление холестерина в стенках сосудов является ключевым патогенетическим механизмом атеросклероза, что в дальнейшем может привести к сужению сосудистого просвета и опасным осложнениям, таким как тромбоз, инфаркт и инсульт. Также нарушение обмена холестерина играет значительную роль в развитии желчнокаменной болезни.
Критическое снижение уровня холестерина может привести к уменьшению энергетического обмена в организме, нарушению клеточного метаболизма (так как он обеспечивает селективное проникновение веществ через мембрану), сбоям в передаче нервных импульсов, снижению репродуктивной функции и повышенной восприимчивости к инфекционным и онкологическим заболеваниям из-за ослабления иммунной системы и других проблем.

Исследование количества в крови
Из-за множества функций, выполняемых липидами, и возможных нарушений в организме, важно знать нормы лабораторных анализов липидов. Исследование липидного профиля крови включает в себя следующие показатели:
- общий холестерин (Chol) – общая сумма холестерина липопротеинов;
- уровень липопротеинов высокой (HDL) и низкой (LDL) плотности отдельно;
- триглицериды (TG);
- коэффициент атерогенности (IA).
Полученные данные о холестерине, его переносчиках и триглицеридах сопоставляют с общепринятыми нормами. Липиды и липопротеины измеряются в миллимолях на литр (ммоль/л). В других странах могут использоваться другие единицы измерения — миллиграммы на децилитр (мг/дл). Для перевода значений в другую систему измерения применяется формула: 1 ммоль/л = 38,665 мг/дл.
Коэффициент атерогенности вычисляется по следующей формуле: (общий холестерин – ЛПВП)/ЛПВП.
Чем выше полученные значения, тем больше риск формирования липидных бляшек:
- 2-3 – нормальный уровень;
- 3-4 – умеренная вероятность;
- более 4 – высокий риск;
- более 7 – критический уровень холестерина, выраженный атеросклероз, требуется срочное снижение до нормальных значений с помощью медикаментов и немедикаментозных методов.
Уровень холестерина в крови зависит как от внешних факторов, так и от внутренних нарушений. Нормальные значения определяются с учетом возраста, пола и наличия сопутствующих заболеваний.
https://youtube.com/watch?v=zZJqfMI71bM
Показания для исследования и подготовка
Скрининг на уровень липидов рекомендуется проводить мужчинам с 40 лет, а женщинам — с 50 лет или после наступления менопаузы. Однако, независимо от возраста, анализ следует делать тем, кто попадает в группу риска и имеет следующие состояния:
- сахарный диабет 2 типа;
- диагностированные сердечно-сосудистые заболевания;
- артериальная гипертензия;
- избыточный вес (индекс массы тела 30 кг/м2 и выше), окружность талии более 94 см у мужчин и более 80 см у женщин;
- наличие в семье случаев раннего развития сердечно-сосудистых заболеваний;
- хронические заболевания почек;
- семейная история дислипидемий;
- курение.
Исследование рекомендуется проводить утром натощак (через 8–12 часов после последнего приема пищи). Перед забором крови желательно избегать физических и эмоциональных нагрузок, а также курения. Специальная подготовка не требуется. Следует помнить, что некоторые лекарства могут повлиять на уровень липидов в крови (например, оральные контрацептивы, диуретики, препараты для снижения давления и другие), поэтому важно проконсультироваться с врачом перед проведением анализа.

Какие значения рекомендованы AHA
Американская ассоциация кардиологов (AHA) считает уровень холестерина в крови, а также показатели ЛПНП и ЛПВП важными предикторами сердечно-сосудистых заболеваний. Оценить риск неблагоприятных исходов может только врач, применяя специальные шкалы. Для здоровых взрослых и тех, кто имеет факторы риска сердечно-сосудистых заболеваний или уже установленный диагноз, допустимые уровни липидов различаются.
Рекомендации АНА по нормам липидограммы для здоровых людей:
Для пациентов с сердечно-сосудистыми заболеваниями и высоким или очень высоким риском неблагоприятных исходов в течение следующего десятилетия нормы холестерина и атерогенных фракций липопротеинов должны быть значительно ниже, а защитных – выше.
| Показатель | Пациенты с высоким риском, ммоль/л | Пациенты с очень высоким риском, ммоль/л | |
| Общий холестерин, норма | <4,5 | <4 | |
| ЛПНП | <2,5 | <1,8 | |
| ЛПВП | * муж >1 * жен >1,2 | * муж >1 * жен >1,2 | |
| Триглицериды | <1,7 | <1,7 |
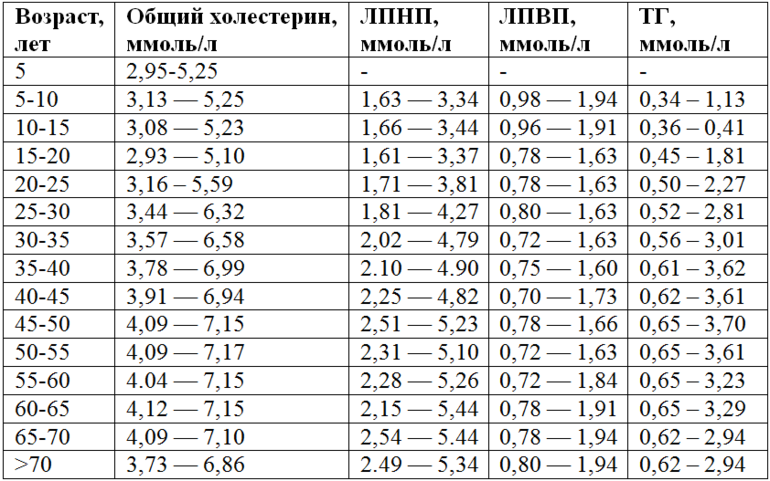
Норма холестерина в крови
Таблицы, основанные на возрастных категориях, часто используются для сопоставления уровней холестерина в крови у мужчин и женщин, поскольку показатели липидного профиля зависят от пола и возраста. Для женщин референтные значения холестерина представлены следующим образом.
Уровень холестерина у женщин поддерживается действием половых гормонов, которые играют роль защитников сосудов и помогают предотвратить развитие атеросклероза. В период менопаузы наблюдается увеличение уровня липидов, что связано с повышенным риском сердечно-сосудистых заболеваний в этот период.
У мужчин оптимальные значения холестерина несколько выше, за исключением защитных липопротеинов высокой плотности (ЛПВП).
Следует отметить, что эти таблицы актуальны только для людей, не имеющих сердечно-сосудистых заболеваний.
Причины повышения
Если полученные результаты не соответствуют нормальным значениям, следует обратиться к терапевту. Интерпретацией анализа должен заниматься только квалифицированный специалист, так как при различных заболеваниях уровень холестерина и соотношение его фракций могут варьироваться. К факторам, способствующим гиперхолестеринемии (повышенному уровню холестерина в крови), относятся:
- неправильное питание;
- диабет;
- заболевания почек;
- болезни печени;
- нарушения в работе щитовидной железы;
- злоупотребление алкоголем;
- наследственные нарушения обмена веществ и другие.
При дифференциации заболеваний важное значение имеют не только количественные показатели липидограммы, но и соотношение липопротеинов.
https://youtube.com/watch?v=U9lcMqesciU
Общие рекомендации
Без медикаментов достичь оптимального уровня холестерина можно следующими способами:
- Избегайте избыточного потребления продуктов, содержащих холестерин. Организм в среднем использует примерно одинаковое количество холестерина для выполнения различных функций, поэтому его избыток из пищи может привести к накоплению.
- На время исключите из своего рациона такие продукты, как мозги, желтки, печень, икра, сыры, куриная кожа, фастфуд и изделия с трансжирами, так как они способствуют повышению уровня холестерина.
- Полный отказ от жировых продуктов не является разумным решением. Недостаток липидов может нарушить обмен веществ на клеточном уровне.
- Замените большинство животных жиров на растительные, особенно полезны оливковое и льняное масла.
- Увеличьте потребление продуктов, богатых омега-3 жирными кислотами, которые содержатся в рыбе и орехах.
- Включите в свой рацион больше клетчатки, употребляя овощи, фрукты, бобовые и злаки.
- Следите за здоровыми способами приготовления пищи — варите, тушите или запекайте продукты.
- Сбалансируйте режим труда и отдыха: занимайтесь умеренной физической активностью, избегайте малоподвижного образа жизни и обеспечьте себе полноценный сон.
- Ограничьте потребление алкоголя и бросьте курить.
- Регулярно проверяйте уровень холестерина в крови, чтобы убедиться, что он в пределах нормы.
Повышенный холестерин у мужчин: причины и методы его снижения
Холестерин — это важное вещество, которое врачи классифицируют как липид, то есть жир, входящий в состав крови…
Для снижения уровня липидов применяются как немедикаментозные методы, так и специальные препараты. Лекарственные средства назначаются врачом только при наличии соответствующих показаний.

Последствия дисбаланса холестерина
Дисбаланс холестерина в крови может привести к серьезным последствиям для здоровья. Холестерин, несмотря на свою репутацию, необходим организму для выполнения множества функций, однако его избыток или недостаток могут вызвать различные заболевания.
Одним из наиболее распространенных последствий повышенного уровня холестерина является атеросклероз. Это заболевание характеризуется образованием бляшек на стенках артерий, что приводит к их сужению и затруднению кровотока. В результате может развиться ишемическая болезнь сердца, которая может проявляться в виде стенокардии или инфаркта миокарда. Атеросклероз также может привести к инсульту, если бляшка образуется в артериях, снабжающих мозг кровью.
Недостаток холестерина, хотя и встречается реже, также может иметь негативные последствия. Он может привести к нарушению синтеза половых гормонов, что, в свою очередь, может вызвать проблемы с репродуктивной функцией как у мужчин, так и у женщин. Кроме того, низкий уровень холестерина может быть связан с повышенным риском развития депрессии и других психических расстройств, так как холестерин играет важную роль в функционировании нейронов и передаче нервных импульсов.
Важно отметить, что не все виды холестерина одинаково влияют на здоровье. Липопротеины низкой плотности (ЛПНП), часто называемые «плохим» холестерином, способствуют образованию бляшек, тогда как липопротеины высокой плотности (ЛПВП), или «хороший» холестерин, помогают удалять избыток холестерина из организма. Таким образом, поддержание правильного баланса между этими двумя типами холестерина является ключевым фактором для предотвращения сердечно-сосудистых заболеваний.
Регулярные проверки уровня холестерина в крови и соблюдение здорового образа жизни, включая сбалансированное питание и физическую активность, могут помочь избежать последствий дисбаланса холестерина. Важно следить за уровнем как ЛПНП, так и ЛПВП, чтобы поддерживать здоровье сердечно-сосудистой системы и общее благополучие.
Методы снижения уровня холестерина
Снижение уровня холестерина в крови является важной задачей для поддержания здоровья сердечно-сосудистой системы и общего благополучия. Существует несколько методов, которые могут помочь в этом процессе, и они могут быть разделены на изменения в образе жизни, медикаментозное лечение и альтернативные подходы.
Изменения в образе жизни
Первым шагом к снижению уровня холестерина является изменение образа жизни. Это включает в себя:
- Диета: Снижение потребления насыщенных жиров и трансжиров, которые содержатся в красном мясе, молочных продуктах и обработанных продуктах, может значительно помочь. Вместо этого рекомендуется увеличивать потребление клетчатки, которая содержится в фруктах, овощах и цельнозерновых продуктах. Полезны также продукты, богатые омега-3 жирными кислотами, такие как рыба, орехи и семена.
- Физическая активность: Регулярные физические нагрузки способствуют повышению уровня HDL (хорошего холестерина) и снижению уровня LDL (плохого холестерина). Рекомендуется заниматься аэробными упражнениями не менее 150 минут в неделю.
- Контроль веса: Избыточный вес может способствовать повышению уровня холестерина. Снижение веса даже на 5-10% может оказать положительное влияние на уровень холестерина.
- Отказ от курения: Курение негативно влияет на уровень холестерина и здоровье сердца. Отказ от курения может улучшить уровень HDL и снизить риск сердечно-сосудистых заболеваний.
- Умеренное потребление алкоголя: Умеренное потребление алкоголя может повысить уровень HDL, однако чрезмерное употребление может привести к повышению уровня LDL и другим проблемам со здоровьем.
Медикаментозное лечение
Если изменения в образе жизни недостаточны для снижения уровня холестерина, врач может назначить медикаментозное лечение. Наиболее распространенные группы препаратов включают:
- Статины: Эти препараты блокируют фермент, необходимый для производства холестерина в печени, что приводит к снижению уровня LDL.
- Фибраты: Они помогают снизить уровень триглицеридов и могут повышать уровень HDL.
- Смолы, связывающие желчные кислоты: Эти препараты помогают снизить уровень LDL, связывая желчные кислоты в кишечнике и способствуя их выведению из организма.
- Ингибиторы абсорбции холестерина: Эти препараты уменьшают всасывание холестерина из пищи в кишечнике.
Альтернативные подходы
Некоторые люди также обращаются к альтернативным методам для снижения уровня холестерина. К ним относятся:
- Добавки: Некоторые добавки, такие как рыбий жир, ниацин и растительные стеролы, могут помочь в снижении уровня холестерина.
- Травяные средства: Некоторые травы, такие как чеснок и куркума, могут оказывать положительное влияние на уровень холестерина, однако их эффективность требует дальнейших исследований.
Важно помнить, что перед началом любого лечения или изменения образа жизни необходимо проконсультироваться с врачом. Индивидуальный подход и регулярный мониторинг уровня холестерина помогут достичь наилучших результатов и сохранить здоровье на долгие годы.
Роль диеты и образа жизни в поддержании нормы холестерина
Поддержание нормального уровня холестерина в крови во многом зависит от образа жизни и диеты человека. Правильное питание и активный образ жизни могут существенно снизить риск развития сердечно-сосудистых заболеваний и других состояний, связанных с нарушением липидного обмена.
Во-первых, важно понимать, что холестерин поступает в организм как из пищи, так и синтезируется печенью. Поэтому выбор продуктов питания играет ключевую роль в регулировании его уровня. Продукты, богатые насыщенными жирами, такие как красное мясо, сливочное масло и молочные продукты с высоким содержанием жира, могут способствовать повышению уровня LDL (липопротеинов низкой плотности), который часто называют «плохим» холестерином. Напротив, моно- и полиненасыщенные жиры, содержащиеся в оливковом масле, авокадо, орехах и рыбе, могут помочь повысить уровень HDL (липопротеинов высокой плотности) — «хорошего» холестерина, который способствует выведению излишков холестерина из организма.
Кроме того, увеличение потребления клетчатки, содержащейся в фруктах, овощах, цельнозерновых продуктах и бобовых, также может помочь снизить уровень общего холестерина. Клетчатка связывается с холестерином в кишечнике и способствует его выведению, что в свою очередь может снизить риск атеросклероза и других сердечно-сосудистых заболеваний.
Физическая активность также играет важную роль в поддержании нормального уровня холестерина. Регулярные физические нагрузки способствуют улучшению обмена веществ, помогают контролировать вес и способствуют повышению уровня HDL. Рекомендуется заниматься аэробными упражнениями, такими как ходьба, бег, плавание или велоспорт, не менее 150 минут в неделю.
Кроме того, важно избегать вредных привычек, таких как курение и чрезмерное употребление алкоголя. Курение снижает уровень HDL и повреждает стенки сосудов, что может привести к накоплению холестерина и образованию бляшек. Умеренное потребление алкоголя может иметь некоторые положительные эффекты на уровень холестерина, однако злоупотребление алкоголем может привести к повышению уровня триглицеридов и другим проблемам со здоровьем.
Таким образом, соблюдение сбалансированной диеты, регулярная физическая активность и отказ от вредных привычек являются основными факторами, способствующими поддержанию нормального уровня холестерина в крови. Эти изменения в образе жизни могут значительно снизить риск сердечно-сосудистых заболеваний и улучшить общее состояние здоровья.