Острый лимфобластный лейкоз (ОЛЛ) — агрессивное онкологическое заболевание, проявляющееся неконтролируемым размножением незрелых лимфобластов в костном мозге и других органах. Оно может развиваться у детей и взрослых, требуя своевременной диагностики и лечения для повышения шансов на выздоровление. В статье рассмотрим причины ОЛЛ, клинические проявления, методы диагностики и современные подходы к лечению, что поможет читателям лучше понять эту болезнь и важность раннего обращения за медицинской помощью.
Общие сведения
Лимфобластный лейкоз, который проявляется неконтролируемым размножением предшественников лимфоцитов, является наиболее распространенным онкологическим заболеванием среди детей. Лимфобласты, активно делясь и накапливаясь в костном мозге, нарушают производство и функционирование ключевых компонентов крови, что приводит к появлению характерных симптомов. Эксперты Всемирной организации здравоохранения разработали классификацию данного заболевания, основываясь на типе аномально развивающихся клеток. Среди видов ОЛЛ выделяют:
- Пре-пре-B-клеточный;
- Пре-B-клеточный;
- B-клеточный;
- Т-клеточный.
Белокровие: что это за заболевание, его причины и симптомы. Белокровие – это серьезное опухолевое заболевание, которое затрагивает кровеносную и кроветворную системы, а также жизненно важные…
Доля случаев ОЛЛ составляет 70−85% от общего числа заболеваний кроветворной системы у детей. Наиболее уязвимы к этому заболеванию мальчики дошкольного возраста.
Взрослые сталкиваются с этой болезнью в 8−10 раз реже, чем дети. У них ОЛЛ часто является следствием хронического лимфоцитарного лейкоза.
https://youtube.com/watch?v=sPpOMNFhANA
Врачи отмечают, что острый лимфобластный лейкоз (ОЛЛ) является одной из наиболее распространенных форм рака у детей, хотя может встречаться и у взрослых. Причины его возникновения до конца не изучены, однако генетические факторы и воздействие определенных химических веществ могут играть значительную роль. Симптомы ОЛЛ часто проявляются внезапно и включают усталость, бледность, частые инфекции и кровотечения. Важно отметить, что ранняя диагностика и своевременное лечение значительно повышают шансы на выздоровление. Лечение обычно включает химиотерапию, а в некоторых случаях может потребоваться пересадка костного мозга. Врачи подчеркивают, что индивидуальный подход к каждому пациенту и поддержка со стороны семьи играют ключевую роль в успешной терапии.
Этиологические факторы
Точные причины возникновения острого лимфобластного лейкоза (ОЛЛ) до сих пор остаются неясными для исследователей. Известно, что основным триггером для многих форм лейкемии является образование злокачественного клона — группы клеток, возникших в результате хромосомных изменений и обладающих способностью к бесконтрольному размножению. С возникновением ОЛЛ связывают следующие неблагоприятные факторы:
- Длительное воздействие радиации. В группу риска попадают люди, которые часто подвергаются рентгеновским обследованиям или проходят лучевую терапию для лечения различных злокачественных опухолей. Также риск увеличивается у тех, кто живет в районах с повышенным уровнем радиации.
- Экзогенные токсические воздействия. Сотрудники химических предприятий часто сталкиваются с опасными веществами. Например, бензол, который может проникать в организм через кожу, способен накапливаться в тканях и изменять ДНК клеток крови. Если беременная женщина контактирует с такими веществами, это может привести к развитию ОЛЛ у ее ребенка.
- Неконтролируемый прием противораковых препаратов (таких как Доксорубицин, Имуран, Циклофосфан).
- Употребление продуктов, содержащих высокие уровни нитратов и консервантов.
- Наследственные иммунные расстройства и генетические заболевания у ребенка могут при определенных условиях способствовать неконтролируемому увеличению лимфобластов.
Генетическая предрасположенность также играет важную роль в развитии острого лимфобластного лейкоза. В таких случаях наследуется не сама болезнь, а склонность хромосом к онкогенной трансформации.
https://youtube.com/watch?v=Z1L5_Kd4fGw
| Категория | Подкатегория | Описание |
|---|---|---|
| Определение | Что такое ОЛЛ? | Злокачественное заболевание крови и костного мозга, характеризующееся быстрым ростом незрелых лимфоцитов (лимфобластов). |
| Причины | Генетические факторы | Некоторые наследственные синдромы (например, синдром Дауна, синдром Блума, анемия Фанкони) увеличивают риск. |
| Воздействие радиации | Высокие дозы ионизирующего излучения. | |
| Воздействие химикатов | Некоторые химические вещества (например, бензол). | |
| Вирусные инфекции | Некоторые вирусы (например, вирус Эпштейна-Барр, Т-лимфотропный вирус человека) могут быть связаны с развитием ОЛЛ, но прямая причинно-следственная связь не всегда доказана. | |
| Иммунодефицитные состояния | Нарушения иммунной системы. | |
| Неизвестные факторы | В большинстве случаев точная причина ОЛЛ остается неизвестной. | |
| Симптомы | Общие симптомы | Усталость, слабость, бледность кожи (анемия), лихорадка, потеря веса, ночная потливость. |
| Симптомы, связанные с костным мозгом | Частые инфекции (из-за снижения количества нормальных лейкоцитов), легкие кровоподтеки и кровотечения (из-за снижения количества тромбоцитов), боли в костях и суставах. | |
| Симптомы, связанные с увеличением органов | Увеличение лимфатических узлов (лимфаденопатия), увеличение селезенки (спленомегалия), увеличение печени (гепатомегалия). | |
| Симптомы, связанные с поражением ЦНС | Головные боли, тошнота, рвота, судороги, нарушения зрения (редко). | |
| Диагностика | Анализ крови | Общий анализ крови (выявляет анемию, тромбоцитопению, атипичные лимфоциты). |
| Пункция и биопсия костного мозга | Основной метод диагностики, подтверждающий наличие лимфобластов. | |
| Цитогенетический анализ | Выявление хромосомных аномалий. | |
| Иммунофенотипирование | Определение типа лимфобластов (В-клеточный или Т-клеточный). | |
| Люмбальная пункция | Для выявления поражения центральной нервной системы. | |
| Лечение | Химиотерапия | Основной метод лечения, включающий несколько фаз (индукция, консолидация, поддерживающая терапия). |
| Таргетная терапия | Применение препаратов, направленных на специфические молекулярные мишени в раковых клетках. | |
| Лучевая терапия | Используется для лечения поражения ЦНС или при наличии больших опухолевых масс. | |
| Трансплантация гемопоэтических стволовых клеток | Может быть рекомендована при высоком риске рецидива или при рецидиве заболевания. | |
| Поддерживающая терапия | Переливания крови, антибиотики, противогрибковые препараты, противорвотные средства. | |
| Прогноз | Факторы, влияющие на прогноз | Возраст пациента, тип ОЛЛ, наличие хромосомных аномалий, ответ на лечение. |
| Общий прогноз | У детей прогноз значительно лучше, чем у взрослых. |
Клиническая картина
В зависимости от степени угнетения кроветворения, проявления лимфобластного лейкоза могут варьироваться. На начальных этапах у пациента могут возникать такие симптомы, как общая слабость, снижение аппетита, резкое похудение, учащенное сердцебиение, а также болезненные ощущения в костях и суставах, что связано с увеличением объема костного мозга. Эти признаки также могут свидетельствовать о наличии опухолевой интоксикации.
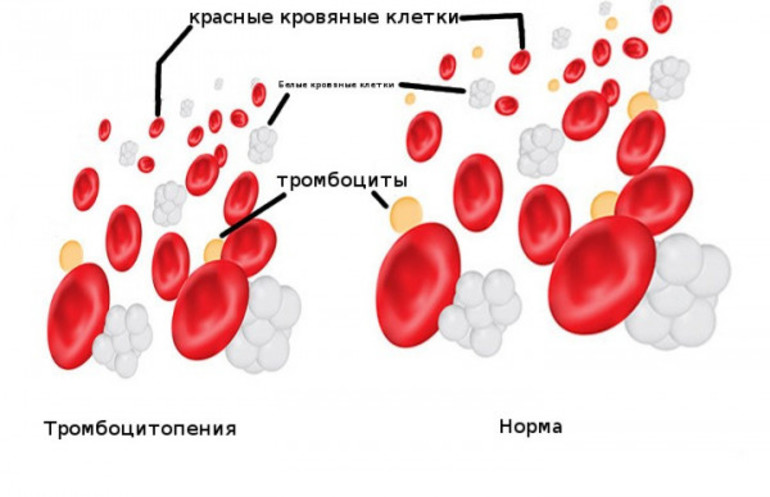
Снижение количества тромбоцитов проявляется в виде разрывов капилляров на коже и слизистых, кровоточивости десен, носовых и кишечных кровотечений, а также повышенной склонности к образованию синяков даже при незначительных травмах. Из-за скоплений бластных клеток часто наблюдается увеличение регионарных лимфатических узлов, печени и селезенки.
Недостаток зрелых лейкоцитов в крови приводит к частым инфекциям, что, в свою очередь, вызывает повышение температуры. Если в патологический процесс вовлекается центральная нервная система, могут проявляться симптомы, схожие с менингитом и артериальной гипертензией. У 20−30% мальчиков с острым лимфобластным лейкозом в семенниках могут быть обнаружены инфильтраты.
В остром периоде заболевания симптомы становятся более выраженными, тогда как в период ремиссии они ослабевают. На терминальной стадии болезни наблюдается значительное ухудшение состояния пациента, что в конечном итоге приводит к летальному исходу.

Диагностические процедуры
Для установления точного диагноза специалист анализирует результаты исследования периферической крови и данные миелограммы. У пациентов с острым лимфобластным лейкозом обычно наблюдаются анемия, повышенное количество тромбоцитов, лейкоцитоз и увеличение скорости оседания эритроцитов. Аномальные клетки составляют примерно 20% от общего числа лейкоцитов. Уровень нейтрофилов снижен. В миелограмме преобладают лимфобласты. Для оценки распространенности опухолевого процесса проводятся дополнительные скрининговые исследования:
Острый миелобластный лейкоз: причины, первые симптомы, как лечить патологию. В медицинской практике выделяют несколько заболеваний, связанных с кроветворной системой. Все они имеют серьезное течение, а…
- биохимический анализ крови (необходим для выявления нарушений в работе печени и почек);
- спинномозговая пункция (позволяет исключить нейролейкемию);
- УЗИ брюшной полости (дает возможность оценить состояние паренхиматозных органов и лимфатических узлов);
- рентгенография грудной клетки (помогает выявить метастазы и инфильтрацию легочной ткани).
Для того чтобы вынести окончательный диагноз и назначить соответствующее лечение, врачу необходимо дифференцировать острый лимфобластный лейкоз от других заболеваний. Похожие симптомы могут наблюдаться при различных отравлениях, инфекционном лимфоцитозе и мононуклеозе.
Терапевтические методы
Стратегия лечения острого лимфобластного лейкоза разрабатывается индивидуально для каждого пациента. Независимо от уровня риска, терапия должна основываться на применении современных химиотерапевтических средств. Лечение этого злокачественного заболевания крови включает два основных этапа:
-
Интенсивная терапия. Этот этап продолжается не менее полугода. Пациент проходит курс внутривенной полихимиотерапии, направленной на достижение устойчивой ремиссии путем замедления или остановки размножения злокачественных клеток. Эффективной считается химиотерапия центральной нервной системы, при которой препараты вводятся непосредственно в оболочку, окружающую спинной мозг. Считается, что пациент находится на пути к выздоровлению, когда в периферической крови полностью отсутствуют лимфобласты, а их доля в костном мозге не превышает 5%.
-
Поддерживающая терапия. Этот этап может длиться до двух лет и проводится в амбулаторных условиях. В течение всего этого времени пациент должен принимать пероральные препараты, которые помогают замедлить рост и уничтожить оставшиеся лейкемические клетки. Только при строгом соблюдении всех рекомендаций врачей можно рассчитывать на положительный прогноз.
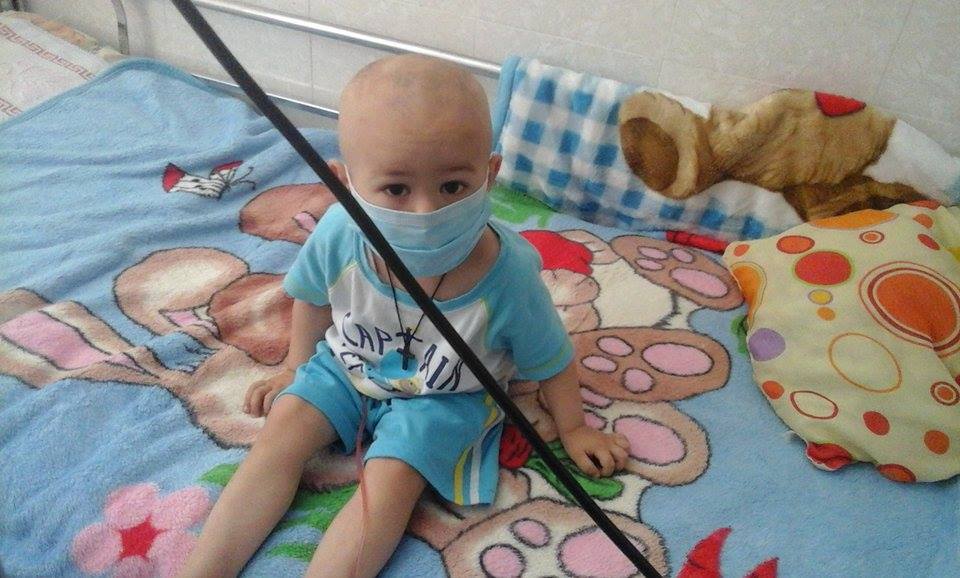
Острый лимфобластный лейкоз у детей, как правило, хорошо поддается лечению. Успех во многом зависит от состояния иммунной системы и своевременности начатых мероприятий. Благодаря полихимиотерапии удается достичь стойкой ремиссии у 90% пациентов. Если терапия оказывается неэффективной и возникают рецидивы, может быть рассмотрен вопрос о трансплантации костного мозга. У взрослых прогноз при этой форме рака крови менее оптимистичен: пятилетняя выживаемость составляет всего 35−40%.
Лимфобластный лейкоз, симптомы которого могут ослабевать и вновь проявляться с удвоенной силой, представляет собой крайне опасное заболевание. Задержка с обращением к врачу может привести к упущению времени, необходимого для предотвращения необратимых последствий.

Прогноз и выживаемость
Прогноз при остром лимфобластном лейкозе (ОЛЛ) зависит от множества факторов, включая возраст пациента, общее состояние здоровья, генетические характеристики заболевания и ответ на лечение. В целом, ОЛЛ считается одним из наиболее излечимых видов рака, особенно у детей. Однако у взрослых прогноз может быть менее благоприятным.
Одним из ключевых факторов, влияющих на выживаемость, является возраст пациента. Дети, как правило, имеют более высокие показатели выживаемости по сравнению со взрослыми. По данным исследований, пятилетняя выживаемость у детей составляет около 85-90%, тогда как у взрослых этот показатель может снижаться до 40-60% в зависимости от стадии заболевания и других факторов.
Генетические изменения в клетках, такие как наличие хромосомных аномалий (например, транслокации), также играют важную роль в прогнозе. Некоторые генетические подтипы ОЛЛ имеют более благоприятный прогноз, в то время как другие, такие как наличие мутации в гене TP53, могут указывать на более агрессивное течение болезни и худший прогноз.
Ответ на начальное лечение также является критическим фактором. Если пациент демонстрирует полную ремиссию после индукционной терапии, это обычно указывает на более благоприятный прогноз. Однако, если болезнь рецидивирует, шансы на полное излечение значительно снижаются. В таких случаях может потребоваться более агрессивное лечение, включая высокодозную химиотерапию или трансплантацию стволовых клеток.
Современные методы лечения, такие как иммунотерапия и таргетная терапия, также могут улучшить прогноз для некоторых пациентов. Эти методы направлены на специфические молекулы или клетки, связанные с развитием рака, и могут быть особенно эффективны у пациентов с рецидивом или рефрактерной формой заболевания.
Важно отметить, что каждый случай ОЛЛ уникален, и прогноз может варьироваться в зависимости от индивидуальных особенностей пациента и течения заболевания. Регулярное наблюдение и поддержка со стороны медицинских специалистов играют ключевую роль в управлении заболеванием и повышении качества жизни пациентов.
Профилактика и рекомендации
Острый лимфобластный лейкоз (ОЛЛ) является серьезным заболеванием, и хотя его точные причины до конца не изучены, существуют некоторые рекомендации, которые могут помочь снизить риск развития этого заболевания и улучшить качество жизни пациентов.
1. Регулярные медицинские осмотры: Важно проходить регулярные медицинские осмотры, особенно если у вас есть предрасположенность к заболеваниям крови или если в вашей семье были случаи лейкозов. Раннее выявление симптомов может значительно повысить шансы на успешное лечение.
2. Здоровый образ жизни: Поддержание здорового образа жизни может помочь укрепить иммунную систему и снизить риск различных заболеваний. Это включает в себя:
- Сбалансированное питание: Употребление разнообразных продуктов, богатых витаминами и минералами, таких как фрукты, овощи, цельнозерновые продукты и нежирные белки.
- Физическая активность: Регулярные физические нагрузки способствуют улучшению общего состояния здоровья и укреплению иммунной системы.
- Отказ от вредных привычек: Курение и чрезмерное употребление алкоголя могут негативно сказаться на здоровье и повысить риск развития различных заболеваний, включая рак.
3. Избегание токсичных веществ: Старайтесь минимизировать контакт с химическими веществами и токсинами, такими как пестициды, растворители и другие канцерогенные вещества. Если ваша работа связана с такими веществами, обязательно используйте средства индивидуальной защиты.
4. Вакцинация: Поддерживайте актуальность прививок, особенно против инфекционных заболеваний, которые могут ослабить иммунную систему. Это особенно важно для людей с ослабленным иммунитетом или тех, кто проходит лечение от ОЛЛ.
5. Психологическая поддержка: Психологическое здоровье также играет важную роль в профилактике заболеваний. Стресс может негативно сказаться на иммунной системе, поэтому важно находить время для отдыха, занятий хобби и общения с близкими. Рассмотрите возможность обращения к психологу или участию в группах поддержки.
6. Информированность: Обучение о заболевании и его симптомах может помочь вам и вашим близким быть более внимательными к изменениям в состоянии здоровья. Знание о ранних признаках ОЛЛ может способствовать более быстрому обращению за медицинской помощью.
Хотя не существует гарантированных способов предотвратить острый лимфобластный лейкоз, соблюдение этих рекомендаций может помочь снизить риск его развития и улучшить общее состояние здоровья. Важно помнить, что при появлении любых настораживающих симптомов необходимо незамедлительно обратиться к врачу для диагностики и лечения.
Поддерживающая терапия и реабилитация
Поддерживающая терапия и реабилитация играют ключевую роль в процессе лечения острого лимфобластного лейкоза (ОЛЛ). После основного курса лечения, который может включать химиотерапию, радиотерапию или трансплантацию костного мозга, пациенты нуждаются в дополнительной поддержке для восстановления здоровья и улучшения качества жизни.
Поддерживающая терапия направлена на предотвращение рецидивов заболевания и управление побочными эффектами, возникающими в результате основного лечения. Она может включать:
- Регулярные медицинские осмотры: Пациенты должны проходить регулярные обследования для мониторинга состояния здоровья, выявления возможных рецидивов и оценки функции органов.
- Лекарственная терапия: Врач может назначить препараты для контроля симптомов, таких как анемия, инфекции или другие осложнения, возникающие после лечения.
- Психологическая поддержка: Психологические аспекты болезни не менее важны. Психотерапия, группы поддержки и консультации могут помочь пациентам и их семьям справиться с эмоциональными и психологическими трудностями, связанными с диагнозом и лечением.
- Физическая реабилитация: Упражнения и физическая активность помогают восстановить физическую силу и выносливость. Индивидуально подобранные программы реабилитации могут включать легкие физические нагрузки, которые постепенно увеличиваются по мере восстановления пациента.
- Питание: Правильное питание играет важную роль в восстановлении организма. Диета должна быть сбалансированной, богатой витаминами и минералами, чтобы поддерживать иммунную систему и общее состояние здоровья.
Реабилитация после лечения острого лимфобластного лейкоза может занять значительное время, и каждый пациент проходит этот процесс индивидуально. Важно, чтобы пациенты и их семьи были вовлечены в процесс принятия решений о лечении и реабилитации, а также получали всю необходимую информацию и поддержку от медицинских работников.
Кроме того, важно помнить, что поддерживающая терапия не заканчивается с завершением основного лечения. Многие пациенты продолжают получать поддержку в течение нескольких лет после лечения, чтобы минимизировать риск рецидива и улучшить качество жизни.