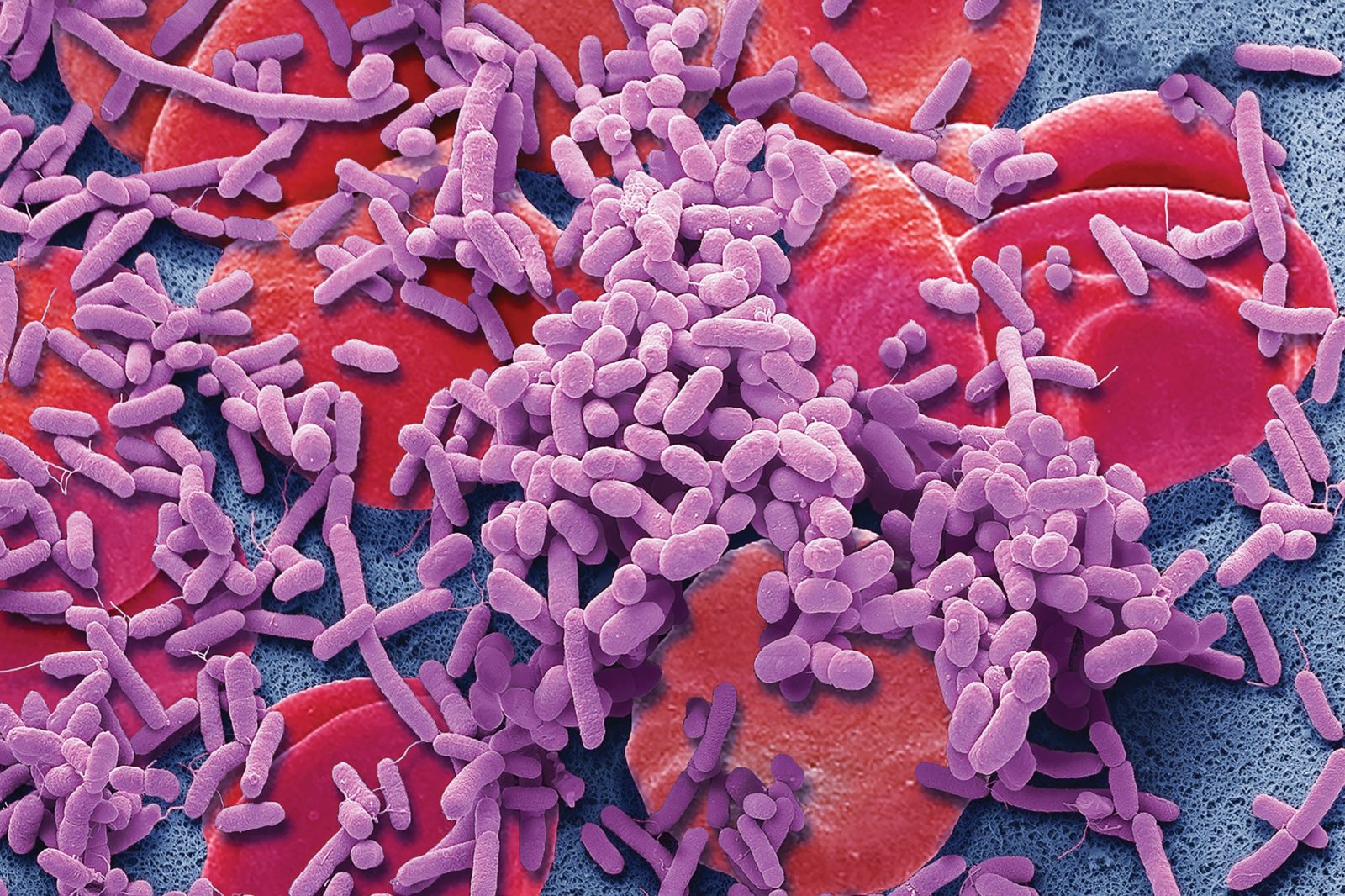
Сепсис крови — это серьезное состояние, возникающее из-за попадания патогенных микроорганизмов в кровоток. Оно требует немедленного лечения, так как может привести к множественным органным нарушениям и смерти. В статье рассмотрим определение сепсиса, его причины, клинические рекомендации и прогнозы. Эти аспекты помогут читателям осознать опасности сепсиса и важность своевременной медицинской помощи.
Почему возникает заражение крови
Заболевание возникает при ослаблении защитных функций организма, что может происходить на фоне хронических недугов или гнойных процессов, а также при снижении барьерной способности желудочно-кишечного тракта, легких и кожи. В результате ослабленного иммунитета организм не в состоянии противостоять патогенным микроорганизмам. Иммунная система может ослабляться из-за различных заболеваний, чаще всего это связано с тяжелыми хроническими инфекциями, такими как ВИЧ. Злокачественные новообразования также негативно влияют на иммунитет. Химиотерапевтическое лечение при онкологических заболеваниях практически полностью подавляет выработку защитных клеток в костном мозге. Основные патогены, вызывающие заболевание:
- микобактерия туберкулеза;
- менингококк;
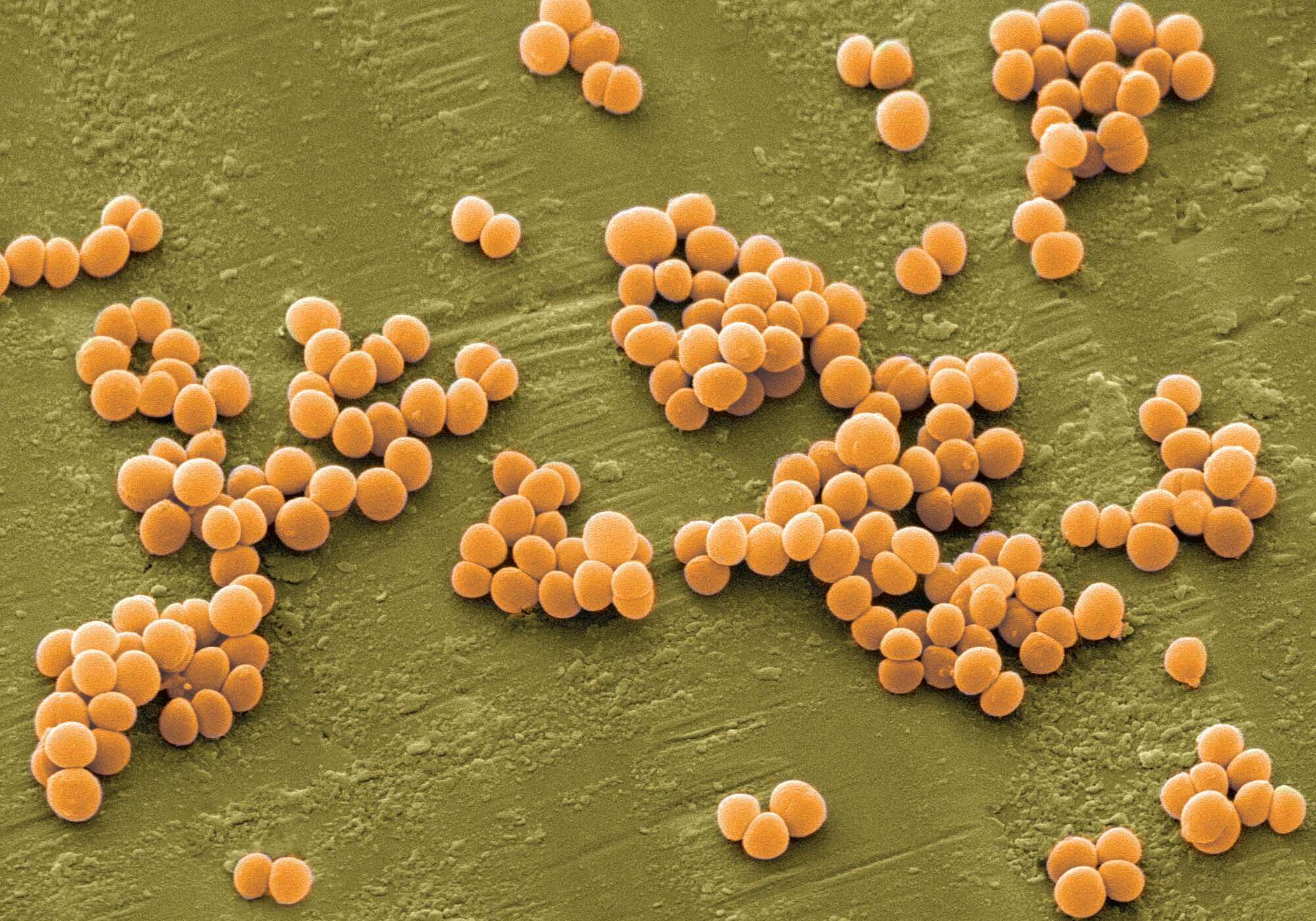
- стафилококк;
- синегнойная палочка;
- патогенные штаммы кишечной палочки;
- клебсиелла;
- пневмококк;
- вирус герпеса.
Грибки реже становятся причиной заражения крови. Сепсис часто развивается на фоне тяжелого течения сахарного диабета, серьезных травм или обширных ожогов.
Зачем проводят анализ крови на стерильность? Это исследование является одним из самых важных для правильной диагностики пациентов с…
Сепсис крови, или сепсис, представляет собой тяжелое состояние, возникающее в результате системной реакции организма на инфекцию. Врачи подчеркивают, что своевременная диагностика и лечение сепсиса критически важны для повышения шансов на выживание. Основные методы лечения включают антибиотикотерапию, инфузионную терапию и, в некоторых случаях, хирургическое вмешательство для удаления источника инфекции. Прогнозы зависят от множества факторов, включая возраст пациента, наличие сопутствующих заболеваний и скорость начала лечения. По данным медицинских исследований, при адекватной терапии выживаемость может достигать 70-80%. Однако, в запущенных случаях, особенно у пожилых людей или с тяжелыми сопутствующими заболеваниями, риск летального исхода значительно возрастает. Врачи настоятельно рекомендуют обращать внимание на симптомы сепсиса и не откладывать визит к специалисту, так как ранняя интервенция может спасти жизнь.
Классификация
В зависимости от источника инфекции, заболевание может быть классифицировано как первичное или вторичное. При первичной форме не удается установить входные ворота для патогена. Вторичная форма всегда имеет определенный очаг инфекционного процесса (входные ворота), откуда микробы проникают в кровоток. Вторичный сепсис может быть:
- Хирургическим – возникает при распространении инфекции из области послеоперационной раны.
- Кожным – связан с гнойными инфекциями кожи или повреждениями кожных покровов с нагноением.
- Урологическим – обусловлен воспалительными процессами в мочеполовом тракте, такими как цистит, простатит, пиелонефрит и другие заболевания.
- Акушерско-гинекологическим – гнойно-воспалительные осложнения, возникающие после родов, абортов или гинекологических заболеваний.
- Перитонеальным – источник инфекции располагается в брюшной полости.
- Пупочным – возникает при инфицировании пупочной раны с вовлечением подкожной клетчатки.
- Отогенным – развивается из-за гнойно-воспалительных заболеваний уха.
- Тонзилогенным – вызывает серьезный инфекционный процесс в области миндалин.
- Риногенным – возникает из-за распространения инфекции из носа и его пазух.
- Одонтогенным – входные ворота инфекции находятся в ротовой полости (флегмоны челюсти, запущенный кариес, периодонтит, остеомиелит челюсти).
- Плевро-легочным – связан с гнойными заболеваниями легочной системы (абсцедирующая пневмония, осложненный бронхит, эмпиема плевры).
С точки зрения времени появления симптомов, выделяют ранний и поздний сепсис. Ранний сепсис проявляется в течение 14 дней с момента возникновения инфекционного очага, тогда как поздний сепсис проявляется спустя 14 дней. По скорости развития выделяют:
- молниеносный – развивается в течение 1-3 суток;
- острый – возникает за 4-20 дней с момента появления входных ворот инфекции;
- подострый – проявляется в течение 2-6 месяцев;
- хронический – развивается на протяжении 6 и более месяцев;
Также существует рецидивирующий сепсис, который характеризуется чередованием острого периода с периодами выздоровления.
Важно!
Существует криптогенная форма сепсиса, при которой причина его возникновения остается неизвестной.
https://youtube.com/watch?v=KODEESz5KuQ
| Аспект | Описание | Прогноз |
|---|---|---|
| Что такое сепсис? | Сепсис – это опасное для жизни состояние, вызванное чрезмерной реакцией организма на инфекцию. Иммунная система, вместо того чтобы бороться с инфекцией, начинает повреждать собственные ткани и органы. | Без своевременного лечения может быстро прогрессировать до септического шока и полиорганной недостаточности. |
| Причины | Любая инфекция (бактериальная, вирусная, грибковая) может привести к сепсису. Чаще всего это пневмония, инфекции мочевыводящих путей, брюшной полости, кожи. | Риск выше у людей с ослабленным иммунитетом, хроническими заболеваниями, после операций. |
| Симптомы | Лихорадка или гипотермия, учащенное сердцебиение, учащенное дыхание, спутанность сознания, низкое артериальное давление, снижение диуреза. | Симптомы могут быть неспецифическими, что затрудняет раннюю диагностику. |
| Диагностика | Анализы крови (общий, биохимический, С-реактивный белок, прокальцитонин, лактат), посевы крови и других биологических жидкостей для выявления возбудителя. | Ранняя диагностика критически важна для успешного лечения. |
| Лечение | 1. Антибиотики: Широкого спектра действия, затем по результатам посевов. 2. Инфузионная терапия: Восполнение объема циркулирующей крови. 3. Вазопрессоры: Для поддержания артериального давления. 4. Поддерживающая терапия: ИВЛ, диализ, коррекция метаболических нарушений. | Чем раньше начато лечение, тем выше шансы на выживание. |
| Прогнозы | Зависят от тяжести сепсиса, возраста пациента, наличия сопутствующих заболеваний, времени начала лечения. | Легкий сепсис: Выживаемость до 80-90%. Септический шок: Выживаемость 20-50%. |
| Сколько живут? | Краткосрочный прогноз: Смертность от сепсиса в стационаре составляет от 10% до 50% и выше при септическом шоке. Долгосрочный прогноз: Многие выжившие сталкиваются с постсептическим синдромом (хроническая усталость, слабость, когнитивные нарушения, депрессия). | Продолжительность жизни после сепсиса может быть снижена из-за повреждения органов и развития хронических заболеваний. |
| Осложнения | Полиорганная недостаточность (почки, легкие, сердце, печень), ДВС-синдром, ампутации конечностей, когнитивные нарушения, хроническая боль. | Осложнения могут значительно ухудшить качество жизни и сократить ее продолжительность. |
| Профилактика | Вакцинация, соблюдение гигиены, своевременное лечение инфекций, контроль хронических заболеваний. | Снижение риска развития инфекций – лучший способ предотвратить сепсис. |
Симптомы сепсиса у взрослых
Проявления сепсиса зависят от типа возбудителя и состояния иммунной системы. Чем слабее иммунитет, тем более выражены симптомы. Признаки сепсиса, вызванного стафилококком, включают:
- высокая температура;
- интенсивные боли в мышцах;
- пузырьковая сыпь на коже в виде отдельных очагов;
- гнойные образования в внутренних органах;
- явные признаки интоксикации.
Стафилококковый сепсис часто сопровождается сухим кашлем с обильным выделением желтой мокроты. При попадании менингококков в кровь наблюдаются ярко выраженные симптомы и быстрое развитие заболевания. Инфекция стремительно распространяется, вызывая следующие проявления:
- резкое повышение температуры;
- сильные головные боли;
- нарастающая бледность кожи;
- одышка;
- тахикардия;
- геморрагические высыпания на коже и слизистых оболочках.
Высыпания могут появляться в первый день после попадания менингококков в кровь. Они могут быть мелкими и множественными или сливаться в крупные очаги, что приводит к некрозу кожи. Сыпь может возникать на склерах глаз, конъюнктиве, слизистой носоглотки и внутренних органах. Менингококковый сепсис может проявляться кровотечениями из желудка, носа, матки, а также кровоизлияниями в головной мозг. При быстром прогрессировании болезни могут развиваться:
- различные заболевания сердца и сосудов;
- тромбы в крупных сосудах;
- инфекционно-токсический шок;
- кровоизлияния в надпочечниках.
Пневмококковое заражение крови по своим проявлениям похоже на признаки пневмонии и менингита. Наблюдается повышение температуры, сильная слабость, озноб и признаки интоксикации. При генерализации возбудителя может развиться шок и потеря сознания. В отличие от других форм болезни, пневмококковая инфекция не сопровождается выраженными нарушениями работы внутренних органов, отсутствуют боли в мышцах и высыпания.
Грамотрицательная флора, как правило, распространяется на фоне ослабленного иммунитета, что может быть связано с различными заболеваниями или гнойными осложнениями после операций. Чаще всего сепсис, вызванный грамотрицательной флорой, имеет акушерский характер и возникает после родов. Заражение проявляется признаками интоксикации, высокой температурой и геморрагической сыпью с отмиранием пораженных клеток кожи. Сыпь обычно очень болезненная, имеет темно-вишневый цвет и окружена плотным валиком, который увеличивается по мере распространения сыпи.
Распространение синегнойной палочки в крови также связано с состоянием иммунодефицита. Это заболевание отличается тяжелым течением и быстрым развитием шокового состояния (в течение 2-3 часов после попадания возбудителя в кровь и повышения температуры). Герпетическое заражение возникает при снижении иммунного ответа, чаще всего на фоне ВИЧ-инфекции, пересадки органов или рака крови – лейкоза. Характерный признак – герпетические высыпания в виде пузырьков с жидкостью в области ребер.
Важно!
При заражении крови из-за выраженной интоксикации могут наблюдаться психозы в различных клинических формах: с нарушением сознания, галлюцинациями, бредовыми идеями и параноидальными мыслями.
https://youtube.com/watch?v=zkskPRlAScQ
Диагностика по стадиям
Распознавание заболевания основывается на клинических проявлениях, таких как инфекционно-токсические симптомы, наличие очага инфекции и вторичные гнойные метастазы. В процессе диагностики выделяют четыре стадии сепсиса:
-
Синдром системной воспалительной реакции – это форма хирургической инфекции, связанная с повреждением тканей. Она может проявляться четырьмя основными признаками. Диагноз устанавливается при наличии как минимум двух из следующих признаков: температура тела выше 38°С или ниже 36°С, частота сердечных сокращений более 90 ударов в минуту, частота дыхательных движений свыше 20 в минуту, резкое изменение уровня лейкоцитов.
-
Сепсис. К перечисленным признакам добавляется обнаружение патогенных микроорганизмов в стерильных жидкостях и тканях организма (кровь, спинномозговая жидкость, моча, биоптаты). В зависимости от возбудителя могут проявляться признаки гнойно-воспалительных заболеваний, таких как пневмония, перитонит или абсцессы. Диагноз сепсиса ставится при наличии очага инфекции и двух или более признаков системной воспалительной реакции.
-
Тяжелый сепсис. Эта стадия развивается на фоне прогрессирования заболевания или его молниеносного течения. Признаки обычного сепсиса дополняются снижением артериального давления, уменьшением скорости кровотока и нарушением работы некоторых органов. Могут возникать симптомы острого почечного недостаточности, кишечной непроходимости, кардиомиопатии и прогрессирующей анемии.
-
Септический шок – это сепсис, сопровождающийся выраженным снижением артериального давления, которое сохраняется даже при проведении лечения и коррекции гиповолемии и перфузии органов.
-
Синдром полиорганной дисфункции – это состояние, при котором нарушается функционирование всех органов и систем, и организм не способен поддерживать гомеостаз и работу органов без медицинского вмешательства.
Для диагностики заболевания применяются специальные шкалы, позволяющие оценить тяжесть состояния пациента. Наиболее часто используется шкала Глазго, которая учитывает три критерия: двигательную активность, вербальный ответ и реакцию на раздражители.
Лабораторная диагностика включает определение патогенной флоры в крови или другой стерильной жидкости. Важным показателем является уровень прокальцитонина в крови, который служит маркером сепсиса. В норме его содержание составляет менее 0.5 нг/мл. Уровень 0.6 нг/мл вызывает подозрение на бактериальную инфекцию, от 2.0 нг/мл указывает на местную воспалительную реакцию. Значения от 2 до 10 нг/мл свидетельствуют о сепсисе, а свыше 10 нг/мл – о тяжелом сепсисе.
https://youtube.com/watch?v=-IenFNTwyys
Лечение
Независимо от стадии заболевания, пациенты с инфекцией крови должны быть госпитализированы в отделение интенсивной терапии. Комплексная терапия включает назначение антибактериальных и иммуностимулирующих препаратов, а также симптоматическую и дезинтоксикационную терапию. Основная цель лечения заключается в стабилизации состояния пациента, устранении патогенной флоры, коррекции водно-электролитных и белковых нарушений, а также восстановлении нормального функционирования органов.
Хирургическое вмешательство необходимо при наличии гнойных очагов, таких как флегмоны, абсцессы, внутрикостные затеки, перитонит и другие. Гнойные полости вскрываются и промываются специальными растворами. В случае некротических процессов удаляются все нежизнеспособные ткани, сохраняя при этом здоровые участки. При выраженных гнойных и некротических изменениях может потребоваться удаление органа, например, при множественных абсцессах легкого, селезенки или почки, а также при гнойном воспалении яичника или эндометрия.
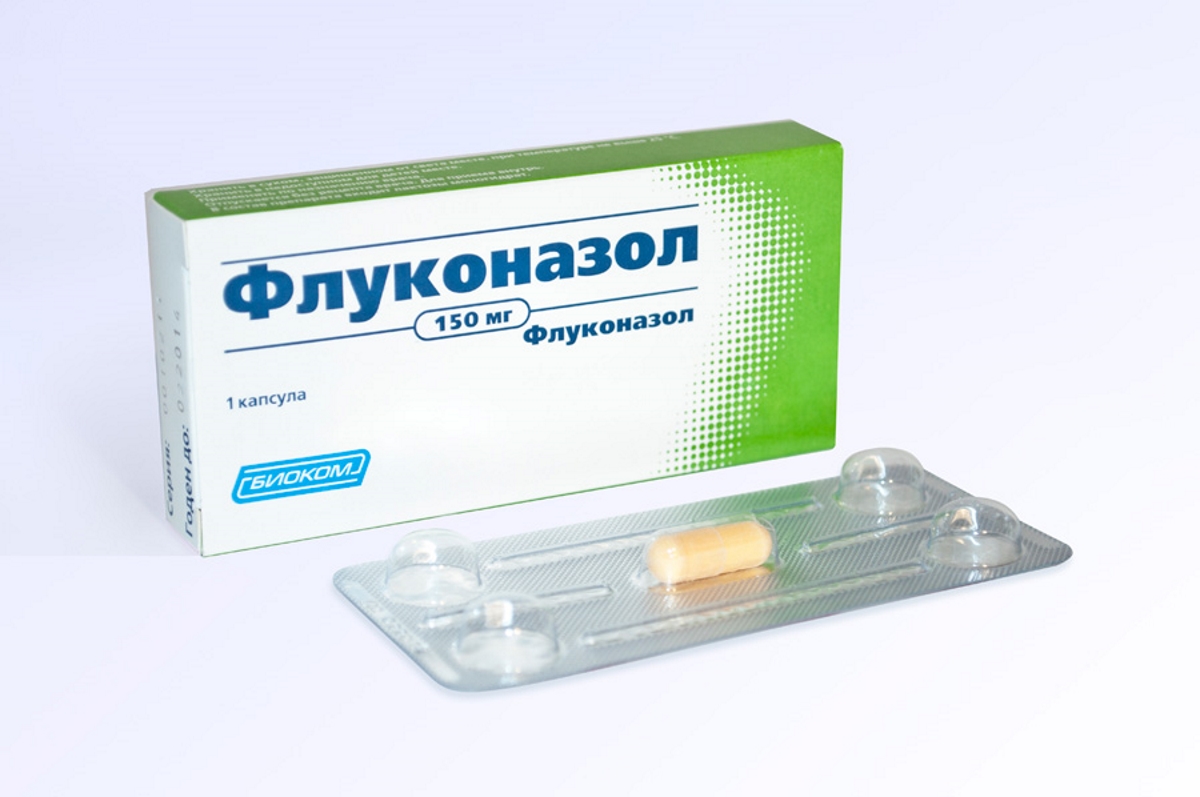
Для уничтожения микробной флоры назначаются антибиотики широкого спектра действия, гнойные полости дренируются и ежедневно промываются антисептиками. После получения посевов, выявления возбудителя и определения его чувствительности к антибиотикам, противомикробные препараты заменяются на более эффективные против конкретной флоры. На этапе до определения возбудителя предпочтительными группами препаратов являются карбапенемы, цефалоспорины, фторхинолоны или их комбинации. При грибковых инфекциях используются Флуконазол и Амфотерицин.
Для выведения токсинов назначаются солевые и полиионные растворы, а также диуретики. Для коррекции кислотно-щелочного баланса вводятся электролитные растворы. Для восстановления белкового равновесия применяются альбумин, плазма крови и аминокислотные смеси. Для удаления бактерий из крови используются:
- Плазмаферез.
- Гемофильтрация.
- Экстракорпоральная детоксикация.
- Гемосорбция.
При почечной недостаточности показан гемодиализ. Для стимуляции иммунной системы применяются антистафилококковая плазма, гамма-глобулины, переливание лейкоцитарных клеток и иммуностимуляторы.
Важно!
Симптоматическая терапия включает в себя сердечно-сосудистые препараты, обезболивающие средства и антикоагулянты.
Осложнения, последствия сепсиса
Одним из серьезных осложнений, возникающих при заражении крови, является полиорганная недостаточность. Это состояние характеризуется нарушением работы почек, печени, надпочечников, а также сердечно-сосудистой и дыхательной систем. Не менее угрожающим является ДВС-синдром (диссеминированное внутрисосудистое свертывание). Данный синдром проходит несколько стадий, которые могут проявляться как обширными кровотечениями из-за нарушений свертываемости крови, так и множественными тромбозами. Септический шок может возникнуть на любом этапе сепсиса и имеет высокую летальность, превышающую 80%, даже при условии комплексного лечения.
Интоксикация организма приводит к сбоям в работе всех органов и систем, поскольку токсины, выделяемые патогенами в кровь, быстро распространяются по всему телу. Последствия сепсиса зависят от его течения, скорости начала терапии и наличия гнойных метастазов. К возможным последствиям относятся нарушения в функционировании дыхательной и сердечно-сосудистой систем, проблемы со свертываемостью крови, метаболические расстройства, токсическое повреждение клеток центральной нервной системы и другие.
Профилактика данного заболевания включает в себя своевременное выявление заболеваний и устранение очагов инфекции. Для снижения риска распространения некоторых патогенов в организме при тяжелых заболеваниях рекомендуется проводить вакцинацию против менингококковой, пневмококковой и других инфекций. Местные гнойно-воспалительные процессы, глубокие ожоги и раны требуют обработки антисептическими растворами и антибактериальными средствами.
Профилактика сепсиса
Профилактика сепсиса крови является важной задачей как для медицинских работников, так и для пациентов. Сепсис может развиться в результате инфекции, и его предотвращение требует комплексного подхода, включающего как меры по снижению риска инфекций, так и своевременное лечение уже существующих заболеваний.
Одним из ключевых аспектов профилактики сепсиса является соблюдение правил гигиены. Это включает в себя регулярное мытье рук, особенно перед едой и после посещения туалета, а также использование антисептиков в ситуациях, когда доступ к воде и мылу ограничен. Важно также следить за чистотой ран и порезов, чтобы предотвратить попадание бактерий в организм.
Вакцинация играет значительную роль в профилактике инфекций, которые могут привести к сепсису. Вакцины против пневмококка, менингококка и гриппа могут значительно снизить риск развития серьезных инфекций, особенно у людей с ослабленным иммунитетом, пожилых людей и детей.
Люди с хроническими заболеваниями, такими как диабет, заболевания легких или сердечно-сосудистой системы, должны регулярно проходить медицинские осмотры и следовать рекомендациям врачей для контроля своего состояния. Это поможет снизить вероятность развития инфекций, которые могут привести к сепсису.
Также важно обращать внимание на симптомы инфекций и не игнорировать их. При появлении признаков инфекции, таких как высокая температура, озноб, учащенное сердцебиение или затрудненное дыхание, необходимо немедленно обратиться за медицинской помощью. Раннее выявление и лечение инфекций могут предотвратить развитие сепсиса.
Кроме того, медицинские учреждения должны соблюдать строгие протоколы инфекционного контроля, чтобы минимизировать риск передачи инфекций в больницах. Это включает в себя использование стерильных инструментов, соблюдение правил асептики и антисептики, а также обучение медицинского персонала.
В заключение, профилактика сепсиса крови требует совместных усилий как со стороны пациентов, так и медицинских работников. Соблюдение гигиенических норм, вакцинация, контроль хронических заболеваний и своевременное обращение за медицинской помощью могут значительно снизить риск развития этого опасного состояния.
Роль иммунной системы в развитии сепсиса
Иммунная система играет ключевую роль в развитии сепсиса, так как именно она отвечает за защиту организма от инфекций. Сепсис возникает, когда инфекция вызывает чрезмерную реакцию иммунной системы, что приводит к воспалению и повреждению тканей и органов. В нормальных условиях, при попадании патогенов в организм, иммунная система активируется, и начинается процесс борьбы с инфекцией. Однако в случае сепсиса эта реакция становится неконтролируемой.
При сепсисе происходит активация различных клеток иммунной системы, таких как макрофаги, нейтрофилы и лимфоциты. Эти клетки выделяют цитокины — молекулы, которые регулируют воспалительные процессы. В норме цитокины помогают организму справляться с инфекцией, но при сепсисе их уровень может резко возрасти, что приводит к системному воспалительному ответу. Это состояние называется системным воспалительным ответом (СВА), и оно может вызвать повреждение сосудов, снижение кровотока и, как следствие, недостаток кислорода в органах.
Одним из основных механизмов, способствующих развитию сепсиса, является дисбаланс между про- и противовоспалительными цитокинами. В норме организм поддерживает баланс между этими двумя группами молекул, однако при сепсисе этот баланс нарушается. Например, уровень про-воспалительных цитокинов, таких как интерлейкин-6 (IL-6) и фактор некроза опухоли альфа (TNF-α), может значительно увеличиваться, в то время как уровень противовоспалительных цитокинов, таких как интерлейкин-10 (IL-10), может оставаться низким. Это приводит к чрезмерному воспалению и повреждению тканей.
Кроме того, сепсис может быть вызван не только бактериальными инфекциями, но и вирусными, грибковыми и паразитарными. В ответ на эти патогены иммунная система также активируется, что может привести к аналогичным последствиям. Важно отметить, что у людей с ослабленной иммунной системой, таких как пожилые люди или пациенты с хроническими заболеваниями, риск развития сепсиса значительно выше.
Таким образом, роль иммунной системы в развитии сепсиса заключается в том, что она, с одной стороны, защищает организм от инфекций, а с другой — может стать причиной серьезных осложнений, если ее реакция становится чрезмерной и неконтролируемой. Понимание этих механизмов позволяет разработать более эффективные методы лечения и профилактики сепсиса, что, в свою очередь, может улучшить прогнозы для пациентов.
Прогнозы и выживаемость в зависимости от стадии заболевания
Прогнозы и выживаемость при сепсисе крови зависят от множества факторов, включая стадию заболевания, общее состояние здоровья пациента, наличие сопутствующих заболеваний и скорость начала лечения. Сепсис классифицируется на несколько стадий, каждая из которых имеет свои особенности и прогнозы.
На начальной стадии сепсиса, когда симптомы только начинают проявляться, выживаемость пациентов может достигать 90% при условии своевременной диагностики и адекватного лечения. Важно отметить, что на этой стадии пациенты могут испытывать лишь легкие симптомы, такие как повышение температуры, учащенное сердцебиение и легкую слабость. Если лечение начато на этом этапе, шансы на полное выздоровление значительно увеличиваются.
При прогрессировании заболевания до стадии тяжелого сепсиса, когда наблюдаются более выраженные симптомы, такие как резкое падение артериального давления, нарушение функции органов и систем, выживаемость снижается до 50-70%. На этой стадии важно немедленно начать интенсивную терапию, включая антибиотики, инфузионную терапию и, в некоторых случаях, хирургическое вмешательство для удаления источника инфекции.
На последней стадии, называемой септическим шоком, выживаемость составляет всего 30-50%. Это состояние характеризуется критическим снижением артериального давления, что может привести к недостаточности нескольких органов. В таких случаях требуется комплексное лечение в условиях реанимации, включая использование вазопрессоров для поддержания кровяного давления и интенсивную мониторинг функций органов.
Кроме стадии заболевания, на прогноз также влияют возраст пациента, наличие хронических заболеваний (таких как диабет, заболевания сердца или легких), а также общее состояние иммунной системы. У пожилых людей и пациентов с ослабленным иммунитетом риск неблагоприятного исхода значительно выше.
Важно отметить, что даже при успешном лечении сепсиса, некоторые пациенты могут столкнуться с долгосрочными последствиями, такими как синдром постсептической усталости, проблемы с памятью и концентрацией, а также физическая слабость. Эти факторы также могут влиять на качество жизни после выздоровления.
Таким образом, ранняя диагностика и быстрое начало лечения сепсиса крови являются ключевыми факторами, определяющими прогноз и выживаемость пациентов. Регулярное медицинское обследование и внимание к симптомам могут помочь в предотвращении развития этого опасного состояния.