Лейкемия, или лейкоз, — серьезная форма рака, поражающая детей. Ранняя диагностика и лечение критически важны для выздоровления. В статье рассмотрим основные виды лейкемии у детей, их симптомы, причины развития и методы диагностики. Понимание этих аспектов поможет родителям и опекунам распознать тревожные сигналы и обратиться за медицинской помощью, что повысит шансы на успешное лечение.
Основные понятия
В медицинской терминологии лейкоз также известен как белокровие, малокровие, рак крови и лимфосаркома. Эта болезнь относится к категории злокачественных заболеваний, поражающих кровь. Для малокровия характерно быстрое размножение аномальных клеток, что приводит к вытеснению нормальных компонентов из состава крови. Лейкемия может развиваться у людей различных социальных групп, полов и возрастов, включая новорожденных.
Кровь, по своей сути, является разновидностью соединительной ткани. Ее межклеточные вещества представляют собой сложные многокомпонентные растворы, по которым перемещаются форменные элементы (взвешенные частицы).
У здорового человека в крови можно выделить три основных типа клеток:
- Эритроциты – красные кровяные тельца, которые выполняют транспортную функцию и отвечают за перенос кислорода;
- Лейкоциты – белые кровяные тельца, защищающие организм от вредных микроорганизмов, вирусов и бактерий;
- Тромбоциты – кровяные пластинки, участвующие в процессе свертывания крови при повреждении сосудов.
В крови здорового человека присутствуют только зрелые клетки, которые прошли процесс созревания в костном мозге. При лейкозе происходит трансформация клеток, из которых должны формироваться лейкоциты. Костный мозг начинает выделять в кровоток измененные, неработоспособные лейкозные клетки, которые не выполняют свои функции. Эти аномальные элементы накапливаются в организме и вытесняют здоровые клетки, нарушая процесс кроветворения.
Внимание!
Пораженные клетки могут «оседать» в лимфатических узлах и других органах, что приводит к их увеличению. Поэтому у детей первым признаком лейкоза часто становится болезненность при пальпации лимфатических узлов.
В 1845 году Р. Вирхов выделил лейкоз в отдельную нозологическую единицу. Эта болезнь широко распространена, и каждый год в мире фиксируется более 350 000 новых случаев. По статистике, лейкоз чаще всего диагностируется у детей в возрасте от 4 до 7 лет и у взрослых старше 40 лет.
Лейкемия у детей — это серьезное заболевание, требующее внимательного подхода со стороны медицинских специалистов. Врачи отмечают, что существует несколько видов лейкемии, наиболее распространенными из которых являются острые лимфобластные и острые миелоидные лейкемии. Симптомы могут варьироваться, но среди первых признаков часто встречаются усталость, бледность, частые инфекции и синяки. Важно, чтобы родители обращали внимание на изменения в состоянии ребенка и не игнорировали тревожные сигналы. Лечение лейкемии обычно включает химиотерапию, а в некоторых случаях может потребоваться трансплантация костного мозга. Врачи подчеркивают, что ранняя диагностика и комплексный подход к лечению значительно повышают шансы на выздоровление.

Причины развития болезни
Изучение причин возникновения лейкоза у детей продолжается, и врачи-онкологи все еще работают над этой темой. На сегодняшний день существуют различные мнения среди ученых: одни считают, что заболевание связано с вирусами, другие же уверены в его генетической природе, предполагая наличие наследственного фактора.
Существует распространенное мнение, что онкогены, представляющие собой мутировавшие клетки, возникают под воздействием ретровирусов и могут передаваться по наследству. Эти гены начинают действовать в перинатальный период, однако до рождения они могут быть нейтрализованы антителами, что приводит к тому, что лейкоз чаще развивается у детей с ослабленным иммунитетом.
Симптомы лейкемии чаще всего наблюдаются у детей из следующих категорий:
- однояйцевые близнецы;
- с первичным иммунодефицитом;
- с синдромом Клайнфельтера;
- с синдромом Блума;
- с синдромом Дауна.
Вероятность развития заболевания также увеличивается под воздействием физических и химических факторов. После аварии на Чернобыльской АЭС было зафиксировано увеличение случаев заболевания как среди детей, так и среди взрослых. Кроме того, химиотерапия, применяемая для лечения других онкологических заболеваний, может повысить риск развития лейкоза.
| Аспект | Описание | Важные замечания |
|---|---|---|
| Виды лейкемии | Острый лимфобластный лейкоз (ОЛЛ): Самый распространенный тип у детей (75-80%). Быстро прогрессирует, поражает лимфоциты. Острый миелоидный лейкоз (ОМЛ): Второй по частоте (15-20%). Поражает миелоидные клетки. Хронический миелоидный лейкоз (ХМЛ): Редкий у детей (<5%). Медленно прогрессирует. Ювенильный миеломоноцитарный лейкоз (ЮММЛ): Очень редкий, встречается у маленьких детей. |
ОЛЛ имеет лучший прогноз, чем ОМЛ, благодаря современным протоколам лечения. Точный диагноз вида лейкемии критичен для выбора правильной терапии. |
| Симптомы и первые признаки | Общие: Бледность кожи, слабость, утомляемость, снижение аппетита, потеря веса, лихорадка без видимой причины, ночная потливость. Связанные с кроветворением: Частые инфекции (из-за снижения иммунитета), кровотечения (носовые, десневые, синяки без травм), увеличение лимфоузлов, печени и селезенки. Боли: Боли в костях и суставах (часто в ногах), боли в животе. Неврологические (редко): Головные боли, рвота, судороги (при поражении ЦНС). |
Симптомы могут быть неспецифическими и напоминать другие детские заболевания. Важно обращать внимание на комбинацию симптомов и их нарастание. Немедленное обращение к врачу при подозрении. |
| Диагностика | Общий анализ крови: Выявляет аномальные изменения (снижение эритроцитов, тромбоцитов, повышение или снижение лейкоцитов, наличие бластных клеток). Пункция костного мозга: Основной метод для подтверждения диагноза и определения типа лейкемии. Цитогенетический и молекулярно-генетический анализ: Выявление хромосомных аномалий и мутаций, важных для прогноза и выбора терапии. Люмбальная пункция: Для оценки поражения центральной нервной системы. Инструментальные исследования: УЗИ органов брюшной полости, рентген грудной клетки. |
Ранняя и точная диагностика значительно улучшает шансы на выздоровление. Диагностика проводится в специализированных онкогематологических центрах. |
| Лечение | Химиотерапия: Основной метод лечения. Используются комбинации цитостатических препаратов для уничтожения раковых клеток. Проходит в несколько фаз (индукция, консолидация, поддерживающая). Трансплантация гемопоэтических стволовых клеток (ТГСК): Применяется при высоком риске рецидива или при рецидивах, а также при некоторых видах лейкемии (например, ОМЛ). Таргетная терапия: Применяется при наличии специфических генетических мутаций (например, ингибиторы тирозинкиназы при ХМЛ). Лучевая терапия: Редко, при поражении ЦНС или яичек. Поддерживающая терапия: Переливание крови и ее компонентов, антибиотики, противогрибковые препараты, противорвотные средства. |
Лечение длительное (от 6 месяцев до 2-3 лет) и интенсивное. Проводится строго по протоколам в специализированных клиниках. Важна психологическая поддержка ребенка и семьи. |
| Прогноз | ОЛЛ: Общая выживаемость достигает 85-90% у детей. ОМЛ: Общая выживаемость составляет около 60-70%. ХМЛ: Прогноз значительно улучшился с появлением таргетной терапии. ЮММЛ: Прогноз менее благоприятный. |
Прогноз зависит от типа лейкемии, возраста ребенка, наличия генетических аномалий, ответа на лечение. Ранняя диагностика и адекватное лечение – ключевые факторы успеха. После лечения требуется длительное наблюдение. |
Симптомы лейкоза у детей
Клинические проявления заболевания включают общее ухудшение состояния, постоянную усталость, мышечные боли, снижение активности и повышение температуры. Ранняя диагностика болезни без лабораторных исследований затруднительна, так как ее симптомы схожи с обычным ОРВИ.
Начало заболевания не всегда бывает легким; в некоторых случаях клиническая картина напоминает острый сепсис. Температура может достигать критических значений, развиваются ангина и диатез, возникают проблемы с дыханием, на коже появляются петехии и экхимозы, а также могут проявляться внутренние кровотечения.
Поскольку лейкоциты играют ключевую роль в защите организма, увеличение частоты заболеваний гриппом и ОРВИ может насторожить и вызвать подозрения на лейкемию. Эти инфекции при наличии рака крови часто трудно поддаются лечению и могут сопровождаться серьезными осложнениями.

Первые признаки
Первые признаки лейкоза у заболевших могут проявляться следующим образом:
- выраженная усталость;
- потеря аппетита;
- проблемы со сном;
- небольшое, но без видимой причины повышение температуры;
- дискомфорт в мышцах, костях и суставах.
Важно!
Ранние проявления лейкемии у детей могут напоминать симптомы обычной простуды, поэтому родителям бывает сложно самостоятельно распознать заболевание и вовремя обратиться за помощью. Регулярные визиты к врачу и анализы крови являются необходимыми мерами.
У детей также могут наблюдаться увеличение печени и селезенки, а на коже появляются красные пятна. Болезнь может сопровождаться признаками интоксикации, такими как тошнота, рвота, диарея и носовые кровотечения.
При остром течение
Острый лейкоз у детей может проявляться с различной степенью выраженности, что зависит от уровня злокачественности заболевания. Пораженные клетки активно размножаются и негативно влияют на организм, что усугубляет клиническую картину.
Среди основных симптомов можно выделить:
- снижение уровня гемоглобина;
- анемию, общую слабость и повышенную утомляемость;
- геморрагический синдром и наличие кровоизлияний;
- кровоточивость десен, носовые кровотечения и снижение свертываемости крови;
- выраженный иммунодефицит, что приводит к повышенной восприимчивости к инфекциям и вирусам;
- общую интоксикацию: отказ от пищи, постоянная рвота, высокая температура;
- сосудистые изменения и нарушения сердечного ритма;
- желтушность слизистых оболочек, склер глаз и кожи;
- увеличение и болезненность лимфатических узлов;
- головокружение и сильные головные боли;
- парез конечностей.
Лейкоз у новорожденных может привести к задержке в развитии. Младенцы часто отказываются от еды, плохо набирают вес, и их питание может осуществляться искусственно, через капельницу.
Хроническая форма болезни
Хронический лейкоз у детей можно классифицировать на два основных типа:
- лимфобластный;
- миелобластный.
Каждый из этих видов имеет свои характерные симптомы и требует специфического подхода к лечению.
При лимфобластном лейкозе наблюдаются следующие проявления:
- общее истощение организма;
- слабость;
- головокружение;
- повышенное потоотделение;
- увеличение лимфатических узлов;
- увеличение селезенки и печени;
- учащенное сердцебиение;
- нарушения сна.
Важно!
Хронический лейкоз, перенесенный в детстве, может иметь серьезные последствия для репродуктивной системы как у мужчин, так и у женщин. У мужчин это может привести к импотенции и бесплодию, а у женщин – к аменорее.
При лимфобластном лейкозе наблюдается значительное изменение лейкоцитарной формулы с увеличением количества лимфоцитов в крови до 95%. Количество тромбоцитов может оставаться на низком уровне или изменяться незначительно, при этом уровень гемоглобина существенно снижается. Симптомы хронической формы заболевания могут проявляться спустя 3-8 лет.
Миелобластный лейкоз развивается постепенно и вызывает появление таких симптомов:
- боли в костях и мышцах;
- бледность кожи;
- кровотечения из носа и десен;
- повышенное потоотделение;
- потерю веса;
- слабость.
Симптомы геморрагического васкулита у детей и его лечение
Геморрагический васкулит – это заболевание, которое затрагивает систему разветвленных кровеносных сосудов и характеризуется двумя основными аспектами…
При этом типе заболевания увеличение лимфатических узлов не наблюдается. Болезнь может развиваться на протяжении 3-5 лет.
https://youtube.com/watch?v=91DsXvVLUMo
Основная классификация
В классификации выделяют три стадии заболевания:
- Начальная. На этом этапе появляются первые признаки, состояние пациента ухудшается незначительно.
- Развернутая. Болезнь значительно ухудшает здоровье больного, требуется медицинское вмешательство. Симптоматическая терапия приносит лишь временное облегчение.
- Терминальная. В этом случае применяют паллиативное лечение, направленное на поддержание приемлемого уровня комфорта, шансы на выздоровление отсутствуют. У пациента наблюдается полное выпадение волос, формируются метастазы, а также постоянные острые боли.
Важно!
У детей чаще всего наблюдается острая форма заболевания (в 97% случаев), хроническая форма встречается значительно реже.
По типу лимфоцитов выделяют следующие виды лейкоза:
- лимфобластный;
- миеломный;
- эритробластный.
Иногда диагностируют вторичное заболевание, которое развивается на фоне воздействия химических веществ и мощных медикаментов. Также существует врожденная форма болезни – лейкемия у новорожденных, которая может прогрессировать из-за рентгенологического обследования матери во время беременности.
Алгоритм диагностики
Симптомы лейкоза у детей не всегда указывают на наличие заболевания, поэтому для подтверждения или опровержения диагноза рекомендуется применять лабораторные и инструментальные методы диагностики:
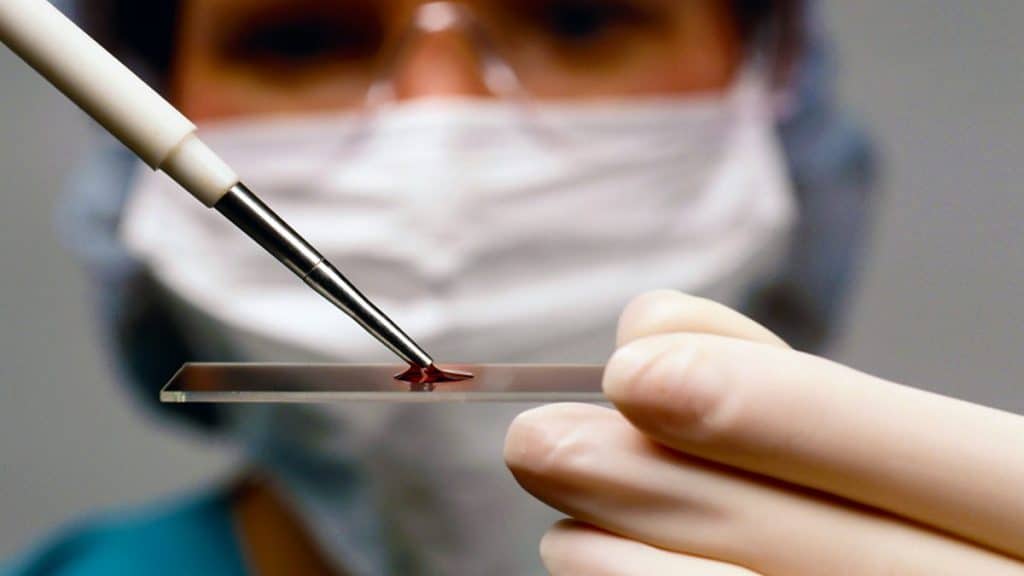
- Общий анализ крови. При лейкозах наблюдается увеличение количества лейкоцитов в крови. Это связано с тем, что клетки крови пытаются бороться с опухолевыми образованиями. У ребенка могут снижаться уровни гемоглобина, а также количество эритроцитов и тромбоцитов.
- УЗИ. На экране можно увидеть размеры печени и селезенки, которые при лейкозе значительно увеличиваются. Также исследуются лимфатические узлы.
- Пункция костного мозга. Процедура включает прокол кости в области позвоночника под местной анестезией. У младенцев забор материала осуществляется из берцовой кости. Этот метод является высокоточным и позволяет определить тип и характер злокачественного процесса.
- Биопсия лимфатических узлов. Данный метод помогает выявить наличие злокачественных изменений в лимфатической системе.
- Биохимический анализ крови. Позволяет оценить состояние жизненно важных органов.
- Пункция спинного мозга. Этот метод помогает исключить или подтвердить наличие злокачественных клеток в головном мозге.
- Компьютерная томография или МРТ. Эти исследования позволяют оценить степень изменений внутренних органов и выявить локализацию метастазов.
Существует определенный алгоритм для подтверждения предварительного диагноза. Педиатр может заподозрить заболевание у ребенка, поэтому важно регулярно проходить профилактические осмотры и сдавать необходимые лабораторные анализы.
Внимание!
Комплексное применение перечисленных методов помогает установить точный диагноз, определить характер течения лейкоза у ребенка и выбрать наиболее щадящий способ лечения.
Как распознать болезнь по анализу крови
Лимфобластный лейкоз чаще всего диагностируется у детей в возрасте от 3 до 7 лет. На ранних стадиях заболевание может развиваться незаметно для родителей. Ребенок начинает чаще болеть, а лечение оказывается неэффективным. Педиатр может заподозрить наличие анемии по результатам общего анализа крови, где наблюдаются следующие отклонения:
- резкое снижение уровня эритроцитов;
- постепенное уменьшение количества ретикулоцитов;
- увеличение скорости оседания эритроцитов;
- снижение уровня гемоглобина;
- наличие тромбоцитопении;
- изменения в количестве лейкоцитов (в зависимости от типа лейкоза они могут как увеличиваться, так и уменьшаться).
Комплексное изменение этих показателей часто свидетельствует о развитии малокровия. При обнаружении указанных изменений лечение должно начинаться незамедлительно.
Схема лечения лейкоза у детей
Детская онкология стремительно развивается, что связано с увеличением числа диагнозов. В прошлом веке вероятность полного выздоровления ребенка с лейкозом не превышала 10%, тогда как сегодня врачи уверенно говорят о возможности излечения 80% пациентов. Эти данные свидетельствуют о значительном прогрессе в области онкологии и расширении терапевтических возможностей. Лечение можно пройти как в России, так и за границей. Хотя стоимость терапии в нашей стране ниже, качество лечения зачастую оставляет желать лучшего. Полис медицинского страхования покрывает лишь часть расходов. Российские специалисты не берутся за сложные случаи, в то время как зарубежные коллеги готовы бороться за жизнь пациента. Доктор Комаровский подчеркивает, что в России могут успешно лечить только легкие формы болезни, в остальных случаях наблюдается нехватка опыта и необходимого оборудования.
В отличие от других медицинских направлений, где врач может самостоятельно выбирать методику лечения, в онкологии действуют строгие протоколы. Лечение детского лейкоза осуществляется по заранее утвержденным схемам. Замена препаратов возможна только в случае устойчивости злокачественных клеток к активному веществу или при наличии аллергии на определенные лекарства.
Терапия включает четыре этапа:
- индукционный;
- консолидационный;
- реиндукционный;
- поддерживающий.
На каждом из этих этапов применяются гормональные и противоопухолевые препараты, которые вводятся в виде растворов с помощью инфузий. Ключевым аспектом лечения заболеваний крови у детей является скорость введения препаратов, которая контролируется специальным устройством – инфузоматом.
Важно!
Лечение детей из групп риска требует применения лучевой терапии.
Стационарное лечение длится примерно 4 месяца. После этого поддерживающая терапия продолжается на дому. В случае тяжелого течения лейкемии может потребоваться трансплантация стволовых клеток от родственного донора. Этот метод активно используется в Израиле и помогает продлить ремиссию.
Болезнь Верльгофа у взрослых и детей: симптомы и лечение
Болезнь Верльгофа, также известная как тромбоцитопеническая пурпура, представляет собой серьезное заболевание, относящееся к группе геморрагических…
Иммунная система пациента при малокровии значительно ослаблена, поэтому в период лечения основной болезни назначаются:
- противовирусные препараты;
- иммуностимуляторы;
- противогрибковые средства.
После перенесенного лейкоза ребенку присваивается группа инвалидности. При стойкой ремиссии после лечения 3, первая группа инвалидности назначается при повторном обострении. Направление на комиссию и заключение о состоянии здоровья предоставит лечащий врач.
Прогноз на выздоровление
Прогнозы формируются на основе статистических данных, однако каждый случай заболевания уникален. В настоящее время уровень выживаемости среди детей достаточно высок и колеблется от 70% до 90% в зависимости от разновидности болезни. 90% пациентов смогут прожить 5 лет после установления диагноза. Наименее благоприятный прогноз наблюдается при остром миелоидном лейкозе, где 5-летняя выживаемость не превышает 50%.
Заключение
Лейкемия, известная также как рак крови, может развиться у людей любого возраста и пола. Однако врачи выделяют детей младше 7 лет в особую группу риска. Ранняя диагностика лейкоза представляет собой сложную задачу, так как его симптомы часто напоминают проявления других заболеваний. Для своевременного выявления болезни и назначения адекватного лечения крайне важно обращаться к специалистам, поэтому игнорировать регулярные медицинские осмотры не следует.
Психологическая поддержка для детей и родителей
Лейкемия, как и любое другое серьезное заболевание, может оказать значительное влияние не только на здоровье ребенка, но и на его эмоциональное состояние, а также на психоэмоциональное состояние всей семьи. Психологическая поддержка в этот период становится неотъемлемой частью комплексного подхода к лечению и восстановлению.
Для детей, столкнувшихся с диагнозом лейкемия, важно создать атмосферу безопасности и понимания. Дети могут испытывать страх, тревогу и неопределенность, поэтому важно, чтобы они могли открыто говорить о своих чувствах. Психологи и психотерапевты, специализирующиеся на работе с детьми, могут помочь в этом процессе, предлагая различные методы, такие как арт-терапия, игры и другие формы выражения эмоций.
Родители также нуждаются в поддержке, поскольку они могут испытывать широкий спектр эмоций, включая страх, вину и беспомощность. Группы поддержки для родителей, а также индивидуальные консультации с психологами могут стать важным ресурсом. Обсуждение своих переживаний с другими родителями, которые находятся в аналогичной ситуации, может помочь снизить уровень стресса и создать чувство общности.
Важно также обучать родителей и детей методам управления стрессом и тревогой. Это могут быть техники релаксации, дыхательные упражнения, медитация и физическая активность. Поддержка со стороны семьи и друзей играет ключевую роль в процессе восстановления. Создание позитивной и поддерживающей атмосферы в доме может значительно улучшить общее состояние ребенка и помочь ему справиться с трудностями.
Кроме того, необходимо учитывать, что лечение лейкемии может включать длительные госпитализации и частые визиты в медицинские учреждения, что может быть стрессовым для ребенка. Важно заранее подготовить ребенка к этим изменениям, объясняя, что происходит, и что он может ожидать. Использование книг, мультфильмов или других ресурсов, которые объясняют процесс лечения, может помочь ребенку лучше понять ситуацию и уменьшить страх.
В заключение, психологическая поддержка для детей и родителей, столкнувшихся с лейкемией, является важным аспектом лечения. Она помогает справиться с эмоциональными трудностями, улучшает качество жизни и способствует более успешному восстановлению. Поддержка должна быть комплексной и включать как профессиональную помощь, так и поддержку со стороны семьи и друзей.
Реабилитация после лечения
Реабилитация после лечения лейкемии у детей является важным этапом, который помогает восстановить здоровье и улучшить качество жизни пациента. Процесс реабилитации может быть длительным и требует комплексного подхода, включающего медицинскую, психологическую и социальную поддержку.
Медицинская реабилитация включает в себя регулярные обследования и контроль состояния здоровья ребенка. После завершения основного курса лечения необходимо проводить анализы крови, чтобы следить за уровнем клеток крови и функцией костного мозга. Важно также контролировать возможные побочные эффекты, такие как инфекции, анемия или проблемы с органами, которые могли возникнуть в результате химиотерапии или радиотерапии.
Кроме того, может потребоваться поддерживающая терапия, включая трансфузии крови, препараты для повышения уровня тромбоцитов и эритроцитов, а также антибиотики для предотвращения инфекций. Врач может рекомендовать специальные диеты, богатые витаминами и минералами, чтобы поддержать иммунную систему и общее состояние здоровья ребенка.
Психологическая реабилитация также играет ключевую роль в восстановлении. Лечение лейкемии может быть эмоционально тяжелым как для ребенка, так и для его семьи. Психологическая поддержка может включать индивидуальные и групповые занятия с психологом, арт-терапию и занятия по релаксации. Важно создать поддерживающую атмосферу, где ребенок сможет открыто говорить о своих чувствах и переживаниях.
Социальная реабилитация включает в себя возвращение ребенка к обычной жизни, что может включать возвращение в школу и восстановление социальных контактов. Важно, чтобы школа была информирована о состоянии здоровья ребенка и могла предоставить необходимые условия для его обучения. Это может включать адаптацию учебного плана, предоставление дополнительных ресурсов и поддержку со стороны учителей и одноклассников.
Родители и близкие должны активно участвовать в процессе реабилитации, поддерживая ребенка и помогая ему адаптироваться к новым условиям жизни. Участие в группах поддержки для родителей и детей, которые пережили лейкемию, может быть полезным для обмена опытом и получения моральной поддержки.
В заключение, реабилитация после лечения лейкемии у детей требует комплексного подхода и участия различных специалистов. Это важный этап, который помогает детям восстановить здоровье, адаптироваться к жизни после болезни и вернуться к полноценной жизни.
Профилактика лейкемии у детей
Профилактика лейкемии у детей представляет собой важный аспект, который может помочь снизить риск развития этого серьезного заболевания. Несмотря на то, что точные причины лейкемии до конца не изучены, существуют некоторые меры, которые могут быть предприняты для уменьшения вероятности ее возникновения.
1. Здоровый образ жизни: Одним из ключевых факторов профилактики является поддержание здорового образа жизни. Это включает в себя сбалансированное питание, богатое витаминами и минералами, регулярную физическую активность и достаточное количество сна. Правильное питание способствует укреплению иммунной системы, что может помочь организму бороться с заболеваниями.
2. Избегание токсичных веществ: Ограничение контакта с химическими веществами и токсинами может снизить риск развития лейкемии. Родителям следует избегать использования пестицидов и химикатов в домашних условиях, а также следить за тем, чтобы дети не играли в местах, где могут находиться опасные вещества.
3. Вакцинация: Вакцинация против определенных инфекционных заболеваний может помочь защитить детей от вирусов, которые могут способствовать развитию лейкемии. Например, вакцинация против вируса Эпштейна-Барра и других вирусов, связанных с онкологическими заболеваниями, может быть полезной.
4. Регулярные медицинские осмотры: Проведение регулярных медицинских осмотров позволяет выявить возможные проблемы на ранних стадиях. Важно следить за общим состоянием здоровья ребенка и при появлении любых настораживающих симптомов обращаться к врачу.
5. Генетическое консультирование: Если в семье есть случаи лейкемии или других онкологических заболеваний, стоит рассмотреть возможность генетического консультирования. Это может помочь определить риски и принять соответствующие меры для снижения вероятности заболевания у детей.
6. Психологическая поддержка: Эмоциональное здоровье также играет важную роль в профилактике заболеваний. Поддержка детей в стрессовых ситуациях, обучение их методам управления стрессом и создание комфортной семейной атмосферы могут способствовать укреплению иммунной системы.
Хотя полностью предотвратить лейкемию невозможно, соблюдение этих рекомендаций может помочь снизить риск ее развития и обеспечить детям более здоровую жизнь.