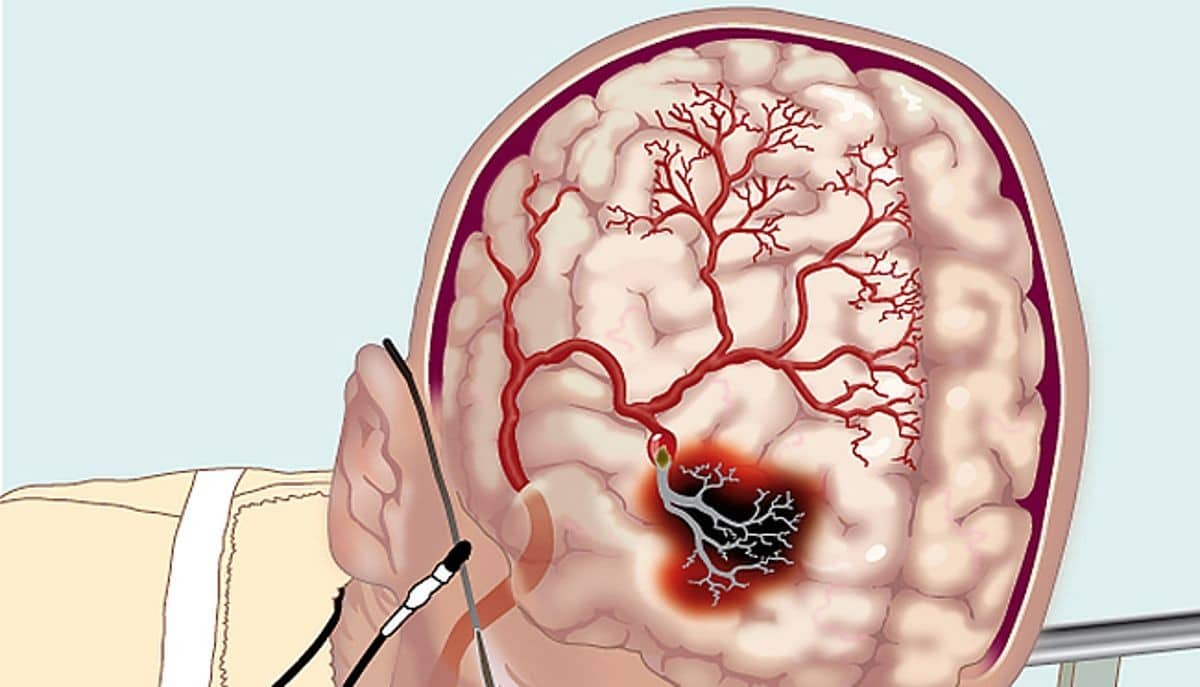
Тромбоцитопеническая пурпура — заболевание, приводящее к снижению уровня тромбоцитов в крови, что может вызвать серьезные последствия, особенно у детей. Это состояние проявляется различными симптомами и требует быстрой диагностики и лечения. В статье рассмотрим основные причины тромбоцитопенической пурпуры у детей, ее клинические проявления, а также методы диагностики и лечения. Знание этих аспектов поможет родителям и медицинским работникам распознать заболевание и предпринять необходимые меры для здоровья ребенка.
Что это такое
Тромбоцитопеническая пурпура (ТП) представляет собой гематологическое заболевание, которое развивается под воздействием различных внешних и внутренних факторов. Пурпура является распространенной формой геморрагического диатеза, основной характеристикой которого является недостаток тромбоцитов, что приводит к повышенной склонности к кровотечениям.
Это заболевание чаще всего наблюдается у детей в возрасте до 6 лет, но также может встречаться и у подростков, причем у девочек оно диагностируется значительно чаще, чем у мальчиков.
Важно знать!
Тромбоциты – это клетки крови, которые играют ключевую роль в процессе свертывания. При тромбоцитопенической пурпуре количество тромбоцитов снижается ниже физиологической нормы, составляя менее 150х10^9/л. Нормальные показатели варьируются от 180 до 450 (в зависимости от возраста).
Врачи отмечают, что тромбоцитопеническая пурпура у детей является серьезным заболеванием, которое требует внимательного подхода. Основными причинами этого состояния могут быть аутоиммунные реакции, инфекции или наследственные факторы. Симптомы, как правило, включают появление синяков, кровотечения из носа и десен, а также повышенную утомляемость. Важно, чтобы родители обращали внимание на эти признаки и незамедлительно консультировались с врачом. Лечение может варьироваться в зависимости от причины заболевания и степени его тяжести. В некоторых случаях достаточно наблюдения и поддерживающей терапии, в то время как в более сложных ситуациях может потребоваться применение кортикостероидов или даже проведение плазмафереза. Врачи подчеркивают важность ранней диагностики и индивидуального подхода к каждому ребенку для достижения наилучших результатов.
Виды
Тромбоцитопения (ТП) делится на группы в зависимости от этиологических, патогенетических и клинических характеристик. Такая классификация помогает определить причину заболевания и подобрать соответствующее лечение.
Существует несколько видов патологии:
- идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа);
- симптоматическая тромбоцитопения (симптомокомплекс Верльгофа).
ТП также можно классифицировать по типу течения:
- Острая форма. Чаще всего встречается у детей и продолжается до полугода. После восстановления нормального уровня тромбоцитов рецидивы не возникают.
- Хроническая форма. Длится более полугода и чаще наблюдается у взрослых. Эта форма относится к рецидивирующим, проявляясь циклически. Уровень тромбоцитов может колебаться, и после нормализации может возникнуть дефицит тромбоцитов.
Кроме того, медики применяют еще одну классификацию ТП, которая делит патологию на несколько иммунных форм:
- Изоиммунная. Обычно возникает после переливаний крови, также может быть врожденной. Развивается из-за иммунного конфликта с тромбоцитарными антигенами между матерью и плодом. Характеризуется регулярными рецидивами.
- Аутоиммунная. Появляется, когда в организме образуется большое количество антител к собственным тромбоцитам.
- Гетероиммунная. Эта форма часто вызывается приемом лекарств. Важную роль играет индивидуальная чувствительность ребенка. При непереносимости определенных компонентов препаратов у детей могут появляться специфические высыпания пурпурного цвета, возникающие из-за множества кровоизлияний.
- Трансиммунная. Развивается после антигенного конфликта и накопления антитромбоцитарных антител во время беременности. Эти антитела, проникая в организм ребенка через плаценту, могут вызывать геморрагический синдром.
https://youtube.com/watch?v=xm_BhPylacs
| Аспект | Описание | Примечания |
|---|---|---|
| Причины | Идиопатическая тромбоцитопеническая пурпура (ИТП): наиболее частая форма, причина неизвестна, часто возникает после вирусных инфекций. Вторичная тромбоцитопеническая пурпура: * Инфекции: вирусные (краснуха, корь, ветрянка, ВИЧ), бактериальные. * Лекарства: некоторые антибиотики, противосудорожные, НПВС. * Аутоиммунные заболевания: системная красная волчанка, ревматоидный артрит. * Злокачественные новообразования: лейкозы, лимфомы. * Наследственные синдромы: синдром Вискотта-Олдрича, синдром Фанкони. |
ИТП часто является диагнозом исключения. Важно тщательно собрать анамнез для выявления возможных вторичных причин. |
| Симптомы | Кожные проявления: * Петехии: мелкие точечные кровоизлияния, не исчезающие при надавливании. * Пурпура: более крупные пятна кровоизлияний. * Экхимозы (синяки): возникают легко, часто без видимой травмы. Кровотечения из слизистых оболочек: * Носовые кровотечения (эпистаксис). * Кровоточивость десен. * Кровь в стуле (мелена) или моче (гематурия). Внутренние кровотечения (редко, но опасно): * Желудочно-кишечные кровотечения. * Внутричерепные кровоизлияния: головная боль, рвота, судороги, нарушение сознания (требует немедленной медицинской помощи). Общие симптомы: * Утомляемость, слабость (при значительной кровопотере). |
Выраженность симптомов зависит от степени тромбоцитопении. Внутричерепные кровоизлияния являются наиболее серьезным осложнением. |
| Лечение | Наблюдение: при легкой форме и отсутствии активных кровотечений. Медикаментозное лечение: * Кортикостероиды (преднизолон): первая линия терапии, подавляют разрушение тромбоцитов. * Внутривенный иммуноглобулин (ВВИГ): используется при неэффективности стероидов или при необходимости быстрого повышения уровня тромбоцитов. * Анти-D иммуноглобулин: для Rh-положительных пациентов, механизм действия схож с ВВИГ. * Агонисты рецепторов тромбопоэтина (ТПО-РА): ромиплостим, элтромбопаг – стимулируют выработку тромбоцитов. * Иммунодепрессанты: ритуксимаб, азатиоприн (при хронической и рефрактерной ИТП). Спленэктомия (удаление селезенки): рассматривается при хронической ИТП, не отвечающей на медикаментозное лечение. Переливание тромбоцитарной массы: только при угрожающих жизни кровотечениях или перед инвазивными процедурами. |
Цель лечения – предотвращение серьезных кровотечений, а не нормализация уровня тромбоцитов. Выбор метода лечения зависит от тяжести заболевания, возраста ребенка и ответа на предыдущую терапию. Спленэктомия у детей проводится реже из-за риска инфекционных осложнений. |
Причины
Единой причины возникновения тромбоцитопенической пурпуры (ТП) не существует. Научные исследования не смогли установить четкие факторы, вызывающие это заболевание крови. Однако с развитием современных методов диагностики и научных изысканий, специалисты начали лучше понимать механизмы, приводящие к данной патологии, и выявили возможные провоцирующие факторы.
Научно обоснованные причины ТП:
- Употребление лекарств. Длительный прием определенных медикаментов может вызывать у детей симптомы геморрагической патологии. Пурпура может развиться после продолжительного использования таких препаратов, как хинин, гепарин, парацетамол, дигоксин, некоторые бета-блокаторы, ампициллин и многих других. Предсказать возникновение геморрагической патологии невозможно.
- Генетические дефекты. Некоторые исследователи предполагают, что наследственные факторы могут влиять на развитие идиопатической формы ТП. В настоящее время проводятся исследования, которые помогут подтвердить или опровергнуть это мнение.
- Инфекционные болезни. Токсические вещества, выделяемые микроорганизмами, негативно воздействуют на организм ребенка. В результате интоксикации возникают воспалительные иммунные реакции. Дети с врожденными иммунодефицитами страдают от тромбоцитарной пурпуры значительно чаще, чем их сверстники с нормальным иммунитетом.
- Инфекции во время внутриутробного развития. Симптомы заболевания могут проявляться еще в утробе матери. Женщина с ТП передает плоду аутоиммунные антитела, и пурпура у таких детей может возникнуть вскоре после рождения.
Обратите внимание!
Наличие генетических нарушений может приводить к развитию аутоиммунных воспалительных процессов и проявлениям геморрагического заболевания.
Кроме основных причин, способствующих развитию пурпуры, существуют и другие факторы, такие как:
- недоношенность или ослабленное состояние новорожденного;
- заболевания, нарушающие свертываемость крови;
- вирусные и бактериальные инфекции, такие как грипп, коклюш, ветрянка и другие;
- злокачественные опухоли с метастазами в головной мозг;
- нарушения в процессе кроветворения;
- аномалии в развитии сосудистых стенок;
- хромосомные аномалии;
- воздействие радиации во время беременности;
- прием медикаментов в период вынашивания ребенка.
Симптомы
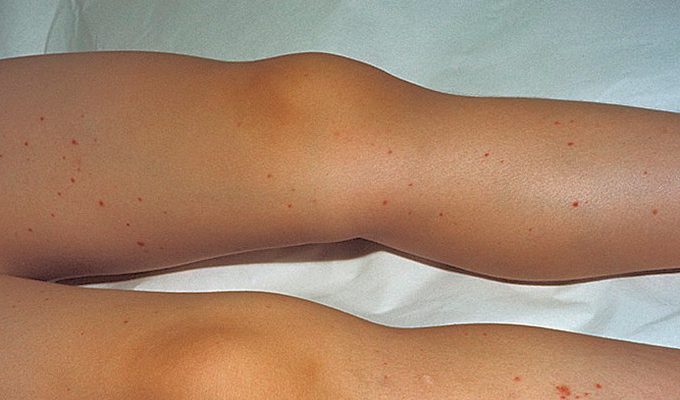
Степень проявления симптомов зависит от уровня тромбоцитов в крови. Основным признаком данной патологии являются множественные кровоизлияния, которые могут варьироваться по размеру и интенсивности, и могут возникать на любых участках тела.
Ключевые симптомы:
- Кровоизлияния. Кровотечения из носа и десен. Особенно опасны кровоизлияния в головной мозг и внутренние органы.
- Кровь в моче. Обильные кровотечения могут приводить к гематурии, что означает увеличение количества эритроцитов в осадке мочи. Этот симптом часто возникает при кровотечениях в почках.
- Черный стул. Данный симптом указывает на наличие кровотечений в желудочно-кишечном тракте и требует немедленного обращения к врачу, так как это серьезный сигнал.
Также на опасное заболевание могут указывать:
- нездоровый внешний вид;
- чрезмерная бледность кожи;
- частые приступы тошноты;
- необъяснимые головные боли и головокружения;
- покраснение оболочек глаз;
- локальные кровоподтеки на коже.
Характерной чертой геморрагического синдрома является его несимметричность и спонтанность проявлений. Это означает, что выраженность симптомов не всегда пропорциональна степени воздействия. Часто достаточно однократного приема лекарства, чтобы у ребенка возникли ярко выраженные негативные симптомы. Тромбоцитопеническая пурпура часто протекает в острой форме.
Особенности симптомов тромбоцитопенической пурпуры у детей:
- В один момент могут возникать несколько кровоизлияний, поражая разные органы. Наиболее опасные места – это мозг (как спинной, так и головной), почки, печень, сердце и надпочечники. Кровоизлияния в этих органах могут нарушать их жизненно важные функции.
- При пальпации внутренних органов можно установить, что печень, селезенка и лимфатические узлы имеют нормальные размеры. Эта особенность отличает пурпуру от других геморрагических заболеваний.
- Иногда повышенная кровоточивость является единственным признаком пурпуры.
- Температура тела при тромбоцитарной пурпуре, как правило, остается в норме.
- Даже незначительные травмы могут вызывать сильные кровотечения.
Важно!
Чем ниже уровень тромбоцитов, тем более выражены симптомы. При снижении уровня тромбоцитов до 100 000/мкл признаки заболевания начинают усиливаться, а при падении до 50 000/мкл симптомы геморрагического синдрома становятся отчетливо заметными.
Особенности симптомов у новорожденных:
- синдром может проявляться в первые месяцы жизни;
- характер и выраженность признаков зависят от состояния здоровья ребенка;
- первые заметные признаки, которые могут обнаружить родители, – это большие синяки;
- гематомы могут возникать без видимой причины;
- если кровь попадает в суставные полости, у ребенка может нарушаться походка и возникать болезненность при движении.
https://youtube.com/watch?v=A6jFKRcyh2g
Диагностические мероприятия
Подозрение на геморрагический синдром возникает при наличии кровоизлияний на коже ребенка. Если синяки появляются без видимой причины, необходимо обратиться к педиатру. Установить точный диагноз может только детский гематолог.
Для диагностики заболевания проводится ряд исследований и лабораторных анализов.
Основные цели диагностики:
- определить, какая форма заболевания присутствует у ребенка;
- оценить степень физиологических отклонений.
Перед направлением ребенка на обследование врач изучает историю болезни и симптомы. Он выясняет, как началось заболевание, были ли подобные случаи в семье в детском возрасте, а затем проводит осмотр пациента.
Геморрагическая сыпь: причины и лечение. Геморрагическая сыпь – это патологическое проявление, связанное с разрывами стенок капилляров, причины и…
Первичный осмотр включает:
- оценку состояния кожных покровов и слизистых оболочек;
- выполнение специфических проб (например, наложение жгута на плечо и т.д.).
Диагноз тромбоцитопенической пурпуры устанавливается методом исключения. Пошаговые исследования позволяют исключить другие возможные диагнозы. Рекомендуется провести несколько тестов и проб:
- Определить уровень тромбоцитов в крови. Нормальный уровень составляет не менее 150 000/мкл.
- Измерить содержание ретикулоцитов. При тромбоцитопенической пурпуре их количество обычно повышено, что свидетельствует о компенсации со стороны костного мозга.
- Провести щипковую и манжеточную пробы для оценки хрупкости сосудов у пациента.
- Выполнить пункцию костного мозга для клеточного анализа. Это исследование является обязательным, так как без него возможна диагностическая ошибка. Процедура включает прокол грудины для получения образца костного мозга. Цель – выявить количество мегакариоцитов и уровень свободных тромбоцитов.
- Провести трепанобиопсию для анализа костного мозга. С помощью трепана берется образец костного мозга вместе с надкостницей.
- Исследовать строение тромбоцитов у кровных родственников под микроскопом. Этот тест помогает выявить или исключить наследственный фактор.
- Определить время, необходимое для сворачивания крови.
Лечение
Лечение проводится исключительно в условиях стационара. При наличии даже малейших подозрений на пурпуру необходимо соблюдать постельный режим, так как это снижает риск травм и кровотечений. По мере повышения уровня тромбоцитов режим можно немного смягчить.
Важно!
Переливание тромбоцитов от доноров противопоказано, поскольку иммунная система пациента уничтожит их. Исключение составляют случаи сильного кровотечения, когда донорские тромбоциты могут помочь крови свернуться.
Одним из аспектов терапии является коррекция питания:
- При приеме кортикостероидов следует увеличить количество белковых продуктов и калия в рационе;
- Пища должна подаваться теплой, а порции – небольшими;
- Если пурпура развивается у новорожденных, грудное вскармливание ограничивают, так как материнское молоко содержит антитела;
- После нормализации уровня тромбоцитов грудное вскармливание можно возобновить;
Медикаментозное лечение не требуется всем пациентам. Препараты назначаются только при высоком риске внутреннего кровоизлияния. Если кровотечений нет, медикаменты не применяются, достаточно активного наблюдения.
При появлении основного симптома геморрагического синдрома – кровоточивости – назначается медикаментозная терапия, основанная на приеме кортикостероидов.
Эффект кортикостероидов заключается в следующем:
- Блокировка образования антител;
- Увеличение выработки тромбоцитов в костном мозге;
- Нарушение взаимодействия антигенов с антителами.
Если медикаментозная терапия не дает результатов и существует высокий риск кровоизлияния в мозг, может потребоваться хирургическое вмешательство. Единственным способом справиться с пурпурой является удаление селезенки. Прежде чем принять решение об операции, врачи оценивают риски, связанные с плохой свертываемостью крови. Для повышения этого показателя за три дня до операции пациенту назначают экспресс-курс кортикостероидов.
Для повышения уровня тромбоцитов до нормы применяются стероиды. Полностью вылечить тромбоцитопеническую пурпуру невозможно, так как специфических лекарств от этой патологии не существует. Можно лишь проводить симптоматическое лечение, после которого возможны рецидивы, которые могут возникнуть даже через несколько лет после нормализации состояния.
Принципы лечения стероидами:
- Стероиды подавляют иммунную систему. Способ введения и дозировка зависят от уровня тромбоцитов и наличия кровотечений.
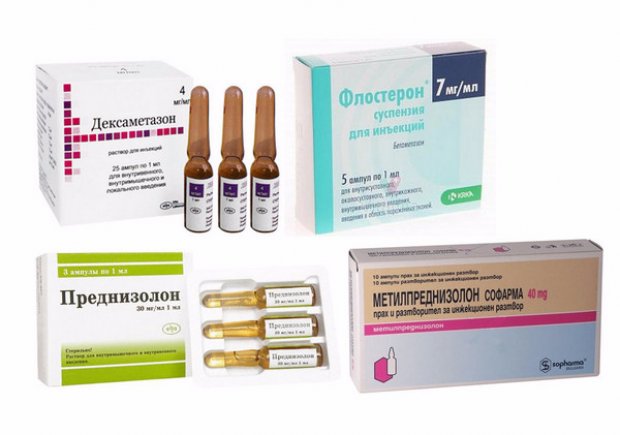
- В критических ситуациях назначают внутривенно Дексаметазон. В остальных случаях ограничиваются пероральным приемом Преднизолона.
- По мере нормализации уровня тромбоцитов дозировка стероидов снижается. У 60-90% пациентов снижение дозы или прекращение приема приводит к рецидивам. Однако длительный прием стероидов опасен из-за серьезных побочных эффектов.
Другие медикаменты:
- Азатиоприн. Этот и другие иммунодепрессанты показывают высокую эффективность в лечении тромбоцитопенической пурпуры.
- Иммуноглобулин. Препарат содержит антитела из человеческой крови. Точный механизм его действия не установлен, но предполагается, что антитела препятствуют разрушению тромбоцитов лейкоцитами. Препарат действует быстро, но эффект длится всего 3-4 недели. Обычно его назначают перед операцией или при сильных кровотечениях.
- Ритуксимаб. Изначально использовавшийся для лечения рака, сейчас этот препарат широко применяется для терапии тромбоцитопенической пурпуры. Как и стероиды, он разрушает иммунную систему, отвечающую за уничтожение тромбоцитов, но, в отличие от стероидов, у Ритуксимаба менее выражены побочные эффекты.

Прогноз и возможные осложнения
Если лечение тромбоцитопенической пурпуры у детей начать своевременно, вероятность летального исхода остается низкой. Однако риск возникновения осложнений достаточно высок. Их проявление во многом зависит от индивидуальных особенностей ребенка, его иммунной системы и общего состояния здоровья.
К возможным осложнениям тромбоцитопенической пурпуры относятся:
- заболевания сердечно-сосудистой системы;
- кровоизлияния в мозг;
- пониженный уровень гемоглобина;
- нарушения кровообращения в головном мозге;
- образование тромбов.
Важно!
Из-за обильных кровотечений, которые могут возникнуть при тромбоцитарной пурпуре, существует риск летального исхода.
Прогнозы при тромбоцитопенической пурпуре в целом благоприятные, если лечение начато вовремя. Еще одним важным условием для положительного исхода является регулярный мониторинг состояния здоровья ребенка.
Чтобы заболевание не проявлялось длительное время, достаточно следовать рекомендациям врача и выполнять профилактические меры. В случае появления серьезных осложнений прогнозы становятся неблагоприятными.
Народные методы
Для повышения уровня тромбоцитов в крови можно использовать различные травяные настойки и отвары. Важно, чтобы они не содержали спирта и не вызывали аллергических реакций на компоненты.
Рецепты для увеличения тромбоцитов:
- Травяной сбор. Смешайте перечную мяту (2 части), цветки ромашки (1 часть) и пастушью сумку (2 части). Залейте смесь стаканом воды и доведите до кипения. После закипания варите на медленном огне 15 минут. Дайте отвару остыть. Принимайте по 100 мл дважды в день.
- Кунжутное масло. Это масло помогает регулировать уровень тромбоцитов в крови. Рекомендуется давать детям по 10 г три раза в день. Льняное масло также обладает аналогичными свойствами.
- Настой вербены. Возьмите 5 г вербены, залейте стаканом кипятка и настаивайте 30 минут. Принимайте настой по стакану в день, маленькими порциями.
- Крапива. Свежий сок крапивы и отвар из её листьев способствуют повышению уровня тромбоцитов.
- Плоды и ягоды. В чай можно добавлять шиповник, землянику и вербену.
Профилактика
Пока медицинские специалисты не установили единую причину возникновения тромбоцитарной пурпуры, разработка методов первичной профилактики остается невозможной. Однако вторичные профилактические меры уже определены и направлены на предотвращение рецидивов.
Вторичная профилактика:
- Питание. Ребенок должен получать разнообразное и сбалансированное питание. Следует избегать нездоровой и «пустой» пищи. В рационе должны преобладать натуральные продукты. Животные и искусственные жиры лучше заменить растительными. Употребление красного мяса следует ограничить. Не рекомендуется включать в меню продукты, снижающие уровень тромбоцитов, такие как помидоры, виноград и некоторые ягоды.
- Эмоциональное состояние. Необходимо исключить стрессовые ситуации. Ребенок не должен подвергаться физическим или психологическим перегрузкам.
- Витамины. Важно, чтобы ребенок получал все необходимые витамины и минералы. Рекомендуется использовать специальные витаминные комплексы для детей.
- Здоровье. Все заболевания должны быть своевременно и качественно пролечены. Следует избегать контактов с инфекционными больными.
- Запрещенные лекарства. Дети не должны принимать нестероидные противовоспалительные средства, барбитураты и кофеин. Жаропонижающие и другие сильнодействующие препараты можно использовать только после консультации с врачом.
- Физиотерапия. Не рекомендуется проводить процедуры, такие как УФО и УВЧ, которые могут увеличить способность тромбоцитов к образованию тромбов.
- Солнечное воздействие. Не следует находиться под прямыми солнечными лучами, а также посещать солярий.
- Вакцинация. Прививки запрещены до полного восстановления. Особенно опасны вакцины с живыми ослабленными вирусами, такие как прививки от паротита, кори и краснухи. Также не рекомендуется делать инъекции в мышечную ткань.
Важно!
В рационе детей, страдающих от острой тромбоцитарной пурпуры, не должно быть продуктов, содержащих уксус (например, маринованные овощи).
После перенесенной пурпуры пациенты должны находиться под наблюдением гематолога как минимум 5 лет. В течение этого времени также не рекомендуется менять климатические условия.
Полностью вылечить пурпуру невозможно, так как на данный момент не существует специфических лекарств от этой патологии. Тем не менее, при правильной терапии прогнозы могут быть благоприятными. Достаточно добиться того, чтобы в организме вырабатывались антитела, атакующие тромбоциты, и проблема может разрешиться сама собой. Поддерживая уровень тромбоцитов в норме, можно обеспечить ребенку долгую и здоровую жизнь.
Роль иммунной системы
Иммунная система играет ключевую роль в патогенезе тромбоцитопенической пурпуры, особенно в случаях, связанных с аутоиммунными процессами. В норме тромбоциты, или кровяные пластинки, отвечают за свертывание крови и предотвращение кровотечений. Однако при тромбоцитопенической пурпуре иммунная система начинает ошибочно воспринимать тромбоциты как чуждые элементы и вырабатывает антитела против них. Это приводит к разрушению тромбоцитов, что, в свою очередь, вызывает их недостаток в крови.
Существует несколько механизмов, через которые иммунная система может вызывать тромбоцитопеническую пурпуру. Один из наиболее распространенных механизмов — это образование антител к тромбоцитам, что может происходить в результате различных инфекций, вакцинаций или даже после перенесенных заболеваний. В таких случаях тромбоциты связываются с антителами и подлежат разрушению в селезенке и печени, что приводит к снижению их количества в крови.
Кроме того, существуют и другие факторы, способствующие развитию тромбоцитопенической пурпуры. Например, некоторые вирусные инфекции, такие как вирус Эпштейна-Барра или цитомегаловирус, могут вызывать временное снижение уровня тромбоцитов. В таких ситуациях иммунный ответ может быть направлен не только на вирус, но и на собственные тромбоциты, что усугубляет проблему.
Также стоит отметить, что у детей тромбоцитопеническая пурпура может развиваться на фоне других заболеваний, таких как системная красная волчанка или другие аутоиммунные расстройства. В этих случаях иммунная система нарушает нормальное функционирование организма, что приводит к образованию антител против собственных клеток, включая тромбоциты.
Важно понимать, что тромбоцитопеническая пурпура может проявляться различными симптомами, и их выраженность зависит от степени снижения уровня тромбоцитов и активности иммунного ответа. Наиболее распространенные симптомы включают появление синяков, кровотечения из носа, десен и другие проявления, связанные с нарушением свертываемости крови.
Таким образом, роль иммунной системы в развитии тромбоцитопенической пурпуры у детей является многогранной и требует комплексного подхода к диагностике и лечению. Понимание механизмов, лежащих в основе этого заболевания, позволяет врачам более эффективно разрабатывать стратегии лечения и управления состоянием ребенка.
Психологические аспекты заболевания
Тромбоцитопеническая пурпура у детей может оказывать значительное влияние не только на физическое состояние, но и на психологическое здоровье. Дети, страдающие от этого заболевания, часто сталкиваются с различными эмоциональными и социальными трудностями, которые могут возникать как в результате самих симптомов, так и из-за ограничений, связанных с лечением.
Одним из основных психологических аспектов является страх. Дети могут испытывать страх перед возможными осложнениями, такими как кровотечения или необходимость в госпитализации. Этот страх может быть усилен недостатком информации о заболевании, что приводит к неопределенности и тревоге. Родители и медицинские работники должны активно участвовать в процессе информирования ребенка о его состоянии, объясняя, что такое тромбоцитопеническая пурпура, как она лечится и какие меры предосторожности необходимо соблюдать.
Социальная изоляция также является важным аспектом. Дети с тромбоцитопенической пурпурой могут быть вынуждены избегать определенных видов активности, таких как физические игры или спорт, что может привести к чувству одиночества и неполноценности. Важно, чтобы родители и учителя поддерживали детей, помогая им находить альтернативные способы взаимодействия с ровесниками и участвовать в социальных мероприятиях, которые не представляют опасности для их здоровья.
Кроме того, хронические заболевания могут вызывать у детей и подростков депрессивные состояния. Симптомы, такие как усталость, боли и необходимость постоянного контроля состояния, могут негативно сказаться на настроении и общем психоэмоциональном фоне. В таких случаях может потребоваться помощь психолога или психотерапевта, который сможет помочь ребенку справиться с эмоциональными трудностями и научить его методам управления стрессом.
Важно также учитывать, что поддержка со стороны семьи играет ключевую роль в психологическом благополучии ребенка. Эмоциональная поддержка, открытое общение и участие в процессе лечения могут значительно снизить уровень тревожности и помочь ребенку адаптироваться к изменениям в его жизни. Родители должны быть внимательны к эмоциональным состояниям своих детей и поощрять их выражать свои чувства и переживания.
В заключение, тромбоцитопеническая пурпура у детей требует комплексного подхода, который включает не только медицинское лечение, но и внимание к психологическим аспектам. Поддержка со стороны семьи, информирование о заболевании и профессиональная помощь могут значительно улучшить качество жизни ребенка и помочь ему справиться с вызовами, связанными с этим заболеванием.
Советы родителям
Тромбоцитопеническая пурпура у ребенка — это серьезное состояние, которое требует внимательного отношения со стороны родителей. Если у вашего ребенка диагностирована тромбоцитопеническая пурпура, важно знать, как поддержать его и что делать в различных ситуациях.
Во-первых, родителям следует внимательно следить за состоянием ребенка. Обратите внимание на любые изменения в его самочувствии, такие как появление синяков, кровотечений из носа или десен, а также на любые другие симптомы, которые могут указывать на ухудшение состояния. Если вы заметили, что ребенок стал более утомляемым или капризным, это может быть признаком того, что уровень тромбоцитов продолжает снижаться.
Во-вторых, важно обеспечить ребенку безопасную среду. Избегайте ситуаций, которые могут привести к травмам или падениям, так как это может усугубить состояние. Например, ограничьте физическую активность, особенно контактные виды спорта, и будьте осторожны при играх, которые могут привести к ушибам.
Также стоит обратить внимание на рацион питания. Обеспечьте ребенка сбалансированным питанием, богатым витаминами и минералами, особенно витаминами группы B, витамином C и фолиевой кислотой, которые могут поддерживать здоровье крови. Консультация с врачом-диетологом может помочь в составлении оптимального меню.
Не забывайте о регулярных визитах к врачу. Педиатр или гематолог должен контролировать уровень тромбоцитов и общее состояние здоровья ребенка. Следуйте всем рекомендациям врача и не пренебрегайте назначенными анализами и обследованиями.
Если у ребенка возникают симптомы, требующие немедленной медицинской помощи, такие как сильное кровотечение или резкое ухудшение состояния, не откладывайте вызов скорой помощи. Быстрая реакция может спасти жизнь.
Наконец, поддерживайте эмоциональное состояние ребенка. Тромбоцитопеническая пурпура может вызывать страх и беспокойство как у детей, так и у родителей. Обсуждайте с ребенком его чувства, объясняйте, что происходит, и старайтесь создать атмосферу поддержки и понимания. Возможно, стоит обратиться к психологу, если ребенок испытывает значительный стресс или тревогу.