Лейкоз, или рак крови, — это группа злокачественных заболеваний, характеризующихся аномальным разрастанием кровяных клеток в костном мозге и других органах. Понимание причин, симптомов и разновидностей этого заболевания важно для ранней диагностики и эффективного лечения. В статье рассмотрим провоцирующие факторы, типичные проявления лейкоза и его классификацию на лейкобластому и миелобластому. Также обсудим современные методы диагностики и лечения, что поможет читателям лучше ориентироваться в теме и повысить осведомленность о шансах на выздоровление у детей и взрослых.
Причины возникновения
Современная медицина не может точно определить, что именно вызывает лейкоз крови. Тем не менее, существуют определенные факторы и группы риска, которые могут увеличить вероятность возникновения этого заболевания. В конечном итоге, все причины сводятся к сбоям в работе иммунной системы.
Для того чтобы развилось это серьезное онкологическое заболевание, достаточно, чтобы всего одна клетка крови претерпела мутацию. Она начинает активно делиться, что приводит к стремительному распространению раковых клеток. Эти опухолевые клетки размножаются с высокой скоростью, заменяя здоровые, что и приводит к лейкозу.
К возможным причинам возникновения лейкоза относятся:
- Ионизирующее излучение. После атомных взрывов в Японии было зафиксировано множество случаев заболевания. Особенно страдали те, кто находился в радиусе 1,5 км от эпицентра.
- Наследственная предрасположенность. Этот фактор имеет отношение к хроническим формам заболевания. Если в семье уже были случаи лейкоза, риск его развития увеличивается многократно. Передается не сама болезнь, а предрасположенность к клеточным мутациям.
- Канцерогены. К ним относятся химические вещества (нефтепродукты, бензол, пестициды) и некоторые медикаменты (цитостатики, левомицетин, бутадион).
- Вирусы. Существует гипотеза о влиянии определенных вирусных агентов, которые интегрируются в ДНК и вызывают мутации.
Важно отметить, что риск заболевания варьируется у людей в зависимости от их географического положения и этнической принадлежности. Взрослые чаще всего заболевают лейкозом после 60 лет, тогда как у детей заболевание наблюдается в возрасте 3−5 лет.

Врачи отмечают, что лейкоз, или рак крови, представляет собой группу заболеваний, характеризующихся аномальным ростом белых кровяных клеток. Основными причинами возникновения лейкоза могут быть генетические факторы, воздействие радиации и определенных химических веществ. Симптомы заболевания часто включают усталость, частые инфекции, кровотечения и синяки, а также увеличение лимфатических узлов и селезенки. Существует несколько видов лейкоза, среди которых острый и хронический, а также лимфобластный и миелоидный. Врачи подчеркивают важность ранней диагностики и своевременного лечения, так как это значительно повышает шансы на успешное выздоровление.
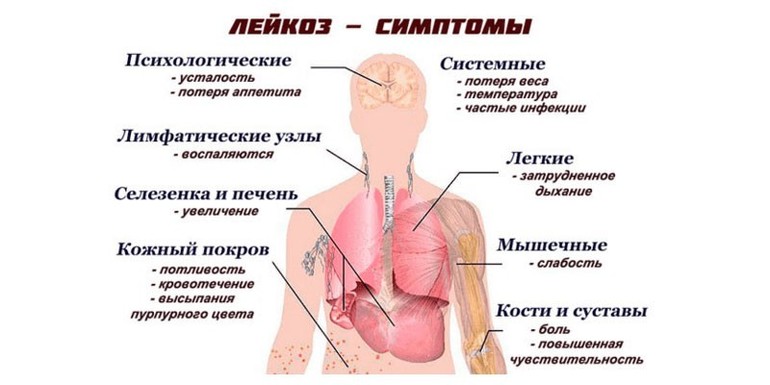
Симптоматические проявления
Распознать лейкоз по его симптомам без помощи врача практически невозможно. Это заболевание оказывает значительное влияние на работу различных органов и систем. Клинические проявления могут быть схожи с симптомами других болезней. Поэтому крайне важно обращать внимание на любые изменения в самочувствии и незамедлительно консультироваться с врачом для выяснения причин.
Острый лейкоз проявляется общими симптомами, такими как повышение температуры, головокружение и слабость. Особенно опасными являются возможные тяжелые кровотечения. Заболевание может сопровождаться осложнениями, такими как ангина и частые стоматиты. Также может наблюдаться увеличение лимфатических узлов, селезенки и печени.
Симптомы лейкоза в зависимости от типа заболевания:
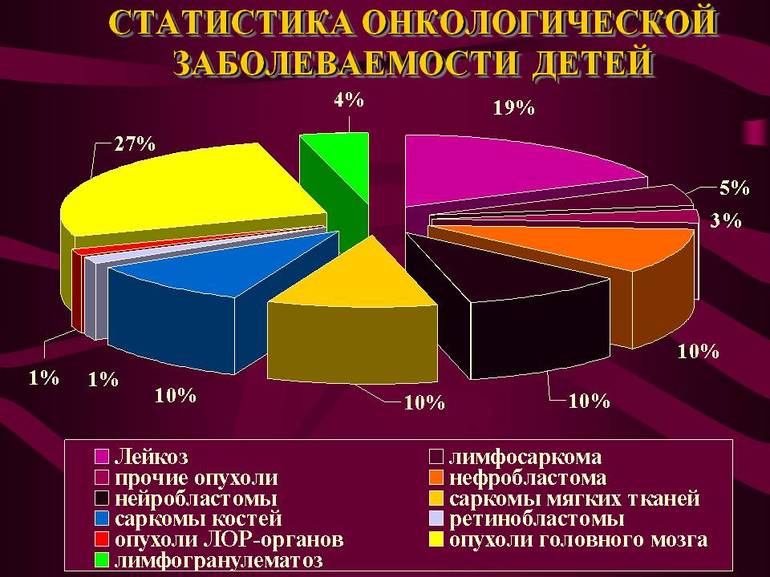
- Миелобластный острый лейкоз. Характеризуется незначительным увеличением селезенки, поражением внутренних органов и повышением температуры. Воспалительный процесс может локализоваться, например, в легких, что дополнительно вызывает кашель. У 25% пациентов может развиться менингит, проявляющийся жаром, головными болями и неврологическими симптомами.
- Лимфобластный острый лейкоз. Наблюдается увеличение лимфатических узлов и селезенки. Лимфоузлы становятся плотными и болезненными. Обычно поражение носит односторонний характер, но может затрагивать обе стороны. У мужчин могут возникать уплотнения в области яичек.
- Эритромиелобластный острый лейкоз. Проявляется анемическим синдромом и значительным снижением уровня лейкоцитов, что приводит к бледности кожи, постоянной усталости и хронической слабости.
При тяжелом течении болезни может развиваться инфильтрация почек, что приводит к серьезной почечной недостаточности. На коже могут появляться специфические лейкемиды — розовые образования.
В случае запущенного лейкоза симптомы могут затрагивать сразу несколько органов, что может привести к внутреннему кровотечению и тяжелым инфекциям. При поражении кишечника могут образовываться язвы с риском прободения.
https://youtube.com/watch?v=WX-p1m1tFPM

| Вид лейкоза | Причины | Симптомы |
|---|---|---|
| Острый лимфобластный лейкоз (ОЛЛ) | Мутации в лимфоидных клетках-предшественниках; генетическая предрасположенность; воздействие радиации, химикатов | Бледность кожи, утомляемость, лихорадка, частые инфекции, кровотечения, увеличение лимфоузлов, печени, селезенки, боли в костях и суставах |
| Острый миелоидный лейкоз (ОМЛ) | Мутации в миелоидных клетках-предшественниках; генетическая предрасположенность; воздействие радиации, химикатов, некоторых лекарств | Бледность кожи, утомляемость, лихорадка, частые инфекции, кровотечения, увеличение десен, боли в костях и суставах |
| Хронический лимфоцитарный лейкоз (ХЛЛ) | Мутации в зрелых лимфоцитах; генетическая предрасположенность; возраст | Часто бессимптомно на ранних стадиях; увеличение лимфоузлов, печени, селезенки; утомляемость, ночная потливость, потеря веса, частые инфекции |
| Хронический миелоидный лейкоз (ХМЛ) | Филадельфийская хромосома (транслокация между хромосомами 9 и 22); воздействие радиации | Часто бессимптомно на ранних стадиях; утомляемость, потеря веса, ночная потливость, увеличение селезенки, боли в левом подреберье |
| Миелодиспластические синдромы (МДС) | Мутации в стволовых клетках костного мозга; воздействие химиотерапии, радиации; возраст | Анемия (бледность, утомляемость, одышка), частые инфекции, кровотечения, синяки |
| Ювенильный миеломоноцитарный лейкоз (ЮММЛ) | Мутации в генах RAS-пути; генетическая предрасположенность | Увеличение селезенки, лимфоузлов, печени; лихорадка, кожные высыпания, утомляемость, частые инфекции |
Виды рака крови
Существует два основных типа лейкозов: острые и хронические. Острые формы могут быть лимфобластными (лейкобластома) и нелимфобластными.
Нелимфобластные лейкозы делятся на миелобластные, монобластные, мегакариобластные и эритробластные. Названия этих форм указывают на то, какие именно клетки крови подвергаются мутациям. Это могут быть гранулоциты, монобласты, предшественники тромбоцитов или эритробласты.
Лимфобластные лейкозы имеют несколько подтипов:
- Т-формы;
- пре-В-формы;
- В-формы.
Существует также отдельная категория — лейкозы с неясным происхождением, которые называют недифференцированными.
При хроническом лейкозе наблюдается увеличение количества зрелых клеток. Это заболевание характеризуется медленным течением и менее сложным протеканием. В отличие от этого, острая лейкемия связана с мутацией незрелых клеток, что делает ее более агрессивной и способной быстро привести к летальному исходу.
Стадии острого лейкоза
Острая форма рака проходит через несколько этапов. С развитием лейкоза симптомы становятся все более заметными и угрожающими.
Этапы прогрессирования острого лейкоза с характерными признаками:
- Начальный этап. Обычно этот период протекает незаметно, без ярко выраженных клинических признаков. Он может длиться от нескольких месяцев до 2−3 лет. На этом этапе начинается рак, и количество лейкоцитов может как увеличиваться, так и уменьшаться. Также развивается анемия. Для диагностики важно исследовать костный мозг, так как анализ крови может не выявить патологические изменения.
- Развёрнутая стадия. Здесь проявляются настоящие симптомы рака крови. Угнетаются процессы кроветворения, и наблюдается большое количество незрелых клеток.
- Ремиссия. В этот период симптомы болезни ослабевают, и пациент чувствует себя лучше. При полной ремиссии симптомы полностью исчезают.
- Рецидив. Возникает новая волна острого лейкоза, которая может затрагивать как костный мозг, так и другие органы.
- Терминальная стадия. В крови наблюдается значительное количество незрелых клеток. Жизненно важные органы подвергаются серьезным повреждениям, что может привести к летальному исходу.
На развернутой стадии заболевания возможны два варианта течения. В первом случае состояние пациента может быть удовлетворительным, но анализ крови показывает признаки рака. Во втором варианте самочувствие значительно ухудшается, однако в периферической крови не наблюдается выраженных изменений.

Диагностические процедуры
Разные формы и стадии лейкоза вносят свои изменения в работу органов кроветворения, поэтому диагностика при подозрении на рак должна быть всесторонней. Основным диагностическим признаком считается увеличение количества бластных клеток в красном костном мозге.
В периферическом анализе крови фиксируется резкое снижение уровня гемоглобина и эритроцитов. В период ремиссии эти показатели нормализуются, однако при рецидиве снова наблюдается их падение.
Количество лейкоцитов может как увеличиваться, так и уменьшаться. В крови также могут быть обнаружены патологические бластные клетки (лейкемический лейкоз), хотя не всегда это имеет место (нелейкемический).
Наиболее значительные изменения происходят в костном мозге, поэтому его исследование является обязательным. Здесь наблюдается снижение образования лейкоцитов и увеличение числа бластных клеток.
Дополнительно выполняется трепанобиопсия — срез кости, который помогает выявить бластную гиперплазию красного костного мозга. Это исследование позволяет подтвердить наличие заболевания.
Существует три ключевых диагностических критерия. Первый — 30% клеток костного мозга составляют бласты. Второй — уровень эритрокариоцитов превышает 50%. Третий — в костном мозге выявляются гипергранулярные атипичные промиелоциты.
Методики терапии
При остром лейкозе используются две основные стратегии лечения: химиотерапия и хирургическое вмешательство. Хирургический метод включает в себя пересадку костного мозга. В случае острого лейкоза требуется немедленное начало терапии, тогда как при хронической форме заболевания назначается поддерживающее лечение.
Современные препараты и методы лечения демонстрируют высокую эффективность, позволяя достичь выздоровления у 80−90% пациентов. Хотя терапия является довольно агрессивной, без нее прогнозы остаются неблагоприятными.
Лечение затрагивает практически все органы, что может привести к различным осложнениям, однако они не сопоставимы с последствиями самой лейкемии. После завершения терапии пациентам часто приходится долго справляться с осложнениями.
Основным методом лечения остается химиотерапия. Пересадка костного мозга проводится не всегда и только при условии достижения ремиссии.
Ключевые аспекты химиотерапии при остром раке крови:
- на первом этапе необходимо достичь ремиссии и снизить уровень бластных клеток;
- на втором этапе происходит уничтожение оставшихся раковых клеток;
- третий этап практически полностью повторяет первый;
- параллельно с химиотерапией применяются цитостатики.
При остром течении заболевания общая продолжительность химиотерапии может составлять до двух лет и более. Сочетание с цитостатиками делает лечение более агрессивным, что приводит к появлению различных побочных эффектов. Пациенты могут столкнуться с выпадением волос, тошнотой, постоянной усталостью и общим ухудшением состояния.
При поиске донора для пересадки костного мозга в первую очередь рассматриваются близкие родственники. Если подходящего донора не удается найти, процесс может занять много времени. Сначала осуществляется поиск по Российскому регистру неродственных доноров. Если и этот вариант не дает результатов, организуется благотворительный фонд и делается запрос в международную базу данных.
Оперативное лечение — трансплантация
Пересадка мозга предоставляет возможность обеспечить пациента здоровыми стволовыми клетками, которые впоследствии служат основой для формирования нормальных клеток крови. Ключевым условием для проведения данной операции является достижение ремиссии заболевания. При остром течении болезни и ее рецидиве пересадка противопоказана.
Для подготовки к хирургическому вмешательству применяется иммуносупрессивная терапия, направленная на предотвращение аутоиммунной реакции, то есть отторжения тканей, которые являются чуждыми организму. Такой подход позволяет подавить иммунный ответ и уничтожить лейкозные клетки.
Трансплантация не может быть осуществлена при следующих состояниях:
- острое течение лейкемии и рецидив заболевания;
- серьезные нарушения работы внутренних органов;
- пожилой возраст;
- острые инфекционные заболевания.
В России такие операции начали проводить относительно недавно, около 10 лет назад. Эта область медицины только начинает развиваться, но активно поддерживается государственным финансированием.
https://youtube.com/watch?v=1SV9dpegA08
Применение цитостатиков
Цитостатические препараты замедляют рост раковых клеток. Их можно вводить инъекционно или принимать в виде таблеток. Согласно данным Всемирной организации здравоохранения, существует несколько основных схем лечения с использованием цитостатиков. Онколог подбирает наиболее эффективный вариант в зависимости от состояния пациента и типа заболевания.
Первый этап терапии направлен на уничтожение злокачественных клеток и длится несколько месяцев. Затем проводится поддерживающий курс с теми же дозировками препаратов. Завершающий этап — профилактическая терапия, при которой цитостатики применяются в сниженных дозах. После завершения всего курса существует вероятность полного выздоровления. Однако не исключено, что болезнь может вернуться. В таком случае единственным эффективным решением может стать трансплантация.
Прогноз для детей и взрослых
Детская пятилетняя выживаемость составляет 90%. Для взрослых этот показатель значительно ниже — всего 40%. Острая форма заболевания протекает тяжелее, и без своевременной медицинской помощи может привести к летальному исходу.
На прогнозирование исхода болезни влияют наличие сопутствующих осложнений и скорость их устранения. Пациент должен находиться под постоянным наблюдением врача. Основная задача онколога заключается в выборе наиболее эффективной схемы лечения, которая поможет поддерживать ремиссию и предотвращать развитие осложнений.
Сложность ситуации заключается также в том, что реакция организма на тяжелую болезнь может быть непредсказуемой. Методы терапии, которые хорошо работают для одних пациентов, могут оказаться неэффективными для других.
Чем моложе пациент, тем выше вероятность успешного выздоровления. У пожилых людей выживаемость значительно ниже — около 20%. Своевременная диагностика является ключом к успешному лечению.
https://youtube.com/watch?v=tfjPtatjqEk
Факторы риска
Лейкоз, или рак крови, представляет собой группу заболеваний, характеризующихся аномальным ростом и размножением белых кровяных клеток.
Одним из основных факторов риска является наследственность. Люди, у которых в семье были случаи лейкоза или других видов рака, имеют повышенный риск развития этого заболевания. Генетические мутации, такие как изменения в генах, отвечающих за контроль клеточного цикла и апоптоз, могут также способствовать возникновению лейкоза.
Возраст является еще одним значимым фактором. Лейкоз чаще всего диагностируется у людей старше 55 лет, хотя некоторые его виды, такие как острый лимфобластный лейкоз, могут встречаться и у детей. С возрастом увеличивается вероятность накопления мутаций в клетках, что может привести к развитию рака.
Воздействие радиации и химических веществ также связано с повышенным риском лейкоза. Например, люди, которые подвергались облучению в результате ядерных катастроф или медицинских процедур, имеют более высокий риск развития этого заболевания. Химические вещества, такие как бензол, который используется в производстве пластмасс и других материалов, также могут способствовать развитию лейкоза при длительном воздействии.
Некоторые вирусные инфекции, такие как вирус Эпштейна-Барра и вирус Т-клеточной лейкемии человека (HTLV-1), также могут быть связаны с повышенным риском лейкоза. Эти вирусы могут вызывать изменения в ДНК клеток, что в свою очередь может привести к их злокачественной трансформации.
Кроме того, определенные заболевания, такие как синдром Дауна, нейрофиброматоз и другие генетические расстройства, могут увеличивать вероятность развития лейкоза. Эти состояния часто сопровождаются аномалиями в клеточном делении и могут способствовать возникновению раковых клеток.
Наконец, образ жизни также может оказывать влияние на риск развития лейкоза. Курение, неправильное питание, недостаток физической активности и ожирение могут способствовать общему ухудшению здоровья и повышению риска различных заболеваний, включая рак крови.
Таким образом, лейкоз является многофакторным заболеванием, и его развитие может быть связано с сочетанием генетических предрасположенностей и внешних воздействий. Понимание факторов риска может помочь в ранней диагностике и профилактике этого серьезного заболевания.
Профилактика заболевания
Профилактика лейкоза включает в себя ряд мер, направленных на снижение риска развития этого заболевания. Хотя полное предотвращение лейкоза невозможно, существуют рекомендации, которые могут помочь уменьшить вероятность его возникновения.
1. Здоровый образ жизни: Поддержание общего здоровья организма является важным аспектом профилактики. Это включает в себя сбалансированное питание, регулярные физические нагрузки, достаточный сон и отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя. Правильное питание, богатое витаминами и минералами, способствует укреплению иммунной системы.
2. Избегание воздействия канцерогенов: Канцерогены — это вещества, способные вызывать рак, и их избегание может снизить риск развития лейкоза. Это включает в себя минимизацию контакта с химическими веществами, такими как бензол, формальдегид и некоторые пестициды. Работники, которые могут подвергаться воздействию этих веществ, должны соблюдать меры предосторожности и использовать средства индивидуальной защиты.
3. Регулярные медицинские осмотры: Профилактические медицинские осмотры и анализы крови могут помочь в раннем выявлении изменений в организме, которые могут указывать на развитие лейкоза. Особенно важно проходить обследования людям, имеющим предрасположенность к этому заболеванию, например, тем, у кого в семье были случаи лейкоза или других видов рака.
4. Вакцинация: Некоторые вирусные инфекции, такие как вирус Эпштейна-Барра и вирус Т-клеточной лейкемии человека (HTLV-1), могут быть связаны с развитием лейкоза. Вакцинация против определенных инфекций может помочь снизить риск. Например, вакцинация против вируса гепатита B может снизить риск развития некоторых видов рака.
5. Устранение стресса: Хронический стресс может негативно сказаться на иммунной системе и общем состоянии здоровья. Практики, такие как медитация, йога и занятия спортом, могут помочь в управлении стрессом и поддержании психоэмоционального здоровья.
6. Генетическое консультирование: Люди с семейной историей лейкоза могут рассмотреть возможность генетического консультирования. Это может помочь определить риск наследственных форм заболевания и принять соответствующие меры для его профилактики.
Следуя этим рекомендациям, можно значительно снизить риск развития лейкоза и других заболеваний крови. Однако важно помнить, что даже при соблюдении всех мер предосторожности, никто не застрахован от возможности заболевания, поэтому регулярные медицинские осмотры и внимательное отношение к своему здоровью остаются ключевыми аспектами профилактики.
Поддерживающая терапия и реабилитация
Поддерживающая терапия и реабилитация играют ключевую роль в лечении лейкоза, обеспечивая пациентам возможность улучшить качество жизни и повысить шансы на успешное восстановление после основного лечения. Эти методы направлены на минимизацию побочных эффектов, укрепление иммунной системы и восстановление общего состояния организма.
Поддерживающая терапия включает в себя различные подходы, такие как:
- Профилактика инфекций: Пациенты с лейкозом часто имеют ослабленный иммунитет, что делает их более уязвимыми к инфекциям. Врач может назначить антибиотики или противогрибковые препараты для предотвращения инфекционных заболеваний, а также рекомендовать вакцинацию.
- Коррекция анемии: Лейкоз может приводить к снижению уровня гемоглобина, что вызывает анемию. Для ее коррекции могут использоваться препараты железа, эритропоэтин или даже переливание крови.
- Управление болевым синдромом: Боль может быть следствием как самого заболевания, так и его лечения. Важно использовать анальгетики и другие методы для контроля боли, что значительно улучшает качество жизни пациента.
- Психологическая поддержка: Психологические аспекты лечения лейкоза не менее важны. Психотерапия, группы поддержки и консультации с психологами помогают пациентам справляться с эмоциональными нагрузками и стрессом, связанными с заболеванием.
Реабилитация после лечения лейкоза включает в себя комплекс мероприятий, направленных на восстановление физического и психоэмоционального состояния пациента. Она может включать:
- Физическую реабилитацию: Упражнения и физическая активность помогают восстановить силу и выносливость, а также улучшить общее самочувствие. Специальные программы физической активности разрабатываются с учетом состояния пациента и его возможностей.
- Диетотерапию: Правильное питание играет важную роль в восстановлении организма. Специалисты по питанию могут помочь разработать индивидуальный план питания, богатый витаминами и минералами, что способствует укреплению иммунной системы и восстановлению сил.
- Мониторинг состояния здоровья: Регулярные обследования и анализы необходимы для контроля за состоянием пациента и раннего выявления возможных рецидивов заболевания или осложнений.
Важно отметить, что поддерживающая терапия и реабилитация должны быть индивидуализированы для каждого пациента, учитывая его уникальные потребности и состояние здоровья. Слаженная работа медицинской команды, включая онкологов, терапевтов, психологов и диетологов, обеспечивает комплексный подход к лечению и восстановлению пациентов с лейкозом.