Острый миелобластный лейкоз (ОМЛ) — злокачественное заболевание кроветворной системы, характеризующееся быстрым размножением аномальных миелобластов. Ранняя диагностика и своевременное лечение могут существенно повлиять на исход болезни. В статье рассмотрим основные причины и факторы риска ОМЛ, его первые симптомы, современные подходы к лечению и прогнозы выживаемости. Знание этих аспектов поможет лучше понять заболевание и повысить осведомленность о необходимости обращения к врачу при появлении тревожных признаков.
Подробнее о заболевании: несколько терминов и сокращений
Что такое «рак крови»? Это народное название болезни точно отражает её течение, симптомы и последствия для пациентов. Острый миелоидный лейкоз, сокращенно обозначаемый как ОМЛ, включает несколько разновидностей, среди которых есть и миелобластный. Все эти заболевания имеют общую черту: в кровь выбрасываются недозрелые лейкоциты.
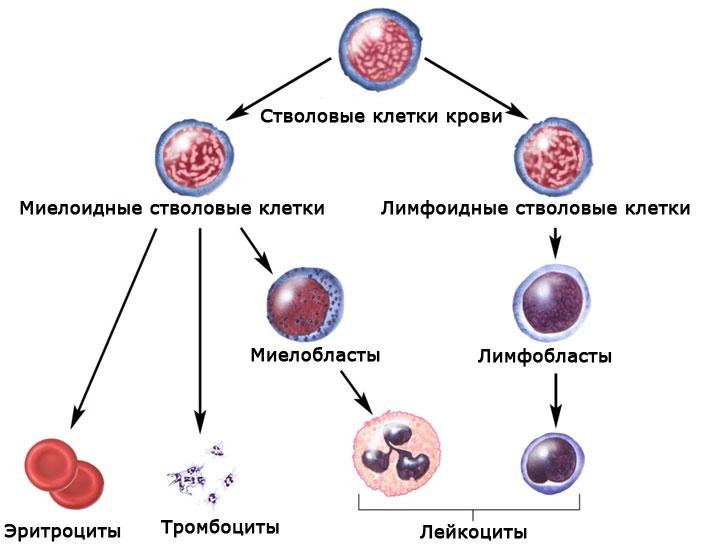
Костный мозг постоянно производит лейкоциты, и миелоидный росток клеток крови играет ключевую роль в кроветворной системе. При злокачественных процессах в этом участке происходит сбой, что приводит к увеличению количества недозрелых лейкоцитов. Со временем они начинают отравлять кровь, формируя патологические очаги в различных органах и системах, которые по своим симптомам могут напоминать злокачественные опухоли.
Существует также два термина, которые люди часто используют в повседневной жизни – лейкоз крови и лейкемия. Эти термины можно использовать как общее обозначение заболеваний системы кроветворения, сопровождающихся высоким уровнем продукции недозрелых лейкоцитов. У здорового человека миелобласты в крови созревают до полноценного состояния белых клеток, тогда как у больного этого не происходит.
Термин «острый миелолейкоз» указывает на производство недозрелых клеток. Если же клетки достигают определённого уровня зрелости, врачи говорят о хронической форме лейкоза.
Важно!
Лечение заболеваний системы кроветворения должно проводиться исключительно в стационаре под постоянным контролем квалифицированных специалистов.
Врачи отмечают, что острый миелобластный лейкоз (ОМЛ) является серьезным заболеванием, которое требует внимательного подхода к диагностике и лечению. Основными причинами развития ОМЛ могут быть генетические мутации, воздействие радиации и определенные химические вещества. Первые симптомы заболевания часто включают усталость, частые инфекции, кровотечения и синяки, что может затруднить его раннюю диагностику.
Специалисты подчеркивают важность своевременного обращения к врачу при появлении этих признаков. Лечение ОМЛ обычно включает химиотерапию, направленную на уничтожение раковых клеток, а в некоторых случаях может потребоваться трансплантация костного мозга. Врачи акцентируют внимание на необходимости индивидуального подхода к каждому пациенту, так как эффективность терапии может варьироваться в зависимости от особенностей заболевания и состояния здоровья пациента.

Причины и факторы риска
К факторам, способствующим развитию острого миелобластного лейкоза (ОМЛ), относятся:
- наследственная предрасположенность;
- редкие генетические расстройства с аномалиями хромосом;
- воздействие радиации;
- использование определённых медикаментов;
- другие заболевания, затрагивающие кроветворение.
Лейкоцитоз, представляющий собой изменение состава крови с увеличением количества лейкоцитов, является важным показателем. Белые кровяные клетки…
Если у близких родственников наблюдаются заболевания крови, вероятность развития ОМЛ значительно возрастает. Химические вещества и ионизирующее излучение часто становятся причиной данного заболевания. Известны случаи серьезных нарушений в системе кроветворения у людей, участвовавших в ликвидации последствий Чернобыльской катастрофы в 1986 году. Существуют генетические заболевания, которые могут привести к раку крови:
- синдром Дауна;
- синдром Блума;
- анемия Фанкони.
Исследования показывают, что острый миелобластный лейкоз может развиваться при облучении дозами от 1 грей и выше, а первые симптомы могут проявиться через несколько дней. При контакте с токсичными химическими веществами происходит повреждение структуры костного мозга, особенно если отсутствуют средства индивидуальной защиты. Токсины накапливаются в организме, и диагноз может быть установлен через 1-5 лет.
Некоторые препараты, применяемые в химиотерапии для лечения онкологических заболеваний, также могут спровоцировать развитие ОМЛ. К таким веществам относятся антрациклины и другие цитостатики.
| Категория | Подкатегория | Описание |
|---|---|---|
| Причины | Генетические факторы | Мутации в генах, регулирующих рост и дифференцировку кроветворных клеток (например, FLT3, NPM1, CEBPA, RUNX1). |
| Воздействие химических веществ | Бензол, некоторые пестициды, химиотерапевтические препараты (алкилирующие агенты, ингибиторы топоизомеразы II). | |
| Ионизирующее излучение | Высокие дозы радиации (например, после ядерных аварий, лучевой терапии). | |
| Предшествующие заболевания крови | Миелодиспластические синдромы, миелопролиферативные новообразования. | |
| Вирусные инфекции | Редко, но некоторые вирусы (например, HTLV-1) могут быть связаны с развитием лейкозов. | |
| Первые симптомы | Общие симптомы | Усталость, слабость, бледность кожи, снижение аппетита, потеря веса, лихорадка, ночная потливость. |
| Симптомы, связанные с анемией | Одышка, учащенное сердцебиение, головокружение. | |
| Симптомы, связанные с тромбоцитопенией | Легкое образование синяков, кровоточивость десен, носовые кровотечения, петехии, пурпура. | |
| Симптомы, связанные с нейтропенией | Частые инфекции (бактериальные, грибковые, вирусные), лихорадка без видимой причины. | |
| Симптомы, связанные с инфильтрацией органов | Увеличение лимфатических узлов, печени, селезенки, боли в костях и суставах, головные боли, нарушения зрения (при поражении ЦНС), гипертрофия десен. | |
| Лечение патологии | Индукционная химиотерапия | Интенсивная химиотерапия для достижения ремиссии (например, «7+3» режим: цитарабин + антрациклин). |
| Консолидирующая химиотерапия | Дополнительные курсы химиотерапии после достижения ремиссии для уничтожения оставшихся лейкозных клеток. | |
| Трансплантация гемопоэтических стволовых клеток | Аллогенная (от донора) или аутологичная (собственные клетки пациента) трансплантация для восстановления кроветворения. | |
| Таргетная терапия | Препараты, направленные на специфические молекулярные мишени в лейкозных клетках (например, ингибиторы FLT3, IDH1/2). | |
| Поддерживающая терапия | Переливание компонентов крови, антибиотики, противогрибковые препараты, обезболивающие, противорвотные средства. | |
| Лучевая терапия | Редко, при поражении ЦНС или других локальных проявлениях. | |
| Новые методы лечения | Иммунотерапия (например, CAR-T клеточная терапия), биспецифические антитела, новые ингибиторы. |
Клинические проявления заболевания
При прогрессировании острого миелоидного лейкоза (ОМЛ) можно наблюдать несколько синдромов:
- гиперпластический;
- геморрагический;
- анемический;
- интоксикация и нейролейкоз;
- лейкостазы.
Эти синдромы проявляются через характерные симптомы, указывающие на системное поражение организма. Для данного заболевания типичны постоянная усталость, снижение аппетита и бледность кожи. Также могут наблюдаться спонтанные повышения температуры, которые изначально могут восприниматься как обычная простуда. На начальных этапах болезни увеличение лимфоузлов обычно отсутствует. Иногда пациенты ощущают болезненные ощущения в ногах при ходьбе, которые со временем проходят. ОМЛ развивается постепенно, поэтому его симптомы не появляются сразу. На ранних стадиях заболевание можно выявить с помощью развернутого анализа крови. Многие пациенты не подозревают о наличии серьезной болезни, а настораживающие симптомы часто списываются на усталость и переутомление.
На более поздних стадиях ОМЛ могут возникать тяжелые формы интоксикации, лейкостазы и нейролейкоз.

Гиперпластический синдром
Когда незрелые клетки распространяются по организму с кровотоком, в тканях органов человека возникает инфильтрация. У пациента могут проявляться следующие симптомы:
- увеличение периферических лимфатических узлов и нёбных миндалин;
- увеличение селезёнки (спленомегалия);
- ощущение тяжести в области печени и её увеличение;
- отёчность лица, а также верхних и нижних конечностей;
- боли в мышцах, костях и суставах.
Отёки возникают из-за увеличения средостенных лимфатических узлов. Увеличенные лимфоузлы сдавливают верхнюю полую вену, что приводит к нарушению кровообращения. В результате шея отекает, лицо приобретает синеватый оттенок, и пациент испытывает затруднения с дыханием. В тяжёлых случаях может развиться стоматит Венсана, который проявляется отёчностью дёсен, болевыми ощущениями и трудностями при приёме пищи.
Геморрагический синдром
Незрелые миелобласты препятствуют образованию других клеток крови, включая тромбоциты. Это приводит к развитию геморрагического синдрома, который проявляется следующими характерными симптомами:
- истончение стенок сосудов;
- носовые кровотечения и кровоподтеки под кожей, образование множества гематом на теле;
- длительное течение кровотечений, их сложно остановить;
- постоянное кровотечение из дёсен.
Гематомы могут возникать даже при легком нажатии на кожу. При геморрагическом синдроме существует высокий риск возникновения кровоизлияний в мозг.
Анемический синдром
Анемический синдром проявляется следующими симптомами:
- выраженная усталость;
- бледность кожи;
- апатия;
- частые головные боли без видимой причины;
- обморочные состояния;
- головокружение;
- боли в сердце;
- тяга к поеданию мела.
Симптомы анемии могут быть обманчивыми, так как их легко спутать с обычным недомоганием. Например, выпадение волос и ломкость ногтей пациенты часто связывают с нехваткой витаминов. Если подобные проявления продолжаются длительное время, важно пройти медицинское обследование, чтобы исключить возможность серьезных заболеваний крови.

Интоксикация и нейролейкоз
При интоксикации наблюдаются следующие симптомы:
- резкое снижение массы тела;
- уменьшение аппетита;
- обильное потоотделение;
- высокая температура (37-40°C);
- тошнота и рвота;
- диарея.
На поздних стадиях острого миелоидного лейкоза (ОМЛ) из-за ослабления иммунной системы могут развиваться бронхиты, пневмония и серьезные грибковые инфекции слизистых оболочек.
Нейролейкозом называют совокупность симптомов, возникающих при поражении головного мозга. Пациенты испытывают сильные головные боли, тошноту и рвоту. Также могут возникать приступы, напоминающие эпилептические. При проведении обследования фиксируется стойкое повышение внутричерепного давления. У больного ухудшается слух, нарушается речь, снижается острота зрения. При системном поражении различных участков мозга могут возникать состояния, напоминающие сумеречное сознание, а также нарушения восприятия окружающего мира.
Лейкостазы
При остром миелобластном лейкозе, когда наблюдается общее замедление кровотока (или лейкостаз), прогноз для пациента оказывается крайне неблагоприятным. Уровень незрелых клеток в крови превышает 100 000 1/мкл, что приводит к увеличению вязкости и густоты крови, а также к застою в кровообращении во всех органах. Из-за истончения сосудов у больного значительно возрастает риск геморрагического инсульта. В случаях лейкостаза наблюдается высокая частота летальных исходов.
Если лейкостаз затрагивает малый круг кровообращения, это может вызвать не только затруднения с дыханием, но и двустороннюю пневмонию. Лечение данного состояния представляет собой сложную задачу, так как иммунная система пациента ослаблена, а уровень кислорода в крови продолжает снижаться. Инфекционные заболевания, которые могут развиться на поздних стадиях острого миелобластного лейкоза, протекают тяжело и часто сопровождаются осложнениями, представляющими серьезную угрозу для жизни.
Формы ОМЛ
Существует классификация острых миелоидных лейкозов (ОМЛ), в рамках которой выделяют восемь основных форм этого заболевания:
- М0 – недифференцированная форма. Эта разновидность болезни плохо реагирует на химиотерапию, так как клетки быстро приобретают устойчивость к назначенным препаратам;
- М1 – клетки не достигают зрелости, заболевание прогрессирует стремительно. В кроветворной системе наблюдается значительное количество бластов (недозрелых лейкоцитов), достигающее до 90% от общего объема крови;
- М2 – часть клеток созревает до состояния моноцитов и промиелоцитов;
- М3 – в крови наблюдается большое количество промиелоцитов. Это наиболее благоприятная форма ОМЛ. Примерно 70% пациентов с этой формой живут от 10 до 12 лет. Заболевание чаще всего встречается у людей среднего возраста (30-45 лет). В лечении применяются третиноин и мышьяк;
- М4 – миеломоноцитарная форма лейкоза. Лечение включает интенсивную химиотерапию и пересадку стволовых клеток;
- М5 – монобластная форма заболевания. Уровень монобластов в крови составляет 20% и более. Лечение включает химиотерапию и пересадку клеток;
- М6 – эритроидная форма ОМЛ. Это редкое заболевание, лечение аналогично двум предыдущим формам;
- М7 – в крови наблюдается высокий уровень мегакариобластов. Эта форма характерна для пациентов с синдромом Дауна. Заболевание развивается быстро и плохо поддается химиотерапии, однако в детском возрасте прогноз более оптимистичен;
- М8 – базофильная форма лейкоза. Чаще всего встречается у детей и подростков. В крови помимо недозрелых лейкоцитов выявляются сложные клеточные формы патологического характера. Для их диагностики используется специальное оборудование.
Лейкоциты — это белые кровяные клетки, которые играют ключевую роль в защите организма от вредных агентов, таких как вирусы и бактерии.
Методы диагностики
Первый метод диагностики острого миелоидного лейкоза (ОМЛ) – это развернутый клинический анализ крови. В лабораторных условиях исследуются кровяные клетки пациента под микроскопом. Данный подход позволяет выявить наличие недозрелых клеточных форм в крови и определить их количество. Чем больше таких недозрелых лейкоцитов, тем меньше наблюдается тромбоцитов и эритроцитов.
Важно знать!
Если количество бластов достигает критических значений, специалисты говорят о бластном кризисе или лейкемическом провале. В этом состоянии у пациента отсутствуют зрелые лейкоциты и их промежуточные формы.
Помимо клинического анализа крови, пациентам также проводят пункцию костного мозга и миелограмму. С помощью спинномозговой пункции можно точно установить наличие ОМЛ у больного. Для этой процедуры используется стерильная игла, с помощью которой берется образец костного мозга из области грудины или подвздошной кости.
Биохимический анализ крови назначается для оценки состояния функций внутренних органов пациента. В дополнение к основным исследованиям рекомендуется провести электрокардиограмму, рентгенографию легких и УЗИ органов брюшной полости.
Способы лечения
Лечение острого миелоидного лейкоза (ОМЛ) строго регламентировано медицинскими специалистами. Этот процесс включает в себя основной терапевтический курс и мероприятия, направленные на предотвращение рецидивов. На первом этапе терапии назначаются мощные цитостатики — препараты, относящиеся к химиотерапии, которые нацелены на уничтожение недозрелых бластных клеток. В зависимости от особенностей течения заболевания может быть назначено несколько курсов химиотерапии.
Программа противорецидивной терапии состоит из трех этапов и направлена на восстановление нормального процесса кроветворения. В её состав входят как цитостатики, так и гормональные препараты. Если пациент достигает стойкой ремиссии, ему может быть выполнена пересадка стволовых клеток костного мозга от донора. Зрелые и здоровые клетки, попадая в организм пациента, начинают бороться с незрелыми клеточными формами, способствуя восстановлению полноценного кроветворения. При успешной приживаемости состояние пациента значительно улучшается.
Прогнозы врачей
Можно ли полностью излечить острый миелобластный лейкоз? К сожалению, большинство его форм характеризуются тяжелым течением и сложностью в лечении. Многое зависит от возраста пациента и типа заболевания. Статистические данные показывают, что пятилетняя выживаемость варьируется от 15 до 70%. Рецидивы наблюдаются у 33-78% больных. Прогноз для пожилых людей менее благоприятен по сравнению с молодыми, что связано с наличием сопутствующих хронических заболеваний. Поскольку лечение любой формы ОМЛ включает химиотерапию, наличие серьезных заболеваний других органов может стать препятствием для назначения мощных цитостатиков.
Лейкоз, в любой его форме, представляет собой злокачественное заболевание крови. С ним сложно, но необходимо бороться. Важную роль играют психологическое состояние пациента и моральная поддержка со стороны родных и близких. В ряде случаев врачам удается достичь стойкой ремиссии. Ремиссия предоставляет реальный шанс на выживание. Если пациенту будет выполнена пересадка стволовых клеток и трансплантат приживется, это открывает возможность для «второго рождения».
Профилактика острого миелобластного лейкоза
Во-первых, важно обратить внимание на факторы окружающей среды. Избегание воздействия химических веществ, таких как бензол и некоторые пестициды, может снизить риск развития лейкоза. Работники, занимающиеся обработкой химикатов, должны соблюдать меры предосторожности и использовать защитные средства.
Во-вторых, следует учитывать генетическую предрасположенность. Если в семье были случаи лейкоза или других онкологических заболеваний, рекомендуется проходить регулярные медицинские осмотры и консультации с генетиками. Это поможет выявить возможные риски и принять меры для их минимизации.
Здоровый образ жизни также играет важную роль в профилактике. Регулярные физические нагрузки, сбалансированное питание, отказ от курения и ограничение потребления алкоголя могут укрепить иммунную систему и снизить вероятность развития различных заболеваний, включая рак крови.
Кроме того, важно следить за состоянием здоровья и при появлении первых симптомов, таких как усталость, частые инфекции, необъяснимая потеря веса или кровотечения, незамедлительно обращаться к врачу. Раннее выявление заболеваний может значительно повысить шансы на успешное лечение.
Наконец, вакцинация против инфекционных заболеваний, таких как вирусные гепатиты и некоторые вирусы, связанные с развитием рака, может также способствовать снижению риска. Вакцинация помогает защитить организм от инфекций, которые могут ослабить иммунную систему и способствовать развитию онкологических заболеваний.
Таким образом, профилактика острого миелобластного лейкоза включает в себя комплексный подход, который сочетает в себе избегание вредных факторов, здоровый образ жизни и регулярные медицинские осмотры. Хотя полностью предотвратить заболевание невозможно, соблюдение этих рекомендаций может помочь снизить риск его развития.
Роль поддержки и реабилитации пациентов
Острый миелобластный лейкоз (ОМЛ) — это серьезное заболевание, требующее комплексного подхода к лечению и поддержке пациентов. Важным аспектом успешной терапии является не только медицинское вмешательство, но и психологическая, социальная и эмоциональная поддержка. Реабилитация пациентов с ОМЛ включает в себя несколько ключевых компонентов, которые помогают улучшить качество жизни и способствуют более быстрому восстановлению.
Первым шагом в поддержке пациентов является информирование их о заболевании, методах лечения и возможных побочных эффектах. Понимание своего состояния позволяет пациентам чувствовать себя более уверенно и активно участвовать в процессе лечения. Важно, чтобы медицинские работники предоставляли доступную и понятную информацию, отвечали на вопросы и развеивали страхи, связанные с диагнозом.
Психологическая поддержка играет важную роль в процессе реабилитации. Пациенты с ОМЛ могут испытывать широкий спектр эмоций, включая страх, тревогу и депрессию. Психотерапевтические сеансы, групповые занятия и поддержка со стороны близких могут значительно улучшить эмоциональное состояние пациента. Специалисты по психологии и психотерапии могут помочь пациентам справиться с негативными эмоциями, научить их методам релаксации и стресс-менеджмента.
Социальная поддержка также является важным аспектом реабилитации. Пациенты с ОМЛ часто сталкиваются с финансовыми трудностями, связанными с лечением и отсутствием возможности работать. Организации, занимающиеся поддержкой онкологических больных, могут предложить помощь в виде консультаций, финансовой помощи и социальных программ. Важно, чтобы пациенты знали о доступных ресурсах и не стеснялись обращаться за помощью.
Физическая реабилитация включает в себя программы, направленные на восстановление физической активности и общего состояния здоровья. Лечение ОМЛ может вызывать усталость и снижение физической силы, поэтому важно постепенно возвращаться к привычной активности. Физиотерапевты могут разработать индивидуальные программы упражнений, которые помогут пациентам восстановить силы и улучшить общее самочувствие.
Кроме того, поддержка со стороны семьи и друзей играет ключевую роль в процессе реабилитации. Эмоциональная поддержка, участие в повседневной жизни и простое присутствие рядом могут значительно облегчить переживания пациента. Важно, чтобы близкие люди были готовы выслушать, поддержать и помочь в трудные моменты.
В заключение, реабилитация и поддержка пациентов с острым миелобластным лейкозом — это многогранный процесс, который требует участия различных специалистов и близких людей. Комплексный подход к лечению, включающий медицинские, психологические и социальные аспекты, способствует улучшению качества жизни и повышению шансов на успешное выздоровление.
Исследования и новые подходы в лечении ОМЛ
Острый миелобластный лейкоз (ОМЛ) представляет собой агрессивное заболевание, требующее постоянного совершенствования методов лечения. В последние годы в области онкологии было проведено множество исследований, направленных на улучшение результатов терапии и повышение выживаемости пациентов. Одним из ключевых направлений является разработка новых лекарственных средств и терапевтических стратегий.
Современные подходы к лечению ОМЛ включают использование химиотерапии, таргетной терапии и иммунотерапии. Химиотерапия остается основным методом лечения, однако новые исследования показывают, что комбинация различных препаратов может значительно повысить эффективность лечения. Например, использование современных антиметаболитов и ингибиторов тирозинкиназ в сочетании с традиционными химиопрепаратами позволяет добиться лучших результатов.
Таргетная терапия, направленная на специфические молекулы, участвующие в патогенезе ОМЛ, также демонстрирует многообещающие результаты. Ингибиторы FLT3, такие как гошерелизумаб, показали свою эффективность у пациентов с мутациями в гене FLT3, что позволяет индивидуализировать подход к лечению и улучшить прогноз.
Иммунотерапия, включая использование моноклональных антител и CAR-T клеток, становится все более актуальной в лечении ОМЛ. Эти методы активируют иммунную систему пациента для борьбы с раковыми клетками, что может привести к длительной ремиссии. Исследования показывают, что комбинирование иммунотерапии с химиотерапией может значительно повысить эффективность лечения.
Кроме того, важным аспектом является генетическое тестирование, которое позволяет выявить специфические мутации и адаптировать лечение под индивидуальные особенности пациента. Это открывает новые горизонты для персонализированной медицины и позволяет более точно прогнозировать ответ на терапию.
Наконец, клинические испытания новых препаратов и комбинаций продолжают оставаться важной частью исследований в области ОМЛ. Участие пациентов в таких испытаниях может предоставить доступ к новейшим методам лечения, которые еще не доступны в стандартной практике.
Таким образом, исследования и новые подходы в лечении острого миелобластного лейкоза открывают новые возможности для улучшения результатов терапии и повышения качества жизни пациентов. Важно, чтобы пациенты и их семьи были осведомлены о последних достижениях в этой области и обсуждали с врачами возможности участия в клинических испытаниях или применения новых методов лечения.