Агранулоцитоз — серьезное состояние, при котором резко снижается уровень гранулоцитов, что ослабляет иммунную систему и увеличивает риск инфекций. В статье рассмотрим агранулоцитоз, его симптомы, причины, методы диагностики и лечения. Эти знания помогут читателям распознать опасные признаки заболевания и обратиться за медицинской помощью, что повысит шансы на успешное восстановление.
Агранулоцитоз: что это такое
Для диагностики агранулоцитоза пациенту необходимо сдать анализ крови на гемограмму, а также провести пункцию костного мозга. Врачи стремятся выявить антинейтрофильные антитела, что в сочетании с другими анализами поможет определить правильную стратегию лечения. Основные направления терапии заключаются в устранении причин, вызывающих агранулоцитоз, и в предотвращении возможных осложнений. Важно максимально эффективно восстановить функции кроветворных органов и обеспечить нормальное кровообращение по периферическим сосудам.
Изменения в составе крови, циркулирующей по периферическим сосудам, и составляют суть агранулоцитоза. Это заболевание может развиваться самостоятельно или быть связано с другими патологиями, возникающими при различных заболеваниях.
Обратите внимание! Уменьшение гранулоцитов в периферической крови можно подтвердить только в специализированной лаборатории.
Гематологи фиксируют снижение числа гранулоцитов до уровня 0,75х10^9/л и количество лейкоцитов менее 1х10^9/л, что является явным признаком агранулоцитоза. Статистические данные показывают, что врожденная форма этого заболевания встречается редко, в то время как приобретенная форма диагностируется также нечасто: примерно один случай на 1200 обследованных пациентов. Женщины страдают от агранулоцитоза в три раза чаще, чем мужчины, и синдром обычно проявляется у людей старше 40 лет.
В настоящее время применение современных цитотоксических методов лечения с использованием новейших фармакологических средств привело к значительному снижению общей заболеваемости агранулоцитозом. Однако стоит отметить, что общее количество случаев заболевания увеличивается, что связано с появлением новых технологий для исследования крови и тем, что пациенты стали чаще обращаться к терапевтам для обследования.

Агранулоцитоз — это состояние, характеризующееся резким снижением уровня гранулоцитов, что делает организм уязвимым к инфекциям. Врачи отмечают, что симптомы могут варьироваться от лихорадки и слабости до более серьезных проявлений, таких как инфекции, которые могут развиваться стремительно. Диагностика включает анализы крови, позволяющие определить уровень гранулоцитов и выявить возможные причины заболевания, такие как побочные эффекты лекарств или аутоиммунные расстройства. Лечение агранулоцитоза требует комплексного подхода: в некоторых случаях достаточно отмены провоцирующих препаратов, в других — может потребоваться назначение антибиотиков или даже переливание крови. Врачи подчеркивают важность раннего обращения за медицинской помощью, так как своевременная диагностика и лечение могут значительно повысить шансы на выздоровление.

Симптомы
Заболевание, известное как иммунный агранулоцитоз, проявляется в острой форме сразу, в то время как миелотоксическая и аутоиммунная разновидности развиваются постепенно.
Ранние признаки агранулоцитоза включают:
- лихорадку с температурой до 39-40°;
- резкую слабость;
- бледность кожи;
- повышенное потоотделение;
- симптомы артралгии.
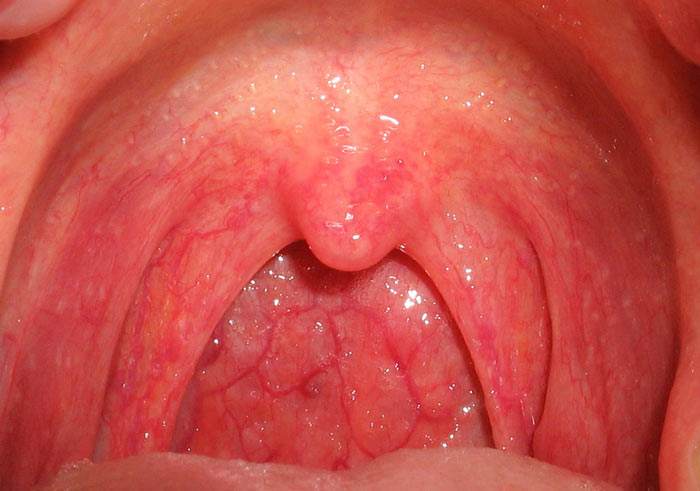
Язвенно-некротическая форма заболевания характеризуется поражением слизистых оболочек рта и гортани. Это проявляется ярко выраженными симптомами, такими как гингивит, стоматит, фарингит и ангина. Также могут наблюдаться некротические изменения на маленьком язычке и изъязвления на мягком и твердом небе.
К основным симптомам данной патологии относятся:
- усиленное слюноотделение;
- сильные боли в горле;
- затрудненное глотание;
- спазмы жевательных мышц.
Заболевание часто сопровождается увеличением лимфатических узлов по всему организму, а также увеличением печени и селезенки.
Миелотоксический агранулоцитоз проявляется следующими симптомами:
- умеренные геморрагические проявления;
- кровоточивость десен;
- носовые кровотечения;
- появление синяков без видимых причин.
Если заболевание затрагивает кишечник, это может привести к некротической энтеропатии, проявляющейся схваткообразными болями в животе, диареей и метеоризмом. Тяжелая форма этого состояния может вызвать прободение кишечника и перитонит.
Важно отметить! Агранулоцитоз может привести к геморрагической пневмонии, с образованием абсцессов и гангрены в легких. Определить эту форму заболевания бывает сложно, так как рентгеновские снимки не всегда дают четкую информацию. Частыми осложнениями являются поражение мягкого неба, сепсис и острый гепатит.
| Аспект | Описание | Важные моменты |
|---|---|---|
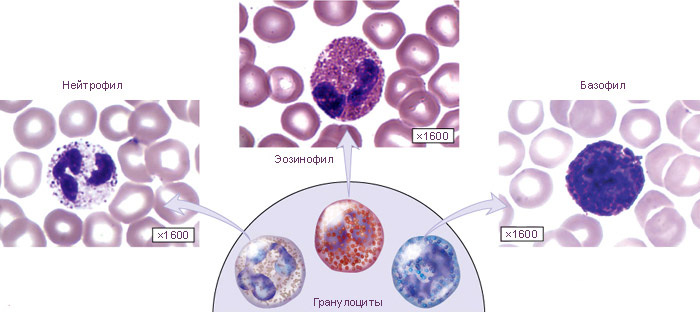
| Что такое агранулоцитоз? | Редкое, но серьезное состояние, характеризующееся резким снижением количества гранулоцитов (нейтрофилов, эозинофилов, базофилов) в крови, особенно нейтрофилов (менее 0,5 x 10^9/л). | Критически низкий уровень нейтрофилов делает организм крайне уязвимым к инфекциям. |
| Причины | 1. Лекарственно-индуцированный: Наиболее частая причина. Антибиотики (сульфаниламиды, хлорамфеникол), противосудорожные (фенитоин), антитиреоидные (метимазол), НПВС (ибупрофен), психотропные (клозапин), химиотерапевтические препараты. 2. Аутоиммунные заболевания: Системная красная волчанка, ревматоидный артрит. 3. Вирусные инфекции: ВИЧ, Эпштейна-Барр. 4. Наследственные формы: Редкие генетические дефекты. 5. Токсическое воздействие: Бензол, инсектициды. |
Сбор полного анамнеза (включая принимаемые лекарства) крайне важен для выявления причины. |
| Симптомы | 1. Инфекции: Лихорадка (часто высокая), озноб, боль в горле (ангина), язвы во рту и на слизистых оболочках, пневмония, инфекции мочевыводящих путей, сепсис. 2. Общие симптомы: Слабость, недомогание, головная боль. 3. Отсутствие гнойных выделений: Из-за недостатка нейтрофилов гнойные процессы могут быть атипичными. |
Быстрое развитие тяжелых инфекций – ключевой признак. Отсутствие гноя не исключает инфекцию. |
| Диагностика | 1. Общий анализ крови с лейкоцитарной формулой: Выявление снижения общего количества лейкоцитов и, главное, резкое снижение нейтрофилов. 2. Миелограмма (пункция костного мозга): Оценка состояния кроветворения, исключение других заболеваний (лейкозы, апластическая анемия). 3. Посев крови и других биологических жидкостей: Выявление возбудителя инфекции. 4. Тесты на антитела к лекарствам: В некоторых случаях для подтверждения лекарственно-индуцированного агранулоцитоза. |
Повторные анализы крови для подтверждения диагноза и мониторинга. Миелограмма обязательна для дифференциальной диагностики. |
| Лечение | 1. Отмена причинного препарата: Если агранулоцитоз лекарственно-индуцированный. 2. Антибиотикотерапия широкого спектра действия: Немедленное начало при подозрении на инфекцию, до получения результатов посевов. 3. Колониестимулирующие факторы (Г-КСФ): Фильграстим, ленограстим – стимулируют выработку нейтрофилов костным мозгом. 4. Изоляция пациента: В палату с контролируемой средой (стерильные условия) для предотвращения новых инфекций. 5. Симптоматическая терапия: Жаропонижающие, обезболивающие. |
Немедленное начало лечения критически важно для выживания. Профилактика инфекций – основа терапии. |
| Прогноз | Зависит от причины, своевременности диагностики и лечения, тяжести инфекционных осложнений. При своевременном лечении прогноз относительно благоприятный, но без лечения смертность высокая. | Раннее выявление и агрессивное лечение значительно улучшают прогноз. |
Причины
Агранулоцитоз миелотоксического происхождения возникает в результате снижения активности клеток миелопоэза в костном мозге. В результате этого в анализах крови наблюдается значительное снижение уровня лимфоцитов, ретикулоцитов и тромбоцитов. Данная форма агранулоцитоза может развиваться под воздействием ионизирующего излучения. Также снижение количества этих клеток может происходить при длительном применении цитостатических препаратов, таких как Левомицетин, Стрептомицин, Гентамицин, Пенициллин и Аминазин.
Иммунный агранулоцитоз возникает в результате выработки антител, направленных против собственных лейкоцитов. Гаптеновая форма иммунного агранулоцитоза может развиться при длительном использовании сульфаниламидов, таких как Амидопирин, Анальгин, Аспирин и Бутадион. Также он может быть спровоцирован лечением туберкулеза, диабета и некоторых гельминтозов, которые действуют как гаптены. В этом случае образуются комплексы белков крови с оболочками лейкоцитов, которые выступают в роли антигенов, вызывая выработку антител организмом и, как следствие, гибель белых кровяных телец.
Аутоиммунный агранулоцитоз представляет собой патологическую реакцию собственного иммунитета, при которой формируются антинейтрофильные антитела. Этот тип агранулоцитоза часто сопровождает такие заболевания, как аутоиммунный тиреоидит и ревматоидный артрит. Иммунный характер также имеет агранулоцитоз, возникающий на фоне инфекционных заболеваний, таких как грипп, мононуклеоз, малярия, брюшной тиф, вирусный гепатит и полиомиелит.
Патологическая реакция иммунной системы на агранулоцитоз может привести к язвенно-некротическим поражениям кожи, конъюнктивы и желудка. Язвы некротического характера могут образовываться на слизистых оболочках кишечника, стенках мочевого пузыря и влагалища. Это может привести к деформации стенок кишечника и возникновению кишечных кровотечений. Анализ крови в таких случаях показывает полное отсутствие гранулоцитов нейтрофильного типа.
Лечение
Пациенты, у которых диагностирован агранулоцитоз, помещаются в отделение гематологии. Для них организованы изолированные палаты, где строго соблюдаются асептические условия. Регулярно проводится кварцевая обработка помещений. Посещение таких пациентов запрещено. Медицинский персонал обязан использовать шапочки, маски и бахилы, что связано с риском инфекционных осложнений. При некротической энтеропатии больные получают питание исключительно через внутривенные инфузии, чтобы минимизировать нагрузку на желудочно-кишечный тракт. Пациентам рекомендуется часто полоскать рот антисептическими растворами и смазывать слизистую оболочку рта специальными препаратами.
Лечение агранулоцитоза включает отмену миелотоксичных и химических препаратов. В случае гнойной инфекции пациентам назначаются антибиотики, которые не всасываются, а также противогрибковые средства. Внутривенно вводятся иммуноглобулин, антистафилококковая плазма и лейкоцитарная масса. При наличии геморрагических симптомов показано введение тромбоцитарной массы.
Агранулоцитоз, имеющий иммунный или аутоиммунный характер, лечится высокими дозами глюкокортикоидов. Если в крови обнаруживаются циркулирующие иммунные комплексы и антитела, рекомендуется проведение плазмафереза. Комплексное лечение агранулоцитоза также включает стимуляторы лейкопоэза.
Не забывайте о профилактике! Профилактические меры включают тщательный гематологический мониторинг эффективности лечения миелотоксичными препаратами и исключение тех средств, которые могут вызывать симптомы иммунного агранулоцитоза.
Прогноз остается неблагоприятным, особенно при возникновении септических осложнений и повторном развитии гаптенового агранулоцитоза.
https://youtube.com/watch?v=TIRYiImkTts
Диагностика
Диагностика агранулоцитоза включает в себя несколько ключевых этапов, направленных на определение уровня нейтрофилов в крови и выявление возможных причин данного состояния. Основным инструментом для диагностики является общий анализ крови, который позволяет оценить количество различных типов клеток крови, включая нейтрофилы.
При агранулоцитозе уровень нейтрофилов (гранулоцитов) в крови значительно снижен, что может быть подтверждено результатами анализа. Нормальные значения нейтрофилов варьируются в зависимости от возраста и состояния пациента, но обычно составляют от 1,5 до 8,0 × 109/л. При агранулоцитозе уровень нейтрофилов опускается ниже 0,5 × 109/л.
Кроме общего анализа крови, могут быть назначены дополнительные исследования, такие как:
- Биохимический анализ крови: позволяет оценить функцию печени и почек, а также уровень электролитов и других важных показателей.
- Иммунологические тесты: помогают выявить аутоиммунные заболевания, которые могут быть причиной агранулоцитоза.
- Микробиологические исследования: могут быть проведены для выявления инфекций, которые могут возникнуть на фоне сниженного иммунитета.
- Костномозговая биопсия: в некоторых случаях может быть необходима для оценки состояния костного мозга и исключения злокачественных заболеваний, таких как лейкемия.
Важно также собрать анамнез пациента, чтобы выяснить, не принимал ли он препараты, которые могут вызвать агранулоцитоз, или не страдает ли он от заболеваний, способствующих снижению уровня нейтрофилов. Врач должен обратить внимание на наличие симптомов, таких как лихорадка, озноб, усталость, частые инфекции, которые могут указывать на агранулоцитоз.
В случае подозрения на агранулоцитоз, важно провести диагностику как можно скорее, так как это состояние может привести к серьезным осложнениям, включая сепсис и другие инфекционные заболевания. Ранняя диагностика и своевременное лечение могут значительно улучшить прогноз для пациента.
Профилактика
агранулоцитоза включает в себя несколько ключевых аспектов, направленных на снижение риска развития этого опасного состояния. Основная цель профилактических мер — минимизировать воздействие факторов, способствующих снижению уровня гранулоцитов в крови.
Во-первых, важно следить за состоянием здоровья и регулярно проходить медицинские осмотры, особенно если у пациента есть предрасположенность к заболеваниям крови или он принимает препараты, способные вызывать агранулоцитоз. Это касается как химиотерапевтических средств, так и некоторых антибиотиков и противовирусных препаратов.
Во-вторых, необходимо избегать контакта с инфекциями. Людям с низким уровнем гранулоцитов следует ограничивать посещение многолюдных мест, особенно в период эпидемий гриппа и других вирусных инфекций. Также рекомендуется соблюдать правила личной гигиены, такие как частое мытье рук и использование антисептиков.
В-третьих, следует уделять внимание питанию. Правильный рацион, богатый витаминами и минералами, способствует поддержанию иммунной системы. Важно включать в меню продукты, содержащие витамины группы B, витамин C, а также минералы, такие как цинк и селен, которые играют важную роль в поддержании нормального уровня лейкоцитов.
Кроме того, рекомендуется избегать стрессов и переутомления, так как они могут негативно сказаться на иммунной системе. Регулярные физические нагрузки, занятия спортом и достаточный сон также способствуют укреплению организма и повышению его устойчивости к инфекциям.
Если у пациента уже есть история агранулоцитоза или других заболеваний крови, важно вести активный диалог с врачом о возможных мерах профилактики и необходимости регулярного контроля за состоянием здоровья. В некоторых случаях может потребоваться назначение профилактических препаратов или витаминов для поддержания нормального уровня гранулоцитов.
Таким образом, агранулоцитоза требует комплексного подхода, включающего медицинское наблюдение, соблюдение гигиенических норм, правильное питание и управление стрессом. Эти меры помогут снизить риск развития заболевания и поддерживать здоровье на должном уровне.
Прогноз и возможные осложнения
Агранулоцитоз, характеризующийся резким снижением уровня нейтрофилов в крови, может иметь серьезные последствия для здоровья пациента. Прогноз заболевания во многом зависит от его причины, степени тяжести и своевременности оказания медицинской помощи.
В случае идиопатического агранулоцитоза, когда причина заболевания не установлена, прогноз может быть неопределенным. У некоторых пациентов состояние может улучшиться самостоятельно, в то время как у других может развиться тяжелая инфекция, требующая немедленного вмешательства.
При агранулоцитозе, вызванном лекарственными препаратами, прогноз также зависит от времени, прошедшего с момента отмены препарата. Если агранулоцитоз был вызван временным воздействием лекарства, то после его отмены уровень нейтрофилов может восстановиться в течение нескольких дней или недель. Однако в случаях, когда агранулоцитоз вызван хроническими заболеваниями или аутоиммунными процессами, восстановление может занять больше времени и потребовать более сложного лечения.
Одним из наиболее серьезных осложнений агранулоцитоза является высокая предрасположенность к инфекциям. Из-за недостатка нейтрофилов, которые играют ключевую роль в защите организма от патогенов, пациенты становятся уязвимыми к бактериальным, вирусным и грибковым инфекциям. Инфекции могут развиваться быстро и приводить к сепсису, что является угрожающим жизни состоянием.
Другими возможными осложнениями являются:
- Геморрагические осложнения: Снижение уровня тромбоцитов и других клеток крови может привести к повышенной склонности к кровотечениям.
- Пневмония: Инфекции легких могут развиваться стремительно и требовать интенсивной терапии.
- Системные воспалительные реакции: В ответ на инфекции может развиваться системный воспалительный ответ, что также ухудшает состояние пациента.
Для снижения риска осложнений необходимо регулярное наблюдение за пациентами с агранулоцитозом, а также применение профилактических мер, таких как вакцинация и соблюдение строгих гигиенических норм. Важно также проводить раннюю диагностику и лечение инфекций, чтобы минимизировать риск серьезных последствий.
В заключение, прогноз при агранулоцитозе может варьироваться в зависимости от множества факторов, и важно, чтобы пациенты находились под постоянным наблюдением медицинских специалистов для своевременного выявления и лечения возможных осложнений.