Агранулоцитоз — серьезное заболевание, характеризующееся резким снижением уровня гранулоцитов, что ослабляет иммунную систему и увеличивает риск инфекций. В статье рассмотрим причины и симптомы агранулоцитоза, включая острый, аутоиммунный и миелотоксический типы, а также методы лечения. Понимание особенностей заболевания и его форм поможет читателям распознать симптомы и обратиться за медицинской помощью, что важно для успешного лечения и предотвращения осложнений.
Общее представление и виды
Цитостатическая, медикаментозная и лучевая терапия способствовали увеличению случаев агранулоцитоза. Многие формы этого заболевания остаются недостаточно исследованными. Реакция организма на введение определенных веществ, известных как гаптены, индивидуальна и трудно предсказуема. В результате гибели гранулоцитов их количество снижается, что негативно сказывается на всей иммунной системе и приводит к серьезным сбоям в функционировании организма в целом.
По патогенезу (клинической картине) выделяют несколько типов заболевания:
- миелотоксическая или цитостатическая форма;
- иммунный или лекарственный, гаптеновый агранулоцитоз;
- генуинный, когда причина заболевания остается неизвестной;
- генетически обусловленный;
- приобретенный.
Агранулоцитоз крови представляет собой серьезное состояние, характеризующееся резким снижением уровня нейтрофилов, что делает организм уязвимым к инфекциям. Врачи отмечают, что основными причинами этого заболевания могут быть аутоиммунные процессы, побочные эффекты лекарств, а также вирусные и бактериальные инфекции. Симптомы агранулоцитоза часто включают лихорадку, слабость, головную боль и воспаление слизистых оболочек. Важно, что ранняя диагностика и лечение играют ключевую роль в предотвращении осложнений. Врачи рекомендуют проводить терапию с использованием колониестимулирующих факторов, антибиотиков и, в некоторых случаях, кортикостероидов. Также необходимо тщательно контролировать состояние пациента и проводить регулярные анализы крови для мониторинга уровня лейкоцитов.
Патогенез агранулоцитоза
Клинические проявления данного заболевания начинаются резко и быстро нарастают. Патогенез агранулоцитоза, вызванного лекарственными средствами, схож с проявлениями цитостатической патологии: организм становится уязвимым к бактериально-вирусным инфекциям из-за снижения иммунного ответа.
Ключевые симптомы агранулоцитоза возникают на фоне:
- общей слабости;
- недомогания;
- головной боли.
Признаки заболевания не всегда проявляются явно. Сначала болезнь проходит инкубационный период, после чего быстро развиваются основные симптомы миелотоксического агранулоцитоза:
- высокая температура;
- озноб;
- афтозный стоматит;
- боли в суставах;
- поражения различных слизистых оболочек: рта, легких, желудочно-кишечного тракта, мочеполовой системы, печени;
- язвы и некротические образования на миндалинах — ангина в агранулоцитарной форме;
- незначительное увеличение регионарных подчелюстных и шейных лимфатических узлов.
Яркое проявление симптомов болезни наблюдается при развитии гаптенового или лекарственного агранулоцитоза.
Прием определенных медицинских препаратов может вызывать появление следующих признаков патологии:
- нарастающая слабость;
- боль в горле;
- повышение температуры до 40 °C;
- неприятный запах гнили изо рта;
- образование некротических пленок на слизистых оболочках;
- появление и открытие язв;
- отек гортани и воротниковой зоны шеи;
- увеличение лимфатических узлов;
- возможное развитие тромбоцитопении с последующими кровотечениями.
На фоне поражения глоточно-ротовой области могут развиваться асфиксия, ларингоспазм и стоматит. Лабораторные показатели нейропении могут задерживаться, что приводит к ошибкам в диагностике.
Кишечно-некротическая энтеропатия и поражение слизистой рта могут проявляться значительно раньше, чем будет подтверждена основная патология крови, на фоне которой они прогрессируют.
Когда клиническая картина заболевания становится ясной и не вызывает сомнений, назначается лечение, и рассматривается возможный исход, который зависит от степени запущенности, прогрессирования болезни и своевременности начала терапии.


| Категория | Причины и Симптомы | Методы Лечения |
|---|---|---|
| Определение и Классификация | Агранулоцитоз — это острое состояние, характеризующееся резким снижением количества гранулоцитов (нейтрофилов, эозинофилов, базофилов) в крови до уровня менее 0,5 x 10^9/л. Классификация: * Иммунный: лекарственно-индуцированный (наиболее частый), аутоиммунный. * Неиммунный: токсический, миелотоксический (химиотерапия, лучевая терапия), наследственный, идиопатический. |
Диагностика: * Общий анализ крови с лейкоцитарной формулой. * Пункция костного мозга (для определения причины и исключения других заболеваний). * Бактериологические посевы (кровь, моча, мокрота) при лихорадке. * Определение антител к гранулоцитам (при подозрении на иммунный генез). |
| Причины | Лекарственно-индуцированный: * Антибиотики: хлорамфеникол, сульфаниламиды, пенициллины. * НПВС: метамизол (анальгин), индометацин. * Тиреостатики: пропилтиоурацил, метимазол. * Антипсихотики: клозапин. * Противосудорожные: фенитоин, карбамазепин. * Противомалярийные: хинин. * Другие: цитостатики, диуретики, антигистаминные. Инфекции: * Вирусные (ВИЧ, Эпштейна-Барр, гепатиты). * Бактериальные (сепсис, туберкулез). Аутоиммунные заболевания: * Системная красная волчанка, ревматоидный артрит. Заболевания костного мозга: * Апластическая анемия, миелодиспластический синдром, лейкозы. Наследственные: * Синдром Костманна. Токсические воздействия: * Радиация, химические вещества (бензол). |
Общие принципы лечения: * Устранение причины: отмена причинного препарата, лечение основного заболевания. * Профилактика и лечение инфекций: * Изоляция пациента (палата с ламинарным потоком воздуха). * Строгая гигиена. * Профилактическая антибиотикотерапия (при глубокой и длительной нейтропении). * Эмпирическая антибиотикотерапия широкого спектра действия при лихорадке (до получения результатов посевов). * Противогрибковые и противовирусные препараты при необходимости. |
| Симптомы | Общие симптомы: * Внезапное начало, лихорадка (часто высокая, выше 38°C). * Озноб, слабость, недомогание. * Тахикардия, артериальная гипотензия. Симптомы, связанные с инфекциями (из-за отсутствия гранулоцитов): * Ротовая полость и глотка: язвенно-некротический стоматит, гингивит, фарингит, тонзиллит (ангина), некротические язвы на слизистых оболочках. * Кожа: фурункулы, карбункулы, абсцессы, рожистое воспаление, некротические язвы. * Дыхательная система: пневмония, бронхит. * Пищеварительная система: эзофагит, энтероколит, проктит, перианальные абсцессы. * Мочеполовая система: цистит, пиелонефрит. * Сепсис: быстро прогрессирующее тяжелое состояние, полиорганная недостаточность. Отсутствие классических признаков воспаления: * Из-за отсутствия нейтрофилов, гнойные выделения могут быть скудными или отсутствовать, что затрудняет диагностику инфекции. |
Стимуляция гранулоцитопоэза: * Колониестимулирующие факторы (Г-КСФ): филграстим, ленограстим, пегфилграстим. Ускоряют созревание и выход нейтрофилов из костного мозга. Иммуносупрессивная терапия (при аутоиммунном агранулоцитозе): * Глюкокортикостероиды (преднизолон). * Циклоспорин, азатиоприн. Трансфузии гранулоцитов: * Редко, при тяжелых, угрожающих жизни инфекциях, не поддающихся антибиотикотерапии. Поддерживающая терапия: * Инфузионная терапия, коррекция электролитных нарушений. * Обезболивающие, жаропонижающие. * Переливание компонентов крови (эритроцитарная масса, тромбоцитарная масса) при сопутствующей анемии или тромбоцитопении. Прогноз: * Зависит от причины, тяжести нейтропении, своевременности и адекватности лечения. * При лекарственно-индуцированном агранулоцитозе прогноз обычно благоприятный при отмене препарата. * При сепсисе и отсутствии лечения летальность высокая. |
Причины патологии
Агранулоцитоз делится на два типа: врожденный и приобретенный. Если с генетической формой все более-менее понятно и вопросов не возникает, то приобретенный тип требует более глубокого анализа причин, способствующих возникновению этого опасного состояния.
Для того чтобы предсказать развитие заболевания, выбрать оптимальную стратегию лечения агранулоцитоза и минимизировать риск осложнений и рецидивов, необходимо понимать факторы, способствующие его возникновению.
Когда негативные воздействия как внешней, так и внутренней среды подавляют работу красного костного мозга и угнетают процессы кроветворения, возникает миелотоксическая форма агранулоцитоза.
Ионизирующее излучение, используемое в лучевой терапии, а также некоторые медикаменты, нарушающие функции кроветворения, могут стать причиной развития этого заболевания.
При аутоиммунной нейропении гранулоциты разрушаются прямо в кровотоке. В организме образуются антитела, которые атакуют собственные лейкоциты.
Появление таких враждебных клеток может быть вызвано грибково-вирусными инфекциями различной степени тяжести, среди которых:
- Гепатиты.
- Некротическая ангина.
- Желтая лихорадка.
- Красная волчанка.
- Питомегаловирус.
- Проблемы с пересадкой костного мозга.
- Лекарственные препараты.
Некоторые медикаменты, попадая в организм, связываются с белками и превращаются в антигены, которые начинают разрушать гранулоциты, постепенно снижая их уровень до критически низкого. Такие препараты называются гаптенами. К ним относятся, например, следующие средства:
- инсектициды;
- барбитураты;
- ацетилсалициловая кислота;
- сульфаниламиды;
- новокаинамид;
- метициллин;
- фенацетин;
- изониазид;
- хлорохин.
Сложности в лечении возникают, когда в организме присутствует гаптен, который, попадая повторно, вызывает рецидив симптомов лекарственной нейропении. Чтобы избежать повторного возникновения болезни и инфекционных осложнений, необходимо точно знать, на какой препарат организм реагирует бурно, вызывая симптомы и обостряя серьезные инфекционные заболевания.
Когда причины агранулоцитоза остаются неясными, говорят о генуинной форме заболевания.
Лечение может оказаться неэффективным и привести к летальному исходу, если причины болезни остаются неясными, а терапия направлена лишь на устранение симптомов, а не на борьбу с самим заболеванием.

Инфекционные осложнения
Болезни крови представляют собой серьезные медицинские состояния, которые могут привести к инвалидности, утрате трудоспособности и даже к летальному исходу. Осложнения, возникающие при агранулоцитозе, могут иметь различную степень тяжести и зависят от особенностей приобретенной инфекции.
Наиболее опасные последствия возникают, когда заболевание не диагностировано вовремя и переходит в хроническую стадию:
- Стафилококковый сепсис.
- Прободение подвздошной кишки.
- Медиастинит.
- Нома.
- Кишечная непроходимость.
- Перитонит.
- Эпителиальный гепатит.
При отсутствии гранулоцитов в организме, инфекционные заболевания часто сопровождаются некрозами. Очаги гнойных воспалений могут быть практически незаметны или проявляться слабо на ранних стадиях болезни. Рентгенологические исследования показывают ограниченную и малозначимую клиническую картину.
Серьезные осложнения, возникающие при нейропении, могут привести к значительным проблемам со здоровьем и даже к смерти. К таким инфекционным заболеваниям, развивающимся на фоне недостатка собственных антител, относят:
- некротическую энтеропатию;
- пневмонию;
- токсический гепатит;
- некрозы тканей печени.
Диагностика и выявление болезни
При длительном наличии симптомов, указывающих на возможные нарушения в крови, важно провести комплексные и детальные исследования. В первую очередь осуществляется дифференциальная диагностика, чтобы исключить острую лейкемию в алейкемической и лейкопенической формах, а также другие заболевания крови.
Для выявления и подтверждения нейропении, а также исключения ошибочного диагноза, применяются:
- Морфологические исследования красного костного мозга.
- Лабораторные анализы крови на агранулоцитоз.
- Анализ клинической картины и сбор анамнеза.
- Уточнение, какие медикаменты использовались, когда и с какой целью.
О патологии, связанной с нейропенией, свидетельствуют следующие симптомы, которые можно выявить в ходе лабораторных исследований:
- продолжительные инфекции и некротические процессы в ротоглотке;
- высокая температура и лихорадка;
- выраженная интоксикация организма;
- отсутствие ожидаемого результата от антибактериальной терапии;
- резкая реакция организма пациента на прием гаптенов.
Терапевтические мероприятия
Современные подходы к лечению агранулоцитоза значительно уменьшают вероятность осложнений, таких как летальный исход или стойкая инвалидность. Факторы, способствующие развитию этого заболевания, определяют набор терапевтических мероприятий, необходимых для полного выздоровления пациента.
Лечение нейропении требует немедленной госпитализации и осуществляется в условиях стационара. В тяжелых случаях пациента помещают в изолированное стерильное помещение, где осуществляется ультрафиолетовое обеззараживание воздуха и кварцевание.
Персонал, обслуживающий таких пациентов, использует все доступные средства индивидуальной защиты.
Терапия агранулоцитоза, в зависимости от степени тяжести состояния пациента, включает:
- дезинфекцию организма и выведение токсинов;
- ультрафиолетовое облучение;
- восстановление и стимуляцию функций кроветворения — гранулоцитопоэза и лейкопоэза (применение глюкокортикоидов);
- местное лечение язв и поражений слизистых оболочек;
- прием антибиотиков и противогрибковых препаратов (при снижении уровня лейкоцитов ниже нормы);
- внутривенное введение антистафилококковой плазмы и иммуноглобулина;
- переливание лейкоцитарной массы при резком снижении количества белых кровяных клеток.
Вероятность благоприятного исхода лечения условно низка — около 20%, так как многое зависит от тяжести инфекционного заболевания, развивающегося на фоне нейропении. Стойкая утрата трудоспособности, инвалидность и высокий риск летального исхода — это возможные последствия, если человек повторно заболевает гаптеновым агранулоцитозом и не получает необходимого лечения, что может привести к хронической форме заболевания.
Причины, симптомы и лечение лейкемии у взрослых и детей. Лейкемия относится к группе опухолевых заболеваний. Причины и условия ее возникновения разнообразны, а симптомы…
Профилактические меры для избежания рецидива
Человек, который пережил лекарственную нейропению, может столкнуться с риском повторного обострения, если в его организм попадет гаптен, способствующий активации патологических инфекционных процессов.
Профилактические меры направлены на предотвращение возможных осложнений, которые могут возникнуть при повторном обострении заболевания. В первую очередь необходимо следить за тем, чтобы:
- Не использовать медикаменты, являющиеся гаптенами.
- Исключить применение глюкокортикоидных гормонов, которые могут ослабить иммунный ответ на инфекции.
- Контролировать показатели крови — проводить гемограмму.
Профилактика лекарственного агранулоцитоза представляет собой серьезную задачу. При неблагоприятном прогнозе риск летального исхода может достигать 80% и более при повторном обострении. При этом бывает сложно определить, какое именно лекарство является гаптеном для организма пациента.
В таких случаях приходится отменять все медикаменты, которые принимались до появления первых признаков заболевания.
Клинические проявления агранулоцитоза
Агранулоцитоз — это состояние, характеризующееся резким снижением уровня гранулоцитов в крови, что приводит к значительному ослаблению иммунной системы. Основные симптомы, на которые следует обратить внимание, включают:
- Лихорадка: Одним из первых и наиболее частых симптомов агранулоцитоза является высокая температура тела, которая может достигать 38°C и выше. Лихорадка может быть постоянной или иметь эпизодический характер.
- Озноб и потливость: Пациенты могут испытывать озноб, сопровождающийся обильным потоотделением, что связано с реакцией организма на инфекцию.
- Боль в горле: Из-за снижения уровня гранулоцитов, особенно нейтрофилов, у пациентов часто наблюдаются воспалительные процессы в горле, что может проявляться в виде боли, дискомфорта и затрудненного глотания.
- Увеличение лимфатических узлов: Поражение лимфатических узлов может быть связано с инфекцией, что также является частым признаком агранулоцитоза.
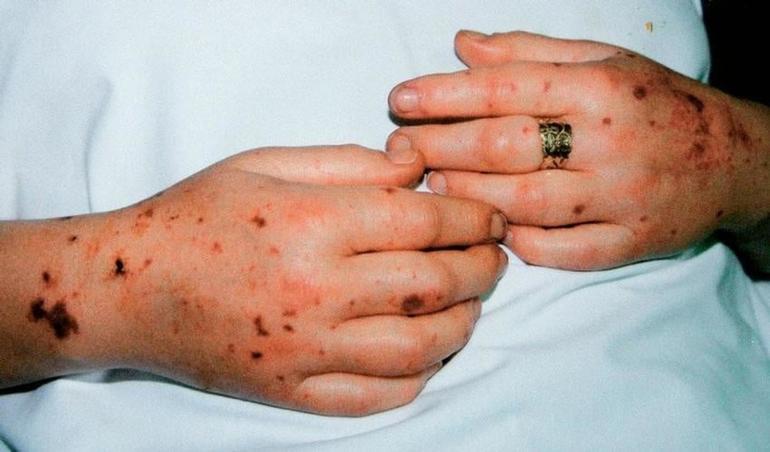
- Кожные проявления: У пациентов могут возникать различные кожные высыпания, такие как экзантема или гематомы, что связано с нарушением свертываемости крови и повышенной проницаемостью сосудов.
- Симптомы со стороны пищеварительной системы: Нередко наблюдаются тошнота, рвота, диарея и другие расстройства пищеварения, что может быть связано с инфекциями или побочными эффектами лекарств.
- Общее недомогание: Пациенты часто жалуются на слабость, утомляемость и общее недомогание, что связано с анемией и снижением иммунного ответа.
Важно отметить, что агранулоцитоз может развиваться остро или постепенно, и в зависимости от этого клинические проявления могут быть более или менее выраженными. При остром течении симптомы могут развиваться в течение нескольких дней, тогда как при хроническом — на протяжении нескольких недель или даже месяцев. В любом случае, при появлении вышеуказанных симптомов необходимо обратиться к врачу для диагностики и назначения соответствующего лечения.
Прогноз и возможные осложнения
Агранулоцитоз крови представляет собой серьезное состояние, характеризующееся резким снижением уровня нейтрофилов, что приводит к значительному ослаблению иммунной системы. Прогноз при агранулоцитозе зависит от нескольких факторов, включая причину заболевания, скорость его диагностики и начала лечения, а также общее состояние здоровья пациента.
В большинстве случаев, если агранулоцитоз был выявлен на ранней стадии и лечение начато своевременно, прогноз может быть благоприятным. Однако в случаях, когда заболевание вызвано тяжелыми инфекциями или токсическими воздействиями, риск осложнений значительно возрастает. Одним из наиболее серьезных осложнений является развитие сепсиса — системной воспалительной реакции на инфекцию, которая может привести к многократной органной недостаточности и смерти пациента.
Другими возможными осложнениями агранулоцитоза являются:
- Инфекционные осложнения: Поскольку уровень нейтрофилов критически низок, пациенты становятся уязвимыми к различным инфекциям, включая бактериальные, грибковые и вирусные. Инфекции могут протекать в тяжелой форме и требовать интенсивной терапии.
- Геморрагические осложнения: Уменьшение количества лейкоцитов может также повлиять на уровень тромбоцитов, что увеличивает риск кровотечений и синяков. Это состояние требует внимательного мониторинга и, возможно, коррекции.
- Хронические заболевания: В некоторых случаях агранулоцитоз может стать хроническим состоянием, что требует длительного наблюдения и лечения. Хронический агранулоцитоз может быть связан с аутоиммунными заболеваниями или длительным воздействием токсических веществ.
Важно отметить, что пациенты с агранулоцитозом должны находиться под постоянным наблюдением медицинских специалистов. Регулярные анализы крови помогут отслеживать уровень нейтрофилов и других клеток крови, что позволит своевременно корректировать лечение и предотвращать осложнения.
В заключение, прогноз при агранулоцитозе может быть как благоприятным, так и неблагоприятным, в зависимости от множества факторов. Своевременная диагностика и адекватное лечение играют ключевую роль в снижении риска осложнений и улучшении качества жизни пациентов.
Роль питания и образа жизни в управлении заболеванием
Агранулоцитоз крови, характеризующийся резким снижением уровня нейтрофилов, может значительно повлиять на общее состояние здоровья пациента. Важным аспектом управления этим заболеванием является правильное питание и образ жизни, которые могут помочь в поддержании иммунной системы и улучшении качества жизни.
Во-первых, рациональное питание играет ключевую роль в восстановлении и поддержании нормального уровня белых кровяных клеток. Пациентам с агранулоцитозом рекомендуется включать в свой рацион продукты, богатые витаминами и минералами, особенно витаминами группы B, C и D, а также цинком и железом. Эти микроэлементы способствуют синтезу клеток крови и укрепляют иммунную систему. Примеры таких продуктов включают:
- Цитрусовые фрукты (апельсины, лимоны) для витамина C;
- Зеленые листовые овощи (шпинат, брокколи) для витаминов и минералов;
- Орехи и семена для витамина E и цинка;
- Мясо, рыба и бобовые для получения белка и железа.
Во-вторых, важно избегать продуктов, которые могут угнетать иммунную систему или вызывать аллергические реакции. К таким продуктам относятся:
- Алкоголь, который может ослабить иммунный ответ;
- Обработанные и жареные продукты, содержащие трансжиры;
- Сахар и сладости, которые могут способствовать воспалительным процессам в организме.
Кроме того, образ жизни также играет значительную роль в управлении агранулоцитозом. Регулярная физическая активность, адаптированная к состоянию пациента, может помочь улучшить общее самочувствие и повысить уровень энергии. Умеренные физические нагрузки, такие как прогулки на свежем воздухе или занятия йогой, могут способствовать улучшению кровообращения и укреплению иммунной системы.
Также следует обратить внимание на режим сна и отдыха. Достаточное количество сна (не менее 7-8 часов в сутки) необходимо для восстановления организма и поддержания нормального функционирования иммунной системы. Стресс, как известно, негативно влияет на здоровье, поэтому методы релаксации, такие как медитация или дыхательные упражнения, могут быть полезны.
Наконец, важно регулярно проходить медицинские обследования и следить за состоянием здоровья. Это позволит своевременно выявлять изменения в уровне клеток крови и корректировать лечение при необходимости. Взаимодействие с врачом и соблюдение всех рекомендаций помогут пациентам с агранулоцитозом лучше управлять своим состоянием и улучшить качество жизни.