Левожелудочковая недостаточность – серьезное состояние, возникающее из-за нарушения работы левого желудочка сердца, что приводит к недостаточному кровоснабжению органов и тканей. Понимание причин, признаков и последствий этой патологии важно для своевременной диагностики и лечения, что может улучшить качество жизни пациентов. В статье рассмотрим основные аспекты левожелудочковой недостаточности, ее симптомы и методы лечения, что поможет читателям осознать важность обращения к врачу при первых признаках заболевания.
Общая информация
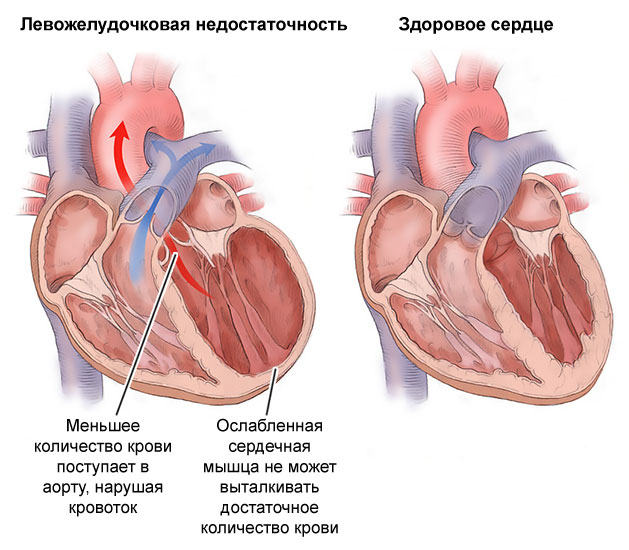
Сердце состоит из четырех камер и функционирует в двух основных состояниях – диастоле и систоле. В диастолу, когда сердце расслабляется, его полости заполняются кровью, а в систолу, когда происходит сокращение, эта кровь выталкивается для дальнейшего движения по кровеносным сосудам. Левый желудочек, в идеале, должен перекачивать насыщенную кислородом кровь в большой круг кровообращения. При ухудшении его сократительной способности и ослаблении мышечных клеток левая камера не может выполнять свои функции должным образом.
Из-за уменьшения объема выбрасываемой крови снижается общий объем циркулирующей жидкости. Это приводит к тому, что ткани и органы не получают достаточного количества кислородсодержащей крови для нормального функционирования, что вызывает кислородное голодание. Венозная кровь начинает задерживаться в легочных сосудах, что, в свою очередь, приводит к развитию застойных процессов.
Левожелудочковая недостаточность представляет собой серьезное заболевание, при котором левый желудочек сердца не справляется с насосной функцией, что приводит к недостаточному кровоснабжению органов и тканей. Врачи отмечают, что основными причинами этой патологии являются ишемическая болезнь сердца, гипертония и сердечные аритмии. Признаки левожелудочковой недостаточности могут включать одышку, усталость, отеки и учащенное сердцебиение. Специалисты подчеркивают важность ранней диагностики и лечения, так как запущенные случаи могут привести к серьезным осложнениям, таким как сердечная астма или отек легких. Регулярные обследования и контроль факторов риска играют ключевую роль в профилактике данного состояния.
Классификация
Левожелудочковая сердечная недостаточность (ЛЖСН) существует в двух формах – острой и хронической. Острая форма может развиться всего за 1-2 минуты и характеризуется ярко выраженной клинической картиной. Она возникает из-за резкого снижения сократительной способности сердечной мышцы и нарушает кровообращение в органах. Обычно это происходит на фоне хронической сердечной недостаточности (ХСН) или заболеваний, приводящих к перегрузке желудочка. Острая форма требует немедленной медицинской помощи.
Хроническая форма встречается в 80% случаев. Человек часто не подозревает о ее наличии до появления осложнений, так как симптомы могут быть незначительными. Хроническая ЛЖСН может развиваться на протяжении до 10 лет. По степени тяжести выделяют три уровня:
- Начальная. Симптомы отсутствуют в состоянии покоя, проявляются только при интенсивной физической активности.
- Среднетяжелая. Признаки заболевания наблюдаются в покое и усиливаются при физической нагрузке.
- Терминальная. Внутренние органы подвергаются необратимым изменениям.
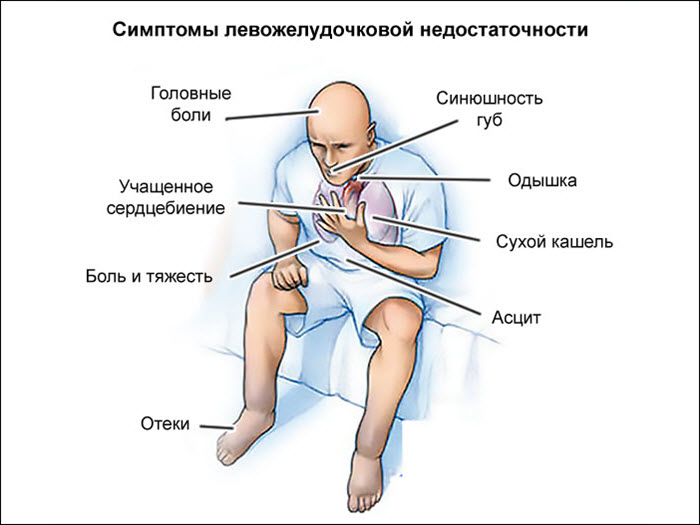
Среднетяжелую степень делят на две стадии (А и Б). Первая стадия характеризуется одышкой и учащением сердцебиения при физической активности, отеками ног и сухим кашлем, не связанным с заболеваниями дыхательной системы. Во второй стадии к ЛЖСН добавляется правожелудочковая недостаточность, что приводит к застойным явлениям в большом круге кровообращения. Симптомы включают одышку в покое или при минимальной нагрузке (например, при ходьбе по дому), тяжесть и боль в области печени, приступы сердечной астмы и синюшный оттенок губ.
| Аспект | Описание | Опасность/Последствия |
|---|---|---|
| Что такое левожелудочковая недостаточность (ЛЖН)? | Состояние, при котором левый желудочек сердца не способен эффективно перекачивать кровь в аорту и далее по всему организму. Это приводит к застою крови в легких и недостаточному кровоснабжению органов и тканей. | Прогрессирующее ухудшение функции сердца, отек легких, гипоксия органов, кардиогенный шок, летальный исход. |
| Основные причины ЛЖН | Ишемическая болезнь сердца (инфаркт миокарда, стенокардия), артериальная гипертензия, пороки сердца (стеноз аортального клапана, митральная недостаточность), кардиомиопатии (дилатационная, гипертрофическая), миокардит, аритмии, сахарный диабет, хроническая болезнь почек, злоупотребление алкоголем, некоторые лекарственные препараты. | Развитие хронической сердечной недостаточности, необратимые изменения в сердце и других органах, снижение качества жизни, необходимость в трансплантации сердца. |
| Основные признаки ЛЖН (симптомы) | Дыхательные: одышка (в покое, при нагрузке, ортопноэ, пароксизмальная ночная одышка), кашель (сухой, с мокротой, иногда с примесью крови), хрипы в легких. Общие: слабость, утомляемость, головокружение, бледность кожных покровов, холодные конечности, снижение толерантности к физическим нагрузкам. Сердечные: учащенное сердцебиение, боли в груди (при сопутствующей ИБС). | Острый отек легких (удушье, пенистая мокрота), аритмии, тромбоэмболические осложнения (инсульт, инфаркт), почечная недостаточность, печеночная недостаточность. |
| Диагностика ЛЖН | Электрокардиография (ЭКГ), эхокардиография (УЗИ сердца), рентгенография грудной клетки, анализы крови (биохимический, на мозговой натрийуретический пептид — NT-proBNP), коронарография, МРТ сердца. | Несвоевременная диагностика приводит к прогрессированию заболевания и ухудшению прогноза. |
| Лечение ЛЖН | Медикаментозное: диуретики, ингибиторы АПФ, бета-блокаторы, антагонисты рецепторов ангиотензина II, антагонисты минералокортикоидных рецепторов, сердечные гликозиды. Немедикаментозное: диета с ограничением соли и жидкости, отказ от курения и алкоголя, умеренные физические нагрузки. Хирургическое: реваскуляризация миокарда (стентирование, АКШ), коррекция пороков сердца, имплантация кардиовертера-дефибриллятора, ресинхронизирующая терапия, трансплантация сердца. | Неадекватное или несвоевременное лечение ведет к прогрессированию сердечной недостаточности, частым госпитализациям, снижению выживаемости. |
| Профилактика ЛЖН | Контроль артериального давления, лечение ишемической болезни сердца, коррекция пороков сердца, отказ от вредных привычек, здоровый образ жизни, регулярные медицинские осмотры. | Отсутствие профилактики увеличивает риск развития и прогрессирования ЛЖН. |
Причины
Левожелудочковая сердечная недостаточность (ЛЖСН) может возникать как следствие различных сердечных и несердечных заболеваний. К сердечным патологиям, способствующим развитию ЛЖСН, относятся:
- Аритмии.
- Миокардит.
- Недостаточность аортального клапана.
- Кардиомиопатия.
- Кардиосклероз.
- Перенесенный инфаркт миокарда.
- Недостаточность митрального клапана.
- Стеноз устья аорты.
- Коарктация аорты.
- Миокардиодистрофия.
- Митральный стеноз.
Среди экстракардиальных (внесердечных) причин острого ЛЖСН можно выделить:
- Пневмонии.
- Тяжелые заболевания почек и печени (в терминальной стадии).
- Сильная интоксикация.
- Травмы органов грудной клетки.
- Удушье.
- Анемии с тяжелым течением.
- Химиотерапия.
- Артериальная гипертония.
Факторы, способствующие развитию недостаточности, включают: чрезмерное употребление крепкого алкоголя, интенсивные физические нагрузки, частые посещения бани или сауны при наличии сердечных заболеваний (особенно с повышением температуры), а также сильный эмоциональный стресс.
https://youtube.com/watch?v=A4uXaTYqYag
Симптомы левожелудочковой недостаточности
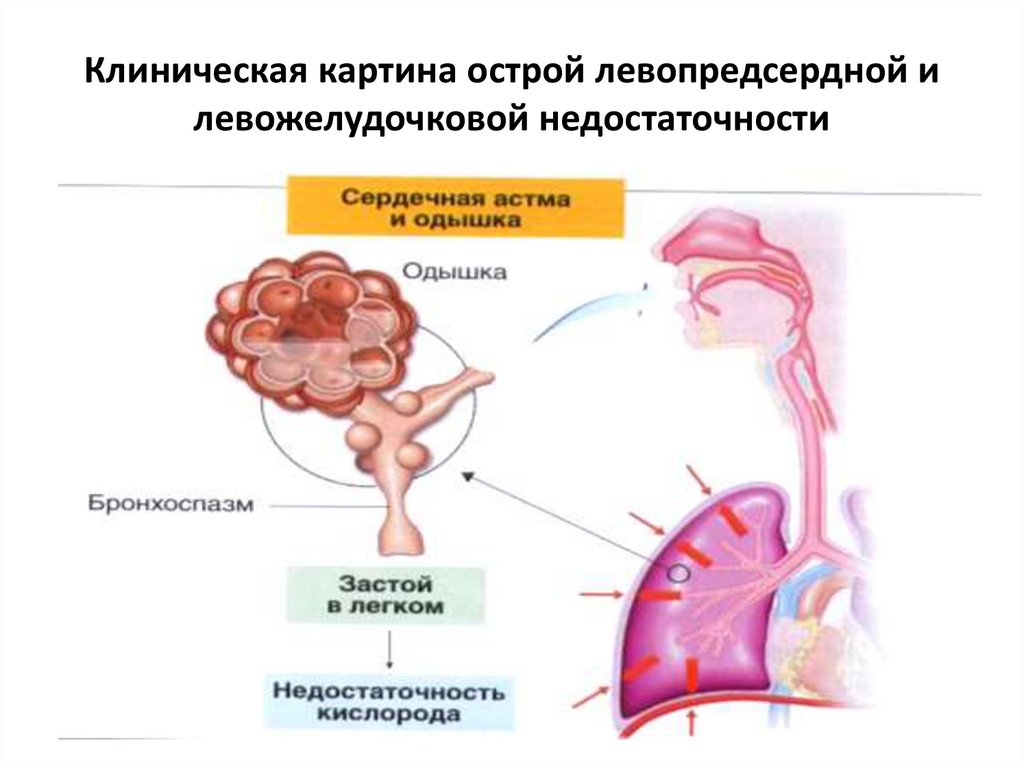
Клинические проявления зависят от типа заболевания. Симптомы острого недостатка левого желудочка связаны с развитием отека легких и сердечной астмы:
- резкое затруднение дыхания, которое со временем может перейти в удушье;
- набухание шейных вен;
- колебания артериального давления;
- головокружение;
- ощущение онемения в конечностях;
- предобморочные состояния;
- нарушения ритма сердечных сокращений;
- повышение температуры тела;
- интенсивный кашель, проявляющийся в виде приступов (сухой или с пенистой розовой мокротой);
- выделение пены из носа;
- хрипы в легких при дыхании.
Хроническая форма заболевания проявляется отеками в ногах и нарушениями дыхательной функции. Из-за постоянного недостатка кислорода и застойных процессов губы и кончики пальцев могут приобретать синеватый оттенок.
Важно!
При возникновении сердечной астмы у пациента учащается сердцебиение, появляется ощущение сжатия в груди и страх смерти. Устранить дискомфорт помогает положение лежа с опущенными ногами (ортопноэ).
Диагностика
Анамнестические сведения о пациенте играют ключевую роль, так как они помогают выявить хронические заболевания, которые могли стать причиной левожелудочковой сердечной недостаточности. Процесс диагностики включает в себя физикальный осмотр, а также инструментальные и лабораторные исследования.
https://youtube.com/watch?v=o1vcuwdolU8
Физикальное обследование
При развитии сердечной астмы у пациента наблюдаются бледные кожные покровы, расширенные зрачки и характерное положение ортопноэ. Из-за отека стенок альвеол дыхание становится поверхностным. При аускультации легких можно услышать мелкопузырчатые хрипы, чаще всего в нижних отделах. Если приступ сердечной астмы затягивается, возникают жесткое дыхание и свистящие хрипы, сопровождающиеся экспираторной одышкой. При обследовании сердечно-сосудистой системы и легких, характерными признаками отека легких и сердечной астмы являются:
- увеличение поперечного размера сердца;
- смещение границ относительной тупости сердца влево (вследствие дилатации левого желудочка);
- ослабление первого тона и ритм галопа на верхушке сердца;
- акцент второго тона над легочной артерией;
- аритмичный, частый и слабый пульс;
- снижение артериального давления (более выраженное при отеке легких);
- клокочущее дыхание (симптом «кипящего самовара» — хрипы, слышимые на расстоянии);
- выделения из носа и рта пенистого характера (при отеке легких).
Для хронической левожелудочковой недостаточности (ХЛЖН) также характерны положение ортопноэ и бледная кожа. Из-за хронического нарушения кровообращения и нехватки кислорода кончики пальцев, нос и уши могут приобретать синюшный оттенок. Данные аускультации и перкуссии сердечно-сосудистой и дыхательной систем аналогичны тем, что наблюдаются при острой форме недостаточности.
Важно!
Сухие хрипы необходимо дифференцировать от бронхиальной обструкции, легочной недостаточности и бронхиальной астмы.
Инструментальные методы исследования
Обследование при остром приступе осуществляется в стационарных условиях, в то время как для хронической формы возможно проведение амбулаторного исследования. Методы диагностики включают:
- Спирография – анализ работы дыхательной системы. При недостаточности левого желудочка наблюдается снижение жизненной емкости легких и дыхательного объема. В то же время увеличиваются минутный объем дыхания и частота дыхательных движений. Если возникает обструкция дыхательных путей, фиксируется смешанный тип дыхательной недостаточности.
- Катетеризация сердца – метод, при котором контрастное вещество вводится через трубку, установленную в вену на руке или в области паха. Трубка продвигается по сосудам к сердцу, после чего оценивается его функциональное состояние и степень изменений с помощью рентгеновского видео.
- Рентгенография грудной клетки – позволяет оценить изменения в легких, сосудах и сердце, включая смещение сердечных теней.
- ЭКГ – выявляет нарушения ритма проводимости, снижение интервала S-T, уменьшение амплитуды T зубца, а также изменения, связанные с основной патологией, вызвавшей недостаточность.
- ЭхоКГ – помогает обнаружить снижение ударного объема и расширение левых камер сердца.
- Суточный мониторинг – необходим для отслеживания артериального давления и пульса на протяжении 24 часов.
- Радионуклидный метод – позволяет оценить изменения в сердечной ткани с использованием радионуклидных изотопов, введенных в вену. Результаты фиксируются с помощью сканера или камеры.
Также в диагностике применяется тредмил-тест, который оценивает работоспособность сердечной мышцы при физической нагрузке. Этот тест помогает определить степень тяжести патологии и ее возможное развитие.
Важно!
Во время тредмил-теста ЭКГ выполняется до, после и в процессе физической нагрузки (ходьбы по беговой дорожке).

Лабораторная диагностика
Включает в себя общий и биохимический анализы крови, анализ мочи и коагулограмму. Общий анализ крови необходим для оценки количества лейкоцитов (их уровень повышается при воспалительных процессах), а также для определения гемоглобина и эритроцитов, что помогает исключить анемию. В биохимическом анализе ключевыми показателями являются уровень креатинина, калия, натрия, глюкозы, трансаминаз, С-реактивного белка и мочевины.
Коагулограмма позволяет оценить свертываемость крови: при высоком уровне тромбоцитов и факторов свертывания возрастает риск образования тромбов. В общем анализе мочи при прогрессировании почечной недостаточности могут быть выявлены белок и глюкоза. Кроме того, для исключения инфаркта миокарда проводят определение сердечных тропонинов и МВ-фракции креатинфосфокиназы (КФК).
Первая помощь при острой форме
Приступ, как правило, происходит в вечерние или ночные часы. До прибытия скорой помощи при остром сердечном недостаточности важно посадить пациента (ни в коем случае не следует укладывать его). Если состояние не позволяет сесть, можно принять полусидячее положение с приподнятой головой. Это поможет уменьшить объем циркулирующей жидкости в грудной клетке и снизить давление в малом круге кровообращения, а также облегчит общее состояние.
Затем следует дать одну таблетку нитроглицерина и обеспечить доступ свежего воздуха к пострадавшему. Для этого открывают окна и расстегивают верхние пуговицы на одежде. При возможности через 10-15 минут можно наложить жгуты на бедра, чтобы уменьшить объем крови в верхней части тела. Жгуты оставляют на 15-25 минут, в течение этого времени необходимо следить за пульсом и температурой конечностей (они должны оставаться теплыми).
Важно!
Если во время приступа у человека резко падает давление, накладывать жгуты на конечности нельзя; их использование допустимо только при высоких показателях артериального давления.
Лечение
В зависимости от характера и стадии заболевания терапия может быть как консервативной, так и хирургической. Диагностику и лечение осуществляют кардиологи и кардиохирурги. Если у пациента имеются проблемы с дыхательной системой, дополнительное лечение назначает врач-пульмонолог.
Консервативная терапия
Медикаментозное лечение включает в себя различные группы сердечно-сосудистых препаратов, которые подбираются индивидуально в зависимости от тяжести состояния и наличия осложнений. Основные цели консервативной терапии:
- Нормализация артериального давления.
- Восстановление сердечного ритма.
- Профилактика образования тромбов или растворение уже существующих.
- Устранение избыточной жидкости из организма и предотвращение потери калия.
- Расширение суженных сосудов для улучшения кровообращения.
- Снижение уровня «вредного» холестерина.
- Увеличение кровотока.
При заболеваниях дыхательной системы основная задача – восстановление полноценной дыхательной функции. Ключевые группы препаратов, используемых для лечения левожелудочковой сердечной недостаточности:
- Диуретики – мочегонные средства (Фуросемид, Спиронолактон, Диакарб). Они способствуют выведению лишней жидкости из тканей и органов, снижают артериальное давление и уменьшают отеки.
- Бета-адреноблокаторы (Анаприлин, Бисопролол, Атенолол). Эти препараты уменьшают частоту и силу сердечных сокращений, а также понижают артериальное давление, что повышает устойчивость сердечной мышцы к недостатку кислорода.
- Нитраты (Нитроглицерин, Изокет, Нитролонг). Они расширяют венозные и артериальные сосуды, что способствует увеличению притока кислородсодержащей крови к кардиомиоцитам.
- Ингибиторы АПФ (Эналаприл, Каптоприл, Рамиприл). Эти средства снижают артериальное давление и нагрузку на сердце, улучшая кровообращение в артериях.
- Сердечные гликозиды (Строфантин, Дигоксин, Коргликон). Они усиливают сокращения сердца и удлиняют его расслабление, что приводит к снижению частоты сердечных сокращений.
Кроме того, назначаются препараты, направленные на лечение основного заболевания, ставшего причиной недостаточности левого желудочка.
Хирургическое лечение
Хирургическое вмешательство становится необходимым в случаях, когда консервативное лечение оказывается неэффективным, а также при прогрессировании заболевания и наличии операбельных пороков сердца, как врожденных, так и приобретенных. В ситуации острого левожелудочкового сердечного недостатка (ОЛЖН), возникающего на фоне инфаркта с кардиогенным шоком, выполняется коронарная ангиопластика. Эта процедура направлена на расширение коронарной артерии и восстановление нормального кровоснабжения. Кроме того, может быть проведена внутриаортальная баллонная контрпульсация, которая заключается во введении специального баллона, позволяющего нагнетать кровь в аорту.
При хронической форме сердечной недостаточности и наличии клапанных дефектов (как врожденных, так и приобретенных) применяются следующие методы:
- Протезирование митрального и аортального клапанов. Данная операция показана при значительном сужении клапанных отверстий, вызванном склерозом или фиброзными изменениями, которые ограничивают их функциональность. В процессе операции клапаны заменяются на механические (из синтетических материалов) или биологические (из тканей животных, таких как свиньи или быки) протезы. Также возможно использование аллотрансплантантов для протезирования аортального клапана, которые получают от доноров после их смерти.
- Стентирование коронарных артерий. Основная цель этой процедуры заключается в установке стента — полой трубки из металла или пластика — в суженный участок сосуда для восстановления нормального кровотока. Стент вводится в сжатом состоянии и затем раздувается с помощью баллона.
- Коррекция дефектов перегородок сердца. Чаще всего эта процедура выполняется эндоваскулярным методом, который является менее инвазивным и требует меньшего времени на восстановление по сравнению с открытой операцией. В ходе манипуляции на дефект устанавливается окклюдер — устройство, которое выполняет функцию «заплатки» для закрытия дефекта.
После хирургического вмешательства необходимо длительное медикаментозное лечение, направленное на восстановление нормального функционирования сердечно-сосудистой системы.
Возможные осложнения, прогноз
Наиболее распространенными осложнениями сердечной недостаточности являются сердечная астма и отек легких. Эти состояния могут возникать как в острой, так и в хронической формах заболевания. К другим возможным осложнениям относятся:
- кардиогенный шок – резкое снижение артериального давления и уменьшение частоты сердечных сокращений;
- остановка сердца (внезапная смерть);
- инсульт – острое нарушение кровообращения в мозге;
- инфаркт миокарда – возникает из-за хронического недостатка питания и кислорода;
- нарушение работы почек. Из-за недостаточного кровоснабжения может развиться почечная недостаточность;
- недостаточность правого желудочка, которая возникает на фоне застоя жидкости в малом круге кровообращения;
- повреждение клеток печени из-за избытка жидкости, возникающего при левожелудочковой сердечной недостаточности. Избыточная жидкость оказывает давление на печеночные клетки, что приводит к их рубцеванию и снижению функции органа;
- фибрилляция предсердий – нарушение сердечного ритма, способствующее развитию тромбофлебита и инсульта.
Прогноз при левожелудочковой сердечной недостаточности неоднозначен и зависит от основного заболевания и степени прогрессирования недостаточности. Важную роль играет скорость оказания первой помощи. При остром течении левожелудочковой недостаточности прогноз неблагоприятный, так как осложнения развиваются быстро. После хирургического вмешательства прогноз может улучшиться, однако риск осложнений остается.
Важно!
Наиболее частыми причинами летального исхода при левожелудочковой недостаточности являются кардиогенный шок, внезапная остановка сердца и инфаркт.

Профилактические меры
Предотвратить левожелудочковую недостаточность возможно, но для этого следует соблюдать несколько рекомендаций:
- избегать чрезмерных физических нагрузок;
- отказаться от крепких алкогольных напитков и курения;
- своевременно лечить заболевания сердечно-сосудистой и дыхательной систем;
- по возможности минимизировать стрессовые ситуации;
- при работе с вредными веществами (химикатами, ядами) использовать средства индивидуальной защиты;
- принимать антигипертензивные препараты при высоком артериальном давлении (по указанию врача).
Избыточный вес также может способствовать развитию левожелудочковой недостаточности, поэтому важно следить за своим питанием и придерживаться сбалансированного рациона. При наличии ожирения стоит сократить потребление жирных, соленых, копченых и жареных блюд.
Левожелудочковая недостаточность представляет собой серьезное угрожающее жизни состояние, особенно в острой форме. Это заболевание связано с острым или хроническим снижением сократительной способности левого желудочка сердца. Без надлежащего медикаментозного лечения, особенно в остром периоде, существует риск летального исхода из-за осложнений, таких как кардиогенный шок, инсульт, инфаркт или внезапная остановка сердца. Поэтому при проявлении симптомов острой левожелудочковой недостаточности пациенту требуется экстренная госпитализация.
Роль образа жизни в управлении заболеванием
Образ жизни играет ключевую роль в управлении левожелудочковой недостаточностью, так как он может существенно повлиять на прогрессирование заболевания и общее состояние пациента. Правильные привычки и изменения в образе жизни могут помочь улучшить качество жизни, снизить риск осложнений и замедлить развитие сердечной недостаточности.
Во-первых, важно обратить внимание на питание. Диета, богатая фруктами, овощами, цельными злаками и нежирными белками, может помочь контролировать вес и уровень холестерина, что, в свою очередь, снижает нагрузку на сердце. Ограничение потребления соли также имеет большое значение, так как избыток натрия может привести к задержке жидкости в организме и ухудшению состояния пациента.
Регулярная физическая активность является еще одним важным аспектом. Умеренные физические нагрузки, такие как ходьба, плавание или занятия на велотренажере, могут улучшить сердечно-сосудистую функцию и повысить выносливость. Однако перед началом любой программы упражнений необходимо проконсультироваться с врачом, чтобы избежать перегрузок и травм.
Отказ от курения и ограничение потребления алкоголя также играют важную роль в управлении левожелудочковой недостаточностью. Курение негативно сказывается на состоянии сердечно-сосудистой системы, а алкоголь может усугубить симптомы заболевания и взаимодействовать с лекарственными средствами.
Управление стрессом и психоэмоциональное состояние пациента также не следует недооценивать. Хронический стресс может негативно влиять на здоровье сердца, поэтому важно находить способы расслабления, такие как медитация, йога или занятия хобби. Поддержка со стороны семьи и друзей, а также участие в группах поддержки могут помочь пациентам справиться с эмоциональными трудностями, связанными с заболеванием.
Наконец, регулярные медицинские осмотры и соблюдение назначений врача являются необходимыми для контроля состояния и корректировки лечения. Это включает в себя регулярное измерение артериального давления, уровня холестерина и других показателей, а также прием назначенных медикаментов.
Таким образом, изменения в образе жизни могут значительно повлиять на течение левожелудочковой недостаточности и улучшить качество жизни пациентов. Комплексный подход, включающий правильное питание, физическую активность, отказ от вредных привычек и управление стрессом, является основой успешного контроля заболевания.
Психологические аспекты и поддержка пациентов
Левожелудочковая недостаточность не только затрагивает физическое состояние пациента, но и оказывает значительное влияние на его психологическое здоровье. Столкновение с хроническим заболеванием, таким как сердечная недостаточность, может вызывать у пациентов широкий спектр эмоций, включая страх, тревогу и депрессию. Эти психологические аспекты могут усугублять общее состояние здоровья и затруднять процесс лечения.
Пациенты с левожелудочковой недостаточностью часто испытывают чувство беспомощности и утраты контроля над своей жизнью. Ограничения в физической активности, необходимость постоянного контроля за состоянием здоровья и регулярные визиты к врачу могут вызывать у них стресс и беспокойство. Кроме того, пациенты могут сталкиваться с социальной изоляцией, так как их состояние может ограничивать участие в привычных мероприятиях и взаимодействии с окружающими.
Поддержка со стороны семьи и друзей играет важную роль в психологическом благополучии пациентов. Эмоциональная поддержка, понимание и готовность помочь могут значительно улучшить качество жизни человека с левожелудочковой недостаточностью. Важно, чтобы близкие люди были информированы о заболевании и его последствиях, чтобы они могли оказать адекватную помощь и поддержку.
Психологическая поддержка также может быть предоставлена профессиональными специалистами, такими как психологи или психотерапевты. Они могут помочь пациентам справиться с негативными эмоциями, научить их методам релаксации и управления стрессом, а также предложить стратегии для улучшения качества жизни. Группы поддержки, где пациенты могут делиться своим опытом и получать советы от других людей с аналогичными проблемами, также могут быть полезными.
Важно отметить, что лечение левожелудочковой недостаточности должно быть комплексным и включать не только медицинские аспекты, но и психологическую поддержку. Уделение внимания психоэмоциональному состоянию пациента может способствовать улучшению его физического состояния и повышению качества жизни в целом.
Современные исследования и перспективы лечения
Левожелудочковая недостаточность (ЛЖН) представляет собой серьезное заболевание, которое требует комплексного подхода к диагностике и лечению. В последние годы научные исследования в этой области значительно продвинулись, что открывает новые горизонты для терапии и улучшения качества жизни пациентов.
Одним из ключевых направлений современных исследований является изучение молекулярных механизмов, лежащих в основе ЛЖН. Ученые активно исследуют генетические и биохимические факторы, способствующие развитию этой патологии. Например, выявление специфических маркеров, связанных с сердечной недостаточностью, может помочь в ранней диагностике и прогнозировании течения заболевания.
Кроме того, в последние годы наблюдается рост интереса к новым фармакологическим препаратам, которые могут улучшить функцию левого желудочка. Исследования показывают, что использование антагонистов минералокортикоидных рецепторов и других классов медикаментов может значительно снизить риск госпитализации и улучшить выживаемость пациентов с ЛЖН. Важно отметить, что индивидуализированный подход к терапии, учитывающий особенности каждого пациента, становится все более актуальным.
Также активно исследуются нефармакологические методы лечения, такие как кардиальная реабилитация и физическая терапия. Эти методы направлены на улучшение физической активности и качества жизни пациентов, что в свою очередь может способствовать улучшению сердечной функции.
Перспективы лечения левожелудочковой недостаточности также связаны с развитием технологий, таких как клеточная терапия и генотерапия. Эти инновационные подходы могут в будущем изменить подход к лечению сердечной недостаточности, предлагая новые возможности для восстановления функции сердца и улучшения прогноза для пациентов.
В заключение, современные исследования в области левожелудочковой недостаточности открывают новые горизонты для диагностики и лечения. С учетом постоянного прогресса в медицине, можно надеяться на значительное улучшение качества жизни пациентов с этой серьезной патологией в ближайшие годы.