Нейтропения — состояние, при котором уровень нейтрофилов, ключевых клеток иммунной системы, снижен, что увеличивает риск инфекций. В статье рассмотрим нейтропению у взрослых, ее причины, симптомы и методы лечения. Понимание этого состояния поможет своевременно распознать проблему и обратиться за медицинской помощью, что важно для предотвращения осложнений.
Формы нейтропении
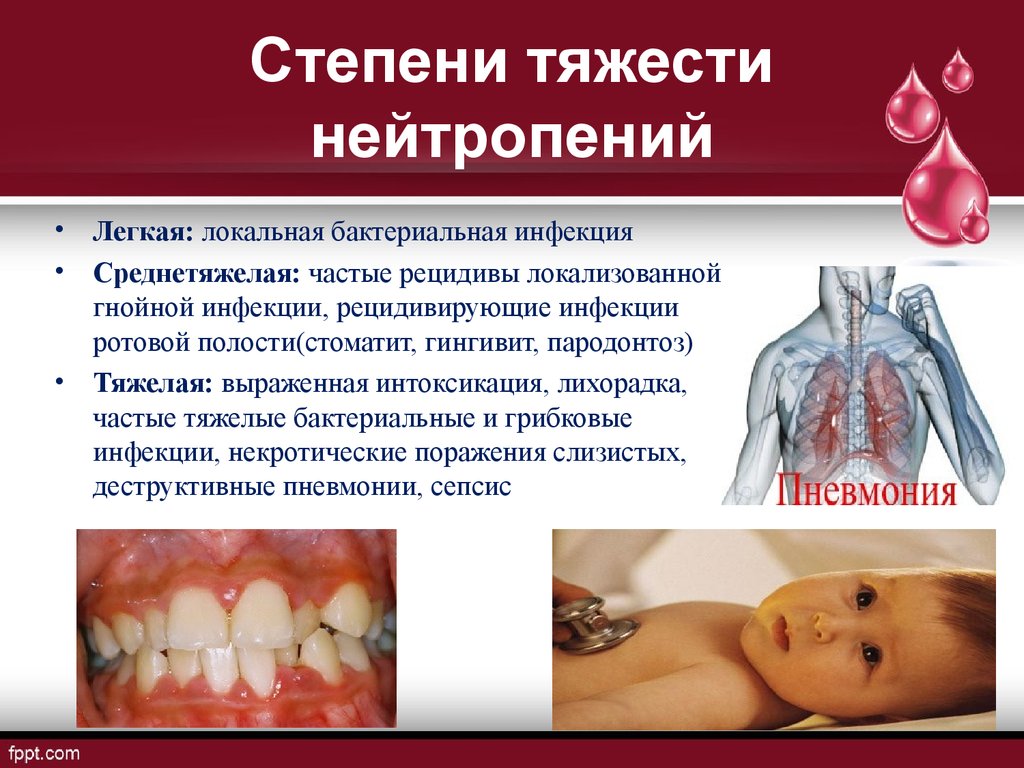
Степень выраженности дефицита нейтрофилов определяет его формы и вероятность возникновения осложнений. Тяжелые случаи нейтропении в клинической практике встречаются довольно редко, и большинство пациентов, которые вовремя обнаруживают свою патологию, успешно поддаются медикаментозному лечению.
Согласно Международной классификации болезней (МКБ-10), нейтропения относится к заболеваниям крови и кроветворных органов и имеет коды D70-D77.
В рамках этой классификации выделяются следующие формы нейтропении:
- аутоиммунная;
- лекарственная;
- инфекционная;
- фебрильная;
- доброкачественная хроническая;
- врожденная генетическая;
- циклическая;
- периодическая;
- первичная селезеночная;
- токсическая.
Инфекционная нейтропения часто носит временный характер и возникает на фоне вирусных инфекций.
Важно отметить, что у детей острые респираторные вирусные инфекции (ОРВИ) нередко сопровождаются кратковременной нейтропенией, что связано с прилипанием нейтрофилов к стенкам сосудов. В процессе лечения простуды это осложнение, как правило, проходит.
Нейтропения — это состояние, характеризующееся снижением уровня нейтрофилов в крови, что может привести к повышенной восприимчивости к инфекциям. Врачи отмечают, что симптомы нейтропении могут варьироваться от легких до тяжелых и включают частые инфекции, лихорадку, усталость и воспаление. Важно, что данное состояние может быть вызвано различными факторами, включая химиотерапию, аутоиммунные заболевания и некоторые инфекции.
Лечение нейтропении зависит от ее причины и степени тяжести. Врач может рекомендовать препараты, стимулирующие выработку нейтрофилов, такие как колониестимулирующие факторы. В некоторых случаях может потребоваться изменение терапии, если нейтропения вызвана медикаментами. Специалисты подчеркивают важность регулярного мониторинга состояния пациента и своевременного обращения за медицинской помощью при появлении симптомов инфекции. Правильное лечение и профилактика могут значительно улучшить качество жизни пациентов с нейтропенией.

Основные признаки
Каждый тип патологии имеет свои особенности и симптомы.
Лекарственная нейтропения возникает по причинам аллергического или токсического характера. Это связано с воздействием медикаментов на организм, который реагирует на них иммунными ответами. Прием препаратов после химиотерапии не попадает в эту категорию и имеет отдельный класс в МКБ-10. Иммунная лекарственная нейтропения может быть вызвана некоторыми антибиотиками и нейролептиками. К ее симптомам относятся кожные высыпания, гепатит, заболевания почек и повышение температуры.
В результатах анализов часто можно встретить отметку «липемия крови». Многие пациенты начинают…
Важно!
Необходимо обратить внимание на то, какое именно лекарство вызывает подобные симптомы, и исключить его из лечения, заменив аналогами.
Симптомы фебрильной нейтропении включают резкое повышение температуры, сильную слабость, озноб и выраженные признаки интоксикации.
Наиболее распространенные проявления нейтропении:
- язвы на слизистой оболочке рта;
- кожные высыпания и дефекты;
- интенсивные головные боли;
- болевые ощущения в суставах;
- воспаление легких и кишечника;
- острые боли в животе, локализующиеся в одной области;
- тошнота и рвота, не зависящие от приема пищи;
- лихорадка и симптомы интоксикации;
- тяжелый сепсис.
Поражение слизистых оболочек рта является наиболее характерным признаком нейтропении различных типов. У пациента могут развиваться ангина и стоматит, сопровождающиеся воспалительными процессами, сильными болями и отечностью слизистой. Полость рта становится красной и может кровоточить.
Осторожно!
Не путайте симптомы нейтропении с проявлениями других заболеваний. Не занимайтесь самолечением.

| Категория | Описание | Действия/Рекомендации |
|---|---|---|
| Что такое нейтропения? | Состояние, при котором количество нейтрофилов (одного из видов белых кровяных телец, борющихся с инфекциями) в крови ниже нормы. | Важно своевременно диагностировать и контролировать уровень нейтрофилов. |
| Причины нейтропении | Химиотерапия, лучевая терапия, некоторые лекарства, аутоиммунные заболевания, вирусные инфекции (ВИЧ, гепатит), заболевания костного мозга, дефицит витаминов (B12, фолиевая кислота). | Обсудите с врачом все принимаемые лекарства и сопутствующие заболевания. |
| Симптомы нейтропении | Общие: лихорадка (температура выше 38°C), озноб, общая слабость, утомляемость. Специфические (связанные с инфекциями): боль в горле, язвы во рту, кашель, одышка, боль при мочеиспускании, покраснение/отек кожи, диарея. | При появлении любых из этих симптомов, особенно лихорадки, немедленно обратитесь к врачу. |
| Диагностика | Общий анализ крови с лейкоцитарной формулой (показывает количество нейтрофилов), иногда биопсия костного мозга, дополнительные анализы для выявления причины. | Регулярно сдавайте анализы крови, как рекомендовано врачом. |
| Лечение нейтропении | Основное: лечение основной причины. Поддерживающее: антибиотики (при инфекциях), противогрибковые/противовирусные препараты, колониестимулирующие факторы (Г-КСФ) для стимуляции выработки нейтрофилов. | Строго следуйте предписаниям врача, не занимайтесь самолечением. |
| Профилактика инфекций | Гигиена: частое мытье рук, избегание контакта с больными людьми. Питание: избегание сырых или плохо приготовленных продуктов, мытье фруктов и овощей. Окружающая среда: избегание людных мест, ношение маски при необходимости. | Соблюдайте строгие правила гигиены и избегайте потенциальных источников инфекции. |
| Когда обращаться к врачу? | При повышении температуры тела выше 38°C, появлении озноба, сильной боли, необычных выделений, сыпи, затрудненном дыхании. | Немедленно свяжитесь с врачом или вызовите скорую помощь при любых признаках серьезной инфекции. |
Диагностика
При подозрении на нейтропению пациенту назначается анализ крови в лаборатории для уточнения диагноза.
Наиболее часто используемые методы исследования крови при нейтропении:
- Общий анализ крови (ОАК), который позволяет определить количество гранулоцитов;
- Биохимический анализ крови (БАК), предоставляющий более детальную информацию о гранулоцитах и нейтрофилах;
- Оценка кроветворных функций костного мозга, являющаяся ключевым исследованием;
- Двукратный посев крови для выявления бактериальных и грибковых инфекций;
- Посев материала из дренажного отверстия, который проводится у пациентов после операций;
- Анализ каловых масс, помогающий выявить инфекционные заболевания, особенно при диарее или после хирургических вмешательств;
- Миелограмма, представляющая собой мазок костного мозга, который показывает состав ядер клеток в миелоидной ткани;
- Гемограмма, углубленное исследование крови по качественным показателям.
Выбор методов диагностики осуществляется врачом с учетом общего состояния пациента и его предположений о возможном развитии нейтропении.

Лечение нейтропении
Единого подхода к лечению нейтропении не существует, поскольку разнообразие симптомов и причин этого состояния требует персонализированного подхода к каждому пациенту. Степень интенсивности терапии зависит от общего состояния здоровья пациента, его возраста и состава микрофлоры, вызвавшей воспалительный процесс.
Тяжелые случаи нейтропении требуют госпитализации, где пациентам круглосуточно вводятся капельницы с антибактериальными, противовирусными и противогрибковыми препаратами в высоких дозах.
Выбор медикаментов основывается на чувствительности патогенной микрофлоры к лекарственным средствам. Антибиотики вводятся внутривенно для оценки их воздействия на микрофлору. Если в течение первых трех дней состояние пациента улучшается, врачи считают лечение эффективным. В противном случае врач может изменить антибиотик или увеличить его дозировку.
При грибковых инфекциях к антибиотикам добавляются фунгициды, такие как Амфотерицин, а при наличии бактериальной инфекции используется Триметоприма сульфометоксазол. В числе современных препаратов, применяемых в терапии, находятся Филграстим, Фолиевая кислота, Метилурацил и Пентоксил.
Если наблюдается значительное поражение нейтрофилами селезенки, врачи могут принять решение о ее удалении, однако в случаях тяжелой нейтропении и септических осложнений операция не проводится.
Специфический метод лечения!
Часто применяется радикальный подход – пересадка донорского костного мозга.
Как снизить риск развития заболевания
Людям с установленным диагнозом НП важно помнить о повышенной вероятности заражения инфекциями.
Для снижения риска заболеваний рекомендуется:
- регулярно мыть руки;
- наладить режим дня, уделяя достаточно времени физической активности, отдыху и сну;
- сделать привычкой вечерние прогулки;
- избегать чрезмерных физических нагрузок;
- не допускать переохлаждения и перегрева;
- избегать контактов с инфекционно больными;
- минимизировать риск травм, включая даже мелкие порезы и царапины;
- следовать графику прививок, рекомендованному Минздравом;
- отказаться от алкоголя и курения;
- избегать стрессовых ситуаций;
- проводить меньше времени в многолюдных местах, особенно в больницах и поликлиниках.
Также стоит пересмотреть свой рацион, чтобы в ежедневном меню присутствовала только качественная, термически обработанная пища. Морепродукты и яйца следует употреблять только после термической обработки. Соблюдение этих рекомендаций поможет снизить вероятность попадания патогенных микроорганизмов в организм и предотвратить развитие осложнений.
Как осуществлять контроль над заболеванием
При лечении вирусной инфекции важно следить за анализами крови, проверяя уровень АЧН и количество лейкоцитов. Современные медицинские учреждения применяют новейшие технологии, которые позволяют оперативно получать результаты. Регулярный мониторинг анализов крови необходим не только во время лечения, но и при простудных инфекционных заболеваниях.
Причины возникновения нейтропении
Нейтропения – это состояние, характеризующееся снижением уровня нейтрофилов, которые являются важным компонентом иммунной системы и играют ключевую роль в защите организма от инфекций. Существует множество причин, способствующих развитию нейтропении, и их можно условно разделить на несколько категорий.
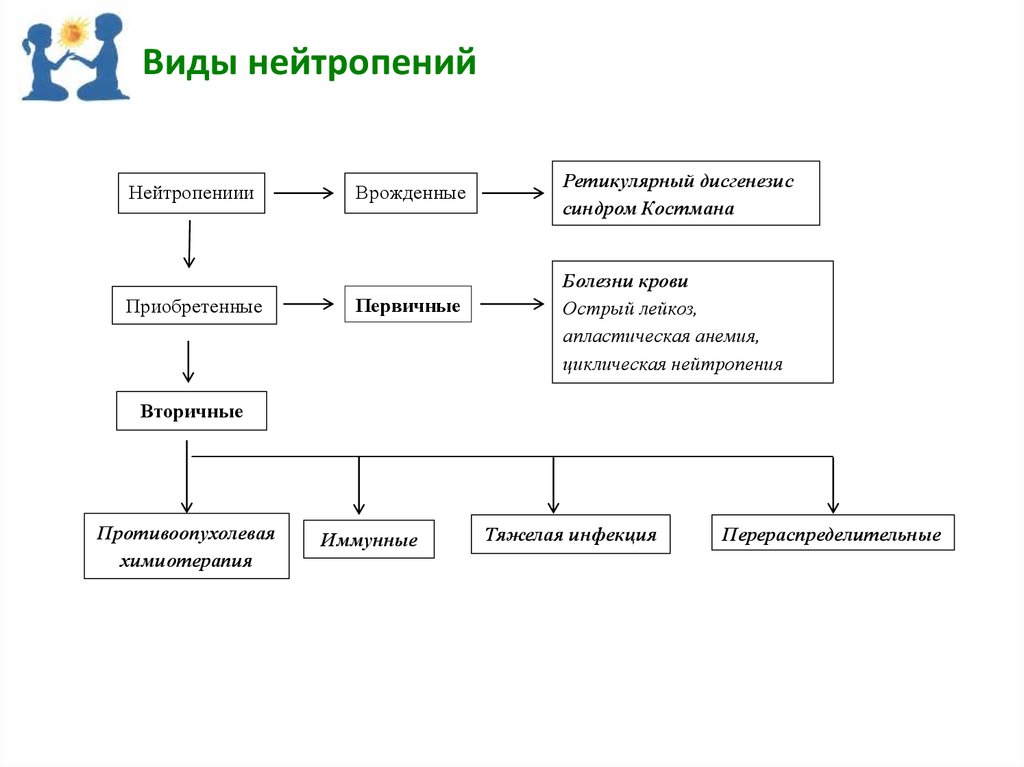
1. Врожденные нарушения: Некоторые люди могут иметь генетические предрасположенности к нейтропении, такие как синдром Костмана или циклическая нейтропения. Эти состояния обычно проявляются в детстве и требуют постоянного наблюдения.
2. Приобретенные заболевания: Нейтропения может развиваться в результате различных заболеваний, таких как лейкемия, лимфома или другие виды рака, которые влияют на костный мозг и его способность производить нейтрофилы. Также некоторые аутоиммунные заболевания, такие как системная красная волчанка, могут приводить к разрушению нейтрофилов.
3. Инфекции: Вирусные инфекции, такие как ВИЧ, гепатит или грипп, могут временно снижать уровень нейтрофилов. Бактериальные инфекции также могут вызывать нейтропению, особенно если они приводят к истощению запасов нейтрофилов в организме.
4. Лекарственные препараты: Некоторые медикаменты, включая химиотерапевтические средства, антибиотики, противовирусные препараты и противовоспалительные средства, могут вызывать нейтропению как побочный эффект. Это связано с их воздействием на костный мозг или с разрушением нейтрофилов в крови.
5. Влияние радиации и токсинов: Воздействие радиации, а также некоторых химических веществ, таких как бензол, может негативно сказаться на производстве нейтрофилов в костном мозге, что приводит к развитию нейтропении.
6. Питательные недостатки: Недостаток витаминов и минералов, таких как витамин B12, фолиевая кислота и медь, может также способствовать снижению уровня нейтрофилов. Эти вещества необходимы для нормального функционирования клеток крови и их недостаток может привести к различным гематологическим расстройствам.
Таким образом, нейтропения может возникать по множеству причин, и для правильной диагностики и лечения необходимо учитывать все возможные факторы, влияющие на уровень нейтрофилов в организме. Важно проводить тщательное обследование и анализировать историю болезни пациента, чтобы определить наиболее вероятные причины и выбрать соответствующую терапию.
Профилактика нейтропении
Одним из ключевых аспектов профилактики является регулярное медицинское наблюдение. Пациенты, находящиеся под наблюдением врача, должны проходить регулярные анализы крови для контроля уровня нейтрофилов. Это позволяет своевременно выявить снижение их количества и принять необходимые меры.
Важно также соблюдать правила личной гигиены. Частое мытье рук, использование антисептиков и избегание контакта с людьми, у которых есть инфекционные заболевания, могут значительно снизить риск инфекций, что, в свою очередь, поможет предотвратить развитие нейтропении.
Правильное питание играет важную роль в поддержании здоровья и укреплении иммунной системы. Диета, богатая витаминами и минералами, особенно витаминами группы B, C и D, а также минералами, такими как цинк и железо, может помочь в поддержании нормального уровня нейтрофилов. Рекомендуется включать в рацион свежие фрукты, овощи, цельнозерновые продукты, нежирные белки и здоровые жиры.
Физическая активность также способствует укреплению иммунной системы. Умеренные физические нагрузки, такие как прогулки, занятия спортом или йога, могут помочь улучшить общее состояние здоровья и снизить риск инфекций.
Для пациентов, проходящих химиотерапию или другие иммунодепрессивные терапии, могут быть рекомендованы специальные меры предосторожности. Это может включать в себя использование масок в общественных местах, избегание больших скоплений людей и ограничение контактов с детьми и пожилыми людьми, которые могут быть более подвержены инфекциям.
Кроме того, важно обсуждать с врачом возможные варианты профилактического лечения, такие как применение колониестимулирующих факторов (Г-CSF), которые могут помочь увеличить уровень нейтрофилов у пациентов, находящихся в группе риска.
В заключение, профилактика нейтропении требует комплексного подхода, включающего медицинское наблюдение, соблюдение гигиенических норм, правильное питание и физическую активность. Эти меры могут значительно снизить риск развития нейтропении и улучшить качество жизни пациентов.
Прогноз и возможные осложнения
Прогноз при нейтропении зависит от ее причины, степени тяжести и общего состояния здоровья пациента. В большинстве случаев, если нейтропения является следствием временных факторов, таких как инфекция или реакция на медикаменты, прогноз может быть благоприятным. После устранения причины уровень нейтрофилов обычно восстанавливается, и риск инфекций снижается.
Однако в случаях, когда нейтропения вызвана более серьезными заболеваниями, такими как аутоиммунные расстройства, рак или хронические инфекции, прогноз может быть менее оптимистичным. В таких ситуациях важно проводить регулярный мониторинг уровня нейтрофилов и общего состояния пациента, чтобы своевременно выявлять и лечить возможные осложнения.
Одним из наиболее серьезных осложнений нейтропении является повышенный риск инфекций. Низкий уровень нейтрофилов ослабляет иммунный ответ организма, что делает его более уязвимым к бактериальным, вирусным и грибковым инфекциям. Инфекции могут развиваться быстро и протекать тяжело, что требует немедленного медицинского вмешательства.
Кроме того, пациенты с нейтропенией могут столкнуться с такими осложнениями, как сепсис — потенциально угрожающим жизни состоянием, которое возникает, когда инфекция вызывает системный воспалительный ответ. Сепсис требует неотложной медицинской помощи и может потребовать госпитализации и интенсивной терапии.
Другими возможными осложнениями являются развитие хронических инфекций, необходимость в частых госпитализациях для лечения инфекций и, в некоторых случаях, необходимость в проведении более агрессивных методов лечения, таких как химиотерапия или пересадка костного мозга, если нейтропения связана с онкологическими заболеваниями.
Важно отметить, что пациенты с нейтропенией должны соблюдать особые меры предосторожности, чтобы минимизировать риск инфекций. Это может включать в себя избегание контакта с больными людьми, тщательную гигиену рук, а также использование масок и перчаток в общественных местах. Регулярные медицинские осмотры и анализы крови также играют ключевую роль в мониторинге состояния здоровья и предотвращении осложнений.