Неишемическая кардиомиопатия — серьезное заболевание сердца, приводящее к функциональным нарушениям и ухудшению качества жизни. В отличие от ишемической кардиомиопатии, вызванной проблемами с кровоснабжением, неишемическая форма развивается по различным причинам: генетическим факторам, воспалительным процессам и токсическому воздействию.
В статье рассмотрим основные причины и факторы, способствующие развитию неишемической кардиомиопатии, ее клинические признаки, виды патологии, методы диагностики и лечения. Эта информация будет полезна медицинским специалистам и пациентам, стремящимся лучше понять свое состояние и возможности терапии.
Причины болезни
Развитие неишемической кардиомиопатии связано с процессами склероза и дистрофии в сердечных мышечных клетках. На данный момент точные причины этой патологии остаются неясными. Существуют лишь гипотезы, предполагающие, что к возникновению заболевания могут приводить следующие факторы:
- вирусные инфекции, такие как грипп и простой герпес;
- нарушения в нейроэндокринной системе, когда катехоламины и соматотропный гормон оказывают негативное воздействие на кардиомиоциты;
- сбои в иммунной системе;
- воздействие аллергенов и токсинов на сердечные клетки;
- наследственная предрасположенность.
Также в группе риска находятся люди, которые ранее перенесли воспалительные заболевания миокарда.
https://youtube.com/watch?v=iuNjVCLuKOo
Неишемическая кардиомиопатия представляет собой серьезное заболевание, которое вызывает значительное беспокойство среди врачей. Основными причинами этого состояния могут быть генетические факторы, вирусные инфекции, алкогольная зависимость и некоторые аутоиммунные заболевания. Врачи отмечают, что симптомы часто проявляются постепенно и могут включать одышку, усталость, отеки и нарушения сердечного ритма. Диагностика требует комплексного подхода, включая эхокардиографию и МРТ сердца. Лечение зависит от степени тяжести заболевания и может включать медикаментозную терапию, изменение образа жизни и, в некоторых случаях, хирургическое вмешательство. Врачи подчеркивают важность ранней диагностики и индивидуального подхода к каждому пациенту для достижения наилучших результатов.
Клиническая картина
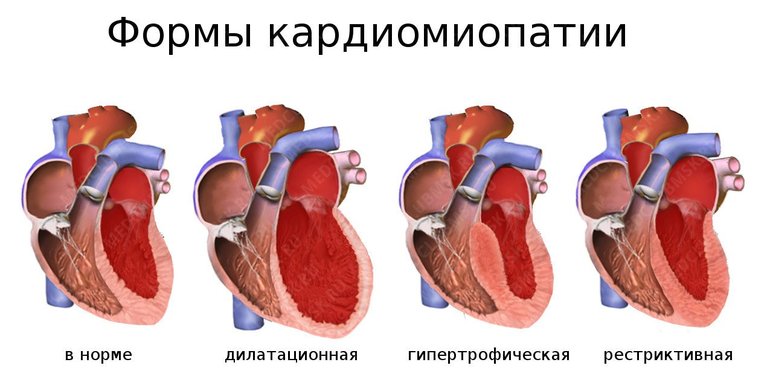
Существует четыре типа неишемических кардиомиопатий: дилатационная, рестриктивная, гипертрофическая и аритмогенная. Дилатационная кардиомиопатия характеризуется увеличением всех камер сердца, утолщением миокарда и снижением его способности к сокращению. Клинические проявления этой формы заболевания включают:
- недостаточность левого и правого желудочков (отек легких, цианоз, одышка, боли в области печени, асцит, набухание шейных вен, ощущение нехватки воздуха, мучительный сухой кашель);
- боли в сердце, которые не поддаются облегчению с помощью нитроглицерина;
- приглушенные сердечные тоны на верхушке;
- систолический шум;
- аритмию;
- деформацию грудной клетки, приводящую к образованию сердечного горба;
- понижение артериального давления.
Гипертрофическая кардиомиопатия проявляется диффузным или локализованным утолщением сердечной мышцы и уменьшением объема желудочков. Признаки этой патологии включают обмороки, приступы болей в сердце и аритмии, головокружение, одышку, бледность кожи и общую слабость. Перкуссия позволяет выявить кардиомегалию (в основном с левой стороны). Также у пациента могут быть слышны приглушенные сердечные тоны и систолический шум в области верхушки и межреберья.
Аритмогенная кардиомиопатия характеризуется заменой мышечных клеток правого желудочка жировой или фиброзной тканью. Для этой формы заболевания характерны:
- учащенное сердцебиение;
- опасные аритмии;
- обмороки;
- головокружение.
Рестриктивная кардиомиопатия проявляется утолщением эндокарда, избыточным расслаблением желудочков в диастолу и нарушением гемодинамики. В миокарде наблюдаются фиброзные, некротические и инфильтративные изменения. Клинические проявления болезни включают отеки, сильную одышку, быструю утомляемость, патологическое увеличение печени, набухание шейных вен и асцит.
Прогноз для всех типов кардиомиопатий остается неблагоприятным. У пациентов постепенно развивается сердечная недостаточность, возникают тромбоэмболические и аритмические осложнения, увеличивается риск внезапной смерти. Пятилетняя выживаемость людей с диагностированной неишемической кардиомиопатией составляет всего 30%.

https://youtube.com/watch?v=K81MaVExZbc
| Причины | Симптомы | Лечение |
|---|---|---|
| Генетические мутации (наследственные формы) | Одышка (особенно при нагрузке), утомляемость, отеки ног, сердцебиение, головокружение, обмороки, боль в груди. | Медикаментозное: Бета-блокаторы, ингибиторы АПФ/блокаторы рецепторов ангиотензина, диуретики, антагонисты минералокортикоидных рецепторов, дигоксин. |
| Вирусные инфекции (миокардит) | На ранних стадиях: Гриппоподобные симптомы, лихорадка, боли в мышцах. Позднее: Те же, что и при других формах кардиомиопатии. | Имплантируемые устройства: Кардиовертер-дефибриллятор (ИКД) для профилактики внезапной сердечной смерти, ресинхронизирующая терапия (CRT) при нарушении проводимости. |
| Аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит) | На ранних стадиях: Симптомы основного аутоиммунного заболевания. Позднее: Те же, что и при других формах кардиомиопатии. | Хирургическое: Трансплантация сердца (в терминальной стадии), миоэктомия (при обструктивной гипертрофической кардиомиопатии). |
| Токсическое воздействие (алкоголь, некоторые химиотерапевтические препараты) | На ранних стадиях: Симптомы, связанные с токсическим агентом. Позднее: Те же, что и при других формах кардиомиопатии. | Изменение образа жизни: Отказ от алкоголя, ограничение соли, регулярные физические нагрузки (по рекомендации врача). |
| Эндокринные нарушения (гипотиреоз, гипертиреоз, сахарный диабет) | На ранних стадиях: Симптомы основного эндокринного заболевания. Позднее: Те же, что и при других формах кардиомиопатии. | Лечение основного заболевания: Контроль артериального давления, уровня сахара в крови, гормональная терапия. |
| Нервно-мышечные заболевания (мышечная дистрофия Дюшенна) | На ранних стадиях: Симптомы основного нервно-мышечного заболевания. Позднее: Те же, что и при других формах кардиомиопатии. | Поддерживающая терапия: Кислородотерапия, реабилитация. |
| Идиопатическая (причина не установлена) | Те же, что и при других формах кардиомиопатии. | Комбинация вышеуказанных методов в зависимости от индивидуальных особенностей пациента и тяжести заболевания. |
Диагностические мероприятия
Диагностика неишемической кардиомиопатии начинается с тщательного осмотра пациента и анализа его медицинской истории. Затем врач направляет пациента на ряд дополнительных инструментальных исследований:
- электрокардиография, которая помогает выявить гипертрофию сердечной мышцы, нарушения ритма и проводимости, а также изменения в сегменте ST желудочкового комплекса;
- рентгенография лёгких, позволяющая обнаружить утолщение миокарда и дилатацию;
- эхокардиография, которая определяет гипертрофические изменения в сердечных тканях;
- вентрикулография, дающая возможность оценить сократительную функцию желудочков и их конфигурацию;
- магнитно-резонансная томография или мультиспиральная компьютерная кардиография, которые позволяют врачам детально исследовать все отделы сердца.
Для уточнения предварительного диагноза может быть проведено зондирование полостей сердца. В процессе этой процедуры врач осуществляет забор кардиобиоптата и отправляет полученный образец на морфологическое исследование.
Методы лечения
Главной задачей терапии кардиомиопатии является предотвращение серьезных осложнений, угрожающих жизни пациента. Лечебная программа включает в себя:
- ограничение потребления жидкости;
- использование витаминно-минеральных добавок;
- снижение физической нагрузки;
- исключение из рациона продуктов с высоким содержанием соли и животных жиров;
- отказ от вредных привычек;
- применение селективных бета-блокаторов, ингибиторов ангиотензинпревращающего фермента и антагонистов альдостерона;
- назначение диуретиков для уменьшения венозного и легочного застоя;
- использование сердечных гликозидов для коррекции нарушений сократимости миокарда;
- назначение противоаритмических препаратов;
- применение антиагрегантов и антикоагулянтов для снижения риска тромбообразования.
Если консервативное лечение не приносит результатов, это становится основанием для хирургического вмешательства. Наиболее распространенными процедурами являются трансплантация сердца или резекция утолщенной части межжелудочковой перегородки с последующим установлением протеза митрального клапана.
После хирургического вмешательства симптомы кардиомиопатии значительно уменьшаются или полностью исчезают, а состояние пациентов стабилизируется на неопределенный срок.
https://youtube.com/watch?v=ckET3NMHKdY
Народные средства
Традиционное лечение кардиомиопатии можно эффективно дополнять народными средствами. Пациентам рекомендуется использовать следующие методы терапии:
- Наполните пол-литровую банку кипятком и добавьте 2 столовые ложки сухих цветков календулы. Уберите смесь в темное место на 2 часа. После остывания процедите настой и употребите в течение дня.
- Измельчите 6 крупных зубчиков чеснока и смешайте с стаканом жидкого меда. Поставьте емкость с этой смесью в затемненное место. Через 2 недели добавьте 200 г лимона, натертого на мелкой терке вместе с кожурой, и тщательно перемешайте. Принимайте готовое средство по 1 чайной ложке в день.
- В ступке растолките большую горсть сухих семян льна. Переложите полученное сырье в термос, залейте 650 мл кипятка и оставьте на 6 часов. Употребляйте настой по 1 глотку перед каждым приемом пищи. По желанию можно добавить немного меда.
- Измельчите в блендере стакан спелых ягод калины. В полученное пюре добавьте 150 г меда и литр кипятка. Оставьте смесь в теплом месте на 36 часов. Процеженное средство принимайте по 2 столовые ложки в день.
- В термос засыпьте 3 большие горсти кислицы обыкновенной (также известной как «заячья капуста») и залейте 800 мл кипятка. Настойте состав в течение 4−5 часов, затем охладите и процедите. Употребляйте лекарство по ¼ стакана перед завтраком и ужином.
- Нарежьте свежий корень цикория мелкими кусочками. Поместите 200 г растительного сырья в кастрюлю, залейте литром кипящей воды и варите на сильном огне 6−7 минут. Готовый отвар настойте в течение полутора часов и процедите. Принимайте средство по 3 глотка в день. Не рекомендуется использовать этот метод при гипертрофической форме заболевания.
Следует помнить, что народные средства не способны полностью излечить кардиомиопатию. Они могут лишь немного смягчить симптомы болезни или ускорить восстановление после операции. Кроме того, все альтернативные методы лечения имеют свои противопоказания и побочные эффекты, поэтому их применение возможно только после консультации с лечащим врачом.
https://youtube.com/watch?v=MMhGFAYybjg
Профилактика неишемической кардиомиопатии
Профилактика неишемической кардиомиопатии включает в себя комплекс мероприятий, направленных на снижение риска развития заболевания и поддержание здоровья сердечно-сосудистой системы. Основные аспекты профилактики можно разделить на несколько ключевых направлений.
Здоровый образ жизни
Одним из важнейших факторов профилактики является ведение здорового образа жизни. Это включает в себя:
- Сбалансированное питание: Употребление пищи, богатой витаминами, минералами и антиоксидантами, таких как фрукты, овощи, цельнозерновые продукты и нежирные белки, способствует поддержанию нормального функционирования сердца.
- Физическая активность: Регулярные физические нагрузки, такие как ходьба, плавание или занятия спортом, помогают укрепить сердечно-сосудистую систему и улучшить общее состояние здоровья.
- Отказ от вредных привычек: Курение и чрезмерное употребление алкоголя негативно сказываются на здоровье сердца. Отказ от этих привычек значительно снижает риск развития кардиомиопатий.
Контроль хронических заболеваний
Люди, страдающие от хронических заболеваний, таких как диабет, гипертония или ожирение, должны уделять особое внимание их контролю. Регулярные медицинские осмотры, мониторинг уровня сахара в крови, артериального давления и других показателей здоровья помогут предотвратить осложнения, которые могут привести к развитию неишемической кардиомиопатии.
Психоэмоциональное здоровье
Стресс и эмоциональные расстройства также могут оказывать негативное влияние на здоровье сердца. Практики, направленные на снижение стресса, такие как медитация, йога или занятия хобби, могут помочь улучшить психоэмоциональное состояние и снизить риск сердечно-сосудистых заболеваний.
Регулярные медицинские обследования
Профилактические медицинские осмотры и регулярные консультации с кардиологом помогут выявить предрасположенность к заболеваниям сердца на ранних стадиях. Это особенно важно для людей с семейной историей сердечно-сосудистых заболеваний или другими факторами риска.
Образование и информированность
Образование о факторах риска и симптомах неишемической кардиомиопатии может помочь людям принимать более осознанные решения о своем здоровье. Знание о том, как распознать ранние признаки заболевания, может способствовать своевременному обращению за медицинской помощью.
Таким образом, профилактика неишемической кардиомиопатии требует комплексного подхода, включающего в себя здоровый образ жизни, контроль хронических заболеваний, заботу о психоэмоциональном состоянии, регулярные медицинские обследования и повышение информированности о здоровье сердца.
Прогноз и осложнения
Прогноз при неишемической кардиомиопатии зависит от множества факторов, включая степень повреждения сердечной мышцы, наличие сопутствующих заболеваний, возраст пациента и эффективность проводимого лечения. В целом, неишемическая кардиомиопатия может иметь разнообразные исходы, от относительно благоприятных до серьезных осложнений, которые могут угрожать жизни пациента.
Одним из основных осложнений неишемической кардиомиопатии является сердечная недостаточность. При этом состоянии сердце не может эффективно перекачивать кровь, что приводит к накоплению жидкости в легких и других частях тела. Симптомы сердечной недостаточности могут включать одышку, усталость, отеки конечностей и учащенное сердцебиение. Важно отметить, что сердечная недостаточность может прогрессировать, что требует постоянного мониторинга и корректировки лечения.
Другим серьезным осложнением является аритмия, которая может возникнуть из-за изменений в электрической активности сердца. Аритмии могут проявляться в виде учащенного сердцебиения, головокружения, обмороков и даже внезапной сердечной смерти. Пациенты с неишемической кардиомиопатией подвержены повышенному риску развития опасных для жизни аритмий, таких как желудочковая тахикардия или фибрилляция.
Кроме того, неишемическая кардиомиопатия может привести к тромбообразованию, особенно в условиях застойной сердечной недостаточности. Образование тромбов может привести к инсультам или другим тромбоэмболическим осложнениям. Поэтому важно проводить профилактические мероприятия, такие как назначение антикоагулянтной терапии, если это необходимо.
Прогноз также может зависеть от причины, вызвавшей неишемическую кардиомиопатию. Например, если заболевание связано с инфекцией, такой как вирусный миокардит, и инфекция успешно лечится, прогноз может быть более благоприятным. В случаях, когда кардиомиопатия вызвана токсическими веществами, такими как алкоголь или некоторые лекарства, отказ от этих веществ может привести к улучшению состояния.
Важно отметить, что ранняя диагностика и адекватное лечение играют ключевую роль в улучшении прогноза. Регулярные медицинские осмотры, контроль за состоянием сердечно-сосудистой системы и соблюдение рекомендаций врача могут значительно снизить риск осложнений и улучшить качество жизни пациентов с неишемической кардиомиопатией.
Роль образа жизни в управлении заболеванием
Образ жизни играет ключевую роль в управлении неишемической кардиомиопатией, так как он может значительно повлиять на прогрессирование заболевания и качество жизни пациента. Правильные изменения в образе жизни могут помочь снизить риск осложнений и улучшить общее состояние сердечно-сосудистой системы.
Физическая активность: Регулярные физические упражнения являются важным компонентом управления неишемической кардиомиопатией. Умеренная физическая активность, такая как ходьба, плавание или велоспорт, может помочь улучшить сердечную функцию, увеличить выносливость и снизить уровень стресса. Однако перед началом любой программы упражнений пациентам следует проконсультироваться с врачом, чтобы определить безопасные уровни нагрузки.
Питание: Правильное питание также имеет огромное значение. Диета, богатая фруктами, овощами, цельнозерновыми продуктами, нежирным белком и полезными жирами, может помочь контролировать вес, уровень холестерина и артериальное давление. Ограничение потребления соли, сахара и насыщенных жиров может снизить риск сердечно-сосудистых заболеваний и улучшить общее состояние здоровья сердца.
Контроль веса: Избыточный вес и ожирение могут усугубить симптомы неишемической кардиомиопатии. Поддержание здорового веса помогает снизить нагрузку на сердце и улучшить его функцию. Важно следить за калорийностью рациона и заниматься физической активностью для достижения и поддержания оптимального веса.
Отказ от вредных привычек: Курение и чрезмерное употребление алкоголя негативно влияют на здоровье сердца. Отказ от курения может значительно улучшить сердечно-сосудистую функцию и снизить риск осложнений. Умеренное потребление алкоголя, если оно допустимо, также может быть частью здорового образа жизни, но важно помнить о возможных рисках.
Управление стрессом: Хронический стресс может негативно сказаться на здоровье сердца. Техники управления стрессом, такие как медитация, йога, глубокое дыхание и занятия хобби, могут помочь снизить уровень стресса и улучшить общее самочувствие. Психологическая поддержка, включая терапию или группы поддержки, также может быть полезной для пациентов с неишемической кардиомиопатией.
Регулярные медицинские осмотры: Важно регулярно посещать врача для мониторинга состояния здоровья и корректировки лечения. Это может включать в себя контроль за уровнем артериального давления, холестерина и других показателей, а также оценку эффективности назначенной терапии.
В заключение, изменения в образе жизни могут значительно повлиять на управление неишемической кардиомиопатией. Комплексный подход, включающий физическую активность, правильное питание, отказ от вредных привычек и управление стрессом, может помочь пациентам улучшить качество жизни и замедлить прогрессирование заболевания.