Гипертрофическая кардиомиопатия (ГКМП) — серьезное заболевание сердца, проявляющееся утолщением сердечной мышцы. Это может привести к осложнениям, таким как сердечная недостаточность и аритмии. В статье рассмотрим причины ГКМП, основные симптомы, методы диагностики и современные подходы к лечению. Знание о патологии важно для своевременного распознавания и предотвращения последствий, что улучшает качество жизни пациентов и повышает шансы на выздоровление.
Что такое гипертрофическая кардиомиопатия
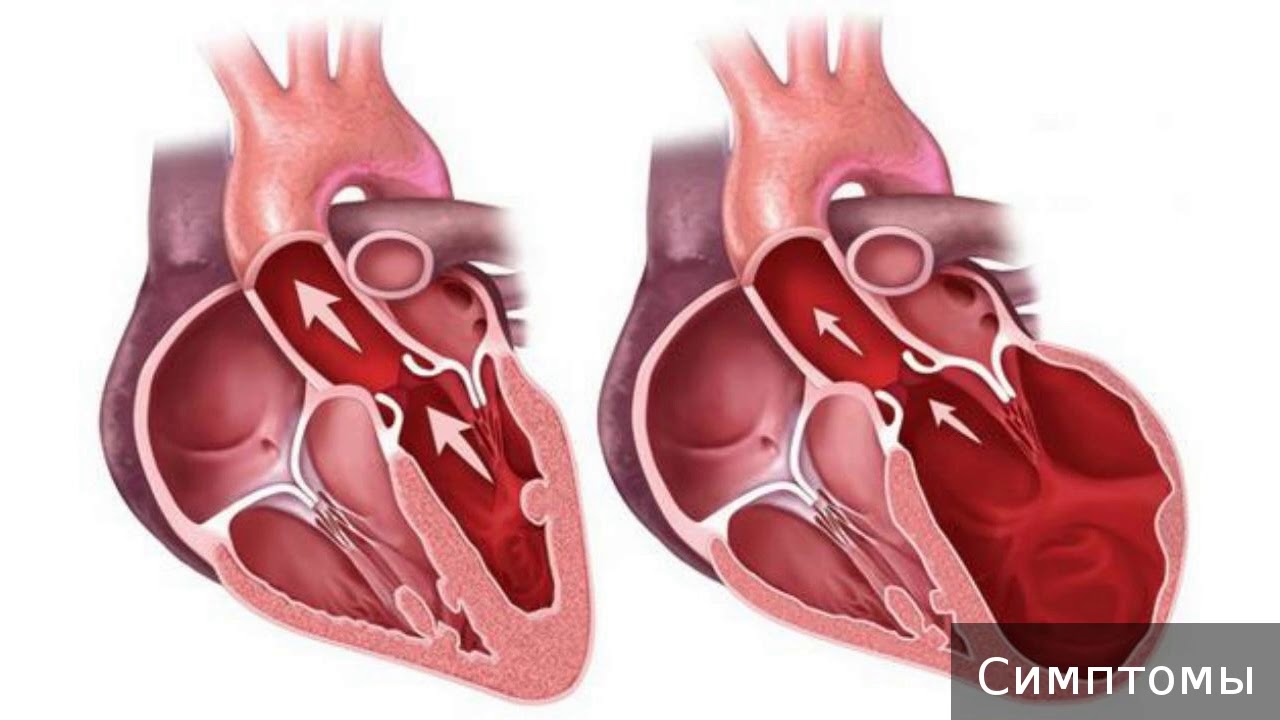
Гипертрофическая кардиомиопатия (ГКМП) чаще всего имеет наследственный характер. Она проявляется в неравномерном утолщении стенок левого желудочка (реже затрагивается правая сторона сердца) и межжелудочковой перегородки. Мужчины более подвержены этому заболеванию. ГКМП не связана с другими сердечно-сосудистыми заболеваниями и рассматривается как отдельная патология. В процессе прогрессирования болезни нарушается сердечный ритм, что со временем может привести к сердечной недостаточности. В норме толщина стенок и перегородок сердца не превышает 1 см, тогда как при гипертрофии эти показатели могут увеличиваться в 2-3 раза.
Основная проблема ГКМП заключается в нарушении работы сердечной мышцы – процесс расслабления и сокращения становится неправильным. Это приводит к недостаточности кровообращения, ухудшается насосная функция сердца, и ему приходится сокращаться быстрее, чтобы обеспечить организм кислородом. У пациента наблюдается учащение пульса, одышка, головокружение и постоянная слабость. Боль в сердце может отсутствовать, и заболевание часто выявляется во время общего медицинского обследования или диспансеризации.
Дилатация камер сердца – это процесс расширения или растяжения любого полого органа, при котором не наблюдается утолщения его стенок.
Врачи отмечают, что гипертрофическая кардиомиопатия (ГКМП) является одной из наиболее распространенных генетических сердечно-сосудистых заболеваний. Основными причинами ее развития являются наследственные мутации, которые приводят к утолщению сердечной мышцы. Симптомы могут варьироваться от бессимптомного течения до одышки, болей в груди и обмороков, что затрудняет диагностику. Врачи подчеркивают важность раннего выявления заболевания, так как это позволяет предотвратить серьезные осложнения, такие как сердечная недостаточность или аритмии. Диагностика включает в себя эхокардиографию, электрокардиограмму и генетическое тестирование. Лечение может быть консервативным, с использованием бета-блокаторов и антиаритмических препаратов, или хирургическим, включая миэктомию. Врачи рекомендуют регулярные обследования для мониторинга состояния пациентов и корректировки терапии.
Классификация заболевания
Существует две основные формы заболевания: первичная и вторичная. В первом случае специалисты указывают на наличие генной мутации и наследственной предрасположенности, поскольку отсутствуют точные сведения о причинах, вызвавших заболевание. Во втором случае кардиомиопатия развивается из-за высокого артериального давления, врожденных аномалий сердца или возрастных изменений у пациента.
В зависимости от степени утолщения стенок миокарда, гипертрофическая кардиомиопатия (ГКМП) делится на три категории: умеренная (утолщение до 20 мм), средняя (до 25 мм) и выраженная (более 25 мм).
Заболевание может проявляться в нескольких формах:
- симметричная — утолщение стенок желудочка происходит равномерно;
- асимметричная или очаговая — затрагивается конкретная область (верхняя, нижняя, боковая или передняя);
- обструктивная — наблюдается при наличии препятствия в выносящем тракте левого желудочка;
- необструктивная — устанавливается при отсутствии градиента систолического давления в полости левого желудочка.
| Раздел | Подраздел | Описание |
|---|---|---|
| Причины ГКМП | Генетические мутации | Наиболее частая причина, затрагивающая гены, кодирующие белки саркомеров (например, MYH7, MYBPC3, TNNT2, TNNI3). |
| Семейный анамнез | Наличие ГКМП у близких родственников значительно повышает риск. | |
| Редкие причины | Некоторые метаболические заболевания (например, болезнь Фабри), синдромы (например, синдром Нунан), митохондриальные заболевания. | |
| Симптомы ГКМП | Одышка | Особенно при физической нагрузке, из-за нарушения наполнения левого желудочка. |
| Боль в груди (стенокардия) | Может быть вызвана ишемией миокарда из-за утолщения стенки и нарушения кровотока. | |
| Обмороки или предобморочные состояния | Из-за нарушения сердечного выброса, аритмий или обструкции выносящего тракта левого желудочка. | |
| Сердцебиение | Ощущение нерегулярного или учащенного сердцебиения, часто связанное с аритмиями. | |
| Усталость | Общая слабость и снижение переносимости физических нагрузок. | |
| Внезапная сердечная смерть | Самое грозное осложнение, особенно у молодых людей, часто является первым проявлением заболевания. | |
| Диагностика ГКМП | Эхокардиография (ЭхоКГ) | Основной метод диагностики, выявляет утолщение стенок левого желудочка, обструкцию выносящего тракта, нарушение диастолической функции. |
| Электрокардиография (ЭКГ) | Может выявить признаки гипертрофии левого желудочка, аритмии, изменения ST-T. | |
| Холтеровское мониторирование ЭКГ | Для выявления скрытых аритмий (желудочковых, наджелудочковых). | |
| Магнитно-резонансная томография (МРТ) сердца | Более точная оценка морфологии сердца, выявление фиброза миокарда. | |
| Генетическое тестирование | Подтверждение диагноза, выявление конкретных мутаций, скрининг родственников. | |
| Нагрузочные тесты | Оценка переносимости физической нагрузки, выявление обструкции, индуцированной нагрузкой. | |
| Лечение ГКМП | Медикаментозная терапия | Бета-блокаторы, блокаторы кальциевых каналов (недигидропиридиновые), дизопирамид для уменьшения обструкции и симптомов. |
| Имплантация кардиовертера-дефибриллятора (ИКД) | Профилактика внезапной сердечной смерти у пациентов с высоким риском. | |
| Септальная миэктомия | Хирургическое удаление части утолщенной межжелудочковой перегородки для устранения обструкции. | |
| Алкогольная септальная абляция | Нехирургический метод, введение спирта в ветвь коронарной артерии для инфаркта части перегородки. | |
| Трансплантация сердца | В редких случаях при тяжелой сердечной недостаточности, не поддающейся другим методам лечения. | |
| Изменение образа жизни | Ограничение интенсивных физических нагрузок, избегание обезвоживания, регулярное наблюдение у кардиолога. |
Причины заболевания
Гипертрофическая кардиомиопатия может развиваться под воздействием двух основных факторов, подтвержденных научными исследованиями и клинической практикой. В первом случае заболевание возникает из-за генетических нарушений, связанных с развитием сердца и наследственностью. Во втором случае причиной служат негативные воздействия как внешней, так и внутренней среды. Болезнь может проявиться как в молодом, так и в пожилом возрасте.
Факторы, способствующие гипертрофической кардиомиопатии:
- постоянное высокое артериальное давление;
- фиброз миокарда, возникающий в результате замещения мышечной ткани соединительной;
- неправильное строение и расположение мышечных волокон;
- мутации в генах, что приводит к сбоям в синтезе сократительных белков миокарда.
Причины, симптомы и терапия неишемической кардиомиопатии. Первичное поражение миокарда, которое сопровождается развитием аритмии, сердечной недостаточности и кардиомегалии…
Симптомы ГКМП
Раннее выявление болезни представляет собой сложную задачу. Пациенты, как правило, жалуются на общие симптомы, которые могут быть характерны для множества заболеваний. Для точной диагностики требуется провести комплексное обследование. В зависимости от стадии кардиомиопатии, проявления болезни могут варьироваться.
На начальных этапах развития заболевания человек может не замечать изменений в своем состоянии или же жаловаться на общую слабость, усталость, повышенное артериальное давление и головные боли. Когда разница давления в патологическом желудочке превышает 30 мм рт. ст., состояние пациента ухудшается при физической нагрузке. В таких случаях могут возникать одышка, головокружение и выраженная слабость. Если давление в выносящем тракте левого желудочка (ВТЛЖ) колеблется в пределах 40-80 мм рт. ст., это может привести к стенокардии, сильной одышке и даже внезапной смерти.
Среди распространенных симптомов заболевания пациенты часто отмечают:
- головокружение;
- головные боли;
- частые эпизоды повышения артериального и систолического давления;
- учащенный пульс при волнении или физической активности;
- обмороки;
- нарушения сердечного ритма;
- боли в области груди.
Обратите внимание!
При гипертрофической кардиомиопатии продолжительность жизни пациента во многом зависит от своевременной диагностики и выявления заболевания. Современные медицинские технологии могут значительно продлить жизнь людям, страдающим от ГКМП, на многие годы. Поэтому важно обращаться за медицинской помощью при появлении учащающихся признаков общего недомогания.
Диагностика
Диагностика имеет ключевое значение при гипертрофической кардиомиопатии и напрямую влияет на дальнейшее состояние пациента. Чем раньше человек начнет получать адекватное лечение и будет следовать рекомендациям врача, тем выше вероятность продолжительной жизни без болей и ухудшения здоровья. Дифференциальная диагностика ГКМП включает в себя такие методы, как ЭКГ, эхокардиография, магнитно-резонансная томография, катетеризация сердца и коронарная ангиография, а также сцинтиграфия миокарда и позитронно-эмиссионная томография, наряду с другими вспомогательными методами исследования.
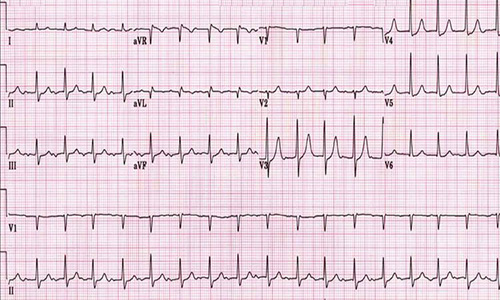
ЭКГ
Электрокардиография является одним из наиболее распространенных методов диагностики. При наличии сердечных заболеваний кардиологи и терапевты в первую очередь рекомендуют провести ЭКГ. Эта процедура позволяет зафиксировать на бумаге или в цифровом формате электрические импульсы, которые вызывают сокращение сердечной мышцы. Пациент располагается на кушетке, расслабляется, и к его телу прикрепляются специальные электроды, которые считывают данные электрокардиограммы. Весь процесс занимает не более 10 минут.
ЭКГ при гипертрофической кардиомиопатии помогает выявить:
- гипертрофию левого и правого желудочков, а также левого предсердия;
- утолщение стенки левого желудочка, что отображается на ЭКГ как смещение оси сердца влево;
- возбуждение миокарда желудочков.
Во время процедуры крайне важно сохранять спокойствие, расслабиться и не двигаться.
https://youtube.com/watch?v=K81MaVExZbc
ЭхоКГ
Современный метод ультразвукового исследования, позволяющий выявлять сердечные заболевания. Эхокардиография (ЭхоКГ) обычно назначается после того, как результаты электрокардиограммы (ЭКГ) оказались неудовлетворительными. Врач должен подтвердить правильность диагноза и выявить возможные сопутствующие осложнения.
ЭхоКГ выполняется с использованием специализированного ультразвукового датчика. Это исследование также известно как УЗИ сердца. В ходе обследования специалист получает информацию о:
- состоянии сердечной мышцы и клапанов;
- наличии тромбов;
- степени утолщения стенок сердца;
- правильности сокращений желудочков.
На основании данных ЭхоКГ терапевт или кардиолог может установить точный диагноз, определить степень заболевания, а также тип и форму гипертрофической кардиомиопатии (ГКМП). На ранних стадиях болезни достаточно пройти ЭКГ и ЭхоКГ для назначения дальнейшего лечения.
МРТ
Сердечная магнитно-резонансная томография (МРТ) является важным инструментом для оценки состояния двух желудочков сердца, позволяя получить более детальную информацию о здоровье пациента и его заболеваниях. Эта процедура назначается в случаях, когда возникают трудности с диагностикой, при наличии осложнений или для выявления сопутствующих патологий сердца.
Процесс подготовки к исследованию не требует специальных мероприятий. Врачи могут рекомендовать проведение МРТ как с использованием внутривенного контрастного вещества, так и без него, в зависимости от целей диагностики. В результате исследования врач получает данные о:
- наличии или отсутствии тромбов;
- состоянии кровообращения;
- степени утолщения стенок желудочков;
- функциональности сердечных клапанов.
Катетеризация сердца и коронарная ангиография
Методы диагностики чаще всего применяются перед проведением хирургических операций. Процесс катетеризации и коронарографии осуществляется с использованием рентгеновского оборудования. Основная задача этой диагностики заключается в измерении давления во всех камерах сердца. В результате специалисты получают полное представление о состоянии левого и правого желудочков, а также предсердий. Данная процедура рекомендована пациентам с обструкцией выносящего тракта левого желудочка для определения дальнейших шагов в лечении.
Сцинтиграфия миокарда и позитронно эмиссионная томография
Сцинтиграфия представляет собой метод визуализации сердца, который осуществляется с использованием радиоактивного контрастного вещества. Это исследование позволяет оценить состояние сердечной мышцы, проанализировать кровообращение, а также изучить функционирование органа как в состоянии покоя, так и под нагрузкой. Основные цели проведения сцинтиграфии включают:
- оценку прогноза для пациента;
- выявление возможных осложнений, связанных с коронарными сосудами и предсердиями;
- анализ жизнеспособности миокарда;
- определение дальнейшей стратегии лечения.
Обратите внимание!
Данное обследование противопоказано для беременных женщин и пациентов, имеющих аллергические реакции на используемое вещество. В случае необходимости может быть назначено ПЭТ-исследование, которое обладает большей чувствительностью по сравнению со сцинтиграфией.
Физикальное обследование
Перед тем как направить пациента на стандартные методы диагностики гипертрофической кардиомиопатии (ГКМП), врач выполняет ряд необходимых процедур. В первую очередь, важно провести лабораторные анализы крови и мочи, чтобы получить полное представление о состоянии здоровья пациента. На первом приеме специалист осуществляет:
- пальпацию;
- аускультацию;
- перкуссию.
Эти методы являются безболезненными и безопасными для пациента. После этого переходят к диагностическим процедурам. Пальпация помогает уточнить характеристики болевых ощущений, их локализацию и выявить зоны поражения. Аускультация сердца включает в себя прослушивание сердечных тонов и оценку работы органа. Перкуссия позволяет определить границы сердца, его размеры и положение.
Гипертрофия левого желудочка: диагностика, симптомы и лечение. Гипертрофия левого желудочка (ГЛЖ) представляет собой утолщение стенок этого органа. Данное состояние относится к первичным поражениям…
Современная тактика лечения
Метод лечения определяется в зависимости от возраста пациента, характеристик заболевания, наличия осложнений и степени его тяжести. Обычно специалисты стремятся улучшить качество жизни пациента и облегчить его состояние без необходимости в хирургическом вмешательстве. Однако, если консервативные методы оказываются недостаточно эффективными, может быть принято решение о проведении операции.
Медикаментозное лечение
Консервативный подход к лечению включает в себя использование медикаментов, которые способствуют улучшению сердечного ритма, увеличивают потребление кислорода и улучшают кровообращение, а также обеспечивают поступление необходимых питательных веществ в сердце. В этот комплекс могут входить бета-адреноблокаторы, которые восстанавливают и питают миокард, а также нормализуют тонус сердечной мышцы:
- Ценипрес,
- Карведилол,
- Буциндолол.
Если у пациента наблюдается тахикардия, назначаются препараты, способствующие нормализации сердечного ритма, среди которых:
- Пропранолол,
- Бисапролол.
Главные цели консервативного лечения заключаются в следующем:
- снижение градиента давления;
- улучшение диастолической функции желудочков;
- купирование ангиозных приступов;
- устранение нарушений сердечного ритма.
Хирургическое лечение
Когда медикаменты не приносят желаемого результата, пациентам предлагают рассмотреть возможность хирургического вмешательства. Операция может значительно улучшить качество жизни человека. Хирургические процедуры могут быть выполнены с целью:
- установки кардиостимулятора;
- введения 96% спирта в коронарную артерию, что приводит к некрозу стенки органа;
- имплантации дефибрилляторов;
- удаления избыточной ткани в межпредсердной перегородке.
Вероятность летального исхода после таких операций составляет 9-10%.
Возможные осложнения, советы доктора
Осложнения возникают, когда пациент не уделяет должного внимания своему здоровью и игнорирует рекомендации по лечению. Проблемы могут возникнуть и в случае, если обращение к врачу происходит слишком поздно. Среди наиболее распространенных осложнений, на которые указывают специалисты, можно выделить:
- сердечную недостаточность;
- тромбоэмболию легочной артерии;
- тромбоз кишечных сосудов;
- артериальную гипертензию;
- бактериальный эндокардит;
- инсульт;
- инфаркт.
Поскольку гипертрофическая кардиомиопатия (ГКМП) является следствием сердечной недостаточности и может её усугубить, крайне важно следить за состоянием здоровья и знать о мерах профилактики данного заболевания. У пациентов с сердечной недостаточностью риск летального исхода составляет 33%. Предотвратить развитие болезни можно, следуя простым рекомендациям.
- Своевременно лечить инфекционные заболевания и патологии, которые могут вызвать сердечные проблемы (апноэ, бронхит, тонзиллит, менингит, анемия, болезни почек и зубов).
- Регулярно проверять уровень холестерина и сахара в крови, придерживаться диеты для их нормализации.
- Уделять больше времени отдыху и прогулкам на свежем воздухе.
- Стараться избегать стрессовых ситуаций и волнений.
- Регулярно посещать терапевта, следить за своим здоровьем и проходить диспансеризацию.
- Отказаться от курения и употребления алкоголя.
- Если лечащий врач разрешает физическую активность, заниматься спортом в разумных пределах.
При гипертрофической кардиомиопатии средняя продолжительность жизни может быть довольно низкой. Многие пациенты умирают в молодом возрасте из-за игнорирования рекомендаций врачей и недостатка физической активности. Каждый год среди больных ГКМП фиксируется 6-10% летальных исходов. Кардиологи настоятельно рекомендуют заботиться о своем здоровье, своевременно обращаться за медицинской помощью и начинать лечение. Принятые вовремя меры могут значительно улучшить качество жизни.

Прогноз и качество жизни пациентов с ГКМП
Прогноз и качество жизни пациентов с гипертрофической кардиомиопатией (ГКМП) зависят от множества факторов, включая степень тяжести заболевания, наличие сопутствующих заболеваний, возраст пациента и соблюдение рекомендаций врача. ГКМП является одной из наиболее распространенных генетических сердечно-сосудистых заболеваний, и ее проявления могут варьироваться от бессимптомного течения до серьезных осложнений, таких как сердечная недостаточность или внезапная сердечная смерть.
В большинстве случаев пациенты с ГКМП могут вести активный образ жизни, однако важно учитывать индивидуальные особенности каждого пациента. У некоторых людей заболевание может прогрессировать, что требует более тщательного наблюдения и, возможно, изменения в образе жизни. Регулярные медицинские осмотры и мониторинг состояния сердца являются ключевыми для своевременного выявления изменений и корректировки лечения.
Симптомы ГКМП, такие как одышка, боли в груди и учащенное сердцебиение, могут значительно влиять на качество жизни. У пациентов, испытывающих выраженные симптомы, может наблюдаться снижение физической активности и, как следствие, ухудшение общего состояния. Важно, чтобы пациенты обсуждали свои симптомы с врачом, чтобы получить адекватное лечение и рекомендации по изменению образа жизни.
Прогноз для пациентов с ГКМП также зависит от наличия или отсутствия осложнений. Например, у пациентов с тяжелой формой заболевания и высоким риском аритмий может потребоваться установка кардиовертера-дефибриллятора (КД) для предотвращения внезапной сердечной смерти. В то же время, у пациентов с легкой формой ГКМП, которые соблюдают рекомендации врача и ведут здоровый образ жизни, прогноз может быть весьма благоприятным.
Исследования показывают, что пациенты с ГКМП, которые активно участвуют в своем лечении и следуют рекомендациям по образу жизни, имеют более высокий уровень удовлетворенности жизнью. Это включает в себя регулярные физические нагрузки, сбалансированное питание, отказ от курения и контроль за уровнем стресса. Психологическая поддержка и участие в группах поддержки также могут сыграть важную роль в улучшении качества жизни пациентов с ГКМП.
В заключение, прогноз и качество жизни пациентов с гипертрофической кардиомиопатией зависят от множества факторов, и индивидуальный подход к каждому пациенту является ключевым для достижения наилучших результатов. Своевременная диагностика, адекватное лечение и активное участие пациента в своем здоровье могут значительно улучшить качество жизни и снизить риск осложнений.
Профилактика гипертрофической кардиомиопатии
Профилактика гипертрофической кардиомиопатии (ГКМП) является важным аспектом управления этим заболеванием, особенно для людей, находящихся в группе риска. Хотя полное предотвращение ГКМП может быть невозможным, существуют меры, которые могут помочь снизить вероятность её развития и улучшить качество жизни пациентов.
1. Генетическое консультирование: Поскольку ГКМП часто имеет наследственный характер, важно проводить генетическое консультирование для членов семьи пациентов с установленным диагнозом. Это может помочь выявить носителей мутаций, связанных с заболеванием, и определить необходимость регулярного мониторинга сердечно-сосудистой системы.
2. Регулярные медицинские осмотры: Люди с семейной историей ГКМП или другими факторами риска должны проходить регулярные медицинские осмотры, включая эхокардиографию и электрокардиограмму. Это позволит своевременно выявить изменения в структуре сердца и функции, что может помочь в ранней диагностике заболевания.
3. Здоровый образ жизни: Поддержание здорового образа жизни может снизить риск развития сердечно-сосудистых заболеваний, включая ГКМП. Рекомендуется следовать сбалансированной диете, богатой фруктами, овощами, цельнозерновыми продуктами и нежирными белками. Ограничение потребления насыщенных жиров, сахара и соли также имеет значение.
4. Физическая активность: Регулярные физические нагрузки способствуют укреплению сердечно-сосудистой системы. Однако важно, чтобы пациенты с предрасположенностью к ГКМП выбирали безопасные виды физической активности. Консультация с кардиологом поможет определить оптимальный уровень нагрузки и избежать чрезмерной физической активности, которая может усугубить состояние.
5. Избегание стрессов: Стресс может негативно сказаться на здоровье сердца. Практики управления стрессом, такие как медитация, йога и дыхательные упражнения, могут помочь снизить уровень стресса и улучшить общее самочувствие.
6. Отказ от вредных привычек: Курение и злоупотребление алкоголем могут усугубить сердечно-сосудистые заболевания. Отказ от этих привычек является важным шагом в профилактике ГКМП и улучшении общего состояния здоровья.
7. Контроль сопутствующих заболеваний: Люди с диабетом, гипертонией и другими хроническими заболеваниями должны следить за их контролем, так как они могут увеличить риск развития ГКМП. Регулярный мониторинг и адекватное лечение этих состояний помогут снизить нагрузку на сердце.
Таким образом, профилактика гипертрофической кардиомиопатии требует комплексного подхода, включающего генетическое консультирование, регулярные медицинские осмотры, здоровый образ жизни и контроль сопутствующих заболеваний. Эти меры могут значительно снизить риск развития ГКМП и улучшить качество жизни пациентов.
Роль генетического тестирования в управлении ГКМП
Генетическое тестирование играет важную роль в управлении гипертрофической кардиомиопатией (ГКМП), поскольку это заболевание часто имеет наследственный характер. Около 60-70% случаев ГКМП обусловлены мутациями в генах, отвечающих за структуру и функцию сердечной мышцы. Основные гены, связанные с ГКМП, включают MYH7, MYBPC3, TNNT2 и другие. Понимание генетической предрасположенности позволяет не только подтвердить диагноз, но и оценить риск развития заболевания у членов семьи пациента.
Генетическое тестирование может быть рекомендовано в следующих случаях:
- При наличии клинических признаков ГКМП у пациента;
- Если у пациента есть семейная история заболевания;
- Для оценки риска развития ГКМП у родственников первой линии;
- Для определения прогноза и выбора оптимальной стратегии лечения.
Процесс генетического тестирования включает в себя анализ образца крови или слюны пациента, после чего исследуются специфические гены на наличие мутаций. Важно отметить, что не все мутации приводят к развитию ГКМП, и интерпретация результатов тестирования требует участия специалистов в области генетики и кардиологии.
Положительные результаты тестирования могут помочь в ранней диагностике и мониторинге состояния здоровья родственников пациента, а также в принятии решений о необходимости регулярных обследований и возможных вмешательствах. Например, у людей с известной мутацией может быть рекомендовано более частое ультразвуковое исследование сердца для раннего выявления изменений.
Кроме того, генетическое тестирование может помочь в выборе наиболее эффективного лечения. Некоторые пациенты с ГКМП могут иметь специфические мутации, которые делают их более чувствительными к определенным терапевтическим стратегиям, таким как использование бета-блокаторов или антиаритмических препаратов.
Однако генетическое тестирование также имеет свои ограничения. Не все случаи ГКМП можно объяснить известными генетическими мутациями, и в некоторых случаях результаты могут быть неопределенными. Поэтому важно, чтобы пациенты и их семьи получали полную информацию о значении результатов тестирования и возможных последствиях для их здоровья.
В заключение, генетическое тестирование является важным инструментом в управлении ГКМП, позволяющим не только подтвердить диагноз, но и оценить риск заболевания у родственников, а также оптимизировать подходы к лечению. Однако его применение должно быть тщательно обосновано и сопровождаться консультациями специалистов.