Гипертрофия левого предсердия (ГЛП) — патологическое состояние, проявляющееся увеличением размеров левого предсердия, что можно выявить с помощью электрокардиограммы (ЭКГ). Эта статья объясняет, что такое ГЛП, факторы, способствующие ее развитию, а также методы диагностики и лечения. Понимание причин и последствий ГЛП важно для своевременного выявления и предотвращения серьезных сердечно-сосудистых заболеваний, что может улучшить качество жизни и прогноз для пациентов.
Описание заболевания
Гипертрофия левого предсердия (ГЛП) представляет собой ненормальное увеличение мышечной ткани этого отдела сердца. Согласно статистическим данным, именно левое предсердие чаще всего подвержено таким изменениям.
Левое предсердие (ЛП) совместно с левым желудочком выполняет функцию пропуска артериальной крови. Поэтому эту пару структур часто называют «артериальным сердцем». В свою очередь, правое предсердие и правый желудочек образуют так называемое венозное сердце.
Функции левого предсердия в системе кровообращения:
- Кровь, насыщенная кислородом, поступает в левое предсердие через легочные вены;
- Из левого предсердия она направляется в левый желудочек, откуда распределяется по всему организму, обеспечивая кислородом все органы и системы;
- Затем венозная кровь возвращается в правое предсердие;
- Из правого предсердия кровь поступает в правый желудочек, а затем направляется в легкие для повторного обогащения кислородом.
Нормальные параметры левого предсердия:
- Объем полости составляет от 110 до 130 кубических сантиметров;
- Толщина стенки варьируется от 1,5 до 2 миллиметров.
Гипертрофия левого предсердия сердца представляет собой увеличение его мышечной массы, что может быть следствием различных заболеваний, таких как гипертония или пороки сердца. Врачи отмечают, что это состояние часто является маркером более серьезных проблем с сердечно-сосудистой системой. Увеличение левого предсердия может привести к нарушению его функции, что, в свою очередь, повышает риск развития аритмий и сердечной недостаточности. Специалисты подчеркивают важность ранней диагностики и мониторинга состояния пациента, так как своевременное вмешательство может значительно улучшить прогноз. Лечение может включать как медикаментозную терапию, так и изменения в образе жизни, что позволяет снизить нагрузку на сердце и предотвратить дальнейшее прогрессирование заболевания.
Механизм развития
ГЛП – это патология, которая развивается самостоятельно и по своим симптомам и динамике напоминает кардиомиопатию. Существует два основных направления, по которым может развиваться этот дефект: первое связано с постоянными физическими нагрузками, второе – с длительными хроническими заболеваниями.
| Аспект | Описание | Значение для пациента |
|---|---|---|
| Определение | Увеличение толщины мышечной стенки левого предсердия. | Может быть признаком основного заболевания и требует внимания. |
| Причины | Артериальная гипертензия, пороки сердца (митральный стеноз, митральная недостаточность), ишемическая болезнь сердца, кардиомиопатии. | Понимание причины помогает в выборе тактики лечения и предотвращении прогрессирования. |
| Симптомы | Часто бессимптомно на ранних стадиях. Могут включать одышку, сердцебиение, усталость, боль в груди, головокружение, обмороки. | Появление симптомов указывает на значительное изменение и требует немедленного обращения к врачу. |
| Диагностика | Электрокардиография (ЭКГ), эхокардиография (УЗИ сердца), рентгенография грудной клетки, МРТ сердца. | Ранняя диагностика позволяет своевременно начать лечение и предотвратить осложнения. |
| Осложнения | Фибрилляция предсердий, тромбоэмболия (инсульт), сердечная недостаточность. | Серьезные осложнения, которые могут значительно ухудшить качество жизни и быть жизнеугрожающими. |
| Лечение | Лечение основного заболевания (контроль артериального давления, коррекция пороков сердца), антиаритмические препараты, антикоагулянты. | Направлено на устранение причины, облегчение симптомов и предотвращение осложнений. |
| Прогноз | Зависит от причины, степени гипертрофии и своевременности лечения. При адекватном лечении прогноз может быть благоприятным. | Регулярное наблюдение и соблюдение рекомендаций врача улучшают прогноз. |
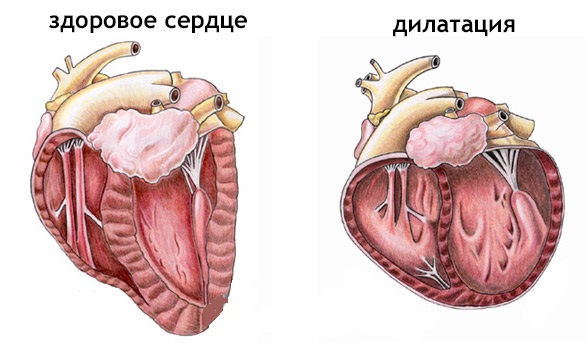
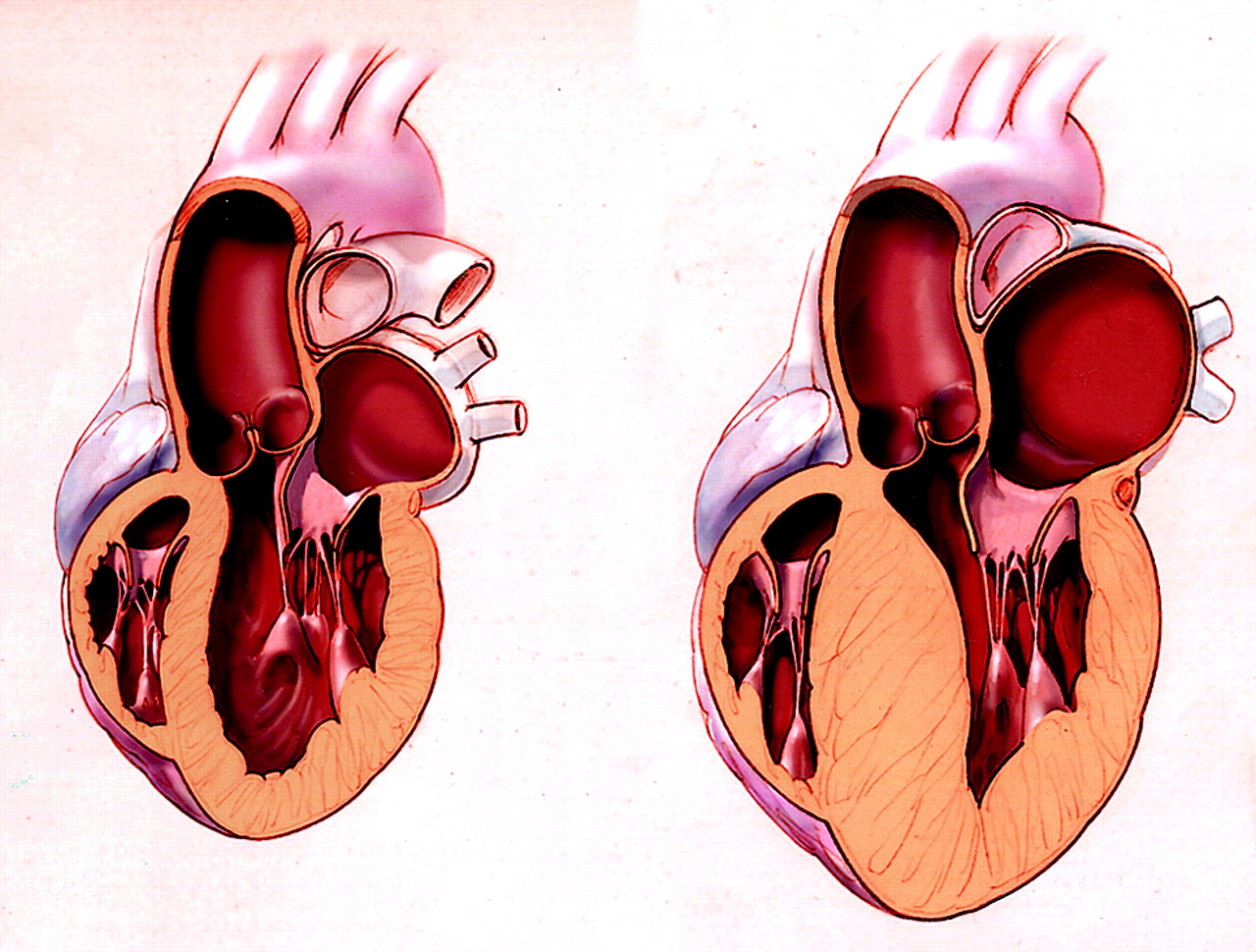
Дилатация
В нормальных условиях сердце эффективно перекачивает всю поступающую кровь. При адекватных физических нагрузках происходит полный выброс крови, и система функционирует стабильно. Однако при сбоях в работе предсердий или желудочков, либо при одновременных нарушениях в обоих отделах, происходит их переполнение. Это приводит к невозможности нормального выброса крови, и все камеры сердца растягиваются больше, чем необходимо.
Данный процесс перерастяжения сердечных камер называется дилатацией. Подобные изменения часто наблюдаются у профессиональных спортсменов, а также у людей, страдающих от врожденных или приобретенных сердечных заболеваний.
Обратите внимание!
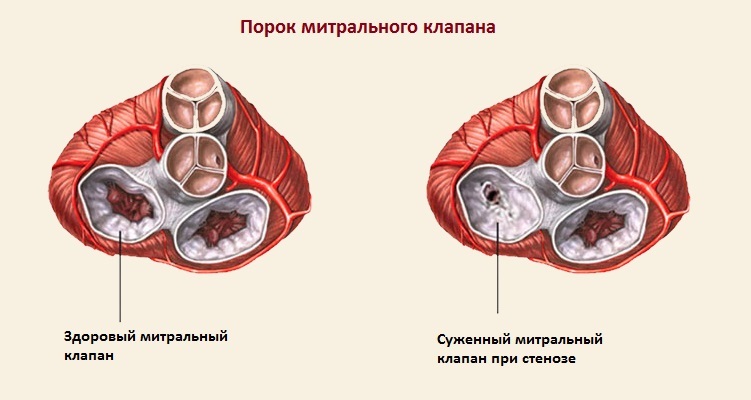
Перерастяжение предсердия может возникать при возврате крови в левое предсердие из желудочка, что может быть вызвано стенозом или пролапсом митрального клапана.
Перегрузка миокарда
Миокард может испытывать перегрузку в результате длительного воздействия неблагоприятных факторов. Причиной этой перегрузки может выступать как один, так и сразу два фактора. В случае наличия двух факторов речь идет о смешанной гипертрофии, которую крайне трудно лечить стандартными методами.
Основной причиной перегрузки миокарда является гипертония с показателями выше 160/90 мм рт. ст. Похожие эффекты могут вызывать заболевания органов выделительной системы и легких.
Классификация
Недуг, связанный с нарушением функционирования левого предсердия, можно классифицировать по времени возникновения, анатомическим особенностям и этапам развития. В зависимости от разновидности данного заболевания, оно проявляется различными симптомами, имеет разные течения и требует различных подходов к лечению.
По этапу развития
В зависимости от стадии развития выделяют два типа ГЛП:
-
Врожденная. Эта форма патологии возникает из-за нарушений, происходящих в процессе внутриутробного развития, или в результате генетических мутаций. При таких мутациях происходит значительное изменение анатомических структур. Увеличиваются не только левое предсердие, но и желудочки сердца. Врожденные аномалии могут также сопровождаться различными челюстно-лицевыми и другими заболеваниями.
-
Приобретенная. Этот тип ГЛП встречается значительно чаще. Он обычно наблюдается у людей, которые злоупотребляют алкоголем и курением, а также у пациентов с гипертонией и сердечными пороками. Лечение данной патологии возможно на ранних стадиях, однако с прогрессированием заболевания терапия становится сложной. На последних стадиях приобретенные формы становятся неизлечимыми.
По анатомическим особенностям
В зависимости от анатомических особенностей различают гипертрофическую кардиомиопатию (ГЛП):
-
Симметрическая форма. При данной разновидности ГЛП наблюдается утолщение стенок миокарда в пораженных участках, которое может варьироваться по степени выраженности. Отклонения оцениваются в числовом формате, и этот показатель называется индексом асимметрии. При равномерном утолщении индекс составляет 1,3. Лечение симметрической ГЛП заключается в устранении причины заболевания. Симптоматика данной формы ГЛП обычно слабо выражена, что затрудняет раннюю диагностику.
-
Асимметрическая форма. В случае асимметрической ГЛП индекс асимметрии превышает 1,3. При этой патологии миокард в области предсердия разрастается неравномерно. Асимметрическая форма часто возникает в результате врожденных аномалий развития.
По стадии формирования
Существует несколько этапов развития ГЛП:
-
Компенсированный рост ЛП. На начальной стадии заболевания пациент не испытывает никаких симптомов. Эхокардиография может выявить небольшие отклонения, но их отсутствие также возможно. Лечение в этот период не требуется, однако необходимо регулярное наблюдение врача.
-
Субкомпенсация. На втором этапе ГЛП прогрессирует, хотя изменения остаются незначительными. Симптомы не специфичны, что затрудняет диагностику и отличение от других заболеваний. У пациента могут возникать боли в груди, учащенное сердцебиение, усталость и одышка при физической активности. Лечение становится необходимым, так как без него болезнь не может регрессировать. Рекомендуется стационарное лечение.
-
Декомпенсация. Этот этап характеризуется выраженной клинической картиной. Симптомы касаются сердечно-сосудистой системы, а также могут проявляться со стороны нервной и выделительной систем. Срочное стационарное лечение обязательно. Наблюдается значительная сердечная недостаточность, что увеличивает риск летального исхода.
-
Терминальная стадия. На этом этапе нарушения достигают критической степени, и коррекция состояния становится невозможной. Процесс разрастания миокарда может продолжаться от 3 до 10 лет, а иногда и дольше. В данной стадии о лечении не может быть и речи; пациенту предоставляется паллиативная помощь. Ожидаемая продолжительность жизни составляет недели, реже – месяцы.
Классификация заболевания по стадиям играет важную роль в разработке наиболее эффективных методов терапии.

Причины
Почти все факторы, способствующие увеличению левого предсердия, обусловлены различными заболеваниями. Единственным исключением являются физические нагрузки.
Физическая нагрузка
При высоких физических нагрузках мышцам необходимо больше кислорода и питательных веществ. В ответ на это организм активизирует свои функции, и камеры сердца наполняются кровью, что приводит к расширению предсердия. В результате миокард начинает работать более интенсивно, его сокращения становятся более частыми и мощными. Гипертрофия левого предсердия, возникающая при спортивных тренировках, является адаптационным процессом, связанным с увеличением мышечной массы.
Обычная физическая активность не вызывает гипертрофию левого предсердия. Эта патология чаще всего наблюдается у людей, занимающихся спортом на высоком уровне. В группе риска находятся профессиональные спортсмены, которые подвергаются максимальным нагрузкам, превышающим возможности организма.
Важно!
При первых признаках гипертрофии левого предсердия необходимо обратиться к кардиологу. Если наблюдается быстрое ухудшение состояния, занятия спортом могут быть запрещены на всю жизнь.
Хронические болезни дыхательной системы
Гипертрофия левого предсердия может быть вызвана различными заболеваниями органов дыхания, такими как астма, бронхит и другие. Патология развивается из-за нарушений в обеспечении сердечных тканей кислородом и питательными веществами, что приводит к ишемии.
При заболеваниях дыхательной системы может происходить ложное увеличение миокарда, в результате чего формируются рубцовые, а не мышечные ткани.
Лечение гипертрофии, обусловленной заболеваниями дыхательной системы, представляет собой серьезную проблему. Эта патология, по сути, не поддается полному излечению. Наиболее оптимальный результат, которого можно достичь, — это длительная ремиссия, но для этого необходимо проводить адекватное и интенсивное лечение.
Почечная недостаточность
Пиелонефрит и другие заболевания почек могут стать причиной повышения артериального давления (АД). Наиболее серьезные последствия возникают при злокачественной гипертензии, когда давление превышает 170/120 мм рт. ст. Это состояние может привести к тяжелым осложнениям, таким как потеря зрения, инфаркты миокарда и почек, инсульты.
Такое состояние требует немедленного лечения в стационаре. На поздних стадиях заболевание становится сложным для коррекции. Поэтому важно как можно раньше обратиться к нефрологу для начала терапии почек.
Порок митрального клапана
ГЛП развивается в результате пролапса или стеноза. Чаще всего такие пороки являются приобретенными. К их возникновению могут привести инфекционно-воспалительные заболевания или нарушения в соединительных тканях.
Единственным способом лечения является хирургическое вмешательство с установкой протезов. Эффективность лечения зависит от стадии заболевания. Раннее проведение операции значительно увеличивает шансы на полное восстановление.
Сужение просвета аорты
Гипертрофия может возникнуть из-за дисфункции клапана или наличия врожденного порока. В таких случаях лечение осуществляется хирургическим методом. Пациенту может быть установлен протез или проведено стенирование, что подразумевает искусственное расширение суженного канала.
Эффективность лечения зависит от степени поражения и стадии гипертрофии. Если имеются стойкие анатомические изменения, процесс становится необратимым, и терапия оказывается неэффективной.
Гипертензия
Обнаружение связи между ГЛП и гипертензией является особенно сложной задачей. Обычно это состояние обусловлено множеством факторов. В таких случаях врачи часто вынуждены классифицировать патологию как идиопатическую, если причины остаются неясными.
Данное состояние требует незамедлительного лечения. Патология быстро теряет чувствительность к медикаментам, развивая к ним резистентность. Эффективность терапии ГЛП напрямую зависит от успешной борьбы с гипертонией.
Симптомы
Гипертрофия левого предсердия (ГПЛ) сопровождается множеством симптомов, однако они становятся заметными лишь на поздних стадиях заболевания, что делает его долгое время незамеченным.
Симптомы:
- Нарушение сердечного ритма. У пациентов могут возникать спонтанные эпизоды, напоминающие тахикардию. Длительность таких приступов зависит от формы и степени изменений в сердечной мышце и может достигать получаса и более. Также могут наблюдаться другие аритмические нарушения, такие как фибрилляция предсердий и желудочков. Эти симптомы значительно увеличивают риск летального исхода.
- Боль в груди. Обычно проявляется на более выраженных стадиях заболевания. Может возникать после стрессов, физических нагрузок или при затрудненном дыхании из-за заболеваний легких. Боль может быть давящей, тянущей или жгучей.
- Слабость, быстрая утомляемость и одышка. Пациентам становится сложно передвигаться, особенно подниматься по лестнице. Каждое движение дается с трудом, и они тяжело переносят как физические, так и психические нагрузки.
- Обмороки. Этот тревожный симптом свидетельствует о возможных осложнениях со стороны головного мозга, таких как ишемия нервной ткани.
- Бледность кожи и слизистых оболочек. Цианоз в области носогубного треугольника усиливается во время приступов тахикардии и острого болевого синдрома в груди.
Разнообразие симптомов создает сложную клиническую картину, в которой трудно разобраться. Для выявления причин заболевания и постановки точного диагноза требуется время, тщательное обследование и высокая квалификация медицинских специалистов.
На заметку!
При запущенной гипертрофии левого предсердия одышка может проявляться не только после физической активности, но и в состоянии покоя.
Диагностика
Диагностику проводит кардиолог, который также контролирует весь процесс. В случае необходимости к обследованию могут быть привлечены другие специалисты, такие как пульмонолог или нефролог. Обычно обследование осуществляется амбулаторно, за исключением острых состояний.
Этапы постановки диагноза:
- Врач-кардиолог проводит беседу с пациентом и собирает анамнез.
- Измеряются артериальное давление и частота сердечных сокращений. При наличии патологии оба показателя превышают норму, особенно заметно это во время острых периодов.
- Врач прослушивает сердце с помощью стетоскопа. При гипертрофии левого предсердия (ГПЛ) могут быть слышны шумы. Этот метод называется аускультацией.
- Если прослушивание не дает четкого ответа, врач направляет пациента на дополнительные исследования, выбирая наиболее подходящие и информативные методы.
Диагностика включает не только выявление проблемы, но и определение ее причины, например, почему увеличено левое предсердие.
Методы диагностики:
- Суточный мониторинг. Автоматический тонометр фиксирует работу сердца в течение 24 часов. Этот метод удобен тем, что данные собираются в естественных условиях, когда пациент ведет привычный образ жизни, не испытывая стресса.
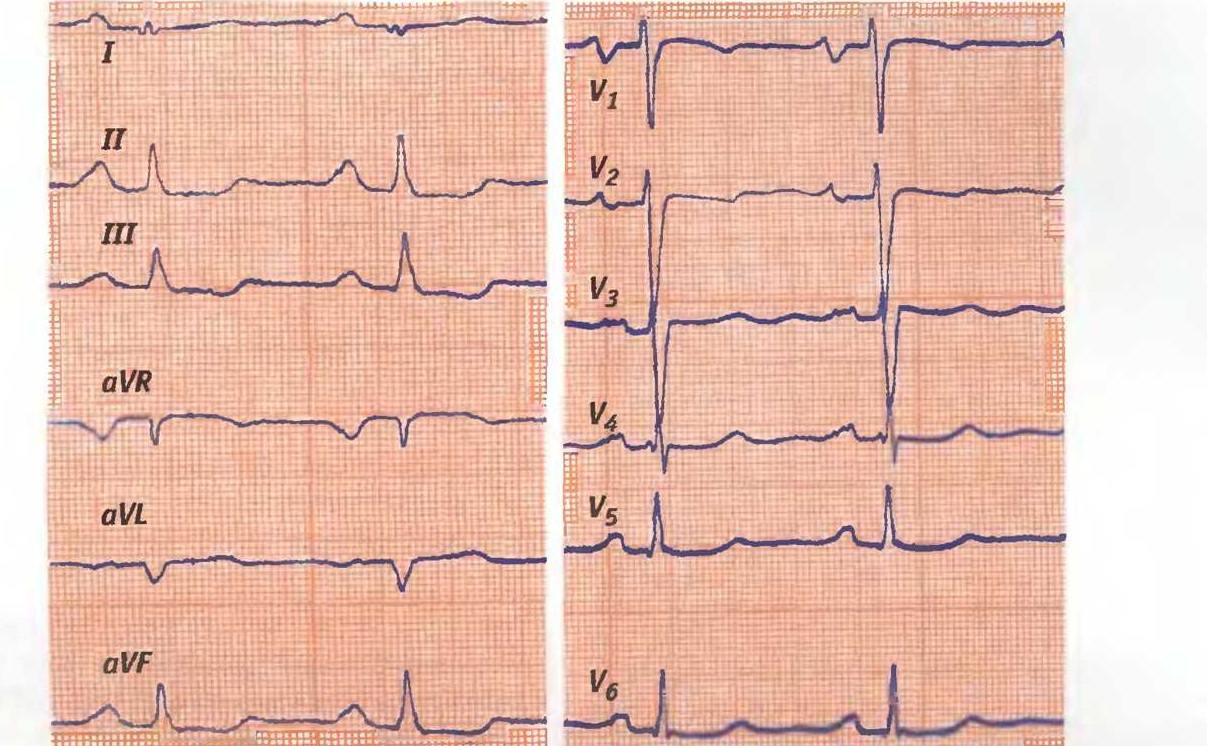
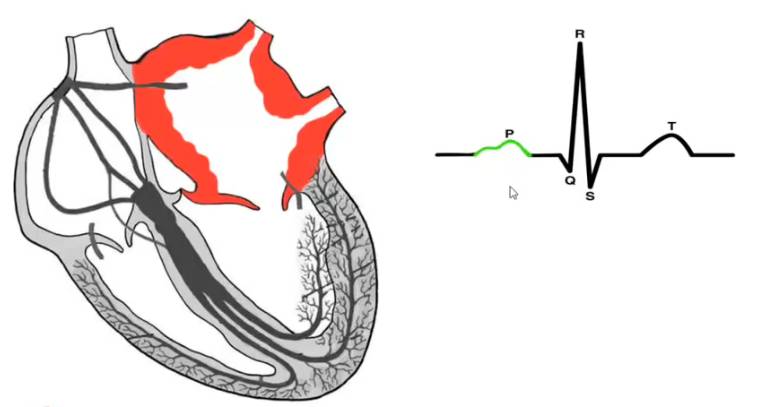
- Электрокардиография. На графике ЭКГ специалисты оценивают работоспособность и функциональное состояние всех структур сердца. Явная гипертрофия левого предсердия хорошо видна на графике.
- Эхокардиография. Этот метод является основным для диагностики гипертрофии левого предсердия. Визуализация позволяет врачам определить наличие дефектов и стадию их развития. Эхо-КГ помогает выявить причины патологии, такие как пороки аорты и сердечных клапанов.
- Магнитно-резонансная томография. МРТ назначается только при необходимости.
- Дополнительные исследования. Для более полной картины пациенту могут назначить общий и биохимический анализы крови, а также анализ на гормоны, оценку неврологического статуса и другие исследования.
Как правило, гипертрофия левого предсердия выявляется во время профилактических осмотров. Регулярное прохождение таких осмотров позволяет обнаружить патологию на ранних стадиях, когда лечение может быть наиболее эффективным.
https://youtube.com/watch?v=lLq2Mts6-T0
Признаки на ЭКГ
На электрокардиограмме можно выявить около пятнадцати признаков, указывающих на гипертрофию левого предсердия. Однако только квалифицированный специалист способен правильно их обнаружить и интерпретировать.
При анализе ЭКГ гипертрофию левого предсердия определяют по двум ключевым признакам:
- В результате гипертрофии определенной области сердечной мышцы увеличивается как степень, так и продолжительность ее возбуждения. Вторая часть Р-зубца, отражающая работу левого предсердия, демонстрирует повышенную амплитуду и ширину по сравнению с первой половиной. Ширина второй части превышает 0,1 секунды.
- Еще одной характерной особенностью гипертрофии левого предсердия является раздвоение Р-зубца, которое кардиологи называют «двугорбостью».
Если ЭКГ была снята во время приступа тахикардии, частота сердечных сокращений может находиться в пределах нормы или быть повышенной.
Методы лечения
Выбор метода лечения основывается на стадии заболевания и его причинах. Основной задачей терапии является устранение факторов, способствующих развитию гипертрофической кардиомиопатии (ГПЛ). Параллельно принимаются меры для облегчения симптомов, однако они являются вспомогательными и не могут заменить этиотропное лечение, которое направлено на устранение первопричин заболевания.
Этиотропное лечение:
- Гипертензия. Для стабилизации артериального давления назначается ряд различных препаратов. Лечение гипертонии включает ингибиторы АПФ, бета-блокаторы, антагонисты кальция, средства центрального действия и диуретики. Все медикаменты принимаются одновременно.
- Пороки. В случае пороков сердечных клапанов или аорты единственным эффективным методом является хирургическое вмешательство. В зависимости от конкретной ситуации могут применяться протезирование, шунтирование и другие хирургические методы.
- Легкие. Заболевания дыхательной системы лечатся кортикостероидами, которые принимаются короткими курсами. Бронходилататоры используются с осторожностью, так как они могут негативно влиять на работу сердца.
Препараты для симптоматического лечения:
- восстанавливающие сердечный ритм;
- купирующие острые приступы тахикардии;
- кардиопротекторы;
- средства для снятия болевого синдрома.
Неправильный выбор схемы лечения гипертрофии может привести к развитию сердечной или почечной недостаточности.
Важно!
Пациентам с ГПЛ строго запрещается курить и употреблять алкоголь, испытывать стресс и подвергать себя физическим нагрузкам. Занятия спортом противопоказаны.
Народные рецепты
Лечение сердечно-сосудистых заболеваний, включая гипертрофию левого предсердия, может быть дополнено народными средствами. Однако перед использованием любого из таких рецептов важно проконсультироваться с врачом. Самостоятельное лечение в случае гипертрофии левого предсердия недопустимо, все действия должны осуществляться под наблюдением специалиста.
Популярные народные рецепты:
- Настойка из цветков ландыша. Для приготовления возьмите 1 столовую ложку цветков и залейте их 100 мл спирта. Настаивайте в темном и прохладном месте в течение двух недель. Готовую настойку следует принимать трижды в день, разбавляя водой. Рекомендуемая доза – 10-15 капель за раз.
- Настой из листьев ландыша. Используйте 1-1,5 столовые ложки сухих листьев ландыша, залив их стаканом кипятка. Дайте настояться, затем процедите. Употребляйте настой в течение дня.
- Настойка розмарина. Залейте 100 г розмарина 1 литром красного вина и оставьте в холодильнике на 2-3 недели. Принимайте по 50 мл трижды в день в течение 30 дней. После недельного перерыва курс можно повторить.
- Отвар зверобоя. Залейте 100 г травы зверобоя 300 мл воды и доведите до кипения на медленном огне. После этого снимите с плиты, остудите и процедите. Употребляйте по 100 мл три раза в день.
- Лечебный сбор. Смешайте 3 столовые ложки пустырника, 2 столовые ложки сушеницы, 2 столовые ложки багульника и 1 столовую ложку почечного чая. Залейте 1 столовую ложку смеси 1,5 стаканами воды и кипятите 5 минут. Укутайте отвар полотенцем и дайте настояться 4 часа. Процеженный отвар принимайте по полстакана трижды в день перед едой.
- Клюква. Разомните клюкву с сахаром и принимайте по 1 чайной ложке три раза в день после еды.
Диета
Если у пациента выявлена гипертрофия левого предсердия, ему необходимо соблюдать диету, вне зависимости от причин, вызвавших это состояние.
Разрешенные продукты:
- растительные масла;
- морские деликатесы;
- кисломолочные изделия;
- птица, рыба и мясо нежирных сортов;
- злаковые;
- свежие овощи и фрукты;
- отруби;
- соки, морсы и кисели.
Запрещенные продукты:
- мясо и рыба с высоким содержанием жира;
- кондитерские изделия и сладости;
- соленые закуски;
- животные жиры;
- острые, жирные, жареные, копченые и пряные блюда.
Основные принципы диеты:
- ограничение соли и жидкости;
- прием пищи несколько раз в день, но небольшими порциями;
- перерывы между приемами пищи не должны превышать 2-3 часов;
- избегать еды после 20:00;
- орехи можно употреблять 2-3 раза в неделю.
Обратите внимание!
При гипертрофии левого предсердия рекомендуется включать в рацион больше арбузов, спаржи, бобовых и брюссельской капусты.

Профилактика
С учетом того, что гипертрофия левого желудочка (ГЛЖ), как и другие сердечно-сосудистые заболевания, все чаще выявляется у взрослых, в то время как ранее она в основном наблюдалась у пожилых людей, профилактика данного состояния становится важным аспектом для поддержания здоровья и долголетия.
Основные меры по профилактике:
- придерживаться здорового образа жизни;
- проходить медицинское обследование не реже одного раза в два года.
Людям, относящимся к группе риска, а также тем, кто страдает от сердечно-сосудистых, почечных и легочных заболеваний, следует:
- избегать физической работы с высокой нагрузкой;
- не перегружать себя интенсивными тренировками;
- отказаться от вредных привычек;
- соблюдать сбалансированную диету, ограничивая потребление соли, мучных изделий и жирной пищи;
- контролировать свой вес;
- минимизировать стрессовые ситуации.
Насколько опасна гипертрофия левого желудочка? Гипертрофия левого желудочка не является отдельным заболеванием, но может стать причиной развития множества других патологий…
Осложнения
Игнорирование патологии левого предсердия может не только усугубить состояние, но и спровоцировать серьезные осложнения. Неправильно подобранная схема лечения также может привести к аналогичным последствиям.
Гипертрофия левого предсердия (ГПЛ) может вызвать следующие осложнения:
- инфаркт миокарда;
- сердечную астму;
- инсульт;
- нарушения ритма сердца;
- выраженную сердечную недостаточность;
- отек легких;
- остановку сердца.
Прогноз
На прогнозирование состояния пациента влияет заболевание, которое стало причиной гипертрофии. В случае, если патология не является тяжелой, риск летального исхода не превышает 5%.
Прогнозы в зависимости от стадии заболевания:
- На начальной стадии прогнозы оптимистичные. Если вовремя устранить гипертензию или провести операцию по коррекции сердечного порока, заболевание можно полностью ликвидировать.
- На средней стадии прогнозы зависят от качества лечения, общего состояния организма и его способности справляться с основной причиной заболевания. Без надлежащей терапии вероятность летального исхода может достигать 40%.
- На поздней стадии полное выздоровление становится невозможным. Прогнозы неблагоприятные. В терминальной стадии смерть неизбежна.
Эффективность лечения гипертрофии левого желудочка на 90% зависит от того, на какой стадии она будет выявлена. Ранняя диагностика позволяет легко устранить проблему, в то время как запущенные случаи оказываются труднолечимыми. Регулярные профилактические осмотры и консультации с кардиологом помогут избежать негативных последствий.

Патофизиология
Гипертрофия левого предсердия (ГЛП) представляет собой увеличение массы и объема левого предсердия сердца, что может быть следствием различных патологических процессов. Включает в себя несколько ключевых механизмов, которые приводят к изменению структуры и функции этого важного отдела сердца.
Одним из основных факторов, способствующих развитию гипертрофии, является увеличение давления в левом предсердии, что часто связано с заболеваниями, такими как артериальная гипертензия, стеноз митрального клапана или сердечная недостаточность. При повышении давления в левом предсердии, его стенки подвергаются механическому растяжению, что активирует процессы ремоделирования миокарда. Это приводит к увеличению количества кардиомиоцитов (клеток сердечной мышцы) и их гипертрофии, что, в свою очередь, вызывает увеличение массы левого предсердия.
Кроме того, важную роль играют нейрогуморальные механизмы. Активация симпатической нервной системы и системы ренин-ангиотензин-альдостерон (РААС) может способствовать увеличению сердечного выброса и повышению сосудистого сопротивления, что также приводит к перегрузке левого предсердия. Эти механизмы могут быть активированы как в ответ на физическую нагрузку, так и в результате хронических заболеваний, таких как диабет или ожирение.
На клеточном уровне гипертрофия левого предсердия сопровождается изменениями в экспрессии генов, отвечающих за рост и развитие сердечной мышцы. Увеличение уровня факторов роста, таких как фактор роста фибробластов (FGF) и трансформирующий фактор роста бета (TGF-β), способствует активации фиброзных процессов, что может привести к замещению нормальной сердечной ткани соединительной тканью. Это, в свою очередь, ухудшает сократительную способность миокарда и может привести к развитию сердечной недостаточности.
Кроме того, гипертрофия левого предсердия может быть связана с нарушениями электрической активности сердца. Изменения в структуре и функции миокарда могут приводить к возникновению аритмий, таких как фибрилляция предсердий, что значительно увеличивает риск инсульта и других сердечно-сосудистых осложнений.
Таким образом, гипертрофия левого предсердия является сложным и многофакторным процессом, включающим механические, нейрогуморальные и клеточные изменения. Понимание этих механизмов имеет важное значение для диагностики и лечения заболеваний, связанных с гипертрофией левого предсердия.
Роль гипертрофии в сердечно-сосудистых заболеваниях
Гипертрофия левого предсердия (ГЛП) представляет собой увеличение размеров и массы левого предсердия сердца, что может быть следствием различных патологических процессов. Это состояние часто ассоциируется с повышенной нагрузкой на сердце и может служить индикатором наличия сердечно-сосудистых заболеваний. Гипертрофия может развиваться в ответ на хронические перегрузки, такие как артериальная гипертензия, митральная недостаточность или другие заболевания, которые приводят к увеличению объема крови, поступающего в левое предсердие.
Одной из ключевых причин гипертрофии левого предсердия является артериальная гипертензия. При повышенном артериальном давлении сердце вынуждено работать интенсивнее, чтобы прокачивать кровь через суженные сосуды. Это приводит к увеличению объема крови, поступающего в левое предсердие, что, в свою очередь, вызывает его гипертрофию. Важно отметить, что гипертрофия левого предсердия может быть предвестником более серьезных сердечно-сосудистых заболеваний, таких как сердечная недостаточность или инсульт.
Кроме того, гипертрофия может развиваться на фоне заболеваний клапанов сердца, таких как митральная недостаточность. При этом состоянии кровь может возвращаться обратно в левое предсердие во время систолы, что также приводит к его перегрузке и увеличению размеров. Хронические легочные заболевания, такие как хроническая обструктивная болезнь легких (ХОБЛ), могут также способствовать развитию гипертрофии левого предсердия, так как они приводят к повышению давления в легочной артерии и, как следствие, к перегрузке правых отделов сердца, что может повлиять на левое предсердие.
Гипертрофия левого предсердия может быть диагностирована с помощью различных методов визуализации, включая эхокардиографию, которая позволяет оценить размеры и функцию сердца. Увеличение размеров левого предсердия может быть связано с изменениями в его функции, такими как нарушение диастолической функции, что может привести к сердечной недостаточности.
Важно отметить, что гипертрофия левого предсердия не является самостоятельным заболеванием, а скорее симптомом, указывающим на наличие других патологий. Лечение гипертрофии левого предсердия направлено на устранение основной причины, вызывающей это состояние. Это может включать контроль артериального давления, коррекцию клапанных заболеваний и лечение сопутствующих заболеваний. В некоторых случаях может потребоваться хирургическое вмешательство для исправления структурных аномалий сердца.
Таким образом, гипертрофия левого предсердия является важным клиническим маркером, который требует внимательного мониторинга и адекватного лечения для предотвращения серьезных осложнений, связанных с сердечно-сосудистыми заболеваниями.
Современные исследования и перспективы лечения
Современные исследования гипертрофии левого предсердия (ГЛП) сосредоточены на понимании механизмов, приводящих к этому состоянию, а также на разработке эффективных методов диагностики и лечения. Гипертрофия левого предсердия часто ассоциируется с различными сердечно-сосудистыми заболеваниями, такими как артериальная гипертензия, митральная недостаточность и фибрилляция предсердий. Установлено, что увеличение размеров левого предсердия может быть предвестником серьезных осложнений, включая инсульт и сердечную недостаточность.
Одним из ключевых направлений исследований является выявление молекулярных и клеточных механизмов, способствующих гипертрофии. Ученые изучают роль различных биомаркеров, таких как натрийуретические пептиды, которые могут служить индикаторами увеличения размеров предсердий. Также активно исследуются генетические факторы, влияющие на предрасположенность к ГЛП, что может открыть новые горизонты для индивидуализированного подхода к лечению.
В последние годы наблюдается рост интереса к неинвазивным методам диагностики гипертрофии левого предсердия. Ультразвуковая эхокардиография остается золотым стандартом, однако новые технологии, такие как магнитно-резонансная томография (МРТ) и компьютерная томография (КТ), предлагают более детальную визуализацию и оценку структуры сердца. Эти методы позволяют не только диагностировать ГЛП, но и отслеживать динамику изменений в размерах предсердия в процессе лечения.
Что касается лечения, то оно может быть как медикаментозным, так и хирургическим. Медикаментозная терапия включает использование антигипертензивных средств, антиаритмиков и диуретиков, которые помогают контролировать сопутствующие заболевания и уменьшают нагрузку на сердце. Хирургические вмешательства, такие как коррекция митральной недостаточности, могут быть необходимы в случаях, когда гипертрофия вызвана анатомическими изменениями.
Перспективы лечения гипертрофии левого предсердия также связаны с развитием новых терапевтических подходов, включая использование стволовых клеток и генотерапии. Эти методы находятся на стадии клинических испытаний, но уже показывают обнадеживающие результаты в восстановлении функции сердца и уменьшении гипертрофии.
Таким образом, современные исследования гипертрофии левого предсердия открывают новые горизонты для диагностики и лечения этого состояния. С учетом растущей заболеваемости сердечно-сосудистыми заболеваниями, дальнейшие научные разработки в этой области имеют критическое значение для улучшения качества жизни пациентов и снижения риска серьезных осложнений.