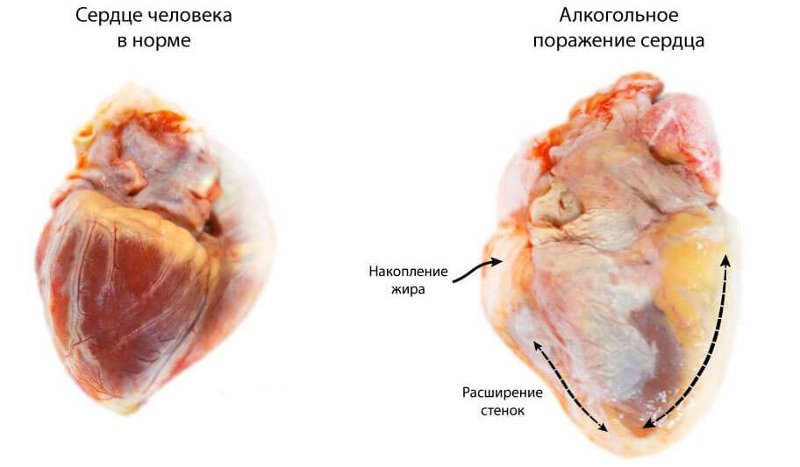
Алкогольная кардиомиопатия — серьезное заболевание сердца, возникающее из-за длительного и чрезмерного употребления алкоголя. Многие не осознают связь между алкоголем и состоянием сердечно-сосудистой системы, но последствия могут быть опасными. В статье рассмотрим основные симптомы, методы диагностики и лечения, а также аспекты, помогающие избежать осложнений и улучшить качество жизни. Понимание этого заболевания и его последствий важно для своевременного обращения за медицинской помощью и предотвращения летального исхода.
Основные понятия
Алкогольное поражение сердца было впервые описано в XVIII веке, а симптомы этого состояния изучались вплоть до середины XX века. Исследователь Маркензи установил, что вялопротекающая кардиомиопатия, развивающаяся на фоне чрезмерного потребления алкоголя, имеет свои характерные признаки. Основным из них является приступ пароксизмальной тахикардии, при котором миокард значительно увеличивается за короткий промежуток времени. Также наблюдаются отек губ, пульсация вен на шее, а кожные покровы могут приобретать синеватый оттенок, что свидетельствует о цианозе.
Важно!
На ранних стадиях может развиваться алкогольный миокардит, который долгое время остается незамеченным. Его симптомы не всегда очевидны для пациента, и для диагностики требуется специальное обследование.
Учёные считают сам термин некорректным, поскольку кардиомиопатия включает в себя заболевания некоронарного происхождения, причины которых не всегда ясны. В случае с алкогольным поражением сердца причина известна и подтверждена. В соответствии с классификацией, предложенной Хадсоном в 1970 году, термин кардиомиопатия стал более широким, однако терминология осталась прежней.
На сегодняшний день нет точной статистики, подтверждающей распространенность и опасность данного заболевания. Люди, страдающие алкогольной зависимостью, зачастую скрывают свою проблему от окружающих и медицинских работников. Алкогольная кардиомиопатия диагностируется у многих пациентов с алкоголизмом и является одной из распространенных причин летального исхода, составляя около 22% от общего числа сердечно-сосудистых заболеваний. Поражение миокарда этиловым спиртом выявляется в 40% случаев при внезапной коронарной смерти.
Алкогольная кардиомиопатия — это серьезное заболевание сердца, вызванное длительным и чрезмерным употреблением алкоголя. Врачи отмечают, что основными симптомами являются одышка, усталость, отеки конечностей и учащенное сердцебиение. Эти проявления могут значительно ухудшить качество жизни пациента и привести к серьезным осложнениям, таким как сердечная недостаточность.
Лечение алкогольной кардиомиопатии требует комплексного подхода. Врачи подчеркивают важность полного отказа от алкоголя, что является ключевым фактором для улучшения состояния. Кроме того, назначаются медикаментозные препараты для поддержки сердечной функции и контроля симптомов. В некоторых случаях может потребоваться госпитализация для более тщательного наблюдения и лечения. Важно, чтобы пациенты понимали серьезность своего состояния и следовали рекомендациям специалистов, чтобы избежать дальнейших осложнений.

Причины
Токсическое поражение сердца возникает в результате длительного воздействия спиртосодержащих напитков, а именно, продуктов распада этанола. Не менее опасны для сердечно-сосудистой системы и соединения металлов, содержащиеся в суррогатах. Предрасположенность к данному заболеванию формируется постепенно, и риск его развития значительно возрастает у людей, которые ежедневно употребляют от 100 до 1500 мл алкоголя на протяжении 10 лет.
Однако не только количество и продолжительность потребления алкоголя влияют на вероятность заболевания. Важным фактором является баланс ферментов в организме. У людей с высокой концентрацией этих ферментов происходит быстрое преобразование этанола, что способствует его безопасному распаду на безвредные компоненты. Эта категория людей часто сталкивается с выраженным похмельем, что делает их менее восприимчивыми к алкоголизму. Прогрессирование заболевания может также происходить на фоне различных сердечных заболеваний и наследственной предрасположенности.
Предрасположенность к токсическому поражению сердца наблюдается у следующих групп людей:
- те, кто часто испытывает стресс;
- приверженцы строгих диет и вегетарианцы;
- лица с генетической предрасположенностью к алкоголизму;
- люди с врожденными или приобретенными заболеваниями миокарда;
- лица с ослабленным иммунитетом.
Основной причиной, способствующей развитию заболевания, является длительное употребление алкогольных напитков в любых количествах. Чтобы минимизировать риск возникновения проблемы, важно учитывать время, необходимое для выведения алкоголя из организма. Однократное употребление этанола, даже в больших дозах, считается безопасным, однако оно не должно становиться регулярным.
| Аспект | Описание | Важные моменты |
|---|---|---|
| Что это такое? | Алкогольная кардиомиопатия (АКМП) — это заболевание сердечной мышцы, вызванное длительным и чрезмерным употреблением алкоголя. | Алкоголь оказывает прямое токсическое действие на миокард, приводя к его ослаблению и увеличению. |
| Причины | Хроническое злоупотребление алкоголем (обычно более 80 г чистого этанола в день на протяжении 5-10 лет и более). | Индивидуальная чувствительность, генетическая предрасположенность, дефицит питательных веществ (например, тиамина) могут усугублять риск. |
| Симптомы | На ранних стадиях: часто бессимптомно или неспецифично (усталость, одышка при нагрузке). По мере прогрессирования: * Одышка (сначала при нагрузке, затем в покое) * Отеки ног и лодыжек * Учащенное сердцебиение (тахикардия) или нерегулярный пульс (аритмии) * Боль в груди * Головокружение, обмороки * Увеличение печени * Кашель (особенно ночью) |
Симптомы часто схожи с другими формами сердечной недостаточности, что затрудняет диагностику без анамнеза употребления алкоголя. |
| Диагностика | * Анамнез: сбор информации об употреблении алкоголя. * Физический осмотр: выявление отеков, шумов в сердце, увеличения печени. * ЭКГ: может показать аритмии, признаки гипертрофии или ишемии. * Эхокардиография (УЗИ сердца): основной метод для оценки размеров камер сердца, функции желудочков, фракции выброса. * Рентген грудной клетки: может показать увеличение сердца, застой в легких. * Анализы крови: оценка функции печени, почек, электролитов, уровня тропонина. |
Важно исключить другие причины кардиомиопатии. |
| Лечение | 1. Полный отказ от алкоголя: ключевой и самый важный шаг. 2. Медикаментозная терапия: * Диуретики: для уменьшения отеков и одышки. * Ингибиторы АПФ / БРА: для улучшения функции сердца и снижения нагрузки. * Бета-блокаторы: для контроля частоты сердечных сокращений и улучшения функции сердца. * Антикоагулянты: при наличии аритмий (например, фибрилляции предсердий) для профилактики тромбоэмболии. * Сердечные гликозиды (например, дигоксин): в некоторых случаях для усиления сократительной способности миокарда. 3. Изменение образа жизни: * Низкосолевая диета. * Регулярные, умеренные физические нагрузки (по согласованию с врачом). * Контроль артериального давления и других сопутствующих заболеваний. 4. В тяжелых случаях: * Имплантация кардиовертера-дефибриллятора (ИКД) при высоком риске жизнеугрожающих аритмий. * Трансплантация сердца (в крайне тяжелых случаях, при условии длительной абстиненции). |
Прогноз значительно улучшается при полном и своевременном отказе от алкоголя. |
| Прогноз | Зависит от степени повреждения сердца на момент диагностики и, главное, от способности пациента полностью отказаться от алкоголя. При полной абстиненции: возможно значительное улучшение функции сердца и даже частичное восстановление. При продолжении употребления алкоголя: прогрессирование сердечной недостаточности, высокий риск аритмий, тромбоэмболий и летального исхода. |
Ранняя диагностика и лечение критически важны. |
| Профилактика | Умеренное или полное воздержание от употребления алкоголя. | Соблюдение рекомендованных норм потребления алкоголя (если употребляется). |
Как происходят изменения
Спиртные напитки негативно влияют на сердечную мышцу через следующий механизм:
- нарушается синтез белка в кардиомиоцитах;
- жирные кислоты накапливаются внутри клеток;
- происходит повреждение сердечных клеток;
- изменяется структура, наблюдается деформация клеток сердца;
- возникает спазм коронарных артерий;
- активируется гормональная система, отвечающая за водный обмен.
Важно!
Алкогольная кардиомиопатия – это одно из самых серьезных последствий для людей, злоупотребляющих алкоголем. Зависимость может привести к различным проблемам с сердечно-сосудистой системой, включая нарушения ритма сердца. У таких пациентов значительно возрастает риск инфаркта, а в случае алкогольной кардиомиопатии возможна внезапная смерть.
Под воздействием этанола сердце значительно увеличивается в объеме, развивается его ожирение. Это состояние связано с накоплением жиров в тканях миокарда. Данное осложнение часто наблюдается у людей, злоупотребляющих алкоголем. Исправить такие нарушения бывает крайне сложно, и они могут привести к различным осложнениям.
Алкогольная кардиомиопатия имеет различные формы и стадии, которые представлены в таблице:
| Форма | Описание |
| Классическая | Основной симптом – сердечная недостаточность. |
| Псевдоишемическая | Наблюдаются острые боли в области груди, на кардиограмме фиксируются изменения, схожие с ишемическими. |
| Аритмическая | Часто возникают приступы нехватки воздуха, одышка, боли за грудиной. Эти симптомы сопровождаются изменениями сердечного ритма. |
| Стадия | Описание |
| Первая | Характеризуется длительностью, прогрессирование может растягиваться на 10 и более лет. Изменения в структуре миокарда отсутствуют. Наблюдаются незначительные изменения в самочувствии, такие как головные боли, бессонница, одышка. Существенным является нарушение обмена веществ. |
| Вторая | Миокард увеличивается, проявляется гипертоническая болезнь, возникают отеки, наблюдается посинение отдельных участков лица и тела. Также могут быть поражения почек и печени. |
| Третья | Клетки сердца погибают без возможности восстановления. Прогрессирует кардиосклероз, который сопровождается изменениями сердечного ритма и болями за грудиной. |
Для точного определения формы и стадии заболевания необходима диагностика, на основании которой разрабатывается схема лечения.

Симптомы заболевания
Симптомы алкогольной кардиомиопатии могут проявляться уже в течение первых 10 дней после острого алкогольного отравления. Важно отметить, что у людей с хроническим алкоголизмом эти симптомы могут быть постоянными, но наиболее выраженными они становятся в моменты опьянения. Ниже представлена таблица с характеристиками симптомов:
| Проявление | Описание |
| Боль | Возникает независимо от физической активности. Чаще всего ощущается утром и имеет колющий или режущий характер, отличается продолжительностью. Локализуется в верхней части сердца и проявляется слабо. Не устраняется нитратсодержащими препаратами. Состояние повторяется после нового приема алкоголя. |
| Одышка | Дыхание становится поверхностным, ощущение нехватки воздуха усиливается даже при небольших нагрузках. Состояние улучшается во время прогулки. |
| Нарушения сердечного ритма | Проявляются в виде головокружения, ощущения замирания сердца, а также чувства тревоги и страха. Сбои ритма сердца особенно выражены у пациентов с тяжелой формой заболевания. |
| Отек | Является признаком сердечной недостаточности. На начальных стадиях отеки появляются на ногах, а затем могут распространиться на другие части тела, включая лицо и живот. |
| Увеличение размеров печени | Печень значительно увеличивается, что можно заметить при пальпации. |
Не все указанные симптомы могут быть замечены пациентом, особенно если он страдает от тяжелой алкогольной зависимости. Часто нарушения сердечного ритма, свидетельствующие о более серьезных изменениях, игнорируются, а боль в области сердца списывается на похмельный синдром.

Диагностика
Процесс установления диагноза является результатом совместной работы нарколога и кардиолога. Нарколог предоставляет заключение о наличии у пациента хронического алкоголизма, в то время как кардиолог анализирует состояние сердечно-сосудистой системы и оценивает изменения, произошедшие в ней.
Важно!
На начальном этапе терапии осуществляется полная детоксикация организма – это ключевой момент в процессе избавления от алкогольной зависимости.
Диагностические мероприятия включают в себя:
- УЗИ сердца;
- суточный мониторинг ЭКГ;
- ЭКГ с физической нагрузкой;
- общий анализ крови;
- общий анализ мочи.
Состояние пациента оценивается на основе результатов проведенных исследований. На этой основе разрабатывается схема лечения. Основная трудность заключается в обеспечении того, чтобы пациент не употреблял алкоголь на протяжении всего курса терапии. Совместный прием спиртного и назначенных медикаментов строго запрещен, поэтому пациента направляют в стационар наркологической клиники.
Лечение заболевания
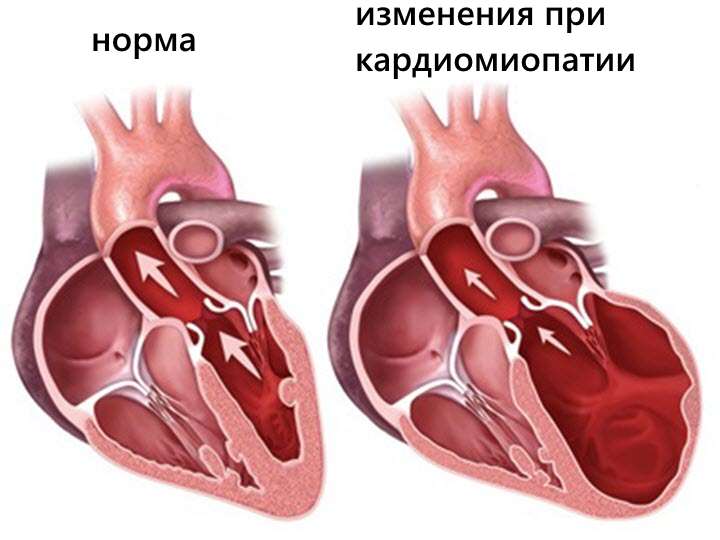
Заболевание вызывает значительное увеличение размеров желудочков и предсердий. Камеры и перегородки быстро истончаются, растягиваются и теряют свой тонус. На этом фоне наблюдаются нарушения сердечного ритма, изменяется частота и звучание сокращений сердечной мышцы. Для достижения стабильных результатов лечение должно быть комплексным.
Схема терапии включает в себя:
- Медикаментозное лечение. Этот подход применяется на ранних стадиях заболевания, когда возможно частичное восстановление функциональности сердца без хирургического вмешательства. Метод актуален, если пациент осознанно готов избавиться от зависимости.
- Хирургические вмешательства. При прогрессировании болезни единственным способом вернуть пациента к нормальной жизни становится трансплантация сердца. Однако существует риск, что организм, ослабленный алкоголем, не выдержит наркоза. В качестве альтернативы можно рассмотреть лечение стволовыми клетками, что является высокоэффективным методом терапии.
- Народные средства. Рецепты на основе трав и растений используются в сочетании с другими методами лечения, часто в комбинации с медикаментозной терапией. Однако сами по себе такие простые средства не обеспечат желаемого результата.
- Изменение образа жизни. Это ключевой аспект в лечении алкогольной кардиомиопатии. Без соблюдения основных правил выздоровление невозможно.
Не стоит ожидать, что результаты лечения будут быстрыми и заметными. Процесс восстановления требует времени. При использовании медикаментозной схемы на лечение может уйти более года.
Медикаментозная терапия
Действие лекарственных средств направлено на восстановление обмена веществ и ускорение синтеза белка в сердечной мышце.
Список основных препаратов, применяемых для терапии, представлен в таблице:
| Название препаратов | Действие |
| Милдронат | Ускоряет синтез белков, способствует выведению токсинов и улучшает кислородный обмен. |
| Цитохром | Стимулирует энергетический обмен и улучшает усвоение витаминов. |
| Витамин Е | Защищает липиды от окислительных процессов. |
| Верапамил и его аналоги | Устраняют аритмию и активизируют тканевое дыхание. |
| Эссенциале, Гепабене | Способствуют восстановлению функций печени. |
| Мексидол | Помогает устранить гипоксию тканей. |
| Диуретики | Устраняют отеки, возникающие при сердечной недостаточности. |
| Гликозиды | Обеспечивают кардиотоническое действие и устраняют аритмию. |
| Анаприлин, Амлодипин | Стабилизируют артериальное давление. |
| Витаминные комплексы | Способствуют восстановлению функций различных органов, насыщая организм витаминами и микроэлементами. |
Схема медикаментозной терапии может варьироваться в зависимости от индивидуальных потребностей пациента.
Хирургические вмешательства
Медикаментозное лечение не всегда оказывается эффективным, поэтому часто прибегают к хирургическим методам, таким как:
- Кардиомиопластика. Этот метод заключается в том, что из спинных мышц берется лоскут, который затем используется для обертывания сердечной мышцы. Это позволяет частично заменить поврежденные ткани. Эффективность данного метода составляет примерно 60%. Он применяется на 1-2 стадии заболевания.
- Двухкамерная электростимуляция. Этот метод включает установку кардиостимулятора, который помогает восстановить нормальный кровоток.
- Пересадка сердца. Прогноз на восстановление после этой операции обычно благоприятный. Однако основная трудность заключается в том, что пациент может не дожить до получения донорского органа из-за сердечной недостаточности.
Ожидаемое время восстановления после пересадки сердца составляет более одного года, в то время как при использовании других методов реабилитация может занять до 4 месяцев.
Народные методы
Существуют народные рецепты, которые могут повысить эффективность традиционного лечения и улучшить прогноз на выздоровление пациента:
-
Перечная мята с картофельным соком. Для этого рецепта готовят крепкий отвар мяты. Необходимо взять около 50 граммов сухого сырья, залить его 200 мл кипятка и настоять на водяной бане. После охлаждения отвар смешивают со свежевыжатым картофельным соком в равных пропорциях. Рекомендуется принимать по 50 мл трижды в день.
-
Чай с чабрецом. Для приготовления этого напитка потребуется 20 граммов сухого чабреца, которые заливают 200 мл кипятка и настаивают в течение 20 минут. Такой чай можно употреблять ежедневно вместо обычного чая, что помогает уменьшить симптомы алкогольной зависимости.
-
Ромашка. Для приготовления отвара используется ромашка аптечная. Необходимо взять 50 граммов цветков, залить их 500 мл кипятка и настоять в термосе в течение 2 часов. После этого настой следует процедить, а полученный объем в 500 мл является суточной нормой.
Важно!
Народные средства являются вспомогательными методами лечения.
Изменение образа жизни
На начальном этапе заболевания пациенту достаточно преодолеть зависимость и начать вести здоровый образ жизни. В других ситуациях для полного восстановления может потребоваться хирургическое вмешательство или медикаментозная терапия.
Основные рекомендации включают:
- полный отказ от алкоголя;
- правильное и сбалансированное питание;
- регулярные физические нагрузки по силам;
- полноценный восьмичасовой сон.
Преодолеть болезнь бывает непросто, поэтому крайне важно не игнорировать ее симптомы и обратиться к врачу сразу после их появления.
Вероятность смерти
Если пациент не сможет преодолеть зависимость, прогноз его состояния станет значительно хуже. Сердечная недостаточность может развиваться стремительно и часто приводит к летальному исходу. При прогрессировании недостаточности риск смерти возрастает, и в течение 3-4 лет после этого умирает около 50% пациентов из-за фибрилляции желудочков. Таким образом, вероятность летального исхода оказывается крайне высокой.
Однако, если пациент с алкогольной кардиомиопатией сумеет избавиться от зависимости, его жизнь может продлиться на 10-15 лет. Тем не менее, при наличии серьезных изменений качество жизни может значительно ухудшиться. Основные показатели здоровья, измененные в результате зависимости, не всегда позволяют провести установку кардиостимулятора или осуществить трансплантацию органа.
Возможные осложнения
Алкогольная кардиопатия увеличивает вероятность возникновения различных осложнений:
- тромбоэмболия артерий;
- хроническая сердечная недостаточность;
- эпизоды аритмии.
Тромбоэмболия и сердечная недостаточность являются частыми причинами летального исхода у пациентов. В данном контексте рассматриваются изменения, касающиеся исключительно сердечно-сосудистой системы. Однако под воздействием этанола и его метаболитов страдают все системы организма, в частности, дыхательная и пищеварительная. В пищеварительной системе могут возникать расстройства, проявляющиеся запорами или поносами, а также возможно поражение поджелудочной железы. Алкогольная кардиомиопатия представляет особую опасность для женщин, так как происходит изменение гормонального фона: часто наблюдается увеличение уровня тестостерона и снижение выработки женских половых гормонов. Эти гормональные нарушения могут повысить риск развития онкологических заболеваний в гинекологической сфере.
Заключение
Основная характеристика данного состояния заключается в его волнообразном течении. При чрезмерном употреблении алкоголя симптомы могут проявляться очень резко и даже приводить к летальному исходу. Однако при прекращении употребления спиртного течение болезни становится более легким, и наблюдается ремиссия. Клинические проявления полностью исчезают, состояние пациента улучшается, и возможна длительная ремиссия без каких-либо признаков заболевания.
Профилактика алкогольной кардиомиопатии
Профилактика алкогольной кардиомиопатии является важным аспектом, который может значительно снизить риск развития этого серьезного заболевания. Основной причиной алкогольной кардиомиопатии является злоупотребление алкоголем, поэтому ключевым элементом профилактики является контроль за потреблением спиртных напитков.
Во-первых, рекомендуется установить разумные пределы для потребления алкоголя. Для мужчин это обычно не более двух стандартных порций алкоголя в день, а для женщин — не более одной. Стандартная порция алкоголя равна 14 граммам чистого спирта, что соответствует примерно 350 мл пива, 150 мл вина или 45 мл крепкого алкоголя.
Во-вторых, важно осознавать, что даже умеренное потребление алкоголя может иметь негативные последствия для здоровья, особенно у людей с предрасположенностью к сердечно-сосудистым заболеваниям. Поэтому людям с такими факторами риска, как высокое кровяное давление, диабет или семейная история сердечно-сосудистых заболеваний, следует рассмотреть возможность полного отказа от алкоголя.
Третьим важным аспектом профилактики является регулярное медицинское обследование. Люди, которые употребляют алкоголь, должны проходить регулярные проверки состояния сердечно-сосудистой системы, включая ЭКГ и эхокардиографию. Это поможет выявить возможные изменения в работе сердца на ранних стадиях и предпринять необходимые меры.
Кроме того, здоровый образ жизни, включающий сбалансированное питание, физическую активность и отказ от курения, также играет важную роль в профилактике алкогольной кардиомиопатии. Употребление пищи, богатой антиоксидантами, витаминами и минералами, может помочь поддерживать здоровье сердца. Регулярные физические нагрузки способствуют улучшению сердечно-сосудистой функции и общего состояния организма.
Наконец, важно помнить о психологическом аспекте. Стресс и эмоциональные расстройства могут способствовать увеличению потребления алкоголя. Поэтому использование методов управления стрессом, таких как медитация, йога или психотерапия, может помочь снизить риск развития алкогольной кардиомиопатии.
В заключение, профилактика алкогольной кардиомиопатии требует комплексного подхода, включающего контроль за потреблением алкоголя, регулярные медицинские обследования, здоровый образ жизни и управление стрессом. Соблюдение этих рекомендаций может значительно снизить риск развития этого опасного заболевания и улучшить общее состояние здоровья.
Роль поддержки и реабилитации
Поддержка и реабилитация играют ключевую роль в процессе восстановления пациентов с алкогольной кардиомиопатией. Эта форма кардиомиопатии, вызванная длительным и чрезмерным употреблением алкоголя, требует комплексного подхода к лечению, который включает не только медицинские вмешательства, но и психологическую поддержку, изменение образа жизни и реабилитационные программы.
Первым шагом в реабилитации является полное прекращение употребления алкоголя. Это необходимо для предотвращения дальнейшего повреждения сердечной мышцы и улучшения общего состояния пациента. Важно, чтобы этот процесс проходил под наблюдением специалистов, так как резкое прекращение может вызвать синдром отмены, требующий медицинского вмешательства.
Психологическая поддержка также является важным аспектом реабилитации. Многие пациенты сталкиваются с трудностями в отказе от алкоголя, и здесь могут помочь группы поддержки, такие как Анонимные Алкоголики, а также индивидуальная терапия с психологом или психотерапевтом. Эти меры помогают пациентам справиться с эмоциональными и психологическими проблемами, связанными с зависимостью.
Физическая реабилитация включает в себя разработку индивидуальной программы упражнений, которая поможет улучшить сердечно-сосудистую выносливость и общее состояние здоровья. Упражнения должны быть адаптированы к состоянию пациента и проводиться под контролем специалистов, чтобы избежать перегрузок и ухудшения состояния.
Кроме того, важным аспектом реабилитации является изменение диеты. Пациентам рекомендуется следить за потреблением соли, жиров и углеводов, а также увеличивать количество фруктов, овощей и продуктов, богатых клетчаткой. Правильное питание способствует улучшению работы сердца и общего состояния организма.
Регулярные медицинские осмотры и мониторинг состояния сердечно-сосудистой системы также являются неотъемлемой частью реабилитации. Это позволяет своевременно выявлять возможные осложнения и корректировать лечение. В некоторых случаях может потребоваться медикаментозная терапия для контроля симптомов и улучшения функции сердца.
Таким образом, поддержка и реабилитация пациентов с алкогольной кардиомиопатией требуют комплексного подхода, включающего медицинские, психологические и социальные аспекты. Успех реабилитации во многом зависит от готовности пациента к изменениям в образе жизни и активного участия в процессе восстановления.
Исследования и новые подходы в лечении
Исследования в области алкогольной кардиомиопатии активно продолжаются, и новые подходы в лечении этой болезни становятся все более актуальными. Одним из ключевых направлений является изучение механизмов, лежащих в основе повреждения сердечной мышцы при злоупотреблении алкоголем. Ученые выявили, что алкоголь вызывает окислительный стресс, воспаление и апоптоз кардиомиоцитов, что в конечном итоге приводит к снижению сократительной способности сердца.
Современные исследования направлены на поиск эффективных фармакологических средств, которые могли бы минимизировать эти повреждения. Одним из перспективных направлений является использование антиоксидантов, которые могут нейтрализовать свободные радикалы и уменьшить окислительный стресс. Например, препараты на основе коэнзима Q10 и витаминов C и E изучаются на предмет их способности улучшать функцию сердца у пациентов с алкогольной кардиомиопатией.
Кроме того, активно исследуются и другие классы лекарственных средств, такие как ингибиторы ангиотензин-превращающего фермента (АПФ) и бета-блокаторы. Эти препараты уже зарекомендовали себя в лечении других форм сердечной недостаточности и могут оказаться полезными для пациентов с алкогольной кардиомиопатией. Исследования показывают, что их применение может улучшить сердечную функцию и снизить риск сердечно-сосудистых осложнений.
Не менее важным аспектом является изменение образа жизни пациентов. Отказ от алкоголя является основным условием для успешного лечения и предотвращения прогрессирования заболевания. В рамках комплексного подхода к лечению также рекомендуется соблюдение диеты, богатой антиоксидантами, регулярная физическая активность и контроль за уровнем артериального давления и холестерина.
В последние годы также наблюдается рост интереса к психосоциальным аспектам лечения алкогольной кардиомиопатии. Психотерапия и программы поддержки могут помочь пациентам справиться с зависимостью от алкоголя и улучшить их общее состояние здоровья. Исследования показывают, что интеграция психосоциальных вмешательств в медицинское лечение может значительно повысить его эффективность.
Таким образом, новые подходы в лечении алкогольной кардиомиопатии включают как фармакологические, так и немедикаментозные методы. Важно, чтобы пациенты получали комплексное лечение, которое учитывало бы все аспекты их здоровья и образа жизни. Продолжающиеся исследования в этой области обещают новые возможности для улучшения качества жизни пациентов с данным заболеванием.