Порок сердца — серьезное заболевание, влияющее на качество жизни и здоровье. В статье рассмотрим причины его развития, симптомы, а также различия между наследственными и приобретенными формами. Обсудим методы диагностики, лечения и возможные последствия, что поможет читателям лучше понять патологию и принять меры для ее предотвращения. Информация будет полезна пациентам и их близким, стремящимся к ранней диагностике и адекватному лечению.
Этиология развития синдрома
Порок сердца характеризуется изменениями в структуре клапанов и желудочков, что приводит к нарушению кровообращения. Причины возникновения зависят от типа патологии, выявленной у взрослого или ребенка: она может быть как врожденной, так и приобретенной. Ранняя диагностика играет ключевую роль в обеспечении благоприятного прогноза для пациента.
Приобретенная форма заболевания связана с повреждением клапанов, которое может возникнуть из-за инфекций, системных заболеваний, атеросклероза, ревматизма или наследственных факторов. Заболевание может развиться в любом возрасте. Врожденная форма встречается у 5−8 новорожденных из 1000. К факторам, способствующим ее развитию, относятся:
- вирусные инфекции, перенесенные матерью во время беременности;
- избыточный вес у матери новорожденного.
Врачи отмечают, что диагноз «порок сердца» охватывает широкий спектр аномалий, которые могут возникать как в процессе развития плода, так и в результате заболеваний. Симптомы варьируются от легкой одышки и усталости до более серьезных проявлений, таких как отеки, боли в груди и обмороки. В зависимости от формы порока, будь то врожденный или приобретенный, клиническая картина может существенно различаться. Врачи подчеркивают, что игнорирование симптомов может привести к серьезным последствиям, включая сердечную недостаточность и риск инсульта. Ранняя диагностика и адекватное лечение играют ключевую роль в улучшении качества жизни пациентов и снижении вероятности осложнений.
Виды патологии
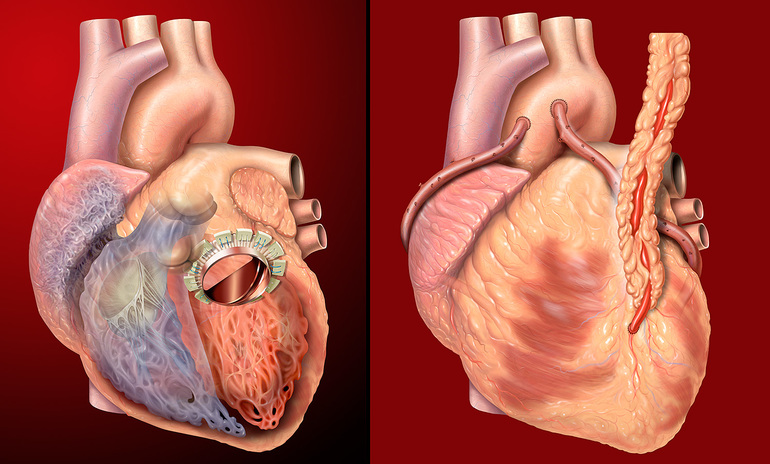
Классификация пороков сердца основывается на различных признаках, причинах, степени нарушения функции сердечно-сосудистой системы и других критериях. По признакам выделяют врожденные и приобретенные формы. Если патологический процесс связан со структурными изменениями, это может затрагивать митральный или аортальный клапан, а также легочный ствол.
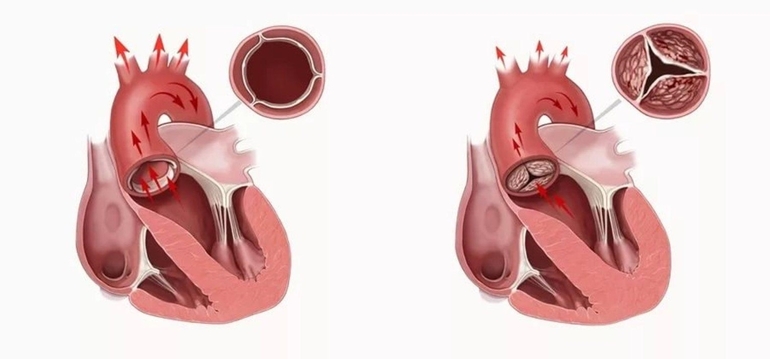
В зависимости от типа поражения клапанов, заболевание может проявляться как недостаточность или стеноз. При хроническом течении болезни выделяются следующие формы сердечной патологии:
- компенсированная: пациент может вести активный образ жизни, но с определенными ограничениями;
- декомпенсированная: больной теряет возможность передвигаться.
По степени тяжести заболевание может быть легким, средним или тяжелым. В зависимости от количества дефектов пороки сердца делятся на простые, сложные и комбинированные. В первом случае наблюдается один дефект, во втором — несколько, а в третьем — присутствуют анатомические аномалии.
Исследования показали, что у мужчин и женщин имеются свои особенности в проявлении пороков сердца. У женщин часто наблюдается свободное сообщение между легочным стволом и аортой, дефекты перегородок и синдром Фалло. У мужчин чаще диагностируются стеноз и коарктация. Врожденные пороки могут развиваться на любом сроке беременности.
Кардиологи различают белые и синие структурные изменения в сердечно-сосудистой системе. При белом пороке прогноз, как правило, благоприятный. Название заболевания отражает внешний вид кожи пациента. Люди с синим пороком могут выглядеть уставшими, с синюшным оттенком кожи. Наиболее тяжелым вариантом этой группы является синдром Фалло, при котором развивается стеноз, сопровождающийся дефектом перегородки и гипертрофией.
https://youtube.com/watch?v=yWMaE9DfP2U
| Аспект | Описание | Последствия |
|---|---|---|
| Определение порока сердца | Врожденные или приобретенные аномалии строения сердца, его клапанов или крупных сосудов, нарушающие нормальный кровоток. | Нарушение насосной функции сердца, кислородное голодание органов и тканей, развитие сердечной недостаточности. |
| Симптомы | Общие: одышка (при нагрузке, в покое), быстрая утомляемость, слабость, бледность или синюшность кожных покровов (цианоз), отеки (особенно ног), учащенное сердцебиение, боли в груди. У детей: плохой набор веса, частые респираторные инфекции, отставание в развитии, затрудненное сосание. |
Снижение качества жизни, ограничение физической активности, риск внезапной смерти, развитие осложнений. |
| Формы пороков сердца | Врожденные: * Дефекты перегородок: дефект межпредсердной перегородки (ДМПП), дефект межжелудочковой перегородки (ДМЖП). * Пороки клапанов: стеноз (сужение) или недостаточность (неполное закрытие) аортального, митрального, легочного, трикуспидального клапанов. * Пороки крупных сосудов: коарктация аорты, открытый артериальный проток (ОАП), транспозиция магистральных артерий, тетрада Фалло. Приобретенные: * Ревматические пороки: чаще всего поражают митральный и аортальный клапаны, развиваются после ревматической лихорадки. * Ишемические пороки: возникают на фоне ишемической болезни сердца, инфаркта миокарда. * Инфекционные пороки: развиваются при инфекционном эндокардите. |
Зависят от конкретного порока, его тяжести и компенсаторных возможностей организма. Могут варьироваться от бессимптомного течения до тяжелой сердечной недостаточности и летального исхода. |
| Осложнения и последствия | Сердечная недостаточность: неспособность сердца адекватно перекачивать кровь. Легочная гипертензия: повышение давления в легочной артерии. Аритмии: нарушения сердечного ритма. Инфекционный эндокардит: воспаление внутренней оболочки сердца. Тромбоэмболии: образование тромбов и их миграция по сосудам. Отставание в физическом и умственном развитии (у детей). Инвалидность. Преждевременная смерть. |
Необходимость постоянного медицинского наблюдения, медикаментозного лечения, а в ряде случаев – хирургического вмешательства. Значительное снижение продолжительности и качества жизни. |
Клиническая картина
При наличии порока сердца у пациента симптомы зависят от степени поражения сердечно-сосудистой системы и ее формы.
Клинические проявления напоминают сердечную недостаточность: наблюдаются слабость, боли в области лопатки, отеки конечностей и затрудненное дыхание.
У взрослых нарушается функционирование сердца, что увеличивает вероятность появления следующих симптомов:
- кашель с примесью крови;
- сердечная астма;
- ощущение давления в грудной клетке.
У детей порок сердца может быть выявлен сразу после рождения или диагностирован до достижения трехлетнего возраста. Это свидетельствует о наличии у малыша проблем с дыханием и работой сердца. Для устранения патологии может потребоваться операция. Если симптомы проявляются в легкой форме, может быть назначена выжидательная терапия.
При незначительном дефекте ребенок может вести нормальную жизнь без выраженного дискомфорта. Однако в некоторых случаях с возрастом состояние может ухудшаться, и возникают недомогания при физической активности. У подростков может развиться комбинированная форма патологии, требующая нескольких хирургических вмешательств.
К сложным состояниям относится синдром Лютамбаше (ВДМПЖ), который может привести к тяжелой пневмонии. Также могут наблюдаться следующие симптомы:
- учащенное сердцебиение;
- увеличение размеров сердца;
- увеличение печени.
Дополнительно развивается клиническая картина, характерная для гипотрофии. Частым осложнением данного синдрома является сердечная недостаточность, а также бактериальный эндокардит и ишемия. Лечение детей с 4 степенью сложности представляет собой серьезную задачу, так как может потребоваться операция по пересадке легких или сердца.
Дети с таким диагнозом часто умирают от воспаления легких. При компенсированной форме ребенок развивается нормально до трех лет. Появление синдрома сопровождается цианозом губ и носа, одышкой, кашлем и удушьем.
https://youtube.com/watch?v=2M3TcRwQr5s
Комплексное обследование
Для выявления любых заболеваний сердца необходима комплексная диагностика. Кардиолог проводит осмотр пациента и собирает анамнез. Аускультация помогает обнаружить характерные шумы в области сердца, а перкуссия позволяет определить его границы и форму.
Дополнительно используются следующие методы обследования:
- рентгенография и ультразвуковое исследование;
- электрокардиография;
- допплерография.
Ранняя диагностика у беременных женщин способствует выявлению патологий на начальных стадиях. Для определения приобретенной формы заболевания назначаются лабораторные анализы, так как инфекционные и вирусные агенты могут стать причиной болезни. Субкомпенсированный процесс может проявляться сердечной недостаточностью.
Диагноз можно установить на основании данных УЗИ. У взрослых чаще всего выявляется ревматическое поражение сердца, которое является следствием инфекции. При этом страдает соединительная ткань и миокард.
Терапевтические методики
Аортальный порок сердца не поддается полному излечению. Пациентам советуют изменить распорядок дня. В случае прогрессирования заболевания назначается медикаментозная терапия. Рекомендуется принимать Фалипамил для нормализации сердечного ритма. Для увеличения мочевыделения используются диуретики, такие как Лазикс и Фуросемид.
Среди эффективных сосудистых препаратов можно выделить Диазоксид и Гидралазин, которые помогают устранить спазмы. Для контроля частоты сердечных сокращений назначают Бисопролол или другие бета-адреноблокаторы. Если медикаментозное лечение не приносит результатов и заболевание продолжает развиваться, может потребоваться хирургическое вмешательство.
При митральном пролапсе операции не проводятся. Лечение направлено на стабилизацию работы нервной системы. Пациентам назначаются транквилизаторы, антибиотики, миорелаксанты и пробиотики. В случае наличия показаний может быть выполнена операция по замене клапана.
https://youtube.com/watch?v=ELgIrFVe6yc
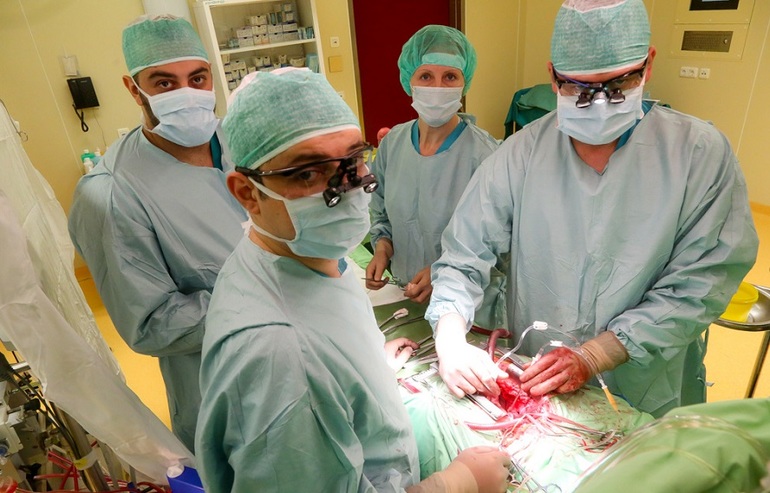
Оперативное вмешательство
Операции, проводимые при врожденных аномалиях сердца, осуществляются тремя основными методами: закрытым, открытым и рентгенохирургическим. При первом методе сердце остается нетронутым. Во втором случае открывается полость, и орган отключается от кровообращения. Эта манипуляция выполняется с использованием аппарата искусственного кровообращения (АИК).
Рентгенохирургическое вмешательство осуществляется с помощью тонких катетеров, на концах которых расположены баллончики. Ход операции контролируется хирурги-кардиологи на экране монитора. В зависимости от типа порока и состояния пациента, хирургическое вмешательство может быть:
- Экстренным. Операция выполняется незамедлительно после обнаружения синдрома.
- Неотложным. Врач тщательно готовится к предстоящей процедуре.
- Плановым. Дата и время операции выбираются заранее.
Существует два подхода к хирургическому лечению: радикальный и паллиативный. Радикальный метод полностью устраняет заболевание. Операция выполняется открытым способом и применяется при различных дефектах перегородки. Паллиативное вмешательство считается вспомогательным и назначается для нормализации или улучшения кровообращения, а также подготовки сосудистой системы к радикальной коррекции.
Паллиативная операция не устраняет синдром, но значительно улучшает состояние пациента. Радикальным методом лечения порока является операция Фонтена, в ходе которой удаляется правый желудочек.
Реабилитация и осложнения
Для улучшения качества жизни необходима реабилитация. На первом этапе выявляются ключевые потребности пациента.
Далее формулируется сестринский диагноз, определяются основные проблемы пациента:
- физиологические;
- психологические;
- вопросы, касающиеся безопасности.
На третьем этапе устанавливаются цели, которые медсестра должна перед собой поставить. Четвертый этап включает в себя выполнение обязательств в соответствии с терапевтическим планом. На заключительном этапе проводится оценка эффективности сестринского ухода. Порок сердца представляет опасность из-за своих последствий:
- недостаточность левого желудочка;
- правожелудочковая недостаточность.
При первой форме диагноза наблюдается пенистая мокрота с примесью крови. В клетках сердца обнаруживается гемосидерин, что является признаком инфаркта.
https://youtube.com/watch?v=OzkhSz_qVpQ
Прогноз и профилактика
Незначительные изменения в работе клапанов сердца не приводят к повреждению сердечной мышцы. Пациент может длительное время находиться в состоянии компенсации, при этом его трудоспособность остается на уровне.
Процесс декомпенсации и прогноз состояния зависят от следующих факторов:
- повторяющиеся ревматические приступы;
- интоксикация организма;
- наличие инфекций;
- физические нагрузки;
- стрессовые ситуации.
Это заболевание может привести к сердечной недостаточности, острой декомпенсации и даже летальному исходу. Прогноз при митральном стенозе неблагоприятный, так как сердечная мышца не в состоянии поддерживать компенсированное состояние. В результате возникают застойные процессы в малом круге кровообращения.
Трудоспособность зависит от индивидуальных особенностей и уровня физической нагрузки. Если симптомы декомпенсации отсутствуют, трудоспособность сохраняется. При недостаточном кровообращении требуется полное прекращение трудовой деятельности. Для всех форм порока сердца рекомендуется соблюдать умеренные физические нагрузки, отказаться от курения и алкоголя, заниматься лечебной физкультурой и проходить санаторное лечение.
Профилактика врожденных пороков сердца не разработана, так как влияние на развитие плода во время беременности затруднительно. Однако предотвратить приобретенные формы синдрома можно, проводя лечение вирусных, хронических и инфекционных заболеваний. При выраженной дисфункции сердечной системы необходимо ограничить физическую активность. Пациентам показана диетотерапия и занятия неактивными видами спорта.
https://youtube.com/watch?v=aBecJDU4hd8
Психологические аспекты жизни с пороком сердца
Жизнь с пороком сердца может оказывать значительное влияние не только на физическое состояние пациента, но и на его психологическое благополучие. Понимание и принятие диагноза, а также адаптация к новым условиям жизни — важные аспекты, которые требуют внимания как со стороны медицинских специалистов, так и со стороны близких людей.
Первоначально, когда пациент получает диагноз «порок сердца», он может испытывать широкий спектр эмоций: от шока и страха до гнева и печали. Эти чувства вполне естественны и могут варьироваться в зависимости от тяжести состояния, возраста пациента и его жизненного опыта. Важно, чтобы пациент имел возможность обсудить свои переживания с врачом или психологом, что поможет ему лучше понять свое состояние и научиться справляться с ним.
Существует также риск развития депрессии и тревожных расстройств у людей с пороком сердца. Исследования показывают, что пациенты с сердечно-сосудистыми заболеваниями чаще страдают от депрессии, что может негативно сказаться на их физическом состоянии и качестве жизни. Поэтому важно проводить регулярные психологические оценки и, при необходимости, предлагать терапию или медикаментозное лечение.
Социальная поддержка играет ключевую роль в процессе адаптации. Близкие люди, друзья и группы поддержки могут помочь пациенту справиться с эмоциональными трудностями. Общение с теми, кто сталкивается с аналогичными проблемами, может оказать положительное влияние на психологическое состояние, предоставляя возможность делиться опытом и находить решения.
Кроме того, важно учитывать, что порок сердца может ограничивать физическую активность пациента, что, в свою очередь, может привести к чувству изоляции и снижению самооценки. Поэтому разработка индивидуального плана реабилитации, включающего физическую активность, может помочь не только улучшить физическое состояние, но и повысить уверенность в себе и общее качество жизни.
Наконец, важно помнить, что каждый пациент уникален, и его реакция на диагноз может быть различной. Поддержка со стороны медицинских работников, семьи и друзей, а также доступ к ресурсам и информации о заболевании могут значительно облегчить психологическую нагрузку и помочь пациенту адаптироваться к новой реальности.
Современные исследования и инновационные методы лечения
В последние годы в области кардиологии наблюдается значительный прогресс в диагностике и лечении пороков сердца. Современные исследования направлены на улучшение понимания патофизиологии этих заболеваний, что, в свою очередь, способствует разработке более эффективных методов лечения.
Одним из ключевых направлений является использование генетических исследований для выявления предрасположенности к порокам сердца. Ученые активно изучают генетические мутации, которые могут приводить к развитию различных форм пороков, что позволяет не только улучшить диагностику, но и разработать индивидуализированные подходы к лечению.
Инновационные методы визуализации, такие как магнитно-резонансная томография (МРТ) и трехмерная эхокардиография, позволяют врачам более точно оценивать анатомические и функциональные изменения в сердце. Эти технологии помогают в ранней диагностике и мониторинге состояния пациентов, что особенно важно для своевременного вмешательства.
В последние годы также активно развиваются минимально инвазивные хирургические методы, такие как катетерная интервенция. Эти процедуры позволяют исправлять пороки сердца без необходимости открытой операции, что значительно снижает риски и время восстановления для пациентов. Например, установка стентов или закрытие дефектов межпредсердной перегородки с помощью катетеров стали стандартом в лечении определенных форм пороков.
Кроме того, фармакологические исследования приводят к созданию новых лекарственных средств, направленных на улучшение сердечной функции и снижение симптомов. Применение антикоагулянтов, бета-блокаторов и других препаратов позволяет контролировать течение заболевания и улучшать качество жизни пациентов.
Важным аспектом современных исследований является также изучение влияния образа жизни на развитие и течение пороков сердца. Программы реабилитации, включающие физическую активность, диетические рекомендации и психологическую поддержку, становятся неотъемлемой частью комплексного подхода к лечению.
Таким образом, современные исследования и инновационные методы лечения пороков сердца открывают новые горизонты в кардиологии, позволяя значительно улучшить прогноз и качество жизни пациентов. Однако важно помнить, что ранняя диагностика и своевременное лечение остаются ключевыми факторами в борьбе с этим серьезным заболеванием.
Роль питания и образа жизни в управлении заболеванием
Питание и образ жизни играют ключевую роль в управлении пороками сердца и могут значительно повлиять на общее состояние здоровья пациента. Правильный выбор продуктов и соблюдение здоровых привычек способны не только замедлить прогрессирование заболевания, но и улучшить качество жизни.
Во-первых, важно обратить внимание на рацион. Диета, богатая фруктами, овощами, цельнозерновыми продуктами и нежирными белками, способствует снижению уровня холестерина и артериального давления. Например, употребление рыбы, богатой омега-3 жирными кислотами, может помочь уменьшить воспаление и риск сердечно-сосудистых заболеваний. Рекомендуется ограничить потребление насыщенных жиров, трансжиров и соли, так как они могут способствовать развитию атеросклероза и повышению артериального давления.
Во-вторых, контроль за весом имеет огромное значение. Избыточная масса тела увеличивает нагрузку на сердце и может усугубить симптомы порока. Регулярные физические нагрузки, такие как ходьба, плавание или занятия спортом, помогают поддерживать нормальный вес и улучшают общее состояние сердечно-сосудистой системы. Важно, чтобы физическая активность была адаптирована к состоянию пациента и проводилась под контролем врача.
Кроме того, отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, также играет важную роль в управлении заболеванием. Курение значительно увеличивает риск сердечно-сосудистых заболеваний, а алкоголь в больших количествах может негативно сказаться на работе сердца и печени.
Психоэмоциональное состояние пациента также не следует игнорировать. Стресс и тревога могут усугубить симптомы порока сердца. Практики релаксации, такие как медитация, йога или просто прогулки на свежем воздухе, могут помочь снизить уровень стресса и улучшить общее самочувствие.
Наконец, регулярные медицинские осмотры и контроль за состоянием здоровья являются необходимыми для пациентов с пороками сердца. Это позволяет своевременно выявлять изменения в состоянии и корректировать лечение. Важно следовать рекомендациям врача и не пренебрегать назначенными обследованиями и анализами.
Таким образом, правильное питание и здоровый образ жизни являются важными компонентами в управлении пороком сердца. Они помогают не только улучшить физическое состояние, но и повысить качество жизни, что особенно важно для пациентов, страдающих от этого заболевания.