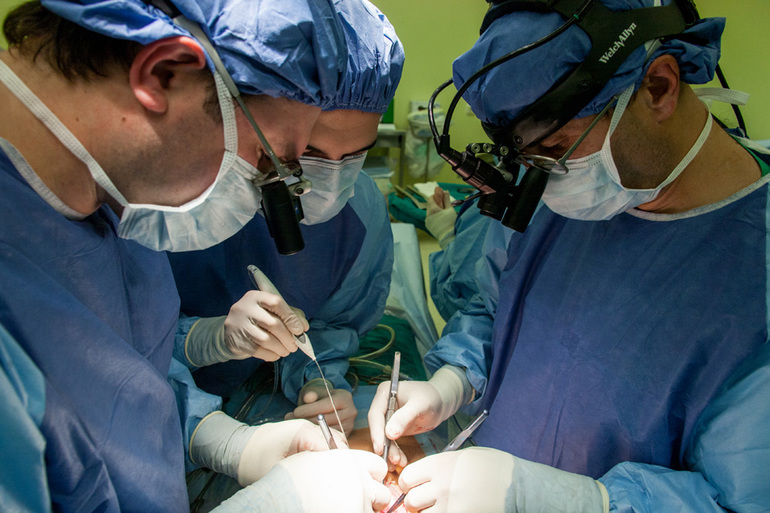
Аортокоронарное шунтирование (АКШ) — распространенная и эффективная хирургическая процедура для лечения ишемической болезни сердца. В статье рассмотрим показания к АКШ, чтобы пациенты и их близкие понимали, когда операция необходима. Обсудим подготовку к вмешательству, основные этапы операции и период реабилитации, что даст читателям полное представление о процессе и его значении для восстановления здоровья сердца. Эта информация будет полезна пациентам и медицинским специалистам, стремящимся улучшить качество жизни людей с сердечно-сосудистыми заболеваниями.
Суть шунтирования
Суть данной процедуры заключается в создании альтернативных путей для восстановления кровоснабжения артерий, которые ведут к сердечной мышце. Это становится необходимым при некоторых формах ишемической болезни сердца, когда на стенках сосудов образуются атеросклеротические бляшки. В результате этого сосуды могут сужаться или полностью закупориваться, что приводит к кислородному голоданию миокарда.
Если не предпринять меры для восстановления кровообращения вовремя, это может привести к серьезным последствиям для пациентов, вплоть до некроза сердечной ткани.
Шунты, которые представляют собой своего рода мосты между сосудами, применяются во время операции в тех местах, где имеются неработоспособные участки. В качестве шунтов используются фрагменты артерий бедра или предплечья, которые не затронуты варикозным расширением вен.
Один конец такого шунта встраивается в аорту и фиксируется к ней, тогда как другой конец располагается ниже места сужения коронарной артерии. Этот метод обеспечивает свободный поток крови к сердечной мышце.
В ходе операции может быть использовано от одного до трех шунтов, в зависимости от количества артерий, пораженных атеросклерозом.
https://youtube.com/watch?v=iH1v_jEDWOk
Врачи подчеркивают, что аортокоронарное шунтирование является важным методом лечения ишемической болезни сердца. Основными показаниями к проведению АКШ являются наличие значительных стенозов коронарных артерий, которые приводят к недостаточному кровоснабжению миокарда. Особенно актуально это для пациентов с множественными поражениями сосудов, когда медикаментозная терапия и ангиопластика оказываются неэффективными.
Кроме того, АКШ рекомендуется при наличии симптомов стенокардии, которые не поддаются контролю с помощью лекарств, а также в случаях, когда существует риск инфаркта миокарда. Врачи отмечают, что своевременное вмешательство может значительно улучшить качество жизни пациентов и снизить риск серьезных осложнений. Каждый случай требует индивидуального подхода, и решение о проведении операции принимается на основании комплексной оценки состояния пациента.
Показания к хирургическому вмешательству
Существуют определенные патологии, при которых рекомендуется проведение аортокоронарного шунтирования. Основными показаниями для этой процедуры являются нарушения кровообращения, когда другие методы лечения оказываются неэффективными.
Одной из альтернативных методик для лечения ишемической болезни сердца является эндоваскулярная операция. Хотя она характеризуется меньшим риском осложнений, не всегда удается устранить все существующие проблемы. Шунтирование показано при ишемической болезни сердца, когда коронарные артерии имеют множественные или значительные сужения. К таким случаям относятся:
- стабильная стенокардия 3−4 функционального класса, а также нестабильные формы, которые хорошо поддаются медикаментозному лечению, при условии отсутствия серьезных осложнений;
- неудачные попытки лечения ишемической болезни с помощью эндоваскулярного метода;
- наличие множества сужений коронарных артерий, общий процент которых превышает 70%;
- сужение коронарных артерий слева более чем на 50%;
- выраженное сужение межжелудочковой артерии спереди в области её отхождения от главного сосуда в сочетании с другими признаками атеросклероза.
https://youtube.com/watch?v=IqeNgN4lH44
| Категория показаний | Конкретные условия | Дополнительные комментарии |
|---|---|---|
| Симптоматическая ишемия миокарда | Стенокардия III-IV функционального класса по CCS, рефрактерная к оптимальной медикаментозной терапии | Несмотря на прием двух и более антиангинальных препаратов в максимальных переносимых дозах. |
| Нестабильная стенокардия высокого риска (например, стенокардия покоя, ранняя постинфарктная стенокардия) | При наличии значимых стенозов коронарных артерий. | |
| Постинфарктная стенокардия, особенно при наличии жизнеспособного миокарда | Для улучшения прогноза и качества жизни. | |
| Анатомические показания (по данным коронарографии) | Стеноз ствола левой коронарной артерии (≥50%) | Высокий риск внезапной сердечной смерти и обширного инфаркта миокарда. |
| Многососудистое поражение коронарных артерий (поражение 2-х и более крупных эпикардиальных артерий с ≥70% стенозом) | Особенно при сниженной фракции выброса левого желудочка (<50%). | |
| Диффузное поражение коронарных артерий, не поддающееся стентированию | Когда анатомия сосудов не позволяет выполнить эффективную ангиопластику. | |
| Хроническая тотальная окклюзия коронарной артерии с наличием жизнеспособного миокарда | При наличии симптомов ишемии. | |
| Осложнения ишемической болезни сердца | Ишемическая митральная недостаточность (умеренная или тяжелая) | При наличии значимых стенозов, требующих реваскуляризации. |
| Постишемическая дисфункция левого желудочка (ФВ <35%) с наличием жизнеспособного миокарда | Для улучшения сократительной функции и прогноза. | |
| Рецидивирующая желудочковая тахикардия, связанная с ишемией, рефрактерная к медикаментозной терапии | В сочетании с реваскуляризацией. | |
| Особые ситуации | Сочетание ИБС с другими кардиохирургическими вмешательствами (например, протезирование клапанов) | Выполняется одномоментно для полной реваскуляризации. |
| Неэффективность или невозможность выполнения чрескожного коронарного вмешательства (ЧКВ) | Например, при сложных анатомических особенностях или рестенозах после стентирования. |
Вероятные противопоказания
Существуют пациенты, которым необходимо аортокоронарное шунтирование, однако его проведение может быть невозможно по нескольким причинам. Основные противопоказания:
- наличие множественных сужений коронарных сосудов, включая их конечные участки;
- значительное снижение сократительной способности миокарда из-за обширного некроза;
- застойная сердечная недостаточность;
- сложные формы заболеваний печени и почек.
Пожилой возраст не является препятствием для шунтирования, если состояние пациента удовлетворительное.

Подготовительные мероприятия
Пациенты имеют возможность самостоятельно выбирать медицинское учреждение для проведения шунтирования, а также хирурга, который будет осуществлять операцию. Они вправе получить предварительную консультацию у выбранного специалиста и участвовать в определении даты хирургического вмешательства. К обязательным методам диагностики относятся:
- общий анализ крови, исследование на уровень электролитов и липидный профиль, а также анализ на свертываемость;
- электрокардиограмма, включая Холтеровское мониторирование, нагрузочные тесты и исследования в состоянии покоя;
- ультразвуковое исследование сердца — как стандартное, так и дуплексное;
- коронарная ангиография, позволяющая выявить участки сужения в коронарных артериях.
Этапы операции
Результат любого хирургического вмешательства во многом зависит от точности выполнения всех этапов процедуры. Это крайне важная операция, связанная с манипуляциями над сердечной тканью. Процесс операции включает несколько ключевых этапов:
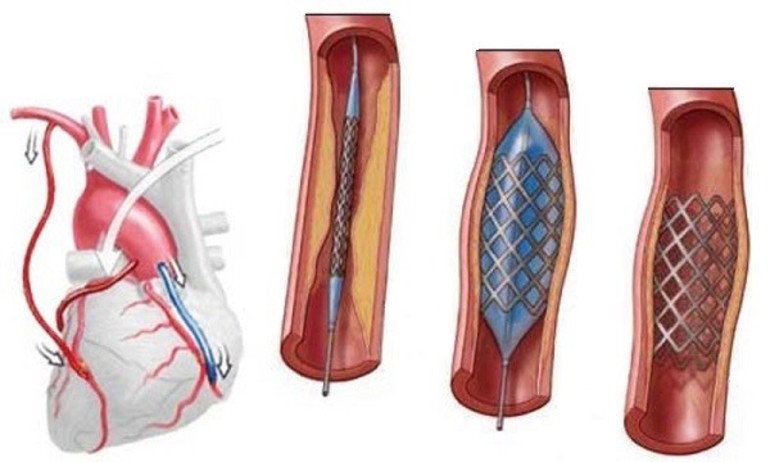
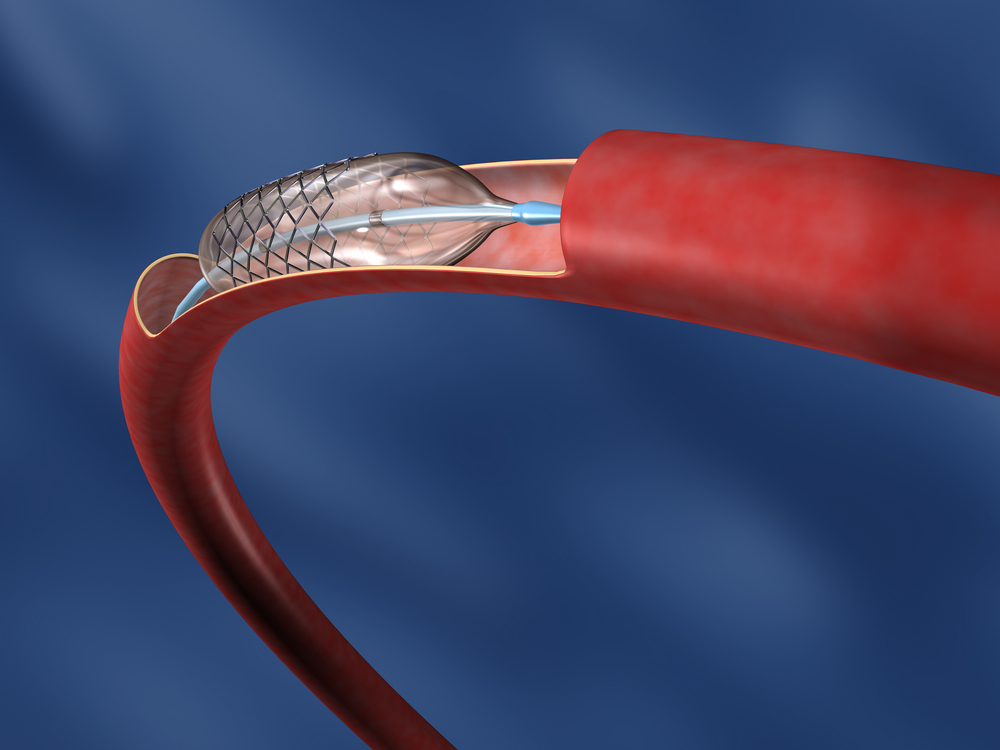
Стентирование коронарных сосудов: особенности процедуры. При сужении или блокировке коронарных артерий может развиться ишемия или инфаркт. Для восстановления нормального кровообращения…
- Подготовительный этап. Врач определяет показания и противопоказания к операции, назначает необходимые обследования и готовит пациента к процедуре.
- Оперативный этап. Пациент поступает в стационар, назначается дата операции. Выполняются все необходимые действия для восстановления кровотока.
- Послеоперационный период. Пациент получает необходимый уход для быстрого восстановления, и при отсутствии осложнений его выписывают домой.
В дальнейшем пациент проходит реабилитацию и возвращается к привычной жизни с некоторыми ограничениями.
Рекомендуется, чтобы пациент лег в больницу за несколько дней до операции. В этот период может проводиться дополнительное обследование при необходимости. Также пациенты имеют возможность общаться с лечащим врачом и находиться в окружении других выздоравливающих, что положительно влияет на их психологическое состояние. Перед операцией проводится обучение правильному дыханию и техникам расслабления.
Операция обычно назначается на утренние часы. В этот день у мужчин удаляют волосы на грудной клетке, а пациента направляют на консультацию к анестезиологу. Употребление пищи запрещено. Последний прием пищи должен состояться накануне вечером и быть легким. Перед самой операцией пациента укладывают на каталку и везут в операционную.
В среднем продолжительность хирургического вмешательства составляет от 3 до 6 часов. Пациента подключают к аппарату искусственной вентиляции легких и вводят в глубокий наркоз. Если планируется сложное шунтирование, сердце может быть временно остановлено, в то время как кровообращение поддерживается специальным устройством.
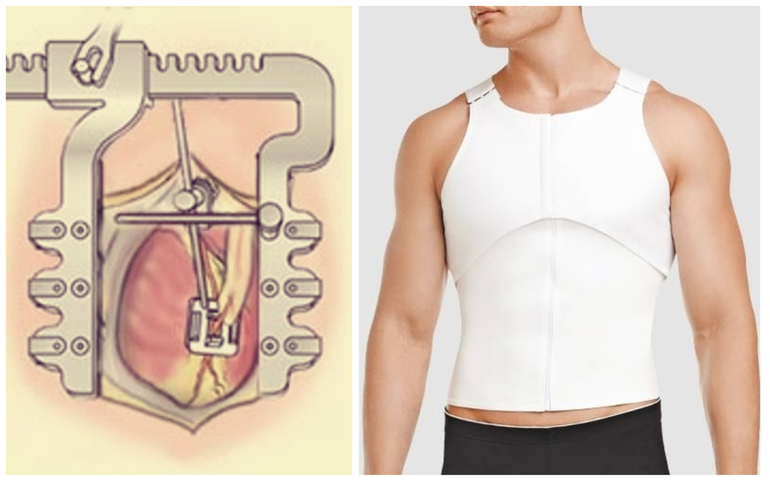
Если хирург уверен в успешном исходе операции или требуется установить небольшое количество шунтов, все манипуляции могут проводиться на работающем сердце. Сначала обеспечивается доступ к органу, для чего выполняется продольный разрез грудной клетки. Затем специалист осматривает сердце и прилегающие артерии и аорту. Из здоровых сосудов вырезаются фрагменты, которые будут использоваться в качестве шунтов. Эти участки накладываются на пораженные области, после чего сосуды ушиваются. На завершающем этапе рана зашивается.
https://youtube.com/watch?v=enCI1YUHlGI

Восстановительный период
После аортокоронарного шунтирования пациенты остаются в реанимации на протяжении нескольких дней. По мере восстановления основных функций организма, больного могут перевести в общую палату. Для того чтобы этот процесс прошёл без задержек, следует соблюдать несколько рекомендаций:
- Все движения должны быть плавными, избегая чрезмерного напряжения.
- Дыхание должно быть умеренным, без излишних усилий, чтобы способствовать быстрому заживлению грудины.
- Необходимо стараться контролировать кашель. Однако, если он редкий и умеренный, это может помочь улучшить работу лёгких.
Каждый день осуществляется мониторинг состояния раны и скорости её заживления. Швы снимаются на десятый день. Не стоит забывать, что даже если кожа восстановилась, это не означает, что костная ткань также зажила. Ускорить этот процесс можно, используя специальный бандаж для грудной клетки.
Двигательная активность восстанавливается постепенно: примерно с третьего дня пациента усаживают на кровать, он начинает пробовать вставать и передвигаться по палате. Затем он постепенно выходит в коридор. К моменту выписки пациент уже может гулять на расстояние до 1 км ежедневно. Первые три недели реабилитации рекомендуется проводить в санатории. Полный восстановительный процесс может занять до трёх месяцев. По истечении этого времени пациента направляют на ЭКГ с нагрузкой. Если не обнаруживается изменений, характерных для ишемической болезни, человеку разрешается вернуться к привычному образу жизни.
Почему стоит рассмотреть возможность пересадки сердца за границей? Пересадка сердца – это сложная процедура, требующая соблюдения определённых условий. В первую…
Если врач назначил медикаменты, их следует принимать строго по предписанию. Важно избегать стрессовых ситуаций и отказаться от курения. Некоторым пациентам может быть рекомендована диета для снижения веса. Даже при отсутствии жалоб, регулярные визиты к врачу для контроля состояния здоровья остаются необходимыми.
https://youtube.com/watch?v=BTpMdYNyrb0
Итоги лечения
Риск возникновения ранних осложнений, таких как тромбоз и инфицирование ран, варьируется от 4 до 6%. Трудно точно предсказать, сколько времени пациент сможет прожить после операции. В среднем, пациенты, перенесшие шунтирование, живут еще около 10 лет.
После хирургического вмешательства 60% пациентов отмечают исчезновение симптомов. 30% из них сообщают о значительном улучшении состояния. В 85% случаев удается предотвратить повторное развитие атеросклероза сосудов.
Осложнения после операции
Осложнения после аортокоронарного шунтирования (АКШ) могут варьироваться от легких до серьезных и требуют внимательного мониторинга и управления. Важно отметить, что большинство пациентов восстанавливаются без серьезных проблем, однако некоторые осложнения могут возникнуть в процессе реабилитации.
Одним из наиболее распространенных осложнений является инфекция в области хирургического разреза. Это может проявляться покраснением, отеком и выделениями из раны. В таких случаях может потребоваться антибиотикотерапия и, в редких случаях, повторная операция для дренирования абсцесса.
Еще одним потенциальным осложнением является тромбообразование, которое может привести к инфаркту миокарда или инсульту. Это связано с тем, что в процессе операции могут образовываться тромбы, которые затем могут отрываться и блокировать кровоток в коронарных артериях или в сосудах головного мозга. Для предотвращения этого осложнения пациентам часто назначаются антикоагулянты и антиагреганты.
Также возможно развитие аритмий, которые могут возникнуть в результате нарушения электрофизиологических свойств сердца после операции. Аритмии могут проявляться в виде учащенного сердцебиения, перебоев в работе сердца или даже более серьезных нарушений, таких как фибрилляция предсердий. В большинстве случаев аритмии проходят самостоятельно, но в некоторых случаях может потребоваться медикаментозное лечение или установка кардиостимулятора.
Другим осложнением может стать сердечная недостаточность, которая может развиться из-за повреждения миокарда во время операции или из-за недостаточного кровоснабжения сердечной мышцы. Симптомы сердечной недостаточности включают одышку, отеки и усталость. Лечение может включать диуретики, ингибиторы АПФ и другие сердечные препараты.
Наконец, стоит упомянуть о возможных осложнениях, связанных с анестезией, таких как аллергические реакции, проблемы с дыханием или сердечно-сосудистыми функциями. Эти осложнения требуют немедленного вмешательства анестезиолога и могут потребовать дополнительного наблюдения после операции.
В заключение, хотя аортокоронарное шунтирование является относительно безопасной и эффективной процедурой, важно осознавать возможные осложнения и их последствия. Пациенты должны быть проинформированы о рисках и симптомах, которые могут возникнуть после операции, чтобы своевременно обратиться за медицинской помощью при необходимости.
Долгосрочные результаты и прогноз
Долгосрочные результаты аортокоронарного шунтирования (АКШ) сердца зависят от множества факторов, включая состояние пациента, степень коронарной болезни, наличие сопутствующих заболеваний и качество хирургического вмешательства. В целом, АКШ демонстрирует хорошие результаты в улучшении качества жизни и увеличении продолжительности жизни у пациентов с ишемической болезнью сердца.
По данным различных исследований, через 5-10 лет после операции около 70-80% пациентов отмечают значительное улучшение в симптомах стенокардии и общей физической активности. Однако, несмотря на успешность операции, важно учитывать, что со временем может произойти повторное сужение коронарных артерий, что может привести к рецидиву симптомов и необходимости повторного вмешательства.
Прогноз после АКШ также зависит от факторов, таких как возраст пациента, наличие диабета, гипертонии и других сердечно-сосудистых заболеваний. У пациентов старше 70 лет, а также у тех, кто страдает от сопутствующих заболеваний, риск осложнений и неблагоприятных исходов может быть выше. В то же время, у молодых пациентов с хорошей физической формой и отсутствием серьезных сопутствующих заболеваний прогноз обычно более благоприятный.
Ключевым аспектом долгосрочного прогноза является соблюдение пациентом рекомендаций по изменению образа жизни, включая отказ от курения, контроль уровня холестерина и артериального давления, а также регулярные физические нагрузки. Эти меры могут значительно снизить риск повторного возникновения сердечно-сосудистых заболеваний и улучшить результаты после АКШ.
Кроме того, современные методы диагностики и лечения, такие как стентирование и медикаментозная терапия, могут быть использованы в сочетании с АКШ для достижения наилучших результатов. Важно, чтобы пациенты находились под регулярным наблюдением кардиолога, что позволит своевременно выявлять и корректировать возможные проблемы.
Таким образом, долгосрочные результаты аортокоронарного шунтирования в значительной степени зависят от индивидуальных характеристик пациента, качества хирургического вмешательства и соблюдения рекомендаций по образу жизни. Своевременное вмешательство и комплексный подход к лечению могут существенно повысить шансы на успешный исход и улучшение качества жизни пациентов с ишемической болезнью сердца.
Альтернативные методы лечения ишемической болезни сердца
Ишемическая болезнь сердца (ИБС) является одной из наиболее распространенных сердечно-сосудистых заболеваний, и ее лечение требует комплексного подхода. В дополнение к аортокоронарному шунтированию (АКШ), которое часто рассматривается как стандартный метод хирургического вмешательства, существуют и другие альтернативные методы лечения, которые могут быть применены в зависимости от состояния пациента и степени заболевания.
Одним из таких методов является медикаментозная терапия, которая включает использование антиагрегантов, статинов, бета-блокаторов и других препаратов, направленных на улучшение коронарного кровотока, снижение уровня холестерина и контроль артериального давления. Эти лекарства могут значительно уменьшить риск сердечно-сосудистых событий и улучшить качество жизни пациентов с ИБС.
Кроме того, существует возможность применения интервенционных методов, таких как коронарная ангиопластика с установкой стента. Этот метод менее инвазивен по сравнению с АКШ и может быть эффективным для лечения сужений коронарных артерий. Коронарная ангиопластика позволяет расширить суженные участки артерий и восстановить нормальный кровоток, что может привести к улучшению симптомов стенокардии и общей физической активности пациента.
Не менее важным аспектом лечения ИБС является изменение образа жизни. Это включает в себя отказ от курения, соблюдение диеты с низким содержанием насыщенных жиров и холестерина, регулярные физические нагрузки и управление стрессом. Эти изменения могут существенно снизить риск прогрессирования заболевания и улучшить общее состояние здоровья.
Также стоит отметить, что в некоторых случаях может быть рекомендовано применение методов реабилитации сердца, которые включают в себя комплекс физических упражнений, образовательные программы и психологическую поддержку. Эти программы направлены на восстановление физической активности и улучшение психоэмоционального состояния пациентов после перенесенных сердечно-сосудистых заболеваний.
В заключение, выбор метода лечения ишемической болезни сердца должен основываться на индивидуальных показаниях и состоянии пациента. Альтернативные методы, такие как медикаментозная терапия, интервенционные процедуры и изменения образа жизни, могут быть эффективными и в некоторых случаях предпочтительными по сравнению с аортокоронарным шунтированием. Важно, чтобы лечение проводилось под контролем квалифицированного специалиста, который сможет подобрать оптимальную стратегию для каждого конкретного пациента.