Пересадка сердца — это сложная операция, спасающая жизни пациентам с тяжелыми сердечными заболеваниями, когда другие методы неэффективны. В статье мы рассмотрим процесс трансплантации сердца: от первой успешной операции до современных методов сохранения донорского органа. Также обсудим стоимость процедуры в России, продолжительность жизни после пересадки и прогнозы для пациентов, что поможет читателям понять все аспекты этого важного медицинского вмешательства.
Первая в мире операция и история уникальных случаев
Задолго до того, как была осуществлена первая успешная пересадка сердца, учёные провели обширные исследования в таких областях, как кардиология, трансплантология и иммунология. Установлено, что успешность приживления донорского органа зависит не только от совместимости по группе крови и резус-фактору.
Первая в мире трансплантация была осуществлена в Советском Союзе в 1962 году. В качестве пациента выступила собака, которой советский учёный Владимир Демихов успешно пересадил сердце и лёгкие. Первая пересадка сердца человеку состоялась в США, в штате Миссисипи, в 1964 году. Хирургом, проводившим эту операцию, был Джеймс Харди. Пациентом стал 68-летний Бойд Раш, который поступил в клинику в состоянии кардиогенного шока из-за необратимых изменений в сосудах. Команда врачей под руководством Харди пересадила ему сердце обезьяны. К сожалению, донорский орган оказался слишком мал для поддержания жизни пациента, и спустя полтора часа Раш скончался. Тем не менее, этот случай стал историческим, так как врачи научились сохранять органы до трансплантации, и сердце, хоть и ненадолго, заработало.
Это интересно!
Недавно в СМИ появилась информация о том, что известному американскому актёру Арнольду Шварценеггеру была проведена подобная операция, однако эта информация не была подтверждена.
В середине 60-х годов прошлого века хирурги пытались пересаживать людям органы животных, таких как овцы и различные виды обезьян. Однако организм человека отторгал эти биоматериалы, и пациенты умирали в течение нескольких часов после операции.
В начале декабря 1967 года в Кейптауне, Южноафриканская республика, произошла знаковая история, ставшая началом первой операции по пересадке сердца от человека к человеку. 25-летняя Дениз Дарвалл попала под колёса автомобиля и была доставлена в больницу Грот Шур с необратимыми повреждениями мозга. Несмотря на трагедию, её отец решился подписать документы о согласии на пересадку органов дочери другим пациентам. Одним из таких пациентов стал Луи Вашкански, страдавший от тяжёлой формы сахарного диабета, который привёл к отказу жизненно важных органов. Сердце Дениз оказалось подходящим для пересадки, и хирургическая команда под руководством профессора Кристиана Барнарда успешно провела операцию. Вашкански восстановился и даже давал интервью, но, к сожалению, его здоровье было сильно подорвано основным заболеванием, и через 18 дней он скончался от двустороннего воспаления лёгких.
Смерть Вашкански вызвала печаль среди врачей и общественности, но также вдохновила доктора Барнарда на дальнейшие операции. В начале 1968 года его следующим пациентом стал стоматолог Филипп Блайберг, который прожил почти два года после пересадки. В дальнейшем доктор Барнард провёл множество успешных операций, делясь своим опытом с коллегами. В 1968 году было выполнено более 100 таких операций, и трансплантология стремительно развивалась, превращая ортотопическую трансплантацию сердца в реальность.
Первая трансплантация сердца в России была осуществлена в ноябре 1968 года, когда хирургической бригадой руководил доктор А.А. Вишневский. Долгое время информация об этом случае оставалась в секрете, так как пациент прожил недолго после операции. Советским медикам пришлось преодолеть множество бюрократических препятствий, прежде чем они смогли начать массовое и успешное проведение таких операций. Первая успешная трансплантация была выполнена хирургом Валерием Шумаковым в 1987 году, его пациенткой стала Александра Шалькова, которая прожила с пересаженным сердцем более 8 лет.
Врачи отмечают, что трансплантация сердца является сложной, но жизненно важной процедурой для пациентов с терминальной сердечной недостаточностью. Операция требует высокой квалификации хирургов и современного оборудования. Успех трансплантации во многом зависит от состояния пациента до операции и от донорского органа. Врачи подчеркивают, что после процедуры необходима строгая иммуносупрессивная терапия для предотвращения отторжения.
Стоимость трансплантации сердца варьируется в зависимости от страны и медицинского учреждения, но в большинстве случаев она превышает несколько миллионов рублей. Несмотря на высокие затраты, многие специалисты считают, что трансплантация значительно улучшает качество жизни пациентов и увеличивает их продолжительность жизни. Важно, чтобы пациенты были хорошо информированы о рисках и преимуществах данной процедуры.

Сколько стоит донорское сердце
Трансплантация органов является дорогостоящей процедурой по всему миру. Ее стоимость варьируется в зависимости от местоположения клиники и ее репутации. Также на цену влияет количество операций, проводимых в данном учреждении, согласно международным рейтингам. В среднем, стоимость трансплантации колеблется от 250 до 370 тысяч долларов. Поскольку продажа органов запрещена, пересадка возможна только после смерти донора и с письменного согласия его близких. В России стоимость пересадки сердца ниже, однако найти донорский орган значительно сложнее.
Донорское сердце предоставляется пациенту безвозмездно, но сама операция, реабилитационный период и последующее лечение требуют значительных финансовых затрат. В нашей стране для некоторых пациентов предусмотрена программа квот, которая помогает тем, кто остро нуждается в хирургическом вмешательстве. После консультации с трансплантологом больной может узнать о своих шансах на получение бесплатной помощи.
В России существует центр, занимающийся подбором донорских органов, расположенный в Москве. В стране функционируют три крупных медицинских учреждения, где проводятся операции по пересадке сердца:
- Трансплантологический центр имени В.И. Шумакова (Москва);
- НИИ патологии кровообращения имени Е.Н. Мешалкина (Новосибирск);
- Научно-исследовательский центр имени В.А. Алмазова (Санкт-Петербург).
Поскольку донорство в России не так распространено, как в других странах, законодательство в этой области требует доработки. Это создает проблемы, из-за которых не удается помочь всем нуждающимся пациентам. В нашей стране ежегодно выполняется 150-200 трансплантаций, тогда как в США это число превышает 28 000. Поэтому многие пациенты вынуждены обращаться за помощью за границу, чтобы получить необходимую операцию в кратчайшие сроки.
| Аспект | Описание | Примечания |
|---|---|---|
| Операция | ||
| Показания | Тяжелая сердечная недостаточность, не поддающаяся медикаментозному лечению; кардиомиопатии; ишемическая болезнь сердца в терминальной стадии; врожденные пороки сердца. | Оценка проводится мультидисциплинарной командой. |
| Противопоказания | Активные инфекции, онкологические заболевания, тяжелые сопутствующие заболевания (почечная/печеночная недостаточность), активное употребление психоактивных веществ, несоблюдение медицинских рекомендаций. | Абсолютные и относительные. |
| Подготовка | Комплексное обследование (анализы, ЭКГ, УЗИ, КТ, МРТ), консультации специалистов, психологическая подготовка. | Включение в лист ожидания донорского органа. |
| Процесс | Удаление больного сердца, имплантация донорского сердца, подключение к кровеносным сосудам. | Длительность 4-8 часов, проводится под общим наркозом. |
| Послеоперационный период | Интенсивная терапия, иммуносупрессивная терапия, реабилитация. | Риск отторжения, инфекций. |
| Результат | ||
| Выживаемость | 1 год: 85-90%; 5 лет: 70-75%; 10 лет: 50-55%. | Зависит от возраста, сопутствующих заболеваний, соблюдения рекомендаций. |
| Качество жизни | Значительное улучшение, возвращение к нормальной активности. | Требует постоянного медицинского наблюдения и приема препаратов. |
| Осложнения | Отторжение органа, инфекции, побочные эффекты иммуносупрессоров (почечная недостаточность, диабет, онкология). | Регулярные обследования для раннего выявления. |
| Стоимость | ||
| США | $1.5 — $2.5 миллиона (включая операцию, госпитализацию, послеоперационное лечение, лекарства). | Может значительно варьироваться в зависимости от штата и клиники. |
| Европа (Германия, Великобритания) | €150,000 — €500,000. | Зависит от страны, клиники, сложности случая. |
| Россия | От 3 до 10 миллионов рублей (включая операцию и начальный период реабилитации). | Часто покрывается государственными квотами или благотворительными фондами. |
| Что входит в стоимость | Сама операция, пребывание в стационаре, медикаменты (включая иммуносупрессоры), реабилитация, последующие обследования. | Долгосрочные расходы на лекарства и обследования могут быть значительными. |
| Источники финансирования | Страховка, государственные программы, благотворительные фонды, личные средства. | Важно заранее изучить возможности покрытия расходов. |
Показания и противопоказания к трансплантации
Существует множество клинических показаний для проведения трансплантации. Обычно это такие заболевания, которые не поддаются лечению с помощью традиционных терапевтических методов:
- тяжелая сердечная недостаточность;
- значительные дистрофические изменения в сердечной мышце, вызванные прогрессирующей ишемической болезнью сердца;
- расширение стенок сердечных камер с нарушением систолы, что наблюдается при кардиомиопатиях;
- выраженные аритмии;
- врожденные анатомические аномалии и пороки, которые не поддаются кардиопластике;
- серьезные нарушения работы клапанов сердца;
- стеноз коронарных артерий при тяжелых формах стенокардии;
- доброкачественные опухоли, такие как фибромы или миксомы.
Также существуют противопоказания, которые необходимо учитывать при обследовании пациентов:
- алкоголизм, наркомания, курение;
- злокачественные опухоли;
- любые формы сахарного диабета;
- обострения хронических заболеваний;
- запущенные стадии ожирения;
- все воспалительные и инфекционные болезни;
- стабильная легочная гипертензия;
- аутоиммунные заболевания (геморрагические васкулиты, артриты и артрозы);
- все виды коллагенозов (системная красная волчанка, ревматические болезни и склеродермия);
- психические расстройства;
- серьезные сопутствующие заболевания других органов и систем.
Возраст пациента, которому показана операция, не должен превышать 65 лет, однако в некоторых случаях врачи могут сделать исключение. Многое зависит от общего состояния здоровья человека. Во время общения с пациентом врач должен выяснить, готов ли он к операции и к последующей реабилитации. Иногда пациенты отказываются от трансплантации. В таких случаях им объясняют возможные последствия, но если человек твердо решает не проходить операцию, вмешательство не осуществляется.

Время ожидания операции
Поиск доноров – это длительный и сложный процесс. Ожидание операции может занять до двух лет. В течение этого времени пациенту обеспечивается поддержка с помощью мощных лекарственных средств. Трансплантологи постоянно сталкиваются с нехваткой доноров, и, к сожалению, некоторые пациенты могут не дождаться подходящего органа и скончаться до истечения этого срока. Существуют серьезные заболевания, при которых трансплантация является единственным выходом.
Пациент, нуждающийся в пересадке, должен быть внесён в список ожидания. Если удастся найти подходящего донора, будет проведена запланированная операция с необходимыми подготовительными процедурами. В случае ухудшения состояния больного его переводят в кардиохирургическое отделение и назначают соответствующее лечение. Как только состояние пациента стабилизируется, ему выполняется оперативное вмешательство.
Важно!
Если пациенту требуется срочная трансплантация, его фамилия должна находиться в начале списка.
Каким должно быть донорское сердце
Найти подходящего донора для пересадки сердца – задача не из легких, так как не все органы человека подходят для этой процедуры. Существует несколько важных критериев, которым должно соответствовать донорское сердце:
- возраст донора – не старше 45 лет;
- анатомические особенности – отсутствие патологий;
- функциональные показатели – в пределах нормы;
- совпадение группы крови и резус-фактора с данными пациента;
- иммунологическая совместимость (это влияет на вероятность отторжения органа после пересадки);
- размеры сердца – должны быть аналогичны размерам сердца реципиента, допускаются отклонения в пределах 20-30%;
- отсутствие у донора зависимостей от алкоголя, табака и наркотиков;
- отсутствие у донора хронических заболеваний других органов и систем, так как это может негативно сказаться на функционировании сердца.

Трансплантация детям
Детская трансплантология демонстрирует значительный прогресс в разных странах мира. Однако Россия в этом направлении отстает от зарубежных специалистов. В нашей стране пересадка донорских сердец осуществляется только детям, достигшим 10-летнего возраста, в то время как за границей уже давно проводят операции на органах для детей младше 4-5 лет.
Пересадка сердца от взрослого донора к ребенку невозможна из-за различий в размерах органа и его функции в системе кровообращения. Если речь идет о трансплантации печени или почки, то орган можно взять у взрослого донора. Однако сердце должно быть донорским от ребенка, и возраст донора должен соответствовать возрасту реципиента.
Процесс пересадки сердца ребенку представляет собой гораздо более сложную задачу, чем операция для взрослого пациента. Найти подходящего донора становится еще более затруднительно, а детский организм не обладает достаточной устойчивостью и продолжает расти. Дети труднее переносят сильнодействующие препараты, которые необходимо принимать после операции. У детей младшего возраста вероятность позднего отторжения трансплантата значительно выше, чем у взрослых, а опасные осложнения могут развиваться стремительно.
Доноры сердца: кто они такие
Часто донорами становятся люди, пострадавшие в серьезных автомобильных и железнодорожных авариях. Их помещают в реанимационное отделение, где они находятся в коматозном состоянии, а врачи поддерживают их жизнь с помощью аппарата искусственной вентиляции легких. Прежде чем рассматривать возможность донорства, медицинские специалисты должны установить, что состояние пациента безнадежно. Необходимо зафиксировать смерть мозга и отсутствие его функционирования. После проведения необходимых исследований врачи могут обратиться к родственникам пациента с просьбой о донорстве. Как показывает практика, близкие зачастую принимают положительное решение.
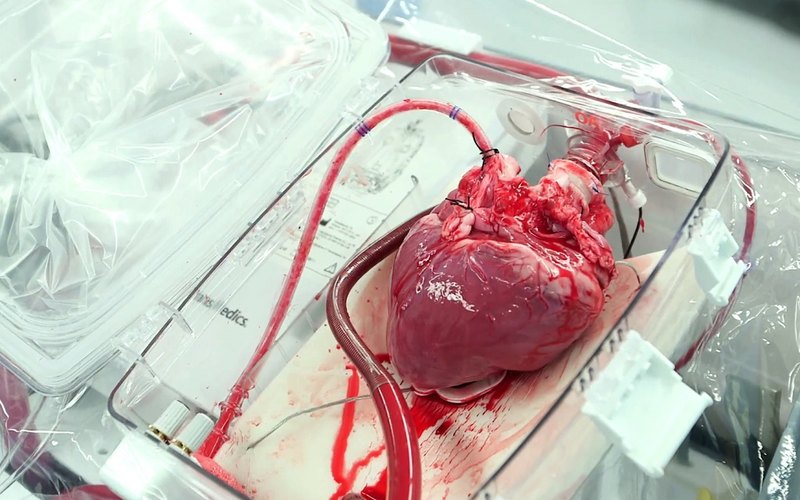
Если родственники соглашаются на донорство, они подписывают ряд документов, после чего пациента отключают от аппаратов жизнеобеспечения. В большинстве случаев решение о донорстве принимается в экстренном порядке. Органы быстро изымаются из тела и помещаются в специальный раствор, который сохраняет их свойства, после чего их доставляют к пациенту, нуждающемуся в трансплантации.
Существует практика, которая постепенно начинает развиваться и в нашей стране. Некоторые люди заранее оформляют у нотариуса завещание, в котором указывают, что их органы могут быть использованы в медицине и помочь другим людям после их смерти.
Что такое искусственное сердце
Искусственное сердце – это высокоэффективное устройство, предназначенное для поддержания жизни людей, ожидающих донорский орган. Оно также используется кардиохирургами во время сложных операций на открытом сердце. Устройство, которое обеспечивает нормальный кровоток в процессе операций на открытых полостях сердца, называется гемооксигенатором. Когда возникает необходимость временно заменить функции сердечной мышцы и улучшить качество жизни пациента, речь идет о кардиопротезе.
В марте 2010 года известный российский кардиохирург Лео Бокерия совместно с коллегой из США провели уникальную операцию. Они заменили пораженное сердце пациента на кардиопротез. Это искусственное сердце обеспечивало кровоснабжение всех тканей и органов человека, однако аккумулятор такого устройства весил около 10 кг. Его нужно было перезаряжать дважды в день, каждые 12 часов. Несмотря на определенные риски и неудобства, искусственное сердце способно спасти жизнь пациента и поддерживать его здоровье до тех пор, пока не будет найден донор.
Подготовка больного к операции
Перед проведением операции пациента осматривает кардиохирург, который также назначает необходимые медикаменты. Пациенту предстоит сдать как общий, так и развернутый анализы крови. Это необходимо для подтверждения совместимости донорского сердца и предотвращения возможного отторжения в послеоперационный период. Анализ крови также позволяет выявить такие заболевания, как СПИД, венерические инфекции и гепатиты. Кроме анализов крови, пациенту требуется пройти ряд дополнительных обследований:
- рентгенографию или флюорографию грудной клетки;
- анализ мочи;
- ультразвуковое исследование сердца;
- консультацию у стоматолога и ЛОРа для исключения хронических заболеваний полости рта и носоглотки;
- женщины должны пройти осмотр у гинеколога, а мужчины – у уролога.
При поступлении в стационар необходимо иметь при себе документы и их оригиналы. К ним относятся паспорт, СНИЛС, страховой полис, выписка с результатами всех исследований и направление из местного лечебного учреждения (по месту регистрации).
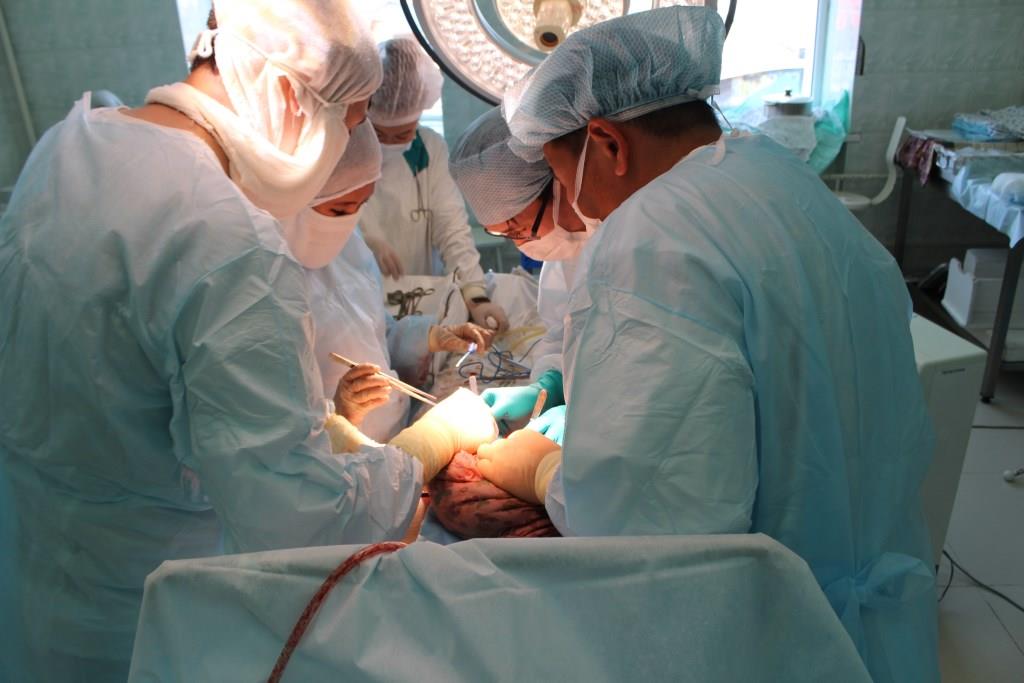
Особенности операции
В среднем, процедура пересадки сердца занимает от 6 до 12 часов. Существует два основных метода, по которым осуществляется трансплантация:
- гетеротопический;
- ортотопический.
Эти методы различаются по расположению донорского органа. При гетеротопическом подходе хирург не удаляет больное сердце пациента из грудной клетки. Оно остается на своем месте, а донорский орган устанавливается ниже. В ходе операции врач создает несколько дополнительных сосудистых соединений для улучшения кровообращения. Преимуществом данного метода является возможность легкого удаления трансплантата в случае его отторжения. Однако существуют и недостатки, такие как повышенный риск тромбообразования и сжатия органов грудной клетки, включая легкие.
Ортотопическая трансплантация подразумевает полное удаление желудочков больного сердца. При этом хирург оставляет предсердия на месте и соединяет их с предсердиями донорского органа. Сократительную функцию предсердий поддерживают с помощью гемооксигенатора, а ритм и частоту сердечных сокращений контролирует кардиостимулятор.
Существует две технологии выполнения операции:
- биатральная;
- бикавальная.
Биатральная методика включает соединение донорского органа с организмом пациента. Хирург соединяет трансплантат с предсердиями, легочной артерией и аортой. В случае бикавального подхода соединение осуществляется через полые вены. Бикавальная методика считается менее рискованной и приводит к меньшему числу осложнений в послеоперационный период.
Ближе к завершению операции, после того как крупные артерии соединены с кровотоком пациента, сердце может начать сокращаться самостоятельно. Если этого не происходит, его активность стимулируют с помощью электрического разряда. После успешного «запуска» сердца хирурги проверяют надежность сосудистых соединений и осматривают операционную область на наличие внутренних кровотечений. При отсутствии таковых операция завершается, и пациента переводят в реанимационное отделение.
Осложнения в послеоперационном периоде
После проведения трансплантации у пациента остается заметный вертикальный шрам, который простирается от области грудинно-ключичного сочленения до пупка. Многие пациенты предпочитают скрывать его, выбирая одежду с высоким воротником или прибегая к использованию косметических средств для маскировки.
Обратите внимание!
Первые десять дней после операции считаются наиболее критическими и сложными. В этот период происходит адаптация организма к трансплантату.
На начальном этапе после трансплантации могут возникнуть следующие осложнения:
- отторжение донорского органа;
- образование тромбов в крупных сосудах;
- развитие инфекционных заболеваний;
- внутренние кровотечения;
- воспаление легких из-за застоя;
- патологии почек и печени;
- инфекционный перикардит;
- нарушения сердечного ритма.
К поздним осложнениям относятся:
- злокачественные опухоли;
- инфаркты миокарда;
- ишемические процессы;
- недостаточность сердечных клапанов;
- атеросклероз;
- сосудистые заболевания.
Поздние осложнения могут проявиться спустя несколько месяцев или даже лет после хирургического вмешательства.
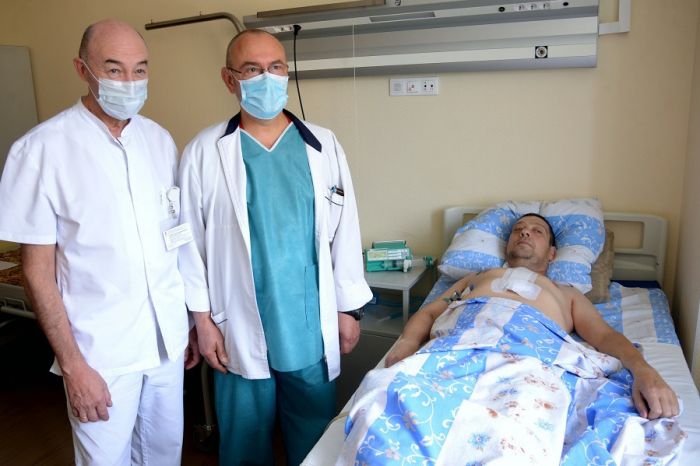
Образ жизни после пересадки сердца
Жизнь пациента после пересадки сердца проходит через несколько этапов реабилитации, и общий срок восстановления составляет примерно 12 месяцев.
В первые дни после операции пациент находится в отделении интенсивной терапии, где медицинский персонал внимательно следит за его состоянием и функционированием донорского органа. После хирургического вмешательства больной выполняет простые дыхательные упражнения для восстановления нормальной вентиляции легких. В положении лежа ему необходимо делать пассивные движения ногами, сгибая и разгибая их, а также сгибать голеностопные суставы. Эти простые упражнения помогают предотвратить образование тромбов в сосудах нижних конечностей.
Если в первые дни не возникают серьезные осложнения, пациента переводят в кардиологическое отделение, где он остается на протяжении 3-4 недель. В это время ему назначают мощные медикаменты, известные как иммуносупрессоры, которые временно подавляют иммунную систему, чтобы избежать отторжения трансплантата. Кроме того, могут быть назначены цитостатические препараты, средства для укрепления сосудистых стенок и стимуляции сердечной активности.
Врачи контролируют состояние пациента, назначая ему ультразвуковое исследование сердца, электрокардиограмму, а также анализы крови и мочи. Эти анализы помогают выявить возможные вторичные инфекции и начать их лечение на ранних стадиях. Одним из осложнений, которые могут возникнуть при приеме некоторых препаратов, является носовое кровотечение, связанное с действием гепарина, который предотвращает тромбообразование и улучшает кровообращение.
После выписки из больницы пациент продолжает реабилитацию в домашних условиях. В первые месяцы после пересадки сердца необходимо проходить биопсию миокарда каждые 14 дней. Эта процедура позволяет оценить приживаемость трансплантата и корректировать дозы медикаментов. Регулярная биопсия помогает врачам своевременно выявить возможное отторжение донорского органа.
На дому пациент продолжает принимать иммуносупрессоры, так как риск отторжения пересаженного органа остается высоким в течение первых 12 месяцев после операции. В этот период крайне важно строго следовать рекомендациям врача, регулярно посещать кардиолога, проходить обследования и сдавать анализы. Необходимо внимательно следить за своим здоровьем, избегать переохлаждения и инфекционных заболеваний, так как ослабленный иммунитет может привести к серьезным осложнениям даже от обычной простуды.
В период реабилитации следует избегать физических нагрузок и придерживаться специальной диеты. Также важно регулярно выполнять комплекс лечебных упражнений, согласованный с лечащим кардиологом. Не рекомендуется употреблять жареную, жирную и соленую пищу. Лучше всего готовить на пару и увеличивать потребление фруктов и овощей. Категорически запрещено употребление алкоголя, курение, а также посещение сауны и бань.
Послеоперационная профилактика
Несмотря на определенные ограничения, пациенты, перенесшие пересадку сердца, могут вести полноценную жизнь, и их качество жизни значительно улучшается. Известны случаи, когда такие люди прожили более 15 лет, придерживаясь следующих профилактических мер:
- избегание интенсивных физических нагрузок;
- регулярные прогулки на свежем воздухе;
- соблюдение режима сна, отдыха и питания;
- строгое выполнение назначений врача по приему медикаментов;
- минимизация резких температурных изменений;
- употребление термически обработанной пищи.
Также рекомендуется избегать мест с большим скоплением людей. Это позволяет снизить уровень психологического стресса и риск респираторных заболеваний, которые могут возникнуть на массовых мероприятиях. При соблюдении этих рекомендаций пациенты могут вести привычный образ жизни, не испытывая аритмии, одышки или отеков.
Продолжительность жизни и прогнозы врачей
Успешность пересадки сердца влияет на продолжительность жизни пациентов, которая зависит от возраста, образа жизни и реакции на назначенные лекарства. Люди, которые могут заботиться о себе и работают в комфортных условиях, обычно чувствуют себя значительно лучше после операции. Согласно статистике, успешная трансплантация может увеличить жизнь человека на 5-10 лет.
Через год после операции уровень выживаемости составляет 80-85%. Со временем этот показатель снижается, так как могут возникать инфекционные заболевания, с которыми сложно справиться. Через 5-7 лет после пересадки пациенты могут столкнуться с осложнениями, связанными с патологиями клапанов и коронарных артерий. Примерно 45% пациентов живут около 10 лет после операции. Существует также группа людей, которые установили рекорды по выживанию после пересадки донорского сердца. Их доля составляет 15%, и они могут жить 15-20 лет. Хотя таких случаев меньше, они являются реальными примерами из медицинской практики.
Несмотря на возможные осложнения, общий прогноз после операции остается положительным. Многое зависит от психологического состояния пациента, его самодисциплины и стремления к полноценной жизни. В таких случаях продолжительность жизни человека с пересаженным сердцем может быть максимальной.
Этика и правовые аспекты трансплантации сердца
Трансплантация сердца является сложной и высокотехнологичной медицинской процедурой, которая требует соблюдения строгих этических и правовых норм. Эти аспекты играют ключевую роль на всех этапах трансплантации, начиная от донорства и заканчивая реабилитацией пациента.
Одним из основных этических вопросов является определение критериев для выбора доноров. В большинстве стран донорство органов осуществляется на основе принципа добровольности, что подразумевает наличие информированного согласия. Это означает, что донор или его законные представители должны быть полностью осведомлены о процессе, рисках и последствиях. Важно отметить, что в некоторых странах существует система «презумпции согласия», где считается, что каждый человек согласен на донорство, если не выразил явного отказа при жизни.
Правовые аспекты трансплантации сердца также включают в себя регулирование процесса распределения органов. В большинстве стран существуют национальные или региональные регистры, которые помогают в организации очереди на трансплантацию. Эти регистры учитывают множество факторов, таких как медицинские показания, совместимость тканей и время ожидания. Это позволяет обеспечить справедливое распределение органов и минимизировать риск злоупотреблений.
Кроме того, важным аспектом является соблюдение прав пациентов, как доноров, так и реципиентов. Законодательство должно защищать их интересы, гарантируя, что процесс трансплантации будет проходить с максимальным уважением к человеческому достоинству. Это включает в себя право на информацию, право на выбор и право на защиту личных данных.
Этика трансплантации также затрагивает вопросы, связанные с коммерциализацией органов. В большинстве стран продажа органов запрещена, и это правило направлено на предотвращение эксплуатации уязвимых групп населения. Однако в некоторых регионах все еще существуют черные рынки, что подчеркивает необходимость международного сотрудничества и строгого контроля.
Таким образом, этические и правовые аспекты трансплантации сердца являются важными факторами, которые влияют на успешность процедуры и ее восприятие обществом. Соблюдение этих норм не только обеспечивает безопасность и справедливость в процессе трансплантации, но и способствует повышению доверия к медицинской системе в целом.
Современные технологии в трансплантации сердца
Трансплантация сердца является одной из самых сложных и высокотехнологичных медицинских процедур, которая требует применения передовых технологий и методов. В последние годы в этой области произошли значительные изменения, которые улучшили результаты операций и повысили шансы на выживание пациентов.
Одной из ключевых технологий, используемых в трансплантации сердца, является иммуносупрессия. После пересадки сердца организм пациента может отвергать новый орган, так как он воспринимает его как чуждый. Для предотвращения этого процесса применяются специальные препараты, которые подавляют иммунный ответ. Современные схемы иммуносупрессии стали более эффективными и менее токсичными, что позволяет снизить риск отторжения и улучшить качество жизни пациентов.
Другой важной технологией является использование экстракорпоральных устройств, таких как механические сердца и аппараты для поддержки кровообращения. Эти устройства могут временно заменить функцию сердца, позволяя пациентам дожить до трансплантации. Например, механические устройства поддержки сердца (VAD) используются для пациентов с тяжелой сердечной недостаточностью, что дает возможность улучшить их состояние и увеличить шансы на успешную пересадку.
Современные методы имaging (визуализации) также играют важную роль в трансплантации сердца. Использование высокоточных методов, таких как магнитно-резонансная томография (МРТ) и компьютерная томография (КТ), позволяет врачам более точно оценить состояние сердца до и после операции. Это помогает в планировании операции и мониторинге состояния пациента после трансплантации.
Кроме того, генетические исследования становятся все более важными в области трансплантации. Анализ генетической совместимости между донором и реципиентом может значительно снизить риск отторжения органа. Современные лаборатории используют молекулярные методы для определения HLA-типирования, что позволяет выбрать наиболее подходящего донора для конкретного пациента.
Не менее важным аспектом является развитие технологий хранения органов. Новые методы криоконсервации и транспортировки органов позволяют значительно увеличить время, в течение которого сердце может оставаться жизнеспособным вне организма донора. Это открывает новые возможности для трансплантации, особенно в случаях, когда донор и реципиент находятся на значительном расстоянии друг от друга.
Таким образом, современные технологии в трансплантации сердца значительно улучшили результаты операций и повысили шансы на выживание пациентов. Применение новых методов и подходов позволяет не только успешно проводить операции, но и обеспечивать высокое качество жизни после них.
Психологическая поддержка для пациентов и их семей
Трансплантация сердца — это не только физическая операция, но и серьезное психологическое испытание как для пациентов, так и для их семей. Психологическая поддержка играет ключевую роль в процессе подготовки к операции, во время реабилитации и в период адаптации к новой жизни после трансплантации.
Перед операцией пациенты часто испытывают страх и тревогу, связанные с неизвестностью, возможными осложнениями и необходимостью принимать иммуносупрессивные препараты. Психологическая поддержка на этом этапе может включать индивидуальные консультации с психологом, групповые занятия, а также участие в программах подготовки к трансплантации. Эти мероприятия помогают пациентам осознать свои чувства, научиться справляться с тревогой и лучше понимать процесс операции.
После трансплантации сердца пациенты сталкиваются с новыми вызовами, такими как необходимость изменения образа жизни, соблюдение режима приема медикаментов и регулярные медицинские обследования. Психологическая поддержка в этот период может включать в себя помощь в адаптации к новым условиям жизни, обучение методам релаксации и управления стрессом, а также поддержку в вопросах социальной интеграции.
Семьи пациентов также нуждаются в психологической поддержке. Наблюдая за страданиями своих близких, они могут испытывать сильный стресс, чувство беспомощности и даже вину. Психологическая помощь для семей может включать в себя консультации, группы поддержки и образовательные программы, которые помогут им лучше понять процесс трансплантации и научиться поддерживать своих близких.
Важно отметить, что успешная трансплантация сердца требует комплексного подхода, включающего не только медицинские, но и психологические аспекты. Психологическая поддержка способствует улучшению качества жизни пациентов и их семей, помогает справиться с эмоциональными трудностями и повышает шансы на успешную реабилитацию после операции.