Открытая полостная операция на сердце — важный этап в лечении сердечно-сосудистых заболеваний. В статье рассмотрим основные виды операций, их показания и этапы проведения, а также диагностические процедуры, определяющие необходимость хирургического вмешательства. Понимание классификации операций и особенностей реабилитации поможет пациентам и их близким подготовиться к лечению и повысить шансы на успешное восстановление.
Общие показания
Сердечные заболевания, при которых могут потребоваться операции, включают пороки сердца, проблемы с кровоснабжением и аритмии. Плохое кровоснабжение миокарда свидетельствует об ишемической болезни сердца (ИБС), которая может привести к инфаркту миокарда, образованию аневризмы и значительному тромбообразованию. Существуют и другие показания для хирургического вмешательства:
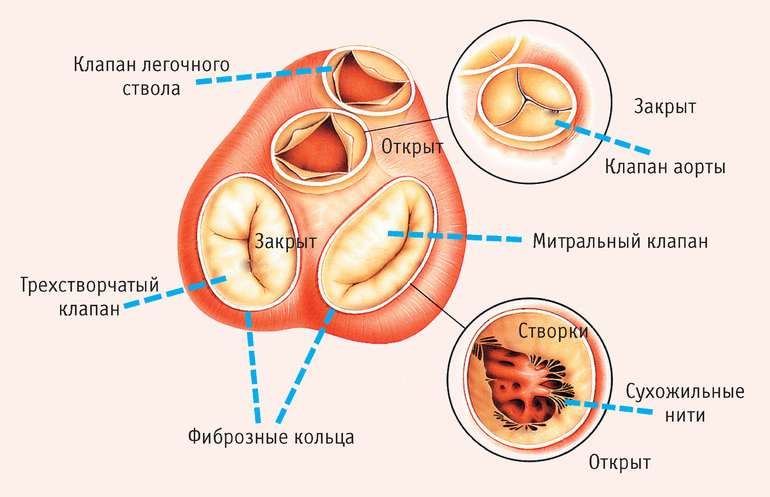
- Приобретённые и врождённые пороки. Многие дефекты клапанов несовместимы с жизнью. Эти заболевания часто выявляются ещё в утробе матери, а операция может быть назначена в первые дни после рождения.
- Нарушения в ритме, частоте и последовательности сокращений сердца.
Оперативное лечение рекомендуется, если наблюдается значительное ухудшение жизненных показателей на фоне основного сердечного заболевания, медикаментозная терапия оказывается неэффективной, а также при выявлении ухудшений в работе сердечной мышцы на запущенной стадии патологии.
Следует помнить, что любая операция может привести к осложнениям или обострениям в процессе реабилитации.
Таким образом, какие виды операций на сердце существуют в кардиохирургии:
- Закрытые. В этом случае орган не подвергается прямому воздействию. Операция выполняется вне сердца, и для неё не требуется специальное оборудование, кроме стандартных хирургических инструментов.
- Открытые. Во время вмешательства открывается полость сердца. Для этого используется специализированная аппаратура, включая устройства для искусственного кровообращения. При открытой операции сердце временно останавливается, и кардиохирург работает с неактивными лёгкими.
- Рентгенохирургические. В этом методе применяются катетеры с устройствами, которые вводятся в полость сердца или сосудов для устранения дефектов. Процесс операции контролируется с помощью монитора.

Врачи отмечают, что открытая полостная операция на сердце является важным методом лечения различных сердечно-сосудистых заболеваний. Существует несколько видов таких операций, включая коронарное шунтирование, замену сердечных клапанов и операции по исправлению врожденных пороков сердца. Показания к проведению этих вмешательств могут варьироваться в зависимости от состояния пациента. Например, коронарное шунтирование рекомендуется при тяжелых стенозах коронарных артерий, тогда как замена клапанов показана при их недостаточности или стенозе, вызывающем симптомы сердечной недостаточности. Врачи подчеркивают, что выбор метода и необходимость операции должны основываться на комплексной оценке состояния пациента, его возраста и сопутствующих заболеваний. Правильное решение может значительно улучшить качество жизни и продлить ее.
Виды хирургических манипуляций
В кардиохирургии операции классифицируются в зависимости от типа порока, состояния пациента и подхода к лечению. В соответствии с первым критерием врач может назначить экстренное, неотложное или плановое вмешательство. Если заболевание представляет опасность для жизни пациента, то выполняется экстренная операция.
Неотложные процедуры не требуют немедленного выполнения. К ним кардиохирург готовится в течение нескольких дней. При этом существует вероятность осложнений и даже летального исхода. Плановые операции считаются предпочтительными, но их выполнение не является срочным. Они назначаются врачом после обсуждения с пациентом.
Радикальные операции направлены на полное устранение пороков. Паллиативные вмешательства считаются вспомогательными и используются для улучшения состояния пациента или подготовки его к радикальному лечению.
Продолжительность и ход операции зависят от диагноза и наличия сопутствующих заболеваний. Время проведения процедуры может варьироваться от 30 минут до 8 часов и более. В среднем на одну операцию уходит около 3 часов. Для её выполнения применяется общий наркоз. Перед операцией на сердце пациент проходит полное обследование:
- УЗИ грудной клетки.
- ЭКГ.
- Лабораторные анализы.
На основе полученных данных определяется степень и локализация патологического процесса.
В подготовительный период пациенту рекомендуется соблюдать диету, ограничив потребление соли, острых и жирных блюд. За 8 часов до операции следует воздержаться от еды и питья. В операционном блоке повторно оценивается состояние пациента. Анестезиолог вводит наркоз. Если операция является малоинвазивной, используется местное обезболивание.
https://youtube.com/watch?v=RyWAzjG-2hc
| Вид операции | Показания к проведению | Описание |
|---|---|---|
| Коронарное шунтирование (АКШ) | Ишемическая болезнь сердца (ИБС), стеноз коронарных артерий, не поддающийся стентированию | Создание обходных путей для кровотока в обход суженных или закупоренных коронарных артерий с использованием сосудистых трансплантатов (шунтов). |
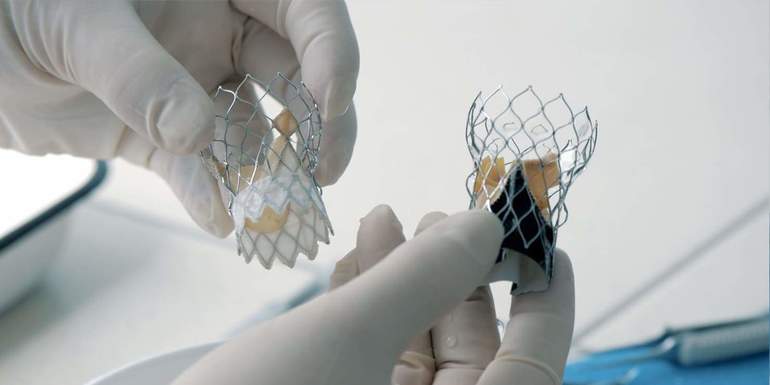
| Протезирование/пластика клапанов сердца | Пороки клапанов сердца (стеноз, недостаточность) | Замена поврежденного клапана искусственным протезом или восстановление его функции путем пластики. |
| Коррекция врожденных пороков сердца | Дефекты межпредсердной или межжелудочковой перегородки, тетрада Фалло, транспозиция магистральных артерий и другие | Устранение анатомических дефектов сердца, присутствующих с рождения, для восстановления нормального кровотока. |
| Удаление опухолей сердца | Доброкачественные или злокачественные новообразования в полостях сердца или на его поверхности | Хирургическое иссечение опухоли для предотвращения ее роста, метастазирования и нарушения функции сердца. |
| Трансплантация сердца | Терминальная стадия сердечной недостаточности, не поддающаяся медикаментозному лечению | Замена больного сердца донорским органом. |
Ишемия и порок
При ишемической болезни сердца пациентам часто назначают ангиопластику или аортокоронарное шунтирование (АШ). В первом случае врач устанавливает стент в области сужения артерии, что помогает предотвратить образование тромбов и бляшек, а также восстанавливает нормальный кровоток. Основная цель аортокоронарного шунтирования заключается в создании альтернативного пути для кровотока, минуя повреждённый сосуд.
Для шунта обычно используется вена самого пациента, взятая из нижних конечностей или грудной области. Если вена берется из грудной области, такую операцию называют маммарокоронарным шунтированием. Она может проводиться как при работающем сердце, так и при его нарушениях.
Методы хирургического лечения сердечных пороков:
- Протезирование клапана. В этом случае кардиохирург устанавливает либо механический, либо биологический клапан. Механические клапаны изготавливаются из металла или пластика и могут служить более 80 лет. Однако пациентам с такими клапанами необходимо постоянно принимать препараты для разжижения крови, чтобы избежать тромбообразования. Механические клапаны редко выходят из строя, что снижает риск летального исхода. Биологические клапаны, сделанные из тканей сердца животных, не требуют применения антикоагулянтов, но имеют недостаток — они быстрее изнашиваются, и их замена требуется каждые 10-20 лет.
- Ушивание. Если дефект перегородки не превышает 30 мм, его можно зашить. В случае более крупных дефектов используются синтетические материалы для их устранения.
Кардиография сердца — это безопасный и эффективный метод для оценки состояния и проходимости сердечных сосудов. Обследование…
Устранение аритмии
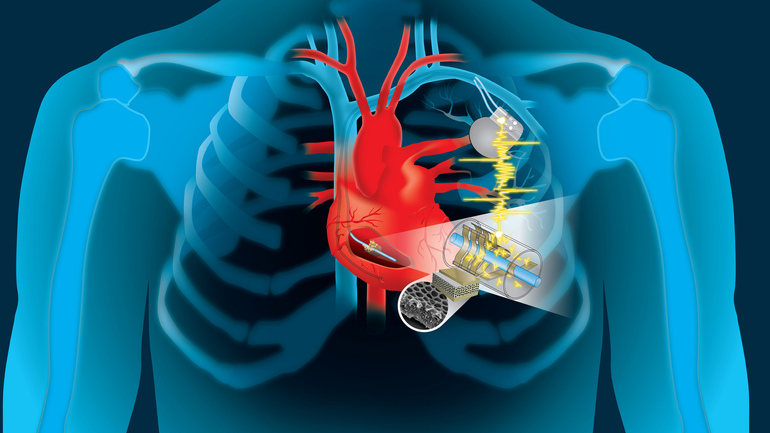
При нарушениях сердечного ритма часто рекомендуется установка кардиостимулятора. Это устройство имплантируется под кожей в области грудной клетки. Электроды, находящиеся в кардиостимуляторе, генерируют электрические импульсы, которые способствуют нормальному сокращению сердца.
При аритмии также могут проводиться другие процедуры:
- Имплантация. Установка дефибриллятора имеет схожий принцип работы с кардиостимулятором. Однако основное отличие заключается в том, что дефибриллятор эффективно справляется как с быстрым, так и с медленным сердцебиением.
- Радиочастотная абляция. Это малоинвазивная процедура, направленная на коррекцию работы сердца путем устранения основной причины аритмии. В процессе вмешательства врач использует современные технологии и катетеры, которые позволяют воздействовать электроимпульсами на проблемные участки. В результате разрушения патологических тканей восстанавливается нормальный ритм сердечных сокращений.
Если лечение конкретной анатомической структуры невозможно или не приносит результатов, и орган не способен перекачивать кровь, может быть рекомендована его пересадка.
https://youtube.com/watch?v=tEQ1PDJ2zgc
Реабилитационный период
После хирургического вмешательства пациент остается в стационаре на срок до трех недель. В течение этого времени врач внимательно следит за состоянием больного. Выписка осуществляется только после проведения всех необходимых анализов и получения удовлетворительных результатов, включая ЭКГ. В течение первого месяца после операции пациенту рекомендуется придерживаться специальной диеты и вести спокойный, размеренный образ жизни. В ранний послеоперационный период строго запрещается курение, физические нагрузки и употребление тяжелой пищи.
Возможные осложнения в первые недели после операции:
- резкое повышение температуры;
- покраснение или отек в области швов;
- выделения из раны;
- боли в груди;
- головокружение;
- диарея;
- вздутие живота;
- затрудненное дыхание;
- рвота и тошнота.
На плановом осмотре кардиохирург проводит аускультацию сердцебиения, измеряет артериальное давление и собирает анамнез.
Для оценки эффективности проведенной операции назначаются УЗИ, томография и рентген. Осмотры проводятся раз в месяц в течение полугода, а затем — раз в полгода.
В первые годы после операции строго запрещено принимать медикаменты без назначения врача. Для ускорения процесса восстановления рекомендуется часто гулять на свежем воздухе и совершать пешие прогулки. Пациенты, которым установлены искусственные импланты для замены клапанов, должны принимать антикоагулянты на протяжении всей жизни.
Жизнь после операции постепенно возвращается к норме. Полное восстановление может занять до года. Негативный прогноз возможен в случае несоблюдения рекомендаций врача или возникновения осложнений во время операции (инфекционные процессы, неудачная приживаемость импланта, обострение хронических заболеваний).
https://youtube.com/watch?v=1BbaQVWXlhI

Подготовка к операции
Подготовка к открытой полостной операции на сердце является важным этапом, который включает в себя несколько ключевых аспектов. Этот процесс начинается с тщательной оценки состояния пациента и его медицинской истории. Врач-кардиохирург проводит полное обследование, включая физикальное обследование, лабораторные анализы и инструментальные исследования, такие как ЭКГ, эхокардиография и, при необходимости, коронарография.
Одним из первых шагов подготовки является обсуждение с пациентом всех возможных рисков и осложнений, связанных с операцией. Важно, чтобы пациент понимал, что открытая операция на сердце — это серьезная процедура, требующая не только физической, но и психологической подготовки. Врач объясняет, как будет проходить операция, какие этапы она включает и каков ожидаемый период восстановления.
Перед операцией пациенту может быть рекомендовано пройти дополнительные обследования, такие как анализы крови на уровень гемоглобина, электролитов и коагуляцию, а также рентгенографию грудной клетки для оценки состояния легких. Эти исследования помогают выявить возможные противопоказания к операции и оценить общее состояние сердечно-сосудистой системы.
Также важным аспектом подготовки является оптимизация состояния пациента. Если у пациента имеются сопутствующие заболевания, такие как диабет или гипертония, необходимо привести их в стабильное состояние. Это может включать корректировку медикаментозной терапии, изменение диеты и режима физической активности. В некоторых случаях может потребоваться консультация других специалистов, таких как эндокринолог или терапевт.
Накануне операции пациенту обычно рекомендуется воздержаться от приема пищи и жидкости в течение определенного времени, чтобы минимизировать риски во время анестезии. В некоторых случаях может быть назначено предварительное медикаментозное лечение для снижения тревожности и улучшения общего состояния.
В день операции пациент поступает в стационар, где проводится финальная подготовка. Это может включать установку внутривенных катетеров, мониторинг жизненных показателей и, при необходимости, дополнительные обследования. Перед началом операции пациенту объясняются все этапы предстоящей процедуры, а также дается возможность задать вопросы и обсудить свои опасения.
Таким образом, подготовка к открытой полостной операции на сердце — это комплексный процесс, который требует внимательного подхода и взаимодействия между пациентом и медицинским персоналом. Правильная подготовка может значительно повысить шансы на успешный исход операции и ускорить восстановление пациента в послеоперационный период.
Осложнения и риски
Открытая полостная операция на сердце, как и любая хирургическая процедура, сопряжена с определенными осложнениями и рисками. Понимание этих аспектов крайне важно как для врачей, так и для пациентов, чтобы минимизировать вероятность негативных последствий и обеспечить успешное восстановление после операции.
Одним из наиболее распространенных осложнений является инфекция. Открытая операция на сердце требует разреза кожи и доступа к внутренним органам, что увеличивает риск попадания бактерий в организм. Инфекции могут возникать как на месте разреза, так и внутри грудной клетки, что может привести к серьезным последствиям, таким как медиастинит.
Другим важным риском является тромбообразование. Во время операции может произойти повреждение сосудов, что увеличивает вероятность образования тромбов. Эти тромбы могут привести к тромбоэмболии, что представляет собой опасное состояние, при котором тромб блокирует кровоток в легких или других органах.
Кроме того, существует риск сердечно-сосудистых осложнений, таких как аритмии, инфаркт миокарда или сердечная недостаточность. Эти состояния могут возникнуть как в ходе операции, так и в послеоперационный период, особенно у пациентов с уже существующими сердечно-сосудистыми заболеваниями.
Не менее важным является риск повреждения окружающих органов и тканей. Во время операции может произойти случайное повреждение легких, диафрагмы или нервов, что может привести к дополнительным проблемам, таким как пневмоторакс или нарушения дыхательной функции.
Послеоперационный период также может быть осложнен такими состояниями, как кровотечение, которое может потребовать повторного вмешательства. В некоторых случаях может наблюдаться задержка заживления, что также требует дополнительного медицинского вмешательства.
Важно отметить, что многие из этих рисков могут быть минимизированы благодаря тщательной предоперационной подготовке, выбору правильной техники операции и качественному послеоперационному уходу. Пациенты должны быть информированы о возможных осложнениях и рисках, чтобы иметь возможность принимать обоснованные решения о своем лечении.
В заключение, открытая полостная операция на сердце, несмотря на свои риски, остается важным и необходимым методом лечения различных сердечно-сосудистых заболеваний. Понимание возможных осложнений и их профилактика играют ключевую роль в успешном исходе операции и восстановлении пациента.
Прогноз и долгосрочные результаты
Прогноз после открытой полостной операции на сердце зависит от множества факторов, включая тип операции, общее состояние здоровья пациента, наличие сопутствующих заболеваний и возраст. В большинстве случаев, при своевременном и правильном проведении операции, прогноз является благоприятным. Однако важно учитывать, что каждая операция индивидуальна, и результаты могут варьироваться.
Долгосрочные результаты открытых операций на сердце, таких как коронарное шунтирование, замена клапанов или коррекция врожденных пороков, показывают высокую выживаемость пациентов. Исследования показывают, что через 5-10 лет после операции большинство пациентов отмечают значительное улучшение качества жизни, снижение симптомов и увеличение физической активности. Например, пациенты, перенесшие коронарное шунтирование, могут ожидать улучшения в 70-80% случаев, что позволяет им вернуться к привычному образу жизни.
Тем не менее, важно отметить, что риск осложнений, таких как повторная госпитализация, инфаркт миокарда или инсульт, сохраняется. В зависимости от типа операции и состояния пациента, этот риск может варьироваться от 5% до 20%. Поэтому регулярное наблюдение у кардиолога и соблюдение рекомендаций по образу жизни играют ключевую роль в поддержании здоровья после операции.
Кроме того, долгосрочные результаты могут зависеть от соблюдения пациентом рекомендаций по реабилитации, включая физическую активность, диету и отказ от вредных привычек, таких как курение. Успешная реабилитация может значительно улучшить прогноз и снизить риск осложнений в будущем.
В заключение, открытая полостная операция на сердце может существенно улучшить качество жизни и увеличить продолжительность жизни пациентов, однако для достижения наилучших результатов необходим комплексный подход, включающий как медицинское наблюдение, так и активное участие пациента в своем восстановлении.