Электрокардиограмма (ЭКГ) — ключевой инструмент в диагностике инфаркта миокарда, позволяющий выявлять изменения в сердечной активности, связанные с повреждением миокарда. В статье рассмотрим основные признаки на ЭКГ и расшифруем показатели, помогающие установить точный диагноз. Понимание этих аспектов важно как для медицинских специалистов, так и для пациентов, поскольку своевременная диагностика и правильная интерпретация результатов ЭКГ могут существенно повлиять на исход заболевания и качество жизни.
Описание патологических изменений
Электрокардиограмма (ЭКГ) является одним из самых простых и доступных методов для диагностики инфаркта миокарда. Для ее получения используется электрокардиограф — устройство, которое преобразует электрические импульсы сердца в графическую запись на пленке. Анализ полученных данных выполняет врач функциональной диагностики, который также предоставляет предварительное заключение.
Основные критерии для диагностики инфаркта миокарда на ЭКГ включают:
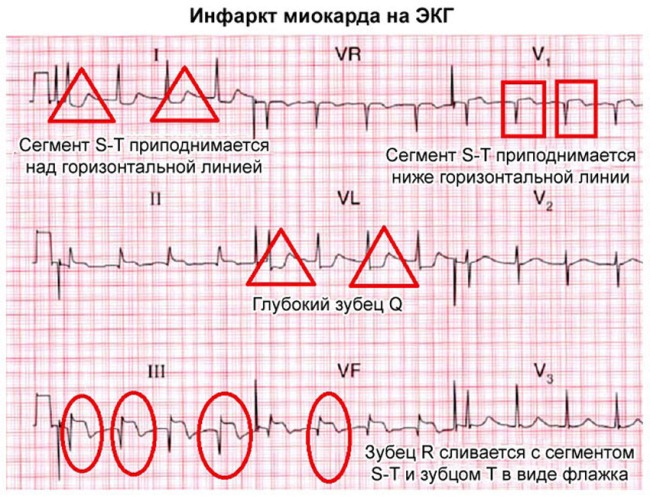
- В отведениях, где расположена зона некроза, отсутствует зубец R.
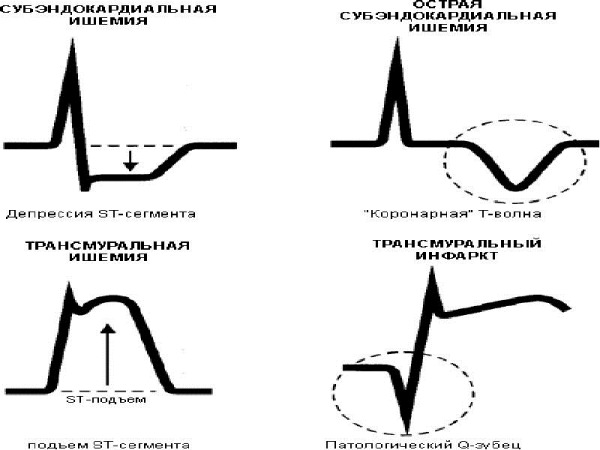
- Обнаруживается патологический зубец Q, который превышает одну четвертую высоты зубца R и имеет ширину более 0,03 секунды.
- В области поврежденного миокарда наблюдается подъем сегмента ST.
- Интервал ST смещается ниже изолинии в отведениях, противоположных зоне ишемии, что указывает на дискордантные изменения.
- В области инфаркта фиксируется отрицательный зубец T.
Существуют клинические ситуации, когда на электрокардиограмме не удается выявить явные признаки инфаркта миокарда, или они могут быть недостаточно убедительными. Это может происходить не только в первые часы появления патологических изменений, но и в течение первых суток. Причиной этого является наличие зон, которые не отображаются на стандартной записи из двенадцати отведений, таких как задняя поверхность левого желудочка и верхние отделы его передней поверхности.
Важно!
В таких случаях могут быть использованы дополнительные методы снятия ЭКГ, такие как метод Клетена, Неба или Слапака. Также можно применять кардиовизор, который помогает выявить скрытые патологические изменения в сердечной мышце.
Врачи подчеркивают, что электрокардиограмма (ЭКГ) является важным инструментом для диагностики инфаркта миокарда. Основные изменения, на которые обращают внимание специалисты, включают подъем сегмента ST, который указывает на острое повреждение миокарда. Также важными признаками являются инверсия зубца T и появление патологических Q-зубцов, что может свидетельствовать о перенесенном инфаркте. Врачи отмечают, что правильная интерпретация ЭКГ требует опыта и знаний, так как изменения могут варьироваться в зависимости от типа инфаркта и индивидуальных особенностей пациента. Своевременная диагностика по ЭКГ позволяет начать лечение на ранних стадиях, что значительно увеличивает шансы на успешное восстановление.

Стадии заболевания на ЭКГ
На электрокардиограмме (ЭКГ) инфаркт миокарда подразделяется на несколько этапов:
- острый коронарный синдром (ОКС);
- острая стадия;
- подострая стадия;
- стадия рубцевания.
ОКС продолжается от двух до четырех часов. На ЭКГ можно заметить признаки инфаркта миокарда: высокий и острый зубец T, элевацию или депрессию сегмента ST относительно изолинии, а также соединение T и сегмента ST. Острый этап может длиться до трех недель. Для него характерны наличие патологического зубца Q или QS, а также уменьшение сегмента R. Сегмент ST располагается ближе к изолинии, и формируется отрицательный (коронарный) T.
Подострая стадия может продолжаться до двух месяцев. На кардиограмме при инфаркте наблюдается патологический зубец Q или QS. Сегмент ST находится на уровне изолинии, а глубина T уменьшается. С третьего месяца начинается стадия рубцевания патологического очага. На ЭКГ фиксируется сохранение патологического Q или QS. Сегмент ST остается на изолинии, а форма T может варьироваться (отрицательный, изоэлектрический, слабоположительный).
Для первых трех стадий характерны реципрокные изменения на ЭКГ. В отведениях, противоположных очагу ишемии, фиксируются обратные отклонения. Это может проявляться подъемом зубца T вместо его депрессии, а также формированием положительного, а не отрицательного T.
После перенесенного инфаркта миокарда сердечная мышца подвергается кардиосклерозу. Кардиомиоциты заменяются соединительной тканью, из которой образуется грубый рубец, видимый при патологоанатомическом вскрытии. Рубцовая ткань может различаться по толщине, ширине и длине. Эти параметры влияют на дальнейшую сократительную способность миокарда. Если очаг склерозирования большой и глубокий, это свидетельствует о наличии обширного инфаркта миокарда.
Восстановление пациента занимает продолжительное время и может сопровождаться трудностями. Если зона склерозирования минимальна, повреждение миокарда может быть практически незаметным. Часто пациент не осознает, что перенес инфаркт, так как клинические проявления могут отсутствовать, а степень ишемии остается низкой.
Важно!
Рубец не вызывает болевых ощущений и может не беспокоить на протяжении 5-10 лет. Однако он приводит к перераспределению нагрузки на сердце.
Здоровая часть миокарда работает с удвоенной силой. Со временем оставшаяся часть сердечной мышцы изнашивается, и орган не справляется с нагрузкой. Симптомы ишемической болезни сердца усугубляются. Пациент может жаловаться на боли за грудиной, одышку, быструю утомляемость и выглядеть усталым. Больному необходимо постоянно принимать медикаменты.
| Показатель ЭКГ | Изменения при инфаркте миокарда | Дополнительные комментарии |
|---|---|---|
| Зубец Q | Появление патологического зубца Q (ширина > 0.04 с, глубина > 1/4 зубца R в том же отведении) | Указывает на некроз миокарда, формируется через несколько часов/дней после начала инфаркта. |
| Сегмент ST | Подъем сегмента ST (элевация) | Наиболее ранний и характерный признак трансмурального инфаркта. Может быть выпуклым вверх. |
| Депрессия сегмента ST (снижение) | Может указывать на ишемию, субэндокардиальный инфаркт или быть реципрокным изменением при трансмуральном инфаркте. | |
| Зубец T | Инверсия зубца T (отрицательный зубец T) | Появляется позже подъема ST, указывает на ишемию или повреждение миокарда. Может быть глубоким и симметричным. |
| Высокий, заостренный зубец T | Может быть ранним признаком ишемии (гиперкалиемия также может вызывать). | |
| Комплекс QRS | Уширение комплекса QRS | Может указывать на нарушение внутрижелудочковой проводимости, но не является специфичным для инфаркта. |
| Снижение амплитуды зубца R | Может быть признаком некроза миокарда. | |
| Динамика изменений | Последовательное развитие изменений | Важно оценивать ЭКГ в динамике (серийные ЭКГ) для подтверждения инфаркта и определения его стадии. |
| Локализация | Изменения в определенных отведениях | Позволяет определить локализацию инфаркта (например, передний, нижний, боковой). |
Основные виды патологии на кардиограмме
Классификация патологических изменений в зависимости от расположения на кардиограмме:
- инфаркт перегородки (поражение межжелудочковой перегородки (МЖП) в передней области);
- инфаркт верхушки;
- передняя часть левого желудочка;
- передний и боковой инфаркт;
- верхний отдел переднебоковой поверхности;
- боковая поверхность левого желудочка;
- высоко расположенный патологический очаг на левой боковой стенке;
- задний и диафрагмальный инфаркт (абдоминальный вариант, поражение нижней поверхности левого желудочка);
- заднебоковое (нижний боковой инфаркт) поражение миокарда;
- правый желудочек;
- область предсердий.
Важно!
При наличии обширного поражения миокарда патологические изменения затрагивают значительную часть сердца. На ЭКГ при инфаркте будут наблюдаться характерные изменения в нескольких отведениях одновременно.
Существуют и нетипичные формы патологических изменений. К ним относятся:
- ранний рецидив инфаркта;
- нарушение кровообращения в сердечной мышце, возникающее на фоне существующей блокады пучка Гиса;
- развитие повторных нарушений в области рубцово измененного миокарда.
Эти варианты инфаркта миокарда сложно диагностировать. Ключевую роль играет квалификация врача, занимающегося функциональной диагностикой. Наличие предыдущих исследований может оказать значительную помощь. Сравнение позволяет выявить новые изменения. Без применения такого подхода патология может остаться недиагностированной.
Как определить очаг инфаркта по ЭКГ
В каждом отведении регистрируются электрические сигналы, исходящие от определенного участка миокарда. На основе этих данных можно определить локализацию инфаркта на электрокардиограмме:
- I — переднебоковая область левого желудочка;
- II — подтверждает наличие патологического процесса в проекции отведений I или III;
- III — задняя часть диафрагмальной поверхности;
- aVL — боковая область левого желудочка;
- aVF — задний участок диафрагмальной поверхности;
- V1, V2 — межжелудочковая перегородка;
- V3 — передняя поверхность сердца;
- V4 — область верхушки сердца;
- V5, V6 — боковая стенка левого желудочка;
- V7, V8, V9 — задняя поверхность левого желудочка.
Если рассматривать исследование по Небу, то инфаркт миокарда на ЭКГ выглядит следующим образом:
- A — передняя поверхность левого желудочка;
- I — нижние и боковые стенки;
- D — боковые и задние поверхности;
- V3R, V4R — область правого желудочка.
Дифференциальная диагностика
Изменения, наблюдаемые на кардиограмме при остром инфаркте миокарда, не являются уникальными. Они могут также встречаться при других заболеваниях, таких как миокардит, тромбоэмболия легочной артерии, нарушения электролитного баланса, шок, булимия, панкреатит, язва желудка, холецистит, инсульт и анемия.
Для постановки диагноза не достаточно полагаться только на данные ЭКГ. Чтобы подтвердить наличие инфаркта миокарда, необходимо учитывать клинические симптомы и лабораторные маркеры. Отсутствие изменений на кардиограмме не исключает возможность ишемического поражения сердечной мышцы.
Заболевания сердца представляют собой серьезную угрозу для жизни. Скорость диагностики и начала лечения напрямую влияет на долгосрочный прогноз для пациента. Любые боли в области груди должны стать основанием для вызова неотложной медицинской помощи.
Диагностические процедуры начинаются с записи кардиограммы. Если в стандартных отведениях не удается получить ясную картину, врач может использовать запись в дополнительных отведениях. В некоторых случаях также может быть назначен анализ крови для выявления специфических маркеров.

Роль дополнительных исследований в диагностике инфаркта
Дополнительные исследования играют ключевую роль в диагностике инфаркта миокарда, особенно когда результаты электрокардиограммы (ЭКГ) не дают однозначной картины. Важно понимать, что ЭКГ является основным инструментом для первичной оценки состояния сердца, однако в некоторых случаях может потребоваться более глубокий анализ.
Одним из наиболее распространенных дополнительных методов является эхокардиография. Этот ультразвуковой метод позволяет визуализировать структуру и функцию сердца, выявляя участки, которые могут быть повреждены в результате инфаркта. Эхокардиография помогает оценить сократимость миокарда, а также выявить возможные осложнения, такие как тромбы или разрывы сердечной стенки.
Еще одним важным методом является нагрузочное тестирование, которое позволяет оценить реакцию сердца на физическую нагрузку. Этот тест может помочь выявить ишемию миокарда, которая не всегда проявляется в состоянии покоя. Нагрузочные тесты могут быть как физическими (например, беговая дорожка), так и фармакологическими, когда используются специальные препараты для имитации нагрузки на сердце.
Клинические анализы крови также являются важным компонентом диагностики инфаркта миокарда. Определение уровня кардиоспецифических маркеров, таких как тропонин, креатинкиназа (КК) и миоглобин, позволяет подтвердить или опровергнуть диагноз. Повышение уровня тропонина, например, является одним из наиболее чувствительных и специфичных показателей повреждения сердечной мышцы.
Кроме того, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) сердца могут быть использованы для более детального изучения состояния сердечно-сосудистой системы. Эти методы позволяют получить трехмерные изображения сердца и сосудов, что может быть полезно для оценки степени ишемии и выявления других патологий.
Наконец, ангиография коронарных артерий, которая включает в себя введение контрастного вещества и рентгенографию, позволяет визуализировать состояние коронарных сосудов и выявить наличие стенозов или окклюзий. Этот метод часто используется для планирования дальнейшего лечения, включая возможность проведения стентирования или коронарного шунтирования.
Таким образом, дополнительные исследования являются важным этапом в диагностике инфаркта миокарда. Они помогают не только подтвердить диагноз, но и оценить степень повреждения сердца, что в свою очередь определяет тактику лечения и прогноз для пациента.
Ошибки в интерпретации ЭКГ и их последствия
Интерпретация электрокардиограммы (ЭКГ) является важным этапом в диагностике инфаркта миокарда. Однако ошибки в этом процессе могут привести к серьезным последствиям, включая неправильное лечение и ухудшение состояния пациента. Важно понимать, какие распространенные ошибки могут возникнуть при анализе ЭКГ и как их избежать.
Одной из наиболее частых ошибок является неверная оценка сегмента ST. При инфаркте миокарда наблюдается подъем сегмента ST, который может быть интерпретирован как нормальный вариант или как признак других заболеваний, таких как перикардит или миокардит. Это может произойти из-за недостаточного опыта врача или недостаточной информации о клинической картине пациента.
Еще одной распространенной ошибкой является игнорирование изменений в зубцах T. Инверсия зубца T может указывать на ишемию миокарда, но иногда она может быть связана с другими состояниями, такими как гипокалиемия или гипертрофия миокарда. Важно учитывать весь контекст и сопутствующие симптомы, чтобы избежать неправильной интерпретации.
Также стоит отметить, что не всегда можно полагаться на стандартные нормы ЭКГ. У некоторых пациентов, особенно у пожилых или имеющих сопутствующие заболевания, могут быть индивидуальные особенности, которые требуют более тщательного анализа. Например, у пациентов с диабетом изменения на ЭКГ могут быть менее выраженными, что затрудняет диагностику инфаркта.
Ошибки в интерпретации ЭКГ могут также возникать из-за технических проблем, таких как плохое качество записи или неправильное размещение электродов. Это может привести к искажению данных и, как следствие, к неверной диагностике. Поэтому важно следить за качеством записи и правильно размещать электроды перед проведением ЭКГ.
Наконец, важно помнить, что ЭКГ — это лишь один из инструментов диагностики. Для подтверждения диагноза инфаркта миокарда необходимо учитывать результаты других исследований, таких как анализ крови на тропонины, а также клинические проявления и анамнез пациента. Комплексный подход к диагностике поможет избежать ошибок и обеспечить правильное лечение.
Советы по мониторингу состояния пациента после инфаркта
После перенесенного инфаркта миокарда крайне важно внимательно следить за состоянием пациента, чтобы предотвратить возможные осложнения и обеспечить успешное восстановление. Ниже приведены ключевые аспекты, на которые следует обратить внимание при мониторинге состояния пациента.
1. Регулярный контроль ЭКГ
Электрокардиограмма (ЭКГ) является основным инструментом для оценки состояния сердца после инфаркта. Регулярное проведение ЭКГ позволяет отслеживать изменения в сердечном ритме и выявлять возможные аритмии или другие отклонения. Важно проводить ЭКГ в динамике, чтобы сравнивать результаты и выявлять тенденции.
2. Мониторинг жизненно важных показателей
Следует регулярно контролировать такие жизненно важные показатели, как артериальное давление, частота сердечных сокращений, уровень кислорода в крови и температура тела. Эти параметры могут дать важную информацию о состоянии пациента и помочь в своевременном выявлении возможных осложнений.
3. Оценка симптомов
Пациенты должны быть обучены распознавать симптомы, которые могут указывать на ухудшение состояния, такие как одышка, боль в груди, сильная усталость или отеки. Важно, чтобы они знали, когда следует немедленно обратиться за медицинской помощью.
4. Психологическая поддержка
Перенесенный инфаркт может вызвать значительный стресс и тревогу у пациента. Психологическая поддержка, включая консультации с психологом или участие в группах поддержки, может помочь пациенту справиться с эмоциональными последствиями и улучшить качество жизни.
5. Соблюдение режима и диеты
После инфаркта важно следовать рекомендациям врача по поводу режима дня и питания. Ограничение потребления соли, жиров и сахара, а также увеличение физической активности могут значительно улучшить состояние пациента и снизить риск повторного инфаркта.
6. Регулярные обследования
Пациенты должны проходить регулярные медицинские обследования, включая анализы крови, УЗИ сердца и другие исследования, которые помогут оценить состояние сердечно-сосудистой системы и выявить возможные проблемы на ранних стадиях.
7. Принятие медикаментов
Соблюдение назначенного курса медикаментозной терапии является критически важным для предотвращения повторного инфаркта. Пациенты должны быть информированы о назначенных препаратах, их действии и возможных побочных эффектах, а также о важности регулярного приема лекарств.
Мониторинг состояния пациента после инфаркта миокарда требует комплексного подхода и активного участия как медицинского персонала, так и самого пациента. Своевременное выявление изменений в состоянии здоровья и соблюдение рекомендаций врача могут значительно повысить шансы на успешное восстановление и улучшение качества жизни.