Снятие электрокардиограммы (ЭКГ) — важная процедура для диагностики сердечно-сосудистых заболеваний, позволяющая оценить работу сердца и выявить патологии. В статье рассмотрим технику снятия ЭКГ, алгоритм действий по ГОСТу, подготовку пациентов и правильное размещение электродов. Особое внимание уделим диагностике у детей и беременных женщин, что поможет медицинским работникам обеспечить точность и безопасность процедуры. Эта информация будет полезна как специалистам, так и пациентам, желающим лучше понять процесс снятия ЭКГ.
Подготовка к процедуре
ЭКГ можно проводить в экстренных ситуациях, на дому или в рамках планового обследования. Погрешность портативных устройств не превышает отклонения стационарных аппаратов. Процесс выполнения процедуры в домашних условиях аналогичен тому, что используют медсестры в поликлиниках. Однако в этом случае специальная подготовка пациента не требуется.
Для более точной диагностики рекомендуется выполнить следующие шаги перед процедурой:
- В течение суток избегать употребления стимуляторов — крепкого кофе, чая, энергетических напитков и алкоголя.
- Облегчить пищеварение. Ограничиться легким приемом пищи, исключив жирные, острые и жареные блюда.
- Уведомить врача, который будет расшифровывать результаты ЭКГ, о необходимости приема кардиологических или успокаивающих препаратов. В некоторых случаях можно воздержаться от их приема за 3-4 часа до процедуры. Также следует сообщить медработнику, если у пациента установлен кардиостимулятор.
- За 15 минут до входа в кабинет важно успокоиться, расслабиться и провести хотя бы 10-15 минут в спокойствии.
- Не курить за час до процедуры.
В кабинете необходимо снять металлические украшения. Женщинам рекомендуется не использовать жирные кремы на области декольте. Мужчинам с заметным оволосением бриться не обязательно, однако, если это не плановое, а диагностическое обследование, медработники могут попросить удалить волосы. В таких случаях отказываться не стоит — иногда ЭКГ может помочь сохранить здоровье и жизнь.
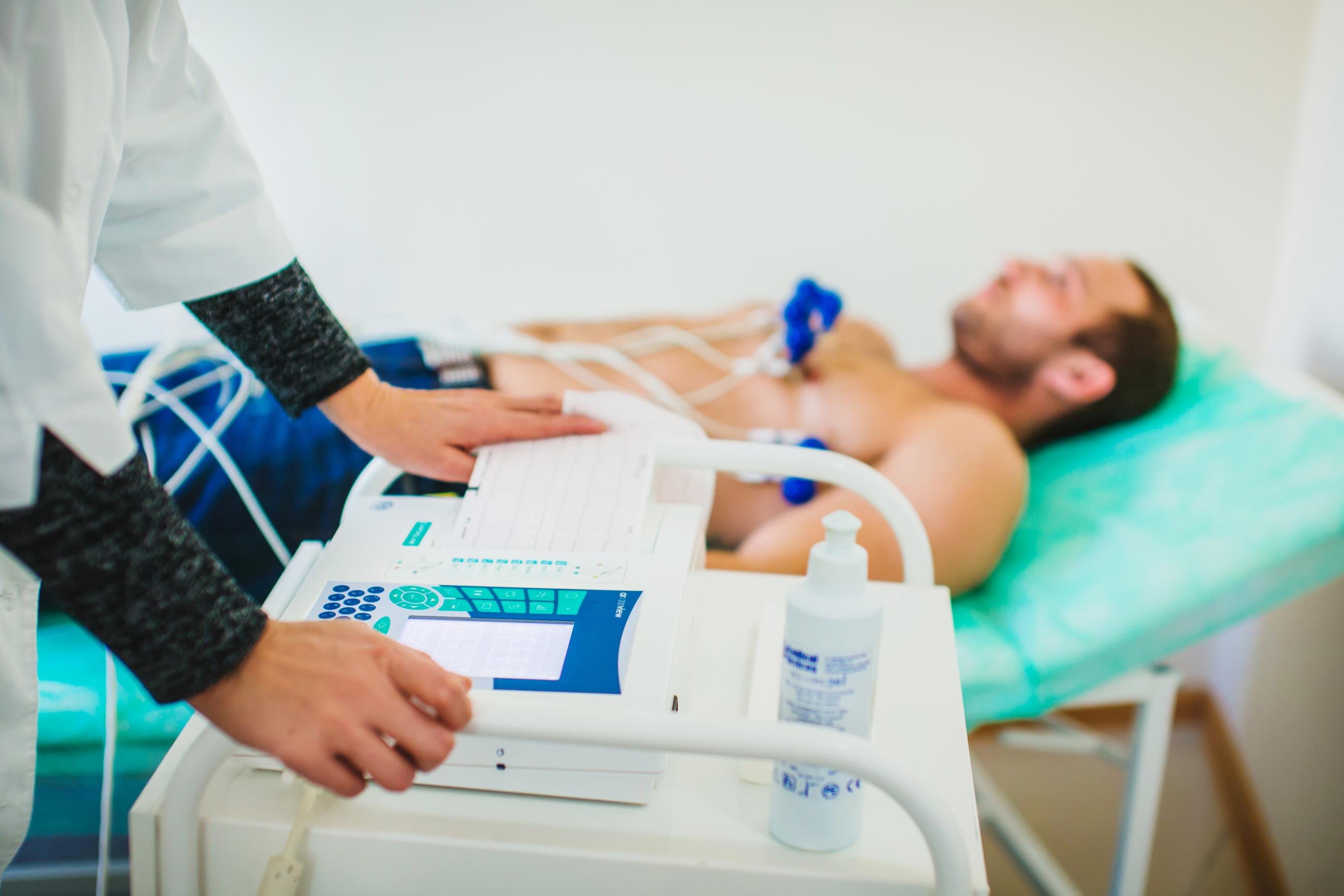
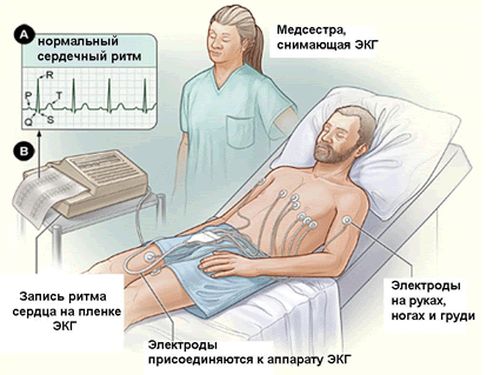
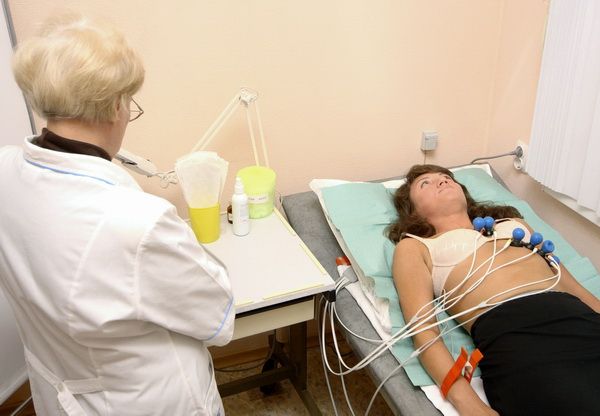
Перед каждым исследованием (даже если пациенту делают кардиограмму несколько раз в день) медработник записывает индивидуальные данные пациента в журнал, фиксируя дату и время процедуры. Пациенту предлагают лечь на кушетку — в особых случаях, например, если больной находится в инвалидной коляске, ЭКГ можно проводить в сидячем положении. Участки кожи, на которые будут накладываться электроды, обрабатывают специальным средством — иногда это может быть мыло с водой или соль. Датчики также обрабатываются этим средством, дополнительно дезинфицируются и покрываются гелем для улучшения проводимости.
Врачи подчеркивают важность правильной техники снятия ЭКГ для получения достоверных результатов. Первым шагом является подготовка пациента: необходимо обеспечить комфортное положение, объяснить процедуру и убедиться в отсутствии металлических предметов на теле. Затем следует очистить кожу в местах наложения электродов, чтобы минимизировать электрическое сопротивление. Врачи рекомендуют использовать стандартные места для размещения электродов, что обеспечивает сопоставимость результатов. При наложении электродов важно следить за их плотным контактом с кожей. После завершения процедуры специалисты акцентируют внимание на необходимости проверки качества записи, чтобы избежать ошибок в интерпретации данных. Правильное выполнение этих шагов способствует точной диагностике и эффективному лечению пациентов.

Техника снятия ЭКГ
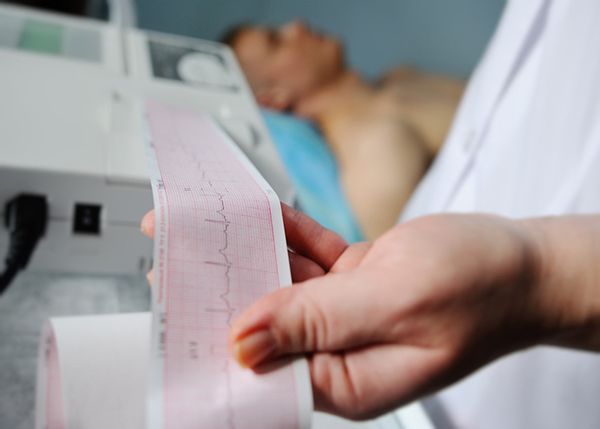
Электрокардиография представляет собой метод исследования сердечной деятельности, который позволяет выявить: ритм сердечных сокращений, нарушения в балансе калия и магния, проблемы с кровоснабжением миокарда, утолщение стенок сердца и зоны некроза. Электрокардиограмма — это графическое представление, по которому врач ставит диагноз. В кардиологических кабинетах пациентам выдают распечатку с результатами после их расшифровки в виде длинной бумажной ленты. В современных диагностических центрах информация отображается на экране, а пациентам предоставляется только текстовое описание.
Важно знать!
Электрокардиограф — это медицинский аппарат, состоящий из трех ключевых компонентов: входного узла, усилителя биопотенциала и регистратора. Современные устройства могут быть подключены к компьютеру для более удобной работы с данными.
| Этап | Действие | Описание |
|---|---|---|
| Подготовка пациента | 1. Идентификация пациента | Уточнить ФИО, дату рождения, сверить с направлением. |
| 2. Объяснение процедуры | Рассказать пациенту о ходе исследования, его безболезненности и необходимости сохранять неподвижность. | |
| 3. Подготовка кожи | Очистить кожу в местах наложения электродов от загрязнений, жира, волос (при необходимости сбрить). | |
| 4. Положение пациента | Уложить пациента на спину, расслабить, руки вдоль туловища, ноги не скрещивать. | |
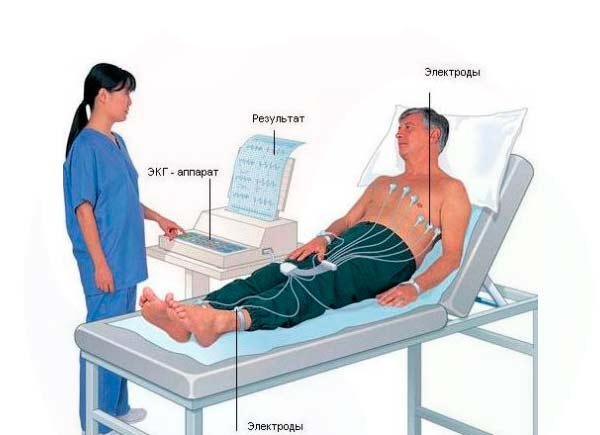
| Наложение электродов | 5. Наложение грудных электродов | V1: 4 межреберье справа от грудины. V2: 4 межреберье слева от грудины. V3: между V2 и V4. V4: 5 межреберье по среднеключичной линии. V5: на уровне V4 по передней подмышечной линии. V6: на уровне V4 по средней подмышечной линии. |
| 6. Наложение периферических электродов | Красный: правая рука. Желтый: левая рука. Зеленый: левая нога. Черный: правая нога (заземление). | |
| 7. Нанесение контактного геля | Нанести небольшое количество геля на электроды для улучшения проводимости. | |
| Запись ЭКГ | 8. Включение аппарата | Включить электрокардиограф, убедиться в его работоспособности. |
| 9. Проверка качества сигнала | Убедиться в отсутствии помех, правильности наложения электродов. | |
| 10. Запись стандартных отведений | Записать 12 стандартных отведений (I, II, III, aVR, aVL, aVF, V1-V6). | |
| 11. Маркировка записи | Указать ФИО пациента, дату и время исследования, скорость записи, калибровочный сигнал. | |
| Завершение процедуры | 12. Снятие электродов | Аккуратно снять электроды с кожи пациента. |
| 13. Удаление геля | Очистить кожу пациента от остатков геля. | |
| 14. Обработка электродов | Протереть электроды дезинфицирующим раствором. | |
| 15. Оформление документации | Подписать ЭКГ-ленту, внести данные в медицинскую карту. |
Методики электрокардиографии
Помимо традиционного подхода к проведению обследования, существуют и альтернативные методы, которые позволяют более точно установить диагноз. Решение о том, как именно проводить ЭКГ, принимает лечащий врач, основываясь на клинической ситуации. Наиболее распространенные дополнительные методики включают:
- Внутрипищеводная ЭКГ. Этот метод используется для дифференциации наджелудочковых и желудочковых нарушений, при этом активный электрод вводится в пищевод.
- ЭКГ по Слопаку. В отличие от стандартного обследования с шестью отведениями, здесь используется девять. Электроды дополнительно размещаются в подмышечной области справа, а также на лопаточной и паравертебральных линиях с той же стороны.
- Холтеровское мониторирование. Этот метод позволяет наблюдать за состоянием пациента в динамике, часто устанавливая датчик или измеряя показатели в течение продолжительного времени.
- Метод Небу. Снятие кардиограммы осуществляется с помощью трех электродов, которые располагаются так, чтобы образовать треугольник, углы которого фиксируют наибольшую активность сердца. Этот метод применяется при подозрении на острый инфаркт или для оценки работы сердца у спортсменов после интенсивной физической нагрузки.
- Электрокардиография с высоким разрешением.
- Велоэргометрия. Подготовка к ЭКГ по этому методу требует особого подхода. Пациенту устанавливаются датчики, и он садится на велотренажер. Во время съемки оценивается, как сердце справляется с физическими нагрузками.
Для выявления скрытой ишемии пациенту может быть предложено перед обследованием принять кардиологический препарат или выполнить определенные физические упражнения, такие как несколько приседаний или наклонов. Для точной диагностики съемку могут проводить в течение нескольких часов, а иногда и суток.

Расположение электродов
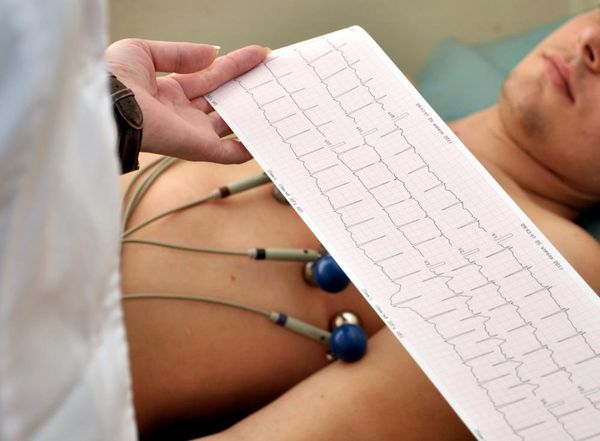
Хотя медсестры кардиологического кабинета проходят специальное обучение для упрощения своей работы, электроды для стандартных отведений имеют разные цвета:
- справа — красный для верхней конечности и черный для нижней;
- слева — желтый и зеленый соответственно.
Остальные датчики располагаются на грудной клетке. Существуют определенные правила для размещения электродов — если они смещены с заданного места, восприятие электрических сигналов может измениться. Эти присоски не всегда имеют разные цвета, но на них присутствует маркировка.
- V1 устанавливается с правой стороны грудной клетки на уровне четвертого межреберного промежутка;
- V2 — с левой стороны на том же уровне;
- V4 — в области между пятым и шестым ребром слева;
- V3 — на равном расстоянии между V2 и V4;
- V5 — на передней части подмышечной линии в области пятого межреберного промежутка;
- V6 — на пятом межреберье по центру подмышечной линии.
Интересный факт!
При наложении электродов важно помнить, что сначала фиксируется V4, а затем V3. Это не ошибка медицинского персонала, а строго установленный порядок действий.
Схема отведений
Отведениями называют расположение соединенных точек тела, между которыми существует разница потенциалов. Один электрод подключается к положительному полюсу гальванометра, а второй — к отрицательному. Результаты фиксируются при каждой процедуре.
Стандартные отведения:
- 1 — (+) левая рука, (—) правая рука;
- 2 — (+) левая нога, (—) правая рука;
- 3 — (+) левая нога, (—) левая рука.
В данном случае четвертый электрод, который размещается на левой ноге, выполняет функцию заземления. Все соединенные точки обладают различными потенциалами.
При усиленных отведениях активный положительный электрод представлен только одним — объединенным электродом Гольберга. Это означает, что две конечности соединяются через дополнительное сопротивление. Для регистрации стандартных отведений датчики подключаются попарно для каждого из трех типов. Обозначения однополюсных отведений: от правой руки aVR, от левой — aVL, от левой ноги — aVF.
Существует также грудной тип отведений. В этом случае активный электрод подключается к положительному полюсу, а тройной индифферентный датчик — к отрицательному полюсу электрокардиографа. Эти отведения обозначаются буквой V. Процедура выполнения отличается от стандартной, датчики устанавливаются в следующем порядке:
- активный V1 размещается у правого края грудины в четвертом межреберье;
- V2 устанавливается параллельно, но у левого края;
- V3 фиксируется между четвертым и пятым ребром по левой окологрудинной линии;
- V4 — на левой среднеключичной линии в пятом межреберье;
- V5 — по передней подмышечной линии в пятом межреберье;
- V6 — в той же точке, но по средней подмышечной линии.
Настройка усилений осуществляется вручную, с изменением положения регуляторов. Основное правило: при напряжении 1 mV гальванометр должен вызывать отклонение регистратора на 10 мм. Если амплитуда зубцов слишком велика, усиление уменьшается, а при низкой — увеличивается. Пограничные значения для снижения составляют 1 mV = 5 мм, для увеличения — 1 mV = 15-20 мм.

Расшифровка
График сердечного ритма, известный как кардиограмма, интерпретируется врачом-кардиологом. Не стоит пытаться самостоятельно ставить диагноз без соответствующего медицинского образования, так как вероятность ошибки слишком велика, даже если учитывать основные параметры.
Первое, на что следует обратить внимание, — это пики или зубцы, которые отражают частоту и интенсивность изменений ритма. Однако более значимыми являются промежутки, обозначаемые как «TP», «QRST», «TP». Между сокращениями сердечной мышцы присутствует восстановительная фаза, обозначаемая буквой «Т». Деполяризацию и возбуждение предсердий обозначают буквы «Р», а желудочков — «S», «Q», «R». Восстановительная фаза желудочков обозначается буквой «U».
У здорового человека на кардиограмме зубец Р должен быть положительным, интервал QT — менее 450 миллисекунд, электрическая ось сердца не должна отклоняться, а зубец S должен находиться ниже зубца R. Зубец Т также положительный, Q — отрицательный, частота сердечных сокращений (ЧСС) должна находиться в диапазоне от 60 до 80 ударов в минуту, а QRS — около 120 миллисекунд. Различия в расстояниях между R могут указывать на аритмию, а сниженная частота сердечных сокращений — на брадикардию. Отсутствие зубца Р может свидетельствовать о смене водителя ритма, а изменение количества желудочных комплексов может указывать на тахикардию или брадикардию. В первом случае их количество превышает 105, во втором — меньше 60.
Правила интерпретации ЭКГ и таблица норм для взрослых. Электрокардиограмма является диагностическим методом, позволяющим определить текущее состояние сердца.
Особенности проведения ЭКГ у детей и беременных
Для снятия кардиограммы у детей рекомендуется обращаться в медицинские учреждения, где имеется специализированное оборудование. Малышей до двух лет лучше приносить на процедуру после кормления, чтобы они были более спокойными. На кардиографе устанавливаются электроды меньшего размера, которые по маркировке и цвету не отличаются от тех, что используются для взрослых.
Важно!
У детей и подростков результаты, полученные во время записи кардиограммы, могут варьироваться в зависимости не только от возраста, но и от физиологического состояния (независимо от возраста, дети могут иметь разные параметры роста и веса). Это необходимо учитывать при интерпретации данных.
На тело ребенка устанавливают от 9 до 12 электродов: на лодыжки, запястья и область грудной клетки. Если есть такая возможность, предпочтительно использовать одноразовые датчики.
Методика проведения ЭКГ у беременных женщин не отличается от стандартной. Однако при интерпретации результатов следует учитывать некоторые особенности. Сердечная ось может смещаться влево, наблюдается учащение пульса, а наличие единичных экстрасистол не считается патологией. На графике можно увидеть укороченный интервал PR, а в третьем и четвертом отведении зубец Т может быть отрицательным, также может наблюдаться патологический зубец Q в третьем отведении и aVF (от правой руки). Кроме того, стандартная кардиография часто дополняется кардиотокографией (КТГ), в ходе которой анализируется ритм сердца плода.
Точность кардиограммы зависит не только от соблюдения инструкций медицинским персоналом и подготовки пациента. Если контакт с кожей нарушен или пациент испытывает напряжение, судороги, повышенную температуру или тремор, диагностику придется повторить. Электроды с вакуумной аппликацией фиксируются более надежно, и при их отсоединении срабатывает датчик оповещения системы. Благодаря новой конструкции датчиков вероятность ошибок в постановке диагноза сведена к минимуму.
Оборудование и материалы для снятия ЭКГ
Для успешного снятия электрокардиограммы (ЭКГ) необходимо использовать специализированное оборудование и материалы, которые обеспечивают точность и надежность получаемых данных. Основными компонентами, необходимыми для процедуры, являются:
- Электрокардиограф: Это основной прибор, который регистрирует электрическую активность сердца. Современные электрокардиографы могут быть как стационарными, так и портативными, что позволяет проводить исследования в различных условиях.
- Электроды: Для снятия ЭКГ используются специальные электроды, которые фиксируются на коже пациента. Они могут быть одноразовыми или многоразовыми, и их выбор зависит от типа исследования. Одноразовые электроды обычно имеют клеевую основу для лучшего контакта с кожей.
- Гель или паста для электродов: Для улучшения проводимости между кожей и электродами часто используется специальный гель или паста. Это помогает снизить сопротивление и улучшить качество сигнала.
- Кабели и соединители: Кабели соединяют электроды с электрокардиографом. Важно, чтобы они были в хорошем состоянии и не имели повреждений, так как это может повлиять на качество записи.
- Система для записи и анализа данных: Современные электрокардиографы могут быть оснащены программным обеспечением для автоматического анализа полученных данных, что значительно упрощает интерпретацию результатов.
- Стерильные салфетки и дезинфицирующие средства: Для обеспечения гигиеничности процедуры необходимо иметь под рукой стерильные салфетки и дезинфицирующие средства для обработки кожи пациента перед установкой электродов.
- Таблица с нормами ЭКГ: Для правильной интерпретации результатов полезно иметь под рукой таблицу с нормальными значениями ЭКГ, что поможет в сравнении полученных данных с эталонными показателями.
Перед началом процедуры важно убедиться, что все оборудование исправно и готово к использованию. Также необходимо подготовить пациента, объяснив ему процесс снятия ЭКГ и его значение, чтобы снизить уровень тревожности и обеспечить комфорт во время исследования.
Подготовка пациента к процедуре
Снятие электрокардиограммы (ЭКГ) является важным этапом, который влияет на качество получаемых данных. Правильная подготовка позволяет минимизировать артефакты и улучшить точность диагностики. Рассмотрим основные шаги, которые необходимо предпринять перед проведением процедуры.
1. Информирование пациента: Перед началом процедуры медицинский работник должен объяснить пациенту, что такое ЭКГ, как она проводится и для чего необходима. Важно развеять возможные страхи и ответить на все вопросы, чтобы пациент чувствовал себя комфортно.
2. Сбор анамнеза: Необходимо выяснить у пациента наличие хронических заболеваний, аллергий, а также информацию о принимаемых медикаментах. Это поможет врачу интерпретировать результаты ЭКГ и учесть возможные факторы, влияющие на сердечную деятельность.
3. Выбор места для проведения процедуры: Процедура должна проводиться в тихом, хорошо освещенном помещении, где пациент сможет расслабиться. Температура в комнате должна быть комфортной, чтобы избежать переохлаждения или перегрева.
4. Подготовка кожи: Для получения качественного сигнала необходимо обеспечить хороший контакт электродов с кожей. Для этого следует очистить участки кожи, на которые будут накладываться электроды, от жира и грязи. В некоторых случаях может потребоваться удаление волос на грудной клетке, чтобы избежать помех.
5. Положение пациента: Пациент должен находиться в удобном положении, обычно лежа на спине. Важно, чтобы он был расслаблен и не напрягал мышцы, так как это может повлиять на результаты. Рекомендуется также избегать разговоров и движений во время процедуры.
6. Устранение факторов, влияющих на результаты: Перед проведением ЭКГ пациенту следует избегать физической активности, употребления кофеина и курения за несколько часов до процедуры. Эти факторы могут вызвать изменения в сердечном ритме и повлиять на результаты.
7. Проверка оборудования: Перед началом процедуры медицинский работник должен убедиться, что все оборудование исправно и готово к работе. Это включает в себя проверку электродов, проводов и самого аппарата ЭКГ.
Следуя данным рекомендациям, можно обеспечить качественную подготовку пациента к снятию ЭКГ, что, в свою очередь, позволит получить достоверные и информативные результаты для дальнейшей диагностики и лечения.
Обработка и хранение полученных данных
После завершения процедуры снятия электрокардиограммы (ЭКГ) важным этапом является обработка и хранение полученных данных. Этот процесс включает в себя несколько ключевых шагов, которые обеспечивают точность, безопасность и доступность информации для дальнейшего анализа и диагностики.
1. Первичная обработка данных
Сразу после получения ЭКГ необходимо провести первичную обработку данных. Это включает в себя проверку качества сигнала, выявление артефактов и шумов, которые могут исказить результаты. Важно убедиться, что запись ЭКГ является четкой и стабильной, без значительных помех. В случае обнаружения артефактов, их следует удалить или минимизировать с помощью программного обеспечения для обработки сигналов.
2. Анализ и интерпретация
После первичной обработки данные ЭКГ подлежат анализу. Современные ЭКГ-аппараты часто оснащены встроенными алгоритмами, которые автоматически интерпретируют результаты, выявляя возможные отклонения от нормы, такие как аритмии, ишемия или другие патологии. Однако, несмотря на автоматизацию, результаты должны быть проверены квалифицированным медицинским работником, который сможет учесть клинический контекст пациента.
3. Хранение данных
Полученные данные ЭКГ должны быть надежно сохранены для последующего использования. Хранение может осуществляться как в бумажном, так и в электронном виде. В случае электронного хранения, данные обычно записываются в специализированные медицинские информационные системы (МИС) или базы данных. Важно обеспечить защиту данных, соблюдая требования законодательства о защите персональных данных и медицинской информации.
4. Доступ и обмен информацией
Электронные записи ЭКГ должны быть доступны для врачей и медицинского персонала, что позволяет быстро и эффективно обмениваться информацией между различными учреждениями. Для этого используются стандарты обмена данными, такие как HL7 или DICOM, которые обеспечивают совместимость между различными системами. Это особенно важно в экстренных ситуациях, когда требуется быстрое принятие решений на основе полученных данных.
5. Архивирование
С течением времени данные ЭКГ могут потребоваться для анализа динамики состояния пациента или для научных исследований. Поэтому важно организовать архивирование данных, которое позволит сохранить их на длительный срок. Архивирование должно учитывать как физическую, так и цифровую безопасность, чтобы предотвратить потерю информации.
Таким образом, обработка и хранение данных ЭКГ являются критически важными этапами, которые требуют внимательного подхода и соблюдения всех необходимых стандартов и протоколов. Это обеспечивает не только качество медицинского обслуживания, но и безопасность пациентов.