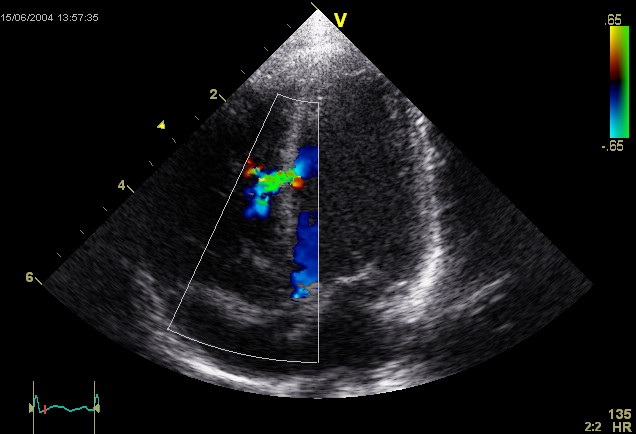
Дефект межжелудочковой перегородки (ДМЖП) — распространенный порок сердца, встречающийся у детей и взрослых. Он представляет собой отверстие в перегородке между правым и левым желудочками, что нарушает кровообращение и может вызывать серьезные осложнения. В статье рассмотрим причины ДМЖП, его классификацию, симптомы, методы диагностики и современные подходы к лечению. Эти аспекты помогут читателям понять заболевание, его последствия и возможности эффективного лечения, что важно для пациентов и их семей.
Описание патологии
В нормальном состоянии сердце здорового человека состоит из четырех камер, которые разделены мышечными перегородками. При правильной работе эти камеры перекачивают кровь по различным кругам, поддерживая стабильное давление и обеспечивая питание всех внутренних органов. Однако при возникновении отверстия в перегородках происходит нарушение этого баланса, что приводит к неправильному распределению кислорода и углекислого газа, что, в свою очередь, негативно сказывается на состоянии пациента. Дефект межжелудочковой перегородки (ДМЖП) составляет от 9 до 25% всех врожденных аномалий. У каждого пятого новорожденного данная ситуация настолько критична, что требует срочного хирургического вмешательства. Эта проблема может проявляться как в изолированном виде, так и быть частью более сложных аномалий, таких как атрезия клапана, тетрада Фалло, стеноз крупных сосудов или асинергия мозжечка.
Врачи отмечают, что дефект межжелудочковой перегородки сердца является одним из наиболее распространенных врожденных пороков сердца. Основными причинами его возникновения могут быть генетические факторы, а также влияние внешней среды на организм матери во время беременности. Симптомы могут варьироваться от легкой одышки до серьезных сердечно-сосудистых нарушений, что требует внимательного наблюдения и диагностики.
Лечение ДМЖП зависит от размера дефекта и состояния пациента. В некоторых случаях возможно консервативное лечение, однако при значительных дефектах врачи рекомендуют хирургическое вмешательство. Современные методы, такие как катетеризация и установка окклюдеров, позволяют минимизировать травматичность операций и ускорить восстановление. Важно, чтобы пациенты находились под постоянным наблюдением кардиолога, чтобы своевременно выявлять возможные осложнения и корректировать лечение.
Причины и факторы риска
В большинстве случаев дефект межжелудочковой перегородки сердца формируется в первом триместре беременности. Под влиянием различных факторов происходит нарушение процесса развития органа, в результате чего мышечная ткань не закрывает предсердие и не разделяет клапаны.
К основным причинам возникновения данной проблемы можно отнести:
- злоупотребление алкоголем или курением со стороны матери;
- инфекции, перенесенные во время беременности (такие как краснуха, ветрянка, грипп);
- прием некоторых гормональных и седативных препаратов, а также антибиотиков в первом триместре;
- наследственная предрасположенность к сердечным заболеваниям;
- воздействие на плод вредного излучения и радиации;
- последствия инфаркта миокарда у взрослых.
Среди факторов риска, способных вызвать дефект межжелудочковой перегородки у плода, выделяются:
- проживание в неблагоприятной экологической обстановке;
- поздние беременности;
- строгие диеты будущей матери, лишенные белков и витаминов;
- тяжелые формы токсикоза в первые недели.
Заболевание может проявиться, если у женщины имеются эндокринные нарушения, связанные с диабетом, заболеваниями щитовидной железы или надпочечников.
Важно!
У 20–50% пациентов дефект межжелудочковой перегородки может сочетаться с другими аномалиями, такими как «заячья губа», расщелина неба, синдром Дауна или аплазия почек.
Кровообращение плода: особенности, анатомия и схема. Кровообращение играет ключевую роль в процессе внутриутробного развития. Эта система обеспечивает поступление необходимых веществ плоду…

| Аспект | Описание | Примечания |
|---|---|---|
| Определение ДМЖП | Врожденный порок сердца, характеризующийся наличием отверстия в межжелудочковой перегородке, разделяющей правый и левый желудочки сердца. | Приводит к шунтированию крови из левого желудочка в правый, увеличивая нагрузку на правые отделы сердца и легкие. |
| Причины ДМЖП | Генетические факторы: Мутации в генах, отвечающих за развитие сердца. Тератогенные факторы: Воздействие на плод во время беременности (инфекции, алкоголь, наркотики, некоторые лекарства). Неизвестные причины: Во многих случаях точная причина остается невыясненной. | Часто является частью более сложных синдромов (например, синдром Дауна). |
| Классификация ДМЖП | По локализации: Мембранозные (наиболее частые), мышечные, надгребневые, атриовентрикулярные. По размеру: Малые, средние, большие. | Размер и локализация влияют на тяжесть симптомов и тактику лечения. |
| Симптомы ДМЖП | Малые ДМЖП: Часто бессимптомны, могут обнаруживаться случайно при аускультации сердца (шум). Средние и большие ДМЖП: Одышка, быстрая утомляемость, плохой набор веса у младенцев, частые респираторные инфекции, цианоз (синюшность кожи) при больших дефектах. | Симптомы могут проявляться не сразу после рождения, а по мере увеличения нагрузки на сердце. |
| Диагностика ДМЖП | Аускультация: Выслушивание характерного шума в сердце. Эхокардиография (УЗИ сердца): Основной метод диагностики, позволяет определить размер, локализацию и гемодинамические нарушения. ЭКГ, рентген грудной клетки: Дополнительные методы для оценки состояния сердца и легких. | Пренатальная диагностика возможна с помощью фетальной эхокардиографии. |
| Лечение ДМЖП | Выжидательная тактика: При малых дефектах, которые могут закрыться самостоятельно. Медикаментозное лечение: Для контроля симптомов (диуретики, ингибиторы АПФ) при средних и больших дефектах до операции. Хирургическое закрытие: При больших дефектах, вызывающих значительные нарушения гемодинамики. Эндоваскулярное закрытие: С помощью окклюдера через катетер при определенных типах дефектов. | Выбор метода лечения зависит от размера дефекта, возраста пациента, наличия симптомов и сопутствующих патологий. |
| Прогноз ДМЖП | Малые ДМЖП: Часто закрываются самостоятельно, прогноз благоприятный. Средние и большие ДМЖП: При своевременном и адекватном лечении прогноз обычно хороший. Без лечения могут развиться серьезные осложнения (легочная гипертензия, сердечная недостаточность). | Регулярное наблюдение у кардиолога необходимо даже после успешного лечения. |
Классификация дефекта
В зависимости от причины у пациента могут быть выявлены следующие диагнозы:
- врожденный дефект перегородки как отдельное заболевание;
- субаортальный дефект межжелудочковой перегородки, являющийся частью более серьезной патологии сердечно-сосудистой системы;
- осложнение после перенесенного инфаркта миокарда.
Существует классификация, основанная на расположении отверстия:
- перимембранозный дефект межжелудочковой перегородки (до 80% всех зарегистрированных случаев);
- мышечный дефект (до 20% пациентов);
- инфундибулярный под аортальным клапаном (наименее распространенная форма).
На последний тип патологии приходится всего 4-5% от общего числа пациентов. Однако этот вид заболевания является сложным и требует исключительно хирургического вмешательства, так как не закрывается самостоятельно по мере роста ребенка.
Симптомы
У 5% новорожденных отверстие в мышечной стенке сердца имеет размеры всего несколько миллиметров. Эта аномалия не вызывает дискомфорта и протекает без каких-либо симптомов. Обычно она самостоятельно закрывается к 10–12 месяцам жизни, не требуя дополнительного медицинского вмешательства. Такие дети развиваются нормально, не отстают в росте и умственном развитии, имеют хороший аппетит и радуют родителей своей активностью.
Важно!
В последние годы кардиологи фиксируют случаи диагностирования дефекта межжелудочковой перегородки (ДМЖП) у каждого третьего-шестого ребенка из 1000 новорожденных. При этом пол ребенка не имеет значения. Эта патология занимает второе место среди всех врожденных пороков сердечно-сосудистой системы.
У остальных пациентов проявления зависят от размера дефекта и наличия сопутствующих аномалий. Неправильное распределение кровотока может привести к дисбалансу в системе, что, в свою очередь, вызывает стеноз или расширение сосудов. У таких детей могут наблюдаться различные степени гипоксии и нарушения мозгового кровообращения.
Малый дефект
У 25-40% маленьких пациентов может быть выявлена аномалия размером от 0,5 до 1 см. В первые дни жизни посторонние шумы в сердце практически не слышны, а признаки сердечной недостаточности не отображаются на кардиограмме. Ребенок хорошо ест и набирает вес в соответствии с нормами. Иногда патологию удается выявить только с помощью ультразвукового исследования.
Если у новорожденного имеется небольшое отверстие в сердечной перегородке, врачи предпочитают наблюдать за состоянием ребенка, избегая назначения мощных медикаментов. Большинство таких детей не испытывают задержек в развитии и обучении. Им необходимо проходить ежегодное обследование с использованием УЗИ или ЭКГ для отслеживания возможных изменений или ухудшений состояния.

Симптомы при умеренном дефекте
При возникновении порока сердца размером более 1 см, многие симптомы заболевания могут проявиться уже в первые часы после рождения:
- посинение области носа и губ;
- снижение аппетита, отказ от грудного вскармливания;
- беспокойный сон и постоянная усталость, капризы;
- трудности с набором веса;
- отечность.
Шум, возникающий при среднем размере дефекта межжелудочковой перегородки, отчетливо слышен и имеет характерные оттенки. В процессе диагностики можно заметить учащенное сердцебиение, нарушения ритма или эпизоды аритмии. После достижения трех-четырехлетнего возраста у ребенка могут возникать приступы тахикардии, он быстро утомляется после активных игр. Признаки сердечной недостаточности становятся все более заметными даже в состоянии покоя, что затрудняет полноценное обучение и общение с другими детьми.
Большой дефект
В редких случаях отверстие может достигать 3 см, а мышечный слой практически отсутствует. Такой дефект межжелудочковой перегородки у новорожденного проявляется следующими симптомами:
- повышенная потливость;
- задержка мочеиспускания;
- отечность лица и конечностей;
- учащенное сердцебиение;
- увеличение печени и селезенки.
Младенец быстро утомляется и отказывается от груди, часто плачет, а многие рефлексы развиваются не полностью. С возрастом становится заметна разница в умственном и физическом развитии. Он часто страдает от пневмонии, а обычная простуда может привести к хроническому бронхиту. На грудной клетке может образоваться сердечный горб.
Осложнения в зависимости от стадии заболевания
При возникновении дефекта между желудочками сердца преграда исчезает, что приводит к хаотичному движению крови. Это может нарушить малый круг кровообращения, из-за чего кислород не поступает в легкие, что затрудняет дыхание и лишает мозг необходимых питательных веществ. Заболевание делится на несколько стадий:
- Сердце начинает испытывать трудности с увеличенной нагрузкой, что приводит к его увеличению. Часто наблюдается застой крови в венах, которые снабжают легкие, что может вызвать серьезные проблемы, такие как пневмония, воспаление бронхов и постоянная одышка.
- Если не проводить лечение, могут возникнуть спазмы крупных сосудов, особенно при физической активности или подъеме по лестнице.
- На последней стадии в венах и артериях образуются склеротические бляшки. Сердце испытывает значительные трудности даже при минимальной нагрузке. На этом этапе многие кардиологи считают операцию нецелесообразной, и единственным выходом может стать пересадка сердца.
На ранних стадиях заболевания врачам удается подобрать терапию, которая поддерживает работу сердечной мышцы. Однако при ухудшении состояния и нежелании пациента следовать рекомендациям врачей возрастает риск серьезных осложнений:
- недостаточность аортального клапана;
- воспаление сердечной оболочки при инфекциях;
- аритмия;
- легочная гипертензия;
- частые пневмонии;
- тромбоэмболия;
- инфаркт;
- сердечная блокада.
При тяжелой форме дефект межжелудочковой перегородки может привести к летальному исходу из-за эмболии коронарных артерий или гнойных абсцессов в ослабленном легком.
Важно!
При нарушении нормального кровотока в желудочках могут образовываться тромбы, которые через отверстие попадают в легкие, печень или мозг, что может стать причиной ишемического инсульта даже в молодом возрасте.

Особенности диагностики
При наличии дефекта межжелудочковой перегородки у детей крайне важно незамедлительно обратиться к врачу. Как и любой другой врожденный порок сердца, это состояние представляет серьезную угрозу для жизни и может негативно влиять на работу головного мозга, а также внутренних органов и систем. Родителям следует обратить внимание на такие симптомы, как плохой аппетит, частые отказы от бутылочки или груди, недостаточный набор веса и капризы без видимой причины. Если педиатр обнаруживает какие-либо шумы в сердце, это должно стать основанием для срочного обращения к кардиологу.
Существует несколько методов диагностики, которые позволяют выявить наличие патологического отверстия между желудочками:
- электрокардиограмма;
- эхокардиография;
- ультразвуковое исследование сердца;
- рентгенография;
- пульсоксиметрия;
- магнитно-резонансная томография грудной клетки.
При необходимости врач может назначить зондирование полостей сердца, что позволяет определить уровень кислородного насыщения и измерить давление после закрытия клапанов. Эти данные помогают составить точный прогноз и оценить риски, связанные с возможной операцией.
Основные способы лечения
При подтверждении врожденного порока сердца, который определяется как дефект межжелудочковой перегородки, кардиологи обычно предпочитают наблюдать за состоянием ребенка до достижения им возраста 2–4 лет. У 5–40% пациентов отверстие может значительно уменьшиться или полностью закрыться без необходимости в дополнительном лечении уже через 3–4 месяца. Прогноз для дефектов размером 1–2 мм в большинстве случаев оказывается благоприятным.
Если незаращение открытого участка сохраняется до 3–4 лет, маленькому пациенту потребуется длительное медикаментозное лечение. В этом случае назначаются препараты, которые помогают нормализовать артериальное давление, улучшают показатели крови и устраняют кислородное голодание тканей:
- гликозиды;
- ферментные препараты;
- кардиотрофики;
- диуретики;
- антиоксиданты;
- витаминные комплексы.
Для взрослых с таким диагнозом обязательно назначение антикоагулянтов (например, Фенилин, Варфарин). Эти препараты предотвращают образование тромбов и снижают свертываемость крови. Специальные бета-блокаторы (такие как Бисопролол, Метопролол) поддерживают работу сердечной мышцы и помогают устранить аритмию.
Важно!
Медикаментозная терапия не устраняет сам дефект, а лишь облегчает болезненные симптомы и осложнения, предотвращая гипертрофию сердечной мышцы при перимембранозном ДМЖП.
В сложных случаях может потребоваться хирургическое вмешательство, которое бывает двух типов:
- Паллиативная операция. Она проводится у новорожденных как подготовительный этап, если имеются множественные патологии и дефекты, угрожающие жизни. Это позволяет ребенку окрепнуть и набрать вес для более серьезной операции.
- Радикальная операция. В ходе этой процедуры с использованием биологической или искусственной ткани отверстие зашивается, а толщина межжелудочковой перегородки увеличивается. Параллельно устраняются стеноз клапана и другие более серьезные пороки.
Такие операции демонстрируют отличные результаты: в последние годы уровень смертности составляет не более 0,8–1%. В редких случаях в подростковом возрасте может потребоваться повторное вмешательство для коррекции дефекта.
Диагноз «порок сердца», его симптомы, формы и последствия. Порок сердца представляет собой патологические изменения, которые могут быть как врожденными, так и приобретенными, и приводят к нарушениям в работе…
https://youtube.com/watch?v=bGoIX4H1Brc
Прогноз и профилактика патологии
Обнаружение дефекта межжелудочковой перегородки у плода на УЗИ больше не является основанием для прерывания беременности. Врачи внимательно следят за развитием эмбриона и, если это необходимо, проводят экстренные операции в первые часы после рождения.
Важно!
Во многих регионах такая операция является бесплатной и финансируется местными органами здравоохранения.
Женщинам следует серьезно отнестись к профилактическим мерам:
- отказ от курения и алкоголя на этапе подготовки к беременности;
- сбалансированное питание, богатое витаминами, белками и минералами;
- контроль уровня гемоглобина и своевременное лечение анемии;
- прием медикаментов только после консультации с гинекологом.
Порок может передаваться по наследству, поэтому будущим родителям рекомендуется пройти дополнительную консультацию у генетика. Если у 2–3 членов семьи по одной линии была диагностирована подобная проблема, вероятность ее возникновения у ребенка может достигать 65–100%.
Профилактика и ранняя диагностика порока во время беременности показывают хорошие результаты. При сочетании медикаментозного лечения и хирургического вмешательства кардиологи могут спасти до 80% детей, обеспечивая им полноценную жизнь без ограничений. У большинства детей полное заживление происходит до 3–4 лет, однако в редких случаях процесс формирования перегородки может продолжаться до 10 лет.
Реабилитация после лечения
Реабилитация после лечения дефекта межжелудочковой перегородки (ДМЖП) является важным этапом, который помогает пациентам восстановить здоровье и улучшить качество жизни. Процесс реабилитации может варьироваться в зависимости от возраста пациента, степени тяжести дефекта и типа проведенного лечения (консервативного или хирургического).
Первоначально после операции или другого вида лечения пациенту необходимо находиться под наблюдением врачей в стационаре. В этот период осуществляется контроль за состоянием сердечно-сосудистой системы, а также за общим состоянием здоровья. Врач может назначить дополнительные исследования, такие как эхокардиография, чтобы убедиться в успешности операции и отсутствии осложнений.
После выписки из больницы начинается амбулаторная реабилитация, которая включает в себя несколько ключевых аспектов:
- Физическая активность: Важно постепенно увеличивать уровень физической активности. Начинать следует с легких упражнений, таких как прогулки на свежем воздухе. Постепенно можно добавлять более интенсивные нагрузки, но только после консультации с врачом. Физическая активность помогает укрепить сердечно-сосудистую систему и улучшить общее состояние организма.
- Диетическое питание: Правильное питание играет важную роль в процессе реабилитации. Рекомендуется соблюдать сбалансированную диету, богатую витаминами и минералами, а также ограничить потребление соли и жиров. Это поможет снизить нагрузку на сердце и улучшить его функционирование.
- Психологическая поддержка: Психологическое состояние пациента также имеет большое значение. После операции многие пациенты испытывают тревогу и страх перед будущим. Важно обеспечить поддержку со стороны близких и, при необходимости, обратиться к психологу или психотерапевту.
- Регулярные медицинские осмотры: После лечения необходимо регулярно посещать врача для контроля состояния сердца и общего здоровья. Это позволит своевременно выявлять возможные осложнения и корректировать лечение при необходимости.
Кроме того, в реабилитационный период может быть рекомендовано участие в специализированных программах, направленных на восстановление после сердечно-сосудистых заболеваний. Такие программы могут включать в себя как физическую реабилитацию, так и образовательные компоненты, которые помогут пациентам лучше понять свое состояние и научиться управлять им.
Важно отметить, что каждый пациент уникален, и программа реабилитации должна разрабатываться индивидуально с учетом всех особенностей здоровья и образа жизни. Своевременная и комплексная реабилитация после лечения ДМЖП способствует улучшению качества жизни и снижению риска повторного возникновения сердечно-сосудистых заболеваний.
Психологические аспекты жизни с ДМЖП
Жизнь с дефектом межжелудочковой перегородки (ДМЖП) может оказывать значительное влияние на психологическое состояние пациента. Понимание и принятие своего диагноза, а также адаптация к изменениям в образе жизни становятся важными аспектами, которые требуют внимания как со стороны пациента, так и со стороны его близких.
Первоначально, когда человеку ставят диагноз ДМЖП, он может испытывать широкий спектр эмоций: от страха и тревоги до гнева и печали. Эти чувства могут возникать из-за неопределенности, связанной с состоянием здоровья, а также из-за страха перед возможными осложнениями и необходимостью хирургического вмешательства. Важно, чтобы пациенты знали, что такие эмоции являются нормальной реакцией на диагноз и что они не одиноки в своих переживаниях.
Психологическая поддержка играет ключевую роль в процессе адаптации. Общение с другими людьми, которые имеют аналогичные проблемы, может помочь снизить уровень тревожности и создать чувство общности. Группы поддержки, как в оффлайн, так и в онлайн-формате, могут стать важным ресурсом для обмена опытом и получения эмоциональной поддержки.
Кроме того, важно учитывать влияние ДМЖП на повседневную жизнь пациента. Ограничения в физической активности, необходимость регулярных медицинских осмотров и возможные изменения в образе жизни могут вызывать стресс и беспокойство. Пациенты могут чувствовать себя изолированными от своих сверстников, особенно если они не могут участвовать в тех же физических активностях, что и другие. В таких случаях важно находить альтернативные способы поддержания активности и вовлеченности в социальную жизнь.
Психотерапия может быть полезным инструментом для пациентов с ДМЖП. Работа с психологом или психотерапевтом может помочь разобраться в своих чувствах, научиться справляться с тревогой и стрессом, а также развить навыки, необходимые для управления своим состоянием. Когнитивно-поведенческая терапия, например, может помочь изменить негативные мысли и установки, связанные с заболеванием, на более позитивные и конструктивные.
Также стоит отметить, что семья и близкие играют важную роль в поддержке пациента. Эмоциональная поддержка, понимание и терпение со стороны родных могут значительно облегчить процесс адаптации. Открытое общение о чувствах и переживаниях поможет создать атмосферу доверия и взаимопонимания, что, в свою очередь, положительно скажется на психологическом состоянии пациента.
В заключение, жизнь с ДМЖП требует не только медицинского, но и психологического подхода. Понимание своих эмоций, поиск поддержки и работа над адаптацией к новым условиям жизни могут существенно улучшить качество жизни пациентов и помочь им справиться с вызовами, связанными с этим состоянием.
Современные исследования и перспективы лечения
Современные исследования в области дефекта межжелудочковой перегородки сердца (ДМЖП) сосредоточены на улучшении методов диагностики, лечения и профилактики данного порока сердца. В последние годы наблюдается значительный прогресс в понимании патофизиологии ДМЖП, что позволяет разрабатывать более эффективные подходы к его лечению.
Одним из ключевых направлений исследований является использование неинвазивных методов диагностики, таких как эхокардиография и магнитно-резонансная томография. Эти методы позволяют более точно оценить размеры дефекта, его расположение и влияние на сердечную функцию. В частности, 3D-эхокардиография предоставляет возможность визуализировать анатомию сердца в трехмерном формате, что значительно улучшает планирование хирургического вмешательства.
Что касается лечения, то в последние годы наблюдается рост популярности минимально инвазивных методов, таких как транскатетерная закрытие ДМЖП. Этот метод позволяет избежать открытой хирургии и связанного с ней риска, что особенно важно для пациентов с сопутствующими заболеваниями или высоким хирургическим риском. Исследования показывают, что результаты транскатетерного закрытия сопоставимы с результатами открытой хирургии, при этом реабилитационный период значительно короче.
Кроме того, активно изучаются новые материалы и технологии для создания окклюдеров, которые используются при закрытии дефектов. Современные окклюдеры обладают высокой биосовместимостью и могут адаптироваться к анатомическим особенностям пациента, что снижает риск осложнений и повышает эффективность лечения.
Важным аспектом является также изучение долгосрочных последствий ДМЖП и его лечения. Исследования показывают, что пациенты, перенесшие закрытие дефекта, имеют хорошие прогнозы, однако необходимо продолжать мониторинг их состояния, так как возможны поздние осложнения, такие как аритмии или сердечная недостаточность.
Перспективы лечения ДМЖП также связаны с генетическими исследованиями. Ученые изучают генетические маркеры, которые могут предрасполагать к развитию пороков сердца, что в будущем может привести к более ранней диагностике и профилактике. Внедрение генетических тестов в клиническую практику может помочь в определении риска развития ДМЖП у новорожденных и детей, что позволит своевременно принимать меры.
Таким образом, современные исследования в области ДМЖП открывают новые горизонты для диагностики и лечения этого порока сердца. С каждым годом появляются новые технологии и методы, которые делают лечение более безопасным и эффективным, что в конечном итоге улучшает качество жизни пациентов.